Investigación y Educación en Enfermería
ISSN 0120-5307 ISSN 2216-0280
https://doi.org/10.17533/udea.iee.v36n3e08
Artículos Originales
Factores asociados al éxito de la cicatrización de úlceras de la extremidad inferior de etiología venosa
1 Nurse, M.Sc. Professor, Universidad de Antioquia, Medellín (Colombia). email: rusbert.alvarez@udea.edu.co
Objetivo
Establecer la relación entre los factores sociodemográficos y clínicos con el éxito en la cicatrización en pacientes con úlceras de la extremidad inferior de etiología venosa (UEV).
Métodos
Estudio de cohorte prospectivo, multicéntrico con participación de 80 pacientes con UEV, evaluados en tres clínicas de la ciudad de Medellín (Colombia). Se caracterizaron las condiciones sociodemográficas y se evaluaron las características clínicas de las heridas con la escala Resvech 2.0.
Resultados
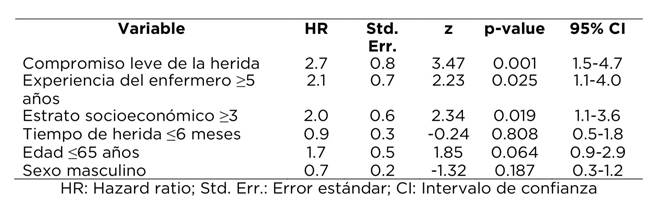
El 48.7% de los pacientes (52.5% de las mujeres y el 38.1% de los hombres) tuvieron éxito en la cicatrización de la lesión en un tiempo máximo de 90 días. El modelo de riesgos proporcionales de Cox mostró que el tiempo de cicatrización era mayor en los pacientes pertenecientes a estrato socioeconómico bajo (HR=2.0), con lesiones de mayor compromiso (HR=2.7) y quienes fueron tratados por enfermeros con experiencia menor de 5 años (HR=2.1).
Conclusión
Los factores asociados al éxito en la cicatrización de las úlceras de etiología venosa son: pertenecer a estratos socioeconómico mayor de dos, que la lesión sea leve y que el personal de enfermería que trata al paciente tenga cinco y más años de experiencia en tratamiento de heridas. Debe promoverse la capacitación de enfermeras en estos temas y la mejoría de la experticia, por ser este un factor que puede ser modificable y que apunta al éxito de la cicatrización de estas lesiones.
Descriptores: úlcera varicosa, factores de riesgo, estudios prospectivos; cicatrización de heridas; análisis de supervivencia, atención de enfermería
Objective
The study sought to establish the relationship among the sociodemographic and clinical factors with cicatrization success in patients with lower-extremity ulcers of venous etiology (UVE).
Methods
Multi-center, prospective cohort study with participation of 80 patients with UVE assessed in three clinics from the city of Medellín (Colombia). Sociodemographic conditions were characterized and the clinical characteristics of the wounds evaluated with the Resvech 2.0 scale.
Results
The work showed that 48.7% of the patients (52.5% of the women and 38.1% of the men) had cicatrization success of the lesion during a maximum time of 90 days. The Cox proportional risk model showed that cicatrization time was higher in patients belonging to low socioeconomic level (HR = 2.0), with lesions of greater compromise (HR = 2.7), and who were treated by nurses with experience <5 years (HR = 2.1).
Conclusion
The factors associated with cicatrization success of ulcers of venous etiology are: belonging to socioeconomic levels above two (on a scale from 1 to 6), with a slight lesion, and the nursing staff treating the patient having five or more years of experience in the treatment of wounds. Promotion should take place for nurses to be trained on these themes and on improving their expertise, given that this is a factor that can be modified and which indicates the success of the cicatrization of these lesions.
Descriptors: varicose ulcer; risk factors; prospective studies; wound healing; survival analysis; nursing care
Objetivo
Estabelecer a relação entre os fatores sócio-demográficos e clínicos com o sucesso na cicatrização em pacientes com úlcera do membro inferior de etiologia venosa.
Métodos
Estudo de coorte prospectivo, multicêntrico com participação de 80 pacientes com UV, avaliados em três clínicas de feridas da cidade de Medellín (Colômbia). Se caracterizaram as condições sócio-demográficas e se avaliaram no tempo as características clínicas das feridas com a escala Resvech 2.0.
Resultados
48.7% dos pacientes (52.5% das mulheres e 38.1% dos homens) tiveram sucesso na cicatrização da lesão em um tempo máximo de 90 dias. O modelo de riscos proporcionais de Cox mostrou que o tempo de cicatrização era maior nos pacientes pertencentes a baixo estrato socioeconómico (HR=2.0), com lesões com maior compromisso (HR=2.7) e que foram tratados por enfermeiros com experiência menor de 5 anos (HR=2.1).
Conclusão
Os fatores associados ao sucesso na cicatrização das úlceras de etiologia venosa são pertencer a estratos socioeconómico maior a dois, que a lesão seja leve e que a enfermeira que trata ao paciente tenha 5 ou mais anos de experiência. Deve promover-se a capacitação de enfermeiras nestes temas e na melhora da experiência, por ser este um fator que pode ser modificável e que aponta ao sucesso da cicatrização destas lesões.
Descritores: úlcera varicosa; fatores de risco; estudos prospectivos; cicatrização; análise de sobrevida; cuidados de enfermagem
Introducción
La úlcera de la extremidad inferior de etiología venosa (UEV) es una enfermedad crónica que se evidencia por lesiones tróficas de la piel y el tejido celular subcutáneo la cual se origina como consecuencia de la afección endógena inducida y mantenida por la alta presión venosa. Es de aparición frecuente, tiene preferencia por la persona adulta mayor y se presenta mucho más que la de tipo isquémico y neuropático. Se define como “una solución de continuidad de la cobertura cutánea con pérdida de sustancia, que expone los tejidos subyacentes hasta una profundidad variable, relacionada etiológicamente con una patología venosa determinante de hipertensión ambulatoria en los miembros inferiores, con escasa tendencia a la cicatrización espontánea, evolución crónica y alta tendencia a la recidiva”.1 La UEV puede ser varicosa, posflebítica o postrombótica o por combinación de estas,2 localizada generalmente por debajo de la rodilla, casi siempre perimaleolar. La lesión denota cambios histológicos y estructurales de la pared vascular y linfática. Estas modificaciones producen alteraciones fisiológicas como la fuga capilar, deposición de fibrina, secuestro de leucocitos y eritrocitos, trombocitosis e inflamación, lo que perjudica la oxigenación de la piel y tejidos cercanos, favoreciendo la hipoxia tisular.3
La atención de los pacientes que padecen UEV requiere una evaluación y tratamiento especializado y, en ocasiones, interdisciplinario, debido al origen multicausal, manifestaciones en piel, compromiso cardiovascular, magnitud y consecuencia del daño. Además de la afección corporal, compromete la calidad de vida de quien la padece, en las dimensiones emocional, espiritual, social y estética,4 específicamente por asuntos asociados al constante dolor, deterioro de la imagen corporal, aislamiento y dificultad en la realización de las actividades de la vida diaria. Más aún, la no atención o deficiente abordaje generan aumento de costos por pérdida de capacidad laboral, constantes reingresos institucionales y altos gastos de recursos de salud, además de la posible recidiva si no se interponen medidas eficaces.
Se han descrito diversos factores de riesgo que favorecen la aparición de la herida, entre ellos los inherentes a la fisiopatología.5-7 Fukaya y Margolis8 consideran, entre otros, la inmovilidad, obesidad, rigidez del tobillo y deterioro de la bomba muscular de la pantorrilla, que facilitan la aparición de venas varicosas comprometiendo los sistemas de riego sanguíneo. Algunos autores9 opinan que los factores más comunes son la edad avanzada, antecedentes familiares de enfermedad venosa, el índice aumentado de masa corporal, tabaquismo, antecedentes de traumatismo y trombosis venosa previa; también se ha considerado la historia social del paciente por características de edad, educación, ocupación, ingresos, posiciones posturales mantenidas y acceso a la atención.10
En cuanto a su epidemiología, entre el 70% y 80% de las úlceras de extremidad inferior son de etiología venosa.11,12 Pannier y Rabe13 encontraron en la población general entre 18 y 79 años una prevalencia de 0.6% de UEV sanas y 0.1% de heridas activas. La Conferencia Nacional de Consenso sobre las Úlceras de la Extremidad Inferior11 reporta una prevalencia poblacional entre 0.5% y 0.8% con una incidencia anual entre 2 y 5 casos por cada 1000 personas/año. En cuanto a su cronicidad, se estima que entre un 40% y un 50% de las heridas permanecen abiertas o activas por un periodo no inferior a 6 ó 12 meses; además se han encontrado tiempos promedio de recurrencia de 42 semanas, con una incidencia de 22% de recurrencia a los 3 meses, 39% a los seis meses, 57% a los 12 meses y 78% a los 3 años.14 Para la población latinoamericana no se tienen datos confiables frente a su incidencia o prevalencia, pero se estima que esta última puede estar entre el 3% y 6%.1 En Colombia, dentro de una prevalencia poblacional de heridas de 5.2%, las UEV corresponden al 14.6% de ese valor.15 Aún existe escasa información acerca de las UEV en el contexto regional y nacional, por ello se debe avanzar en la descripción del proceso crónico de estas lesiones.
El objetivo de este estudio fue establecer la relación entre los factores sociodemográficos y clínicos con el éxito en la cicatrización en pacientes con UEV. Este estudio es importante para la profesión de enfermería porque, en nuestro contexto, la enfermera es la responsable de brindar el cuidado a los pacientes que las padecen y el conocimiento de los factores relacionados con el proceso de cicatrización de UEV contribuirá a promover intervenciones que conlleven a la disminución de su presentación y recidiva.
Métodos
Se realizó un estudio observacional prospectivo de tipo cohorte en el que participaron 80 pacientes con UEV quienes contaron con un seguimiento hasta por 13 meses. El muestreo fue de tipo no probabilístico, intencional. La selección de participantes se realizó en tres clínicas de la ciudad de Medellín (Colombia) que contaban con atención especializada de enfermería en el tratamiento de heridas vasculares. Se incluyeron los pacientes con patologías crónicas controladas, sin compromiso neurológico, con diagnóstico de UEV varicosa y traumática por médico o por profesional de enfermería especializado en heridas. Todos los participantes tuvieron al menos una herida que cumplió con los criterios de clasificación venosa según registro ecográfico o diagnóstico clínico -en caso de que el paciente tuviera más de una UEV se consideró evaluar y seguir la herida de mayor tamaño y su herida satélite-. Se excluyeron los pacientes con presencia de úlcera mixta, aquellos en los cuales no se tenía certeza de que su diagnóstico correspondía a UEV, los que abandonaron el tratamiento y quienes presentaron intolerancia con el uso de vendaje compresivo (tratamiento recibido). Todo paciente que se identificó como potencial participante se invitó a ser parte del estudio y se le explicaron las razones y beneficios; ninguno se negó.
La recolección de información se realizó entre septiembre de 2014 y octubre de 2015. Se observó la evolución de las UEV. Para el efecto, se consideró como mínimo cinco tiempos de observación (TO -basal-, T1, T2, T3, Y T4), con una diferencia de al menos 25 días entre una evaluación y la otra. El enfermero de heridas de la clínica realizó todas las evaluaciones y curaciones, además, utilizó diferentes apósitos tecnológicos de acuerdo con el estadio de cicatrización de la herida; no obstante, a todos los pacientes les aplicaron vendajes compresivos como parte del tratamiento común durante el seguimiento. Para evaluar el estadio y evolución de la UEV, el enfermero tratante junto con el investigador aplicaron el instrumento Resvech 2.0,16 escala que mide mejoría en el proceso de cicatrización de 0 a 35, siendo las menores puntuaciones indicadores de mejoría. Cuando se tabuló la información del instrumento, las características de infección e inflamación se registraron individualmente. Para comparar las diferencias en la cicatrización de acuerdo con el tamaño de la herida, se consideró pequeña la que tenía ≤15.9 cm2 ; mediana la de 16 a 63.9 cm2 y grande a la de 64 cm2 y más.
Para el manejo estadístico de los datos se realizó un análisis univariado para calcular las distribuciones de frecuencias de variables de tipo cualitativo y para los datos de naturaleza cuantitativa se realizaron las pruebas de normalidad con la función de distribución estadística mediante la prueba de Kolmogorov-Smirnov con corrección de Lilliefors. Para el análisis de supervivencia se consideró como variable de resultado el éxito en la cicatrización que se definió como la curación completa de la herida en un tiempo menor o igual a 90 días, evidenciado por presencia de piel intacta cicatrizada, ausencia de bordes y ausencia de exudado en herida. Se consideró ingresar al modelo aquellas variables que cumplieron con significación estadística, plausibilidad biológica o según el criterio de Hosmer-Lemeshow (p≤0.25). Los datos censurados correspondieron a cinco pacientes que se retiraron durante el estudio, y cuatro, quienes terminado el estudio, no lograron la cicatrización.
Para estimar la cicatrización en función del tiempo, se utilizó el método de Kaplan-Meier y se empleó el test de Logrank para contraste de hipótesis en comparación de dos o más grupos. Se dicotomizaron las variables independientes para definir su ingreso al modelo de riesgos proporcionales así: compromiso de la herida puntaje Resvech: leve = ≤15 puntos y alto = >15; experiencia del enfermero en clínica de heridas: ≥5 años y <5 años; estrato socioeconómico: bajo = ≤2 y alto = 3 y más; edad del paciente: ≤65 años y 66 y más años. También se incluyeron en el modelo las variables sexo y el tiempo en días desde que apareció la úlcera por la importancia clínica que representaban. Se realizó el modelo de riesgos proporcionales de Cox con el fin de estudiar el efecto multivariado sobre la cicatrización a través del tiempo. El software estadístico utilizado para procesar la información fue Stata v.12.0. La investigación obtuvo aprobación de los Comités de Ética en Investigación de la Facultad Nacional de Salud Pública de la Universidad de Antioquia y de las tres clínicas donde se recolectaron los datos. Todos los participantes firmaron el consentimiento informado.
Resultados
Se evaluaron 80 pacientes con UEV. Todos tuvieron como mínimo una UEV, con una mediana de 6 meses de antigüedad. En la Tabla 1 se aprecian las características generales de los participantes. Predominó en los participantes el sexo femenino, el estado civil casado, el bajo estrato socioeconómico, la baja escolaridad, y como ocupación el ser ama de casa. El promedio de edad para este grupo fue de 65 años (mínimo=18 y máximo=90). En los hábitos de vida se presentó mayor frecuencia de consumo de tabaco que de alcohol, pobre consumo de frutas y verduras, alto consumo de carne de res y cerdo, al igual que poca realización de actividad física.
Al 62.5% de los participantes los trató un enfermero con experiencia de cinco y más años en Clínica de Heridas; el 55% de los participantes contaba con un familiar a cargo del cuidado en casa. Se evidenció que el 73.8% tenía alteraciones en el peso, además el 77.5% sufría de hipertensión; un 53.8% tenía índice Yao entre 0.7 y 1.30. El antecedente más frecuente fue el de sufrir de venas várices (86.3%), seguido de la hipertensión arterial (63.7%). Por otra parte, se encontró que el 66.3% de los individuos ya había tenido un episodio previo de UEV, incluso 19 personas habían tenido más de 3 recurrencias. El 39.6% manifestó que estas heridas habían sanado en un tiempo menor o igual a 4 meses. La localización más frecuente de la herida actual fue la maleolar interna (33.7%), con predominio del miembro inferior izquierdo (58.8%). (Tabla 2)
Tabla 2 Antecedentes personales y familiares, características clínicas y de la herida actual de 80 pacientes con diagnóstico de úlcera de etiología venosa

En la Tabla 3 se puede apreciar la información de las UEV en la evaluación basal. Se encontró que el 60% de las heridas tenían una medida menor de 16cm2, la mayor afección se dio en la epidermis (77.5%), los bordes delimitados estuvieron presentes en el 63.7%, se encontraron esfacelos en el lecho de la herida en el 51.2% y el 31.2% presentó exudado saturado. Las características de infección e inflamación mostraron que la herida generaba dolor (95%), con eritema y edema perilesional (82.5% y 88.7%, respectivamente). Asimismo, se encontraron otras características como la presencia de herida que no disminuía en tamaño en un 92.5% y la herida que aumenta de tamaño en el 81.2% de los pacientes.
Tabla 3 Evaluación basal de la herida de 80 pacientes con diagnóstico de úlcera de etiología venosa según el instrumento Resvech 2.0

Se analizó el proceso de cicatrización en todos los tiempos de evaluación. En la Gráfica 1 puede observarse que el cambio en el tamaño de la herida fue más grande entre T0 y T1, apreciándose una disminución de 9 puntos en la mediana del puntaje de la escala Resvech, lo que significa el cambio de compromiso de moderado a leve; en T2 ya habían sanado el 25% de los participantes y, en T4 se observó estancamiento del proceso en los pacientes con heridas de tamaño grande y con complicaciones asociadas; a su vez, se evidenció en ellos la inflamación mantenida de la extremidad inferior afectada y la descompensación en sus comorbilidades.
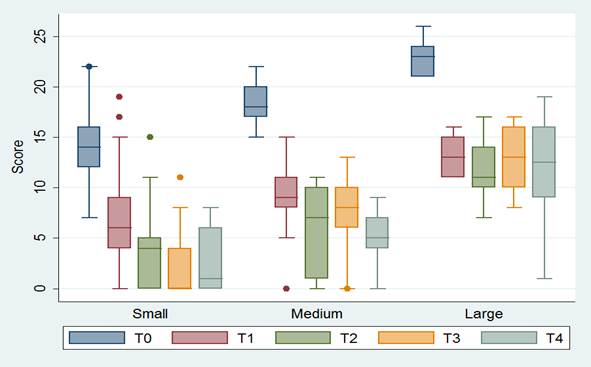
Gráfica 1 Evolución de la cicatrización de 80 pacientes con diagnóstico de úlcera de etiología venosa, según momento de medición y tamaño de herida
Cuando se analizó la cicatrización en función del tiempo, se observó que el 48.8% de los pacientes (52.5% de las mujeres y el 38.1% de los hombres, p≤0.01) tuvo éxito en la cicatrización de la herida en un tiempo máximo de 90 días. Las heridas ubicada en el dorso permanecieron por tiempo más prolongado (mediana de 113.5 días) y las heridas ubicadas en el tercio medio anterior de la extremidad cicatrizaron más rápido (mediana de 48 días).
Se utilizó el método de Kaplan-Meier para obtener las estimaciones del proceso de cicatrización a partir de cada una de las evaluaciones de los 80 pacientes, de los cuales 71 presentaron cicatrización y 9 fueron censurados (por pérdida y por no presentar el evento al finalizar el seguimiento). La variable de tiempo de seguimiento tuvo comportamiento no normal de los datos (Prueba de Shapiro-Wilk <0.0001). Se encontró que la mediana del tiempo de cicatrización fue 78 días (mínimo=14 días y máximo=264 días, percentil 25=48 días y percentil 75=130 días). En la Gráfica 2 se muestra la cicatrización en función del tiempo, que expone que la probabilidad de una persona de cicatrizar aumenta con el transcurso del tiempo.
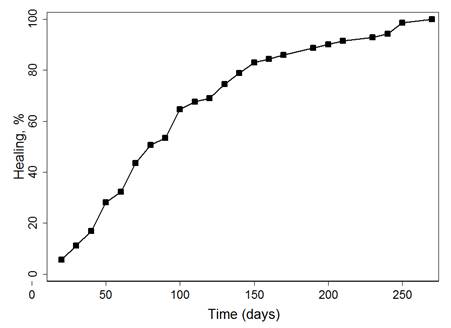
Gráfica 2 Cicatrización en función del tiempo de 80 pacientes con diagnóstico de úlcera de etiología venosa
Para establecer las variables que debían ingresar al modelo de riesgos proporcionales de Cox, se realizó la comparación del tiempo de cicatrización con las variables que se dicotomizaron mediante la prueba de Logrank y Wilcoxon-Breslow. Se usó la primera cuando los gráficos sugirieron diferencias en la supervivencia de los grupos comparados, la segunda prueba se utilizó para hallar el estadístico cuando no se pudo establecer esa diferencia entre grupos. Se seleccionaron finalmente las variables que se muestran en la Tabla 4.
Tabla 4 Variables candidatas para ingresar al Modelo de Riesgos proporcionales de Cox de 80 pacientes con diagnóstico de úlcera de etiología venosa.

Posteriormente se realizó el modelo de riesgos proporcionales de Cox, con el fin de estudiar el efecto multivariado sobre la cicatrización a través del tiempo. Se corrieron varios modelos, de acuerdo con las variables candidatas de ingreso al modelo y finalmente se construyó el modelo final de riesgos con el método Breslow. El software estadístico mostró que el modelo es adecuado ((2<0.0001). El modelo de riesgos proporcionales de Cox (tabla 5) mostró que la cicatrización en todos los momentos de evaluación está afectada por las variables de grado de compromiso de la lesión, la experiencia del enfermero y el estrato socioeconómico; se incluyó la edad, la antigüedad de la herida y el sexo, dado el efecto individual y el conocimiento previo de la modificación que estas variables ejercen en los tiempos de cicatrización. Como se puede apreciar en la Tabla 5, la tasa de cicatrización de los individuos con compromiso leve de la herida fue 1.7 veces más rápida con respecto a aquellos que presentaron compromiso alto, en todo el tiempo del estudio y al ajustarse por las demás variables. La tasa de cicatrización de quienes fueron tratados por un enfermero con cinco años y más de experiencia fue el doble (HR=2.1) en comparación con aquellos a quienes fueron atendidos por un enfermero con menor experiencia. De igual forma, quienes pertenecían a un estrato uno o dos tardaron el doble de tiempo en cicatrizar en relación con los de estrato 3 o más.
Discusión
En este estudio los participantes con UEV fueron en su mayoría de sexo femenino y se encontraban entre la sexta y séptima década de la vida, lo que ha sido descrito en la literatura.5,17 Marques18 afirmó que el predominio femenino es debido a los trastornos de la gestación que conlleva a síndrome postrombótico, además de la alta prevalencia de venas varicosas, aunque algunos estudios10,19 describieron entre sus participantes una proporción de UEV en hombres mayor al 50%.
En este estudio se encontró una tasa de cicatrización de 48.8% en un tiempo igual o menor a 90 días. Frente a esto, Finlayson20) comparó la efectividad de algunos métodos en el tratamiento para úlceras de etiología venosa y encontró una mediana de cicatrización de 10 semanas para los participantes que usaron vendajes compresivos y de 14 semanas para quienes usaron medias de compresión; también, Lozano21 plantea tiempos de cicatrización de 12 semanas cuando se utiliza vendaje compresivo multicapa. En una revisión sistemática, Borges22 describe mejores tiempos de cicatrización con uso de vendaje compresivo con 30% de curación de la herida en las dos primeras semanas de tratamiento. Plantea también que los tiempos de cicatrización son dependientes del tratamiento utilizado y características de la herida. En cuanto al grado de compromiso de la herida, este estudio encontró tiempos prolongados de cicatrización cuando el tamaño de la herida era grande y el compromiso alto. Con relación a esto, Finlayson20) también describió más demora en la cicatrización en heridas con tamaño mayor a 10cm2, al igual que otros estudios23,24 que refirieron diferencias en la cicatrización y pronóstico cuando las heridas eran de mayor tamaño y se tenía mayor compromiso del tejido.
Este estudio halló que la experiencia de los enfermeros tratantes determina el tiempo y el éxito en la cicatrización. Estudios como lo de Adderley25 han comparado enfermeras generales con especialistas en tratamiento de heridas y han mostrado que estas últimas son más precisas en la identificación de la lesión, juicio diagnóstico e idoneidad para el tratamiento.
Frente a ello, Ylonen(26) describió en una revisión de la literatura que los enfermeros tratantes tienen vacíos de conocimiento en: la evaluación, fisiología y proceso de curación, por tanto aduce la necesidad de aumentar el conocimiento y los cuidados de enfermería al igual que la educación continua al paciente.
Con relación a lo anterior, Zarchi27 advierte frente al tratamiento, que el hecho de compresión también debe enseñarse y perfeccionarse. Asimismo, identificó variación sustancial en las presiones hechas por los vendajes elásticos e inelásticos cuando midió la presión ejercida por diferentes profesionales que colocaban los vendajes, encontrando que tenían variables, subestimaciones y sobreestimaciones en la presión ejercida. A su vez, agregó que la terapia compresiva bien instaurada es la intervención esencial para el tratamiento de la úlcera de etiología venosa y para su eficacia.
En esta investigación se encontraron mejores tiempos de cicatrización en los participantes de estratos socioeconómicos más altos. Con respecto a ello, Selvaraj10 expone que los pacientes que pertenecían a estratos socioeconómicos bajo y medio, tenían ocupaciones no profesionales y se mantenían largos periodos en pie o sentados por causa de empleos de carácter doméstico, trabajos agricultores e informales, que favorecían el desarrollo de enfermedad venosa que con el tiempo podrían llegar a complicarse con UEV. De manera similar, Marques18 encontró más prevalencia de UEV en individuos de bajos estratos socioeconómicos, bajos ingresos económicos y bajo nivel educativo; algunos de estos hallazgos también estuvieron presentes en esta investigación. Para finalizar, existen otros riesgos asociados a la pobre cicatrización, entre ellos los altos índices de masa corporal, la mala alimentación, la ingesta de dieta baja en frutas y verduras y la poca realización de actividad física.28 De hecho, nuestros hallazgos mostraron también altas prevalencias de estos factores de riesgo en los participantes.
Se concluye en este estudio que la cicatrización de la UEV en un tiempo menor o igual a 90 estuvo asociado al leve compromiso de la herida -lo que involucra su tamaño y grado de afectación del tejido-, a la experticia del enfermero tratante y al estrato socioeconómico mayor o igual a tres. De acuerdo con estos factores, y considerando que las UEV son una manifestación multicausal, se requiere que se fomente la relación entre el saber y el hacer en el cuidado a la persona con úlcera de etiología venosa, y se recomienda enfatizar durante la formación del futuro enfermero y durante la educación continuada del que ya es profesional los ámbitos teóricos y prácticos de la prevención y tratamiento de las UEV, lo cual contribuirá a mejorar la calidad de la asistencia a la persona con este problema de salud.29)
Limitaciones
Algunos de los datos de las evaluaciones se obtuvieron de la historia clínica o comentario de la enfermera tratante, lo que puede ofrecer variación en los resultados. Aunque se tuvieron en cuenta varios factores de confusión y se realizaron los análisis multivariados con ajustes por los factores de riesgo establecidos, existe posibilidad de que la utilización de diferentes apósitos tecnológicos para favorecer el lecho de la herida tenga efecto en los resultados.
Agradecimientos
A los participantes y enfermeras de las clínicas de heridas, en especial a Ana Lucía Pérez Mesa y a su equipo; al profesor Juan Fernando Saldarriaga Franco por su acompañamiento metodológico; al grupo de investigación Epidemiología de la Facultad Nacional de Salud Pública de la Universidad de Antioquia y a la Estrategia de Sostenibilidad CODI por su apoyo económico
REFERENCIAS
1. Nettel F, Rodriguez N, Nigro J, González M, Conde A, Muñoa A, et al. Primer Consenso Latinoamericano de Úlceras Venosas. Rev. Mex. Angiol. 2013; 41(3):95-126. [ Links ]
2. Chayamiti EM, Caliri MH. Úlcera por pressão em pacientes sob assistência domiciliária. Acta Paul. Enferm. 2010; 23:29-34. [ Links ]
3. Crawford JM, Lal BK, Durán WN, Pappas PJ. Pathophysiology of venous ulceration. J. Vasc. Surg. Venous Lymphat. Disord. 2017; 5(4):596-605. [ Links ]
4. González RV, Verdú J. Quality of life in people with venous leg ulcers: an integrative review. J. Adv. Nurs. 2011; 67(5):926-44. [ Links ]
5. Marola S, Ferrarese A, Solej M, Enrico S, Nano M, Martino V. Management of venous ulcers: State of the art. Int. J. Surg. 2016; 33:S132-S4. [ Links ]
6. Comerota A, Lurie F. Pathogenesis of venous ulcer. Semin Vasc Surg. 2015;28(1):6-14. [ Links ]
7. Raffetto JD. Pathophysiology of chronic venous disease and venous ulcers. Surg. Clin. North Am. 2018; 98(2):337-47 [ Links ]
8. Fukaya E, Margolis D. Approach to diagnosing lower extremity ulcers. Dermatol. Ther. 2013; 26:181-6. [ Links ]
9. Ribu L, Birkeland K, Hanestadc B, Moumd T, Rustoen T. A longitudinal study of patients with diabetes and foot ulcers and their-health-related quality of life: wound healing and quality-of-life changes. J. Diabetes Complications. 2008; 22:400-7. [ Links ]
10. Selvaraj D. Kota A, Premkumar P, Stephen E, Agarwal S. Socio-demography and clinical profile of venous ulcers. Wound Med. 2017; 19:1-4. [ Links ]
11. Marinel. J, Verdú J. Conferencia Nacional de Consenso sobre las Ulceras de la Extremidad Inferior (C.O.N.U.E.I.). Documento de consenso 2018. 2nd ed. Madrid: Ergon; 2018. P.35. [ Links ]
12. Gordon P, Widener JM, Heffline M. Venous leg ulcers: Impact and dysfunction of the venous system. J. Vasc. Nurs. 2015 ;33(2):54-9. [ Links ]
13. Pannier F, Rabe E. Differential diagnosis of leg ulcers. Phlebology. 2012; 28(1):55-60. [ Links ]
14. Finlayson K, Wu M-L, Edwards HE. Identifying risk factors and protective factors for venous leg ulcer recurrence using a theoretical approach: A longitudinal study. Int. J. Nurs. Stud. 2015; 52(6):1042-51. [ Links ]
15. González RV, López WJ, Roa KT. Epidemiología de lesiones de piel relacionadas con el cuidado: estudio de la prevalencia en Colombia. Referência. 2017; 4(15):65-72. [ Links ]
16. Restrepo JC. Instrumentos de monitorización clínica y medida de la cicatrización en úlceras por presión (UPP) y úlceras de la extremidad inferior (UEI). Desarrollo y validación de un índice de medida [Doctoral Thesis]. Alicante: Universidad de Alicante; 2010. [ Links ]
17. Edwards H, Finlayson K, Skerman H, Alexander K, Miaskowski C, Aouizerat B, et al. Identification of symptom clusters in patients with chronic venous leg ulcers. J. Pain Symptom Manage. 2014; 47(5):867-75. [ Links ]
18. Marques E, Bonetti W, Aragao V, Aderval J, Bitencurt L. Ulcer Due to Chronic Venous Disease: A sociodemographic study in northeastern Brazil. Ann. Vasc. Surg. 2013; 27:571-6. [ Links ]
19. Labropoulos N, Wang ED, Lanier ST, Khan SU. Factors associated with poor healing and recurrence of venous ulceration. Plast. Reconstr. Surg. 2012; 129(1):179-86. [ Links ]
20. Finlayson KJ, Courtney MD, Gibb MA, O'Brien JA, Parker CN, Edwards HE. The effectiveness of a four-layer compression bandage system in comparison with Class 3 compression hosiery on healing and quality of life in patients with venous leg ulcers: a randomised controlled trial. Int.Wound J. 2014; 11(1):21-7. [ Links ]
21. Alexandre S, Arola N, Jovè M, Blanco J. Uso de terapias alternativas en la cicatrización de úlceras de etiología venosa. La cromoterapia. Gerokomos. 2012; 23(4):185-8. [ Links ]
22. Borges EL, Caliri MH, Haas VJ. Systematic review of topic treatment for venous ulcers. Revisión sistemática del tratamiento tópico de la úlcera venosa. Rev. Latino-Am. Enfermagem. 2007;15(6):1163-7. [ Links ]
23. Margolis DJ, Allen-Taylor L, Hoffstad O, Berlin JA. The accuracy of venous leg ulcer prognostic models in a wound care system. Wound Repair Regen. 2004;12(2):163-8. [ Links ]
24. Meaume S, Couilliet D, Vin F. Prognostic factors for venous ulcer healing in a non-selected population of ambulatory patients. J. Wound Care. 2005;14(1):31-4. [ Links ]
25. Adderley UJ, Thompson C. A comparison of the management of venous leg ulceration by specialist and generalist community nurses: A judgement analysis. Int. J. Nurs. Stud. 2016; 53:134-43. [ Links ]
26. Ylönen M, Stolt M, Leino-Kilpi H, Suhonen R. Nurses' knowledge about venous leg ulcer care: a literature review. Int. Nurs. Rev. 2014; 61(2):194-202. [ Links ]
27. Zarchi K, Jemec GB. Delivery of compression therapy for venous leg ulcers. JAMA Dermatol. 2014; 150(7):730-6. [ Links ]
28. McDaniel JC, Kemmner KG, Rusnak S. Nutritional profile of older adults with chronic venous leg ulcers: A pilot study. Geriatr. Nurs. 2015; 36(5):381-6. [ Links ]
29. Sousa ATO, Formiga NS, Oliveira SHS, Torres GVT, Costa MML, Soares MJGO. Validating an instrument to assess nurse knowledge related to preventing and treating individuals with venous ulcer. Invest. Educ. Enferm. 2016; 34(3): 433-43. [ Links ]
Artículo ligado a investigación: Factores asociados a cicatrización de úlceras venosas de miembros inferiores de adultos, Medellín, 2014.
Recibido: 01 de Agosto de 2018; Aprobado: 19 de Septiembre de 2018