Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Acta Medica Colombiana
Print version ISSN 0120-2448
Acta Med Colomb vol.37 no.4 Bogotá Oct./Dec. 2012
Presentación de casos
Pseudo-obstrucción lúpica
Reto diagnóstico
Lupic pseudo-obstruction
A diagnostic challenge
Alberto De Zubiría1, Mauricio Calderón2, Wilmer Calderón3, Adulkarin Patiño3, Tatiana Echeverry3, Giovanni de la Cruz3: Bogotá, D.C. (Colombia)
1Dr. Alberto de Zubiría: Internista, Inmunología Clínica Alérgica. Jefe Departamento de Medicina Interna, Hospital de La Samaritana;
2Dr. Mauricio Calderón: Internista. Hospital de La Samaritana;
3Dres. Wilmer Calderón, Adulkarin Patiño, Tatiana Echeverry y Giovanni de la Cruz: Residentes de Medicina Interna. Universidad de la Sabana. Hospital de La Samaritana. Bogotá, D.C. (Colombia).
Correspondencia: Dr. Adulkarin Patiño. Bogotá D.C. (Colombia).
E-mail: adulkarin@hotmail.com
Recibido: 26/X/2011 Aceptado: 25/X/2012
Resumen
El lupus eritematoso sistémico incluye un gran espectro de manifestaciones clínicas, entre las que se encuentran las gastrointestinales que corresponden a 20% del total y éstas por lo general son consecuencia del tratamiento. Se describe el caso de una mujer joven cuya primera manifestación de una enfermedad del colágeno fue dolor abdominal, y se evidenció un proceso pseudo-obstructivo con diagnóstico definitivo de enfermedad del tejido conectivo. (Acta Med Colomb 2012; 37: 207-210).
Palabras clave: pseudo-obstruccion, dolor abdominal, enfermedad de colágeno, lupus.
Abstract
Systemic lupus erythematosus includes a broad spectrum of clinical manifestations, including the gastrointestinal manifestations that correspond to 20% of all and which usually result as a consequence of the treatment. We describe the case of a young woman whose first manifestation of collagen disease was abdominal pain, and showed a pseudo-obstructive process with definitive diagnosis of connective tissue disease. (Acta Med Colomb 2012; 37: 207-210).
Keywords: pseudo-obstruction, abdominal pain, collagen disease, lupus.
Caso clínico
Ingresa al servicio de urgencias mujer de 24 años quien consultó por cuadro de cuatro días de dolor abdominal generalizado, tipo punzada, de intensidad 8/10, no irradiado, asociado a distención abdominal, náuseas y emesis de contenido bilioso en múltiples episodios, sin fiebre, sin diarrea, sin ninguna otra sintomatología.
Tenía historia previa de apendicectomía más laparotomía por peritonitis hace dos años, presentando como complicación post-quirúrgica absceso tubo ovárico que requirió ooferectomia más salpingectomía. Ginecológicos: G1P1V1A0 FUR: 23-02-2010 planificación con dispositivo intrauterino. Otros antecedentes fueron negativos.
Al examen físico se encontró con signos vitales normales, distensión abdominal, dolor a la palpación abdominal generalizada, ruidos intestinales presentes, sin onda ascítica, ni signos de irritación peritoneal.
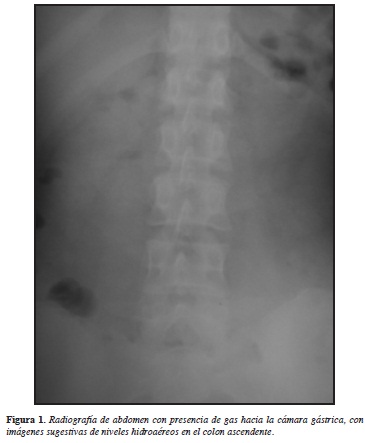
Inicialmente fue valorada por el servicio de cirugía general, quienes deciden solicitar paraclínicos complementarios para aclarar etiología del dolor abdominal, entre los que se encuentra hemograma normal, parcial de orina normal, radiografía de tórax normal y radiografía de abdomen (Figura 1) con signos incipientes de obstrucción. Ante la ausencia de un síndrome de respuesta inflamatoria sistémica (SIRS) y persistencia del dolor abdominal e intolerancia a la vía oral, se le realizó una ecografía abdominal con hallazgos de hepatomegalia, moderada cantidad de líquido libre en cavidad e hidronefrosis de riñón derecho.
Por los anteriores hallazgos fue evaluada por medicina interna. Los resultados de los laboratorio mostraron un líquido ascítico con características de exudado de predominio linfocítico con colesterol normal.
Como parte del enfoque del resultado de líquido ascítico se consideró la posibilidad de neoplasia o TBC, por lo cual se realizó tomografía axial computarizada (TAC) abdominal, PCR-ADA-cultivo y marcadores tumorales.
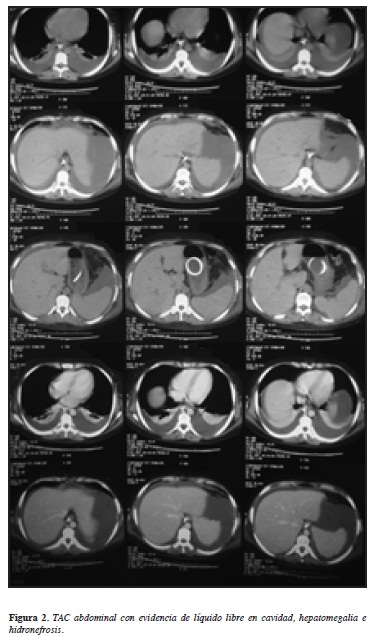
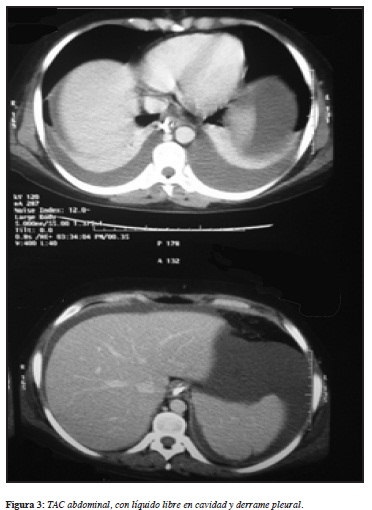
Durante la hospitalización la paciente persistió con episodios de emesis e intolerancia a la vía oral, con pruebas de función hepática normales, estudios para hepatitis viral negativos, ELISA negativo para VIH y Doppler de venas suprahepáticas dentro de parámetros normales. El TAC abdominal contrastado evidenció la presencia de derrame pleural, abundante cantidad de líquido libre en cavidad abdominal, engrosamiento difuso de las asas intestinales y hepatomegalia leve, e hidronefrosis (Figuras 2 y 3).
La paciente persistió con dolor abdominal e intolerancia a la vía oral por lo que fue valorada nuevamente por cirugía general sugiriendo la toma de endoscopia, colonoscopia, marcadores tumorales los cuales fueron negativos. La endoscopia de vías digestivas altas fue informada como gastropatía hipertrófica con biopsias negativas para malignidad y colonoscopia normal.
Ante la sospecha de pseudoobstruccion y con radiografía abdominal previa con hallazgos incipientes de obstrucción, requirió paso de sonda nasogástrica obteniéndose un drenaje entre 1000-2000 cc en 24 h de características biliosas. Por la persistencia de emesis, se decidió nutrición enteral con sonda avanzada a yeyuno.
El reporte de PCR en líquido peritoneal fue negativo. Ante la persistencia de sintomatología, y sin diagnóstico claro, se realizó una laparoscopia exploratoria, que no evidenció masas ni procesos tumorales. A pesar de no haber clínica de colagenosis, por la aparición de serositis, se decidió tomar perfil inmunológico obteniéndose:
- Complemento por inmunoturbidimetría:
- C3: 16mg/dl (80-150mg/dl)
- C4: 21mg/dl (12-36mg/dl)
- ANAS por inmunofluorescencia indirecta (IFI) 1/640 patrón moteado
- ANTI DNA por IFI: positivo
- ENAS por inmunoensayo enzimático (EIA)
- ANTI LA: 72,9 positivo moderado
- Anti RO: 115 positivo fuerte
- Anti RNP: 183 positivo fuerte
- Anti SM 138, positivo fuerte.:
- Valor de referencia:
- Débil: 20-39u
- Positivo moderado: 40-80u
- Positivo fuerte: >80u
Con alta sospecha de lupus eritematoso sistémico se inició tratamiento con metilprednisolona.
Posterior al inicio de metilprednisolona la paciente presentó disminución de drenaje por sonda nasogástrica, mejoría del dolor abdominal, disminución de perímetro abdominal y ausencia de nuevos episodios de emesis. Se tomó endoscopia de control, con gastritis corporoantral, sin evidencia de hipertrofia de pliegues gástricos. Se retiraron sondas nasogástricas y se cambió esteroide sistémico con tolerancia a la vía oral por lo que se continuó manejo ambulatorio.
Discusión
Las manifestaciones gastrointestinales del lupus eritematoso sistémico (LES) son del 25-40% (1). Generalmente son síntomas inespecíficos, más asociados como efectos secundarios del uso de los medicamentos que a la enfermedad como tal (2). Los pacientes presentan síntomas vagos como dolor abdominal y náuseas con hallazgos del examen y pruebas de diagnóstico no concluyentes. Nuestro paciente presentó gastropatía hipertrófica, dolor abdominal y pseudo-obstrucción que son los menos frecuentes de los síntomas intestinales.
La gastropatía hipertrófica previamente conocida con enfermedad de Menetrier caracterizada por dolor en epigastrio, anorexia, pérdida de peso, y enteropatía por pérdida de proteínas, asociada a engrosamiento de los pliegues gástricos y atrofia glandular, es muy rara y generalmente se presenta con otros síntomas en diferentes órganos y en paciente con lupus ya diagnosticado. El tratamiento puede incluir corticoides o inmunoglobulina IV (3).
En los pacientes con LES se ha demostrado cambios inflamatorios en la mucosa, incluyendo los niveles más altos de fibroblastos y de depósito de IgG en los pequeños vasos y de complejos inmunes durante los periodos de exacerbación de la enfermedad. Se ha relacionado la anemia perniciosa y lupus eritematoso sistémico al parecer por una relación del LES con el anticuerpo antifactor intrínseco.(4)
La pseudo-obstrucción se presenta por varios trastornos relacionados con la motilidad, asociándose a una amplia gama de síntomas que van desde dolor abdominal, náuseas, vómitos y estreñimiento (5). La pseudo-obstrucción intestinal se define como un trastorno de la peristalsis intestinal con la consiguiente ineficacia de la propulsión intestinal que causa los síntomas antes mencionados. El síndrome se ha asociado con LES en varios estudios e informes de casos que inician con dolor abdominal siendo éste el síntoma más común, generalmente de evolución crónica (5). Los pacientes suelen presentar al examen distensión, dolor abdominal, y ausencia de ruidos intestinales y los hallazgos radiológicos muestran asas dilatadas y niveles hidroaéreos.
La patogénesis es desconocida, histológicamente los leiomiocitos intestinales sugieren un proceso autoinmune dirigida a las células del músculo liso, otro factor es la vasculitis que conduce a una isquemia crónica del músculo liso intestinal produciendo daño muscular e hipomotilidad, la aparente asociación entre pseudo-obstrucción y ureterohidronefrosis sugiere una posible dismotilidad del músculo liso debido a una miopatía o patología neurogénica secundaria (6).
La pseudo-obstrucción intestinal en pacientes con LES se ha relacionado con síntomas genito-urinarios como disuria, poliuria, tenesmo vesical y hallazgos de dilatacion ureteral. Esta asociación se ha sugerido como mal pronóstico y complicación de la enfermedad. Mok M.Y. y colaboradores estudiaron la pseudo-obstrucción intestinal en el LES evidenciando la existencia de la dilatación ureteral bilateral o hidronefrosis, por alteración en el músculo liso o alteración neurogénica (7, 8).
En la patología de autopsias que se ha realizado en pacientes que han presentado pseudo-obstrucción intestinal se ha evidenciado fibrosis de la capa muscular intestinal que sugiere un origen miogénico (7). Otros estudios también sugieren un proceso de vasculitis de pequeños vasos como un potencial origen de la pseudo-obstrucción intestinal (7). Un verdadero diagnóstico requiere una laparotomía y la biopsia intestinal. El tratamiento de la pseudo-obstrucción intestinal en general son altas dosis de esteroides IV, medicamentos a favor de la motilidad intestinal.
El dolor abdominal es el síntomas más frecuente, asociado a naúseas y emesis. La vasculitis de pequeño vaso puede ser fatal, presentándose como un simple sangrado que puede evolucionar hasta perforación, peritonitis e isquemia mesentérica (8). La enteritis también se puede presentar con diarrea como síntoma usual. En cuanto a la ascitis, generalmente se presenta por falla cardiaca o síndrome nefrótico en paciente con lupus, como causa secundaria de su enfermedad; este último sólo se presenta entre un 8-11% (9).
Financiación
Ninguna.
Conflicto de intereses
No se declaran conflictos de intereses por los autores.
Referencias
1. Sultan SM, Ioannou Y, Isenberg DA. A review of gastrointestinal manifestations of systemic lupus erythematosus. Rheumatology 1999; 38(10): 917-32. [ Links ]
2. Carbajal-Rodríguez L., Perea-Martínez A., Oldak-Skvirsky D., Loredo-Abdalá A., Reynes-Manzur JN. Abdominal complications of systemic lupus erythematosus. Bol Med Hosp Infant Mex 1991; 48(3): 178-84. [ Links ]
3. Elinav E; Korem M; Ofran Y; Migdal A; Doviner V; Hiler N; Aamar S., et al. Hyperplastic gastropathy as a presenting manifestation of systemic lupus erythematosus. Lupus 2004; 13(1): 60-3. [ Links ]
4. Ellen C; Ebert M; Klaus D; Hagspiel M. Gastrointestinal and Hepatic Manifestations of Systemic Lupus Erythematosus. J Clin Gastroenterol 2011; 45: 436-441. [ Links ]
5. Hien N; Niharika K. Intestinal Pseudo-obstruction as a Presenting Manifestation of Systemic Lupus Erythematosus: Case Report and Review of the literature. The Southern Medical Association 2004; 97: 186-189. [ Links ]
6. Tian X; Zhang X. Gastrointestinal involvement in systemic lupus erythematosus: Insight into pathogenesis, diagnosis and treatment. World J Gastroenterol 2010; 16: 2971-2977. [ Links ]
7. Mok MY, Wong RW, Lau CS. Intestinal pseudo-obstruction in systemic lupus erythematosus: an uncommon but important clinical manifestation. Lupus 2000; 9(1): 11-8. [ Links ]
8. Tan T; Wansaicheong GK, Thong BY. Acute onset of systemic lupus erythematosus with extensive gastrointestinal and genitourinary involvement. Lupus 2012; 21(11): 1240-3. [ Links ]
9. Hallegua DS, Wallace CJ. Gastrointestinal and Hepatic Manifestations. In: Wallace DJ, Hahn BH, Eds. Dubois' Lupus Erythematosus: 6th ed. Philadelphia: Lippincott Williams and Wilkins 2002; 843-57. [ Links ]