Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Colombian Journal of Anestesiology
Print version ISSN 0120-3347
Rev. colomb. anestesiol. vol.43 no.3 Bogotá July/Sept. 2015
http://dx.doi.org/10.10167j.rca.2015.02.006
Investigación cientíñca y tecnológica
Eficacia analgésica entre dos concentraciones de bupivacaína en mujeres en trabajo de parto. Ensayo clínico controlado aleatorizado triple ciego
Analgesic efficacy of two concentrations of bupivacaine in women in labor. Clinical triple blind randomized controlled trial
Ricardo Rodríguez-Ramóna, Horacio Márquez-Gonzálezb,*, María Valeria Jiménez-Báezc e Ilse Cristina Iparrea-Ramosd
a Anestesiólogo, Hospital General de Zona Núm. 1, Instituto Mexicano del Seguro Social (IMSS), Campeche, México
b Cardiopatías Congénitas, Hospital de Cardiología, Centro Médico Nacional Siglo XXI, Ciudad de México D.F., México
c Investigación en Salud y Servicios de Prestaciones Médicas, Delegación Estatal IMSS, Quintana Roo, México
d Anestesióloga, Hospital General Regional Núm. 17 IMSS , Quintana Roo, México
* Autor para correspondencia. Cardiopatías Congénitas. Hospital de Cardiología, Centro Médico Nacional Siglo XXI, Av. Cuauhtémoc 330, Col Doctores, C.P. 06720. Delegación Cuauhtémoc, Ciudad de México D.F., México.
Correo electrónico: horacioinvestigacion@hotmail.com (H. Márquez-González).
Información del artículo
Historia del artículo: Recibido el 17 de febrero de 2014 Aceptado el 17 de febrero de 2015 On-line el 15 de mayo de 2015
Resumen
Introducción: La analgesia epidural es el método más seguro y eficaz para el tratamiento del dolor del parto. La bupivacaína epidural proporciona una analgesia excelente para el parto y sigue siendo el anestésico local más utilizado en anestesia obstétrica. Objetiuo:Evaluar la eficacia analgésica entre dos concentraciones de bupivacaína en mujeres en trabajo de parto.
Métodos: Se incluyeron 114 pacientes en trabajo de parto con embarazo de término. Se agruparon de forma aleatoria en dos grupos; pacientes que recibieron bupivacaína al 0,125% (grupo A) y bupivacaína al 0,25% (grupo B). Las pacientes del grupo A recibieron 10 ml de bupivacaína al 0,125% en bolo. Las pacientes del grupo B recibieron 10 ml de bupivacaína al 0,25% en bolo. Se valoró la intensidad del dolor según la EVA, la presión arterial, frecuencia cardiaca, frecuencia respiratoria, el grado de bloqueo motor según la escala de Bromage en diferentes periodos de tiempo.
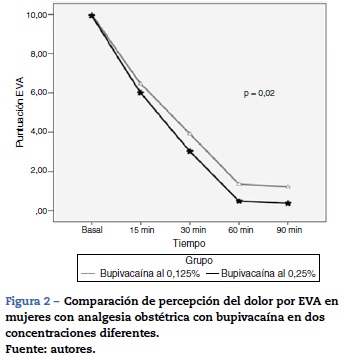
Resultados: Las características demográficas y de paridad se compararon, sin encontrar diferencias estadísticamente significativas. Al comparar los valores de la EVA medida en el minuto 0, 15, 30, 60 y 90 se encontraron diferencias estadísticamente significativas a favor del grupo con bupivacaína al 0,25% con disminución de la percepción del dolor a partir del minuto 30, valor de p de 0,02. No se encontraron diferencias en la presión arterial, frecuencia cardiaca y frecuencia respiratoria entre ambos grupos.
Conclusión: La concentración de bupivacaína al 0,25% mejora la eficacia analgésica en comparación con bupivacaína al 0,125% en mujeres con trabajo de parto activo en 6 puntos a partir de los 60 minutos.
Palabras clave: Dolor, Analgesia Epidural, Bupivacaina, Trabajo de Parto.
Abstract
Introduction: Epidural analgesia is the most safe and effective for the treatment of pain of childbirth method. Epidural bupivacaine provided excellent analgesia for labor and remains the most widely used local anesthetic in obstetric anesthesia.
Objective:To evaluate the analgesic efficacy of two concentrations of bupivacaine in women in labor.
Methods: 114 patients were included in labor with term pregnancy. Were grouped randomly into two groups: patients who received bupivacaine 0.125% (group A) and 0.25% bupivacaine (group B). Patients in group A received 10 ml of 0.125% bupivacaine bolus. The patients in group B received 10 ml. Bupivacaine 0.25% bolus. Pain intensity according to VAS, blood pressure, heart rate, respiratory rate, degree of motor block was assessed using the Bromage scale at different periods of time.
Results: Demographic characteristics and parity were compared, no statistically significant differences. By comparing the values of the VAS measure 0, 15, 30, 60 and 90 minutes into statistically significant differences in favor of the group with 0.25% bupivacaine with decreased pain perception after 30 minutes, p-value found 0.02. No differences in arterial pressure, heart rate and respiratory rate were found between the two groups.
Conclusion: The concentration of 0.25% bupivacaine has greater analgesic efficacy compared with 0.125% bupivacaine.
Keywords: Pain, Analgesia Epidural, Bupivacaine, Labor obstetric.
Introducción
El embarazo y el parto son una de las principales causas de atención en los hospitales del mundo1. El dolor en el parto es condicionado por la contractilidad uterina la cual es modulada por la secreción de catecolaminas endógenas que activan a los receptores beta-2-adrenérgicos2 ocasionando la sensación del dolor3.
Además de ser una sensación desagradable, el dolor ocasiona angustia y estrés, limitación en la cooperación en el trabajo de parto4 que puede desembocar en disminución del flujo feto placentario, condicionando acidosis fetal.
La Escala Visual Análoga (EVA) es una herramienta validada, subjetiva y ampliamente utilizada para estratificar la intensidad de la percepción álgida del paciente5.
En 1847, James Young Simpson fue el primero en utilizar éter para analgesia durante el parto6. Actualmente la analgesia neuroaxial es el procedimiento más empleado y sus beneficios son ampliamente conocidos7. Los fármacos más utilizados son la ropivacaína y la bupivacaína a diferentes concentraciones8,9, siendo preferida la bupivacaína por su mejor afinidad por las proteínas plasmáticas en la mujer embarazada10, aunque se le atribuyen propiedades cardiotó-xicas por su afección a los canales de calcio, a concentraciones bajas se está lejos de causar este efecto cardiotóxico11.
Existen evidencias científicas acerca del uso de dosis bajas en la analgesia epidural como el Compartative Obstetric Mobile Epidural Trial (COMET)12 del Study Group en Reino Unido, comparado con dosis altas o analgesia combinada (p < 0,05) donde se comparan los resultados de diferentes concentraciones de anestésicos como la bupivacaína y ropivacaína en anestesia epidural en labor y su relación con la incidencia de parto vaginal asistido, así como el efecto a diversas dosis, sin embargo, no existe evidencia de eficacia en el manejo del dolor con el uso de concentraciones diferentes de un solo anestésico local en este caso bupivacaína para pacientes en trabajo de parto13,14.
Objetivo
Evaluar la eficacia analgésica (EVA) entre dos concentraciones de bupivacaína en mujeres en trabajo de parto.
Material y métodos
Se realizó un ensayo clínico aleatorizado triple ciego en pacientes embarazadas en trabajo de parto con registro en ClinicalTrials.gov NCT02244086 y autorización por la Comisión Federal para la Protección Contra Riesgos Sanitarios N.°. 20132301-21, durante el 2013 en el Hospital Regional número 17 del Instituto Mexicano del Seguro Social en Quintana Roo, México.
Se invitó a participar a las pacientes previa firma de consentimiento informado en el consultorio, una vez corroborado el trabajo de parto activo y previo al ingreso a la sala de tococirugía, donde se les explicó ampliamente las características y riesgos del estudio. Los criterios de selección fueron: se incluyeron mujeres con embarazo normoevolutivo a término que solicitaron analgesia obstétrica con cualquier número de gesta, con embarazo único y trabajo de parto activo (dilatación cervical ≥4cm), con edad gestacional mayor a 34 semanas, estado físico ASA (Sociedad Americana de Anestesiología) I o II. Se excluyeron a las pacientes con problemas de barreras de lenguaje, alérgicas a los anestésicos locales que hubieran presentado en el último trimestre cualquiera de las siguientes situaciones: enfermedad hipertensiva inducida por el embarazo, placenta previa, anomalías en la variedad de presentación fetal, desproporción cefalopélvica, útero hipertónico; urgencias obstétricas como: preeclampsia severa, desprendimiento de placenta normoinserta, sufrimiento fetal agudo, cualquier alteración en la anatomía de la columna vertebral o cirugías previas que impidieran o limitaran la realización de una analgesia por vía epidural. Se eliminaron aquellas mujeres que a pesar de haber recibido analgesia epidural concluyeran el embarazo vía abdominal, trabajo de parto estacionario; aquellas en las que hubo fallas en la técnica epidural o complicaciones inherentes a la misma o que ameritaron tres o más dosis extra.
La integración de los grupos se realizó de forma aleatoria, y se garantizó el triple cegamiento: al paciente (desconocimiento de la concentración aplicada, dada la símil apariencia entre las jeringas y su contenido), al médico anestesiólogo (la preparación de bupivacaína fue realizada por el investigador en un área especial y entregada con una etiqueta en la cual no se señalaba la concentración, sino el tipo de preparación mediante las letras A y B. Se preparó una dosis extra para ser utilizada en caso de requerirse medicación adicional) y para el analista de los datos (la base de datos fue entregada y el vaciamiento garantizó en todo momento el anonimato de la maniobra).
Las variables de resultado fueron: percepción del dolor medido con EVA, frecuencia cardiaca, frecuencia respiratoria, tensión arterial sistólica y diastólica y eventos desfavorables a dos diferentes concentraciones de bupivacaína al 0,125 y al 0,25%. Los centímetros de dilatación cervical pre- y postanestésicos se obtuvieron directamente de la hoja del partograma.
Durante la evolución del trabajo de parto, al manifestar la paciente deseo de analgesia obstétrica, el ginecólogo solicitó la aplicación de la analgesia. El médico adscrito de anestesiología evaluó las características generales de la paciente y consideró si era candidata o no al procedimiento. La ejecución fue realizada por anestesiólogos y médicos residentes de anestesiología, con experiencia de más de 100 procedimientos en esta área a quienes previamente se les ofreció un recordatorio de la técnica anestésica con la finalidad de estandarizarla.
El investigador principal realizó una hoja de codificación de los datos principales que fueron obtenidos de la hoja de ingreso a tococirugía que consistieron en: datos generales de la paciente, edad, número de gestas, antecedentes de analgesias previas, complicaciones durante el embarazo. La interrogación del EVA se midió mediante una tabla estandarizada en el momento en el que la paciente no presentaba contracción. Las variables de frecuencia cardiaca, tensión arterial sistó-lica y diastólica, y frecuencia respiratoria se obtuvieron por el aplicador de la analgesia en diferentes tiempos. Posterior a la aplicación de la analgesia las variables de interés se midieron en el momento inicial, al minuto 15, 30, 60 y 90.
El tamaño de muestra se determinó con la fórmula de diferencia de medias15 considerando una diferencia entre ambas concentraciones de bupivacaína de 3 puntos en la escala EVA al minuto 30 y esperando un descenso mínimo de 2 puntos al minuto 30 en ambas maniobras. Se aceptó un riesgo de 0,05 y una potencia estadística del 90%, calculando un tamaño de muestra de 38 pacientes por cada grupo y previendo hasta un 10% de pérdidas, con un tamaño de muestra estimado de 84 mujeres.
Se realizó un análisis parcial al obtener un cuarto del tamaño esperado de muestra, para corroborar que las maniobras propuestas no comprometieran la salud del niño y de la madre.
Análisis estadístico
Con el programa SPSS versión 20,00 para Windows, previo análisis de normalidad con la prueba de Kolmogorov y Smirnov, se realizó estadística descriptiva con frecuencias y porcentajes para variables cualitativas; medidas de tendencia central (media, mediana) y dispersión (límites intercuartílicos, desviación estándar). La comparación entre ambos grupos terapéuticos con prueba de t de student o U de Mann Whitney para las variables cuantitativas y prueba de chi cuadrada o exacta de Fisher para variables cualitativas. Las variables dependientes (EVA, frecuencia cardiaca, frecuencia respiratoria, tensión arterial sistólica y diastólica) se compararon entre ambos grupos con las diferentes mediciones con prueba de ANOVA de muestras repetidas o de Friedman dependiendo de la distribución. Se consideró significativo un valor de p<0,05.
Resultados
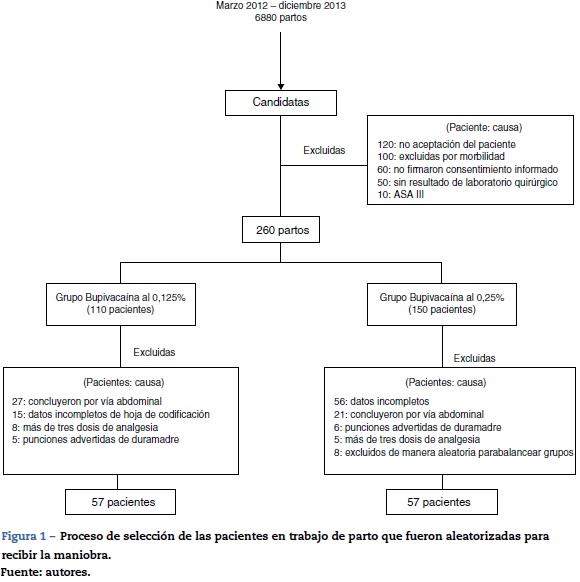
De marzo de 2012 a diciembre de 2013 se atendieron 6.880 partos, de los cuales 600 reunieron las características de elegibilidad para el estudio. Las pérdidas y la exclusión de los pacientes se muestran en la figura 1.
La población total fue de 114 pacientes con una o más gestas, sometidas a inducto-conducción divididos en dos grupos balanceados de 57 mujeres (bupivacaína al 0,125% y bupivacaína al 0,25%). El promedio de edad fue de 23,8 ± 4,6 años y de peso de 64,5 ± 8 kilogramos. La mediana de gestas fue de 1 (1-3), 70 (61%) fueron primíparas y 30 (26%) fueron partos inducidos (fig. 2).
Durante el manejo del trabajo de parto 20 (17%) recibieron oxitócicos, y la mediana de centímetros de dilatación antes de la analgesia fue de 4 (3-7) y posterior a la analgesia (3-9), el tiempo de latencia del efecto analgésico fue de 8 ± 1,5 minutos y no se reportó ninguna complicación (hipotensión, punción advertida de duramadre, inyección intravascular, bloqueo motor) durante el procedimiento en ninguna de las pacientes.
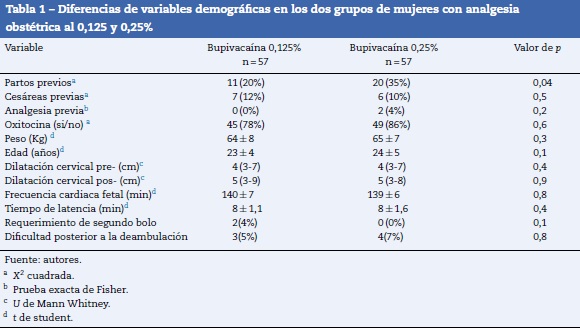
Al comparar el grupo de bupivacaína al 0,125% contra el grupo de bupivacaína al 0,25% únicamente se encontraron diferencias en el antecedente de parto previo, 20% del primer grupo contra 35% del segundo grupo, valor de p de 0,04 (tabla 1).
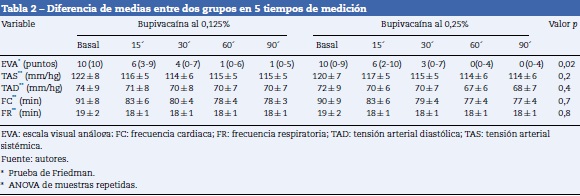
Al comparar los valores de la escala visual análoga (EVA) medida en el minuto 0,15, 30, 60 y 90 (tabla 2) se encontraron diferencias estadísticamente significativas a favor del grupo con bupivacaína al 0,25% con disminución de la percepción de la calificación del dolor a partir del minuto 30 (gráfico 2), valor de p de 0,02; no se encontraron diferencias en la TA sistólica, TA diastólica, frecuencia cardiaca y frecuencia respiratoria entre ambos grupos.
Discusión
La tendencia actual en analgesia epidural obstétrica es el empleo de anestésicos locales a la mínima concentración eficaz16, con el objetivo de reducir los posibles efectos secundarios sobre la gestante y la evolución del trabajo de parto17-19.
La seguridad y eficacia de la bupivacaína contra otros anestésicos es conocida20, sin embargo, la dosis empleada es variable dependiendo del estudio con variaciones entre 0,0125 y 0,37%21. El riesgo conocido es que el trabajo de parto se resuelva de manera instrumentada con complicaciones que afecten al binomio22.
Los resultados de este estudio demuestran que a dos concentraciones de bupivacaína, las complicaciones no se presentaron y la única diferencia significativa radicó en la percepción del dolor.
Las características generales del total de la población son muy similares a las encontradas en cualquier hospital de segundo nivel de atención que presta servicios de obstetricia, por lo que la validez externa del estudio es buena.
No existieron diferencias estadísticamente significativas en ambos grupos en relación a la edad, cesáreas previas, uso de oxitocina, número de gestas y analgesias previas; por lo que de entrada ambas poblaciones son homogéneas. Kolmogorv-Smirnov p>0,05.
De manera habitual, la bupivacaína se utiliza en combinación con otros fármacos como el fentanilo o meperidina, encontrando que a mayor concentración incrementa el riesgo de parto instrumentado y parto estacionario23. La bupivacaína comparada con otros fármacos durante el trabajo de parto resulta ser más segura si es utilizada exclusivamente24,25 aunque el nivel de satisfacción de las usuarias puede variar dependiendo de su dosificación o su combinación26.
Estudios previos, con maniobras menos cegadas y con variables dependientes distintas al dolor, reportan que no existen diferencias en la concentración de la bupivacaína27-29, lo cual discrepa con nuestros resultados.
Debido a que la maniobra fue controlada, bajo el rigor metodológico se trata de un estudio de eficacia y la principal evidencia es que la percepción del dolor referida por la paciente presenta una diferencia estadísticamente menor en aquellas mujeres que recibieron una concentración de bupiva-caína al 0,25%. Lo más resaltable es que no hay diferencias en el resto de las constantes vitales y en el parto instrumentado.
Lo novedoso de nuestro estudio radica en que no existe publicado un protocolo con las mismas características que compare la bupivacaína a dos diferentes niveles de concentración. Y los resultados que obtuvimos sugieren que al utilizar la concentración al 0,25% se puede incrementar la efectividad analgésica, sin ocasionar efectos adversos. Si bien, la diferencia no fue estadísticamente significativa, las pacientes con dosis de bupivacaína al 0,25% no ameritaron aplicación de una segunda dosis; se decidió no incluir a las pacientes que ameritaron tres o más dosis, debido a la probabilidad de perder la pureza de la maniobra (por la ceguedad de la concentración por parte del anestesiólogo), sin embargo, la aplicación de tres o más dosis fue mayor en el grupo con concentraciones al 0,125 comparada con el grupo de 0,25 (8 vs. 5).
La debilidad más marcada consiste en que la variable dependiente utilizada, en este caso la EVA, es meramente subjetiva, y este dato lo ofrece por completo la paciente, por lo que puede existir un sesgo de mal clasificación y de memoria. Esto sugiere realizar otro estudio que compare la concentración al 0,25% con el medicamento más eficaz para el tratamiento del dolor en este tipo de pacientes. Los métodos y la limitante de no compararlo con otro analgésico pueden limitar su aplicación en la práctica clínica real.
Uno de los efectos adversos que puede aparecer durante la analgesia epidural en el trabajo de parto es el bloqueo motor que producen los anestésicos locales. Este bloqueo puede ser causa, en algunos casos, de mayor duración del segundo estadio del parto, mayor incidencia de partos instrumentados y de cesáreas, y también de más incomodidad para la madre30. Con ambas concentraciones se consigue la comodidad de la paciente sin prolongar el segundo estadio31-33. En nuestro estudio no se presentaron diferencias significativas en la presencia del bloqueo motor.
La bupivacaína epidural proporciona una analgesia excelente para el trabajo de parto y sigue siendo el anestésico local más utilizado en anestesia obstétrica34. Las concentraciones mínimas del anestésico local se han utilizado para determinar las potencias epidurales analgésicos como la bupivacaína y su homólogo levobupivacaína estableciendo que las concentraciones de bupivacaína al 0,125 y al 0,25% tienen efecto analgésico y seguridad35.
Conclusión
La eficacia analgésica a concentraciones de bupivacaína al 0,25% fueron mejores comparadas con la concentración al 0,125%, sin presentarse complicaciones asociadas como dificultad para la deambulación, requerimiento de dosis extras y complicaciones al binomio. Amerita la medición de otras variables de interés para enriquecer los resultados.
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Financiamiento
Los autores no recibieron patrocinio para llevar a cabo este artículo.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Referencias
1. Lally J, Murtagh M, Macphail S, Thomson R. More in hope than expectation: a systematic review of women's expectations and experience of pain relief in labour. BMC Med. 2008;6:7. [ Links ]
2. Reitman E, Conell-Price J, Evansmith J, Olson L, Drosinos S, Jasper N, et al. β2-Adrenergic receptor genotype and other variables that contribute to labor pain and progress. Anesthesiology. 2011;114:927. [ Links ]
3. Rivera-Diaz R, Lopera-Rivera A. Manejo del dolor no obstétrico durante el embarazo Artículo de revisión. Rev Colomb Anestesiol. 2012;40:213-23. [ Links ]
4. Howell CJ, Kidd C, Roberts W, Upton P, Lucking L, Jones PW, et al. A randomised controlled trial of epidural compared with non-epidural analgesia in labour. BJOG. 2001;108:27-33. [ Links ]
5. Williamson A, Hoggart B. Pain: a review of three commonly used pain rating scales. J Clin Nurs. 2005;14:798-804. [ Links ]
6. Gogarten W, Van Aken H. A century of regional analgesia in obstetrics. Anesth Analg. 2000;91:773-5. [ Links ]
7. Marucci M, Cinnella G, Perchiazzi G, Brienza N, Fiore T. Patient-requested neuraxial analgesia for labor: impact on rates of cesarean and instrumental vaginal delivery. Anesthesiology. 2007;106:1035-45. [ Links ]
8. Raja S, Meyer R, Campbell A. Peripheral mechanisms of somatic pain. Anesthesiology. 1988;68:571-90. [ Links ]
9. González-Cárdenas VH, Munar-González F, Gómez-Barajas W, Cardona MA, Rosero BR, Manrique AJ. Remifentanilo vs analgesia epidural para el manejo del dolor agudo relacionado con el trabajo de parto Revisión sistemática y meta-análisis. Rev Colomb Anestesiol. 2014;42:136-7. [ Links ]
10. Beilin Y, Guinn NR, Bernstein HH, Zahn J, Hossain S, Bodian CA. Local anesthetics and mode of delivery: bupivacaine versus ropivacaine versus levobupivacaine. Anesth Analg. 2007;105:756-63. [ Links ]
11. Zapata-Sudo G, Trachez MM, Sudo RT, Nelson TE. Is comparative cardiotoxicity of S(-) and R(+) bupivacaine related to enantiomer-selective inhibition of L-type Ca2+ channels? Anesth Analg. 2001;92:496-501. [ Links ]
12. Comparative Obstetric Mobile Epidural Trial (COMET) Study Group, UK. Effect of low- dose mobile versus traditional epidural techniques on mode of delivery: a randomized controlled trial. Lancet. 2001;358:19-23. [ Links ]
13. Kee WDN, Ng FF, Khaw KS, Lee A, Gin T. Determination and comparison of graded dose-response curves for epidural bupivacaine and ropivacaine for analgesia in laboring nulliparous women. Anesthesiology. 2010;113:445-53. [ Links ]
14. Sultan P, Murphy C, Halpern S, Carvalho B. The effect of low concentrations versus high concentrations of local anesthetics for labour analgesia on obstetric and anesthetic outcomes: a meta-analysis. Can J Anaesth. 2013;60:840-54. [ Links ]
15. Aguilar-Barojas S. Fórmulas para el cálculo de la muestra en investigaciones de salud. Salud en Tabasco. 2005;11:333-8. [ Links ]
16. Anim-Somuah M, Smyth R, Howell C. Epidural versus non-epidural or no analgesia in labour. Cochrane Database Syst Rev. 2011;7:CD000331. Disponible en: http://www.update-software.com/pdf/CD000331.pdf. [ Links ]
17. Shnider SM, Levinson G, Ralston D. Regional anesthesia for labor and deliver. In: Shnider SM, Levinson G, editors. Anesthesia for obstetrics. 3a ed. Baltimore: Williams and Wilkins; 1995. p. 135-53. [ Links ]
18. Chesnut DH, Laszewski LJ, Pollack K, Bates J, Manago NK, Choi W. Continuous epidural infusion of 0.0625% bupivacaine-0.0002% fentanil during the second stage of labor. Anesthesiology. 1990;72:613-8. [ Links ]
19. Gomar C, Fernández C. Epidural analgesia-anesthesia in obstetrics. Eur J Anaesthesiol. 2000;17:542-58. [ Links ]
20. Howell CJ, Dean T, Lucking L, Dziedzic K, Jones PW, Johanson RB. Randomised study off long term outcome after epidural versus non-epidural during labour. Obstet Gynecol. 2003;101:195-8. [ Links ]
21. Loughnan BA, Carli F, Romney M, Dore CJ, Gordon H. Randomized controlled comparision of bupivacaine versus pethidine for analgesia in labour. Br J Anaesth. 2000;84:715-9. [ Links ]
22. Halpern S, Breen T, Campbell DC, Blanchard W. Epidural PCA fentanyl/bupivacaine vs IV PCA fentanyl: neonatal effects. Anesthesiology. 1999;90:A119. [ Links ]
23. Stienstra R, Jonker TA, Bourdrez P, Kuijpers JC, Van Kleef JW, Lundberg U. Ropivacaine 0.25% versus bupivacaine 0.25% for continuous epidural analgesia in labor: a double-blinded comparison. Anesth Analg. 1995;80:285-9. [ Links ]
24. Owen MD, D'Angelo R, Gerancher JC, Thompson JM, Foss ML, Babb JD, et al. 0.125% ropivacaine is similar to 0.125% bupivacaine for labor analgesia using patient-controlled epidural infusion. Anesth Analg. 1998;86:527-31. [ Links ]
25. Eddleston JM, Holland JJ, Griffin RP, Corbett A, Horsman EL, Reynolds F. A double-blind comparison of 0.25% ropivacaine and 0.25% bupivacaine for extradural analgesia in labour. Br J Anaesth. 1996;76:66-71. [ Links ]
26. Meister GC, D'Angelo R, Owen M, Nelson KE, Gaver R. A comparison of epidural analgesia with 0.125% ropivacaine with fentanyl versus 0.125% bupivacaine with fentanyl during labour. Anesth Analg. 2000;90:632-7. [ Links ]
27. Lee BB, Ngan Kee WD, Ng FF, Lau TK, Wong ELY. Epidural infusions of ropivacaine and bupivacaine for labor analgesia: a randomized double-blind study of obstetric outcome. Anesth Analg. 2004;98:1145-52. [ Links ]
28. Polley LS, Columb MO, Naughton NN, Wagner DS, M. van de Ven CJ. Effect of epidural epinephrine on the minimum local analgesic concentration of epidural bupivacaine in labor. Anesthesiology. 2002;96:1123-8. [ Links ]
29. Scott DB, Lee A, Fagan D, Bowler GMR, Bloomfield P, Lundh R. Acute toxicity of ropivacaine compared with that of bupivacaine. Anesth Analg. 1989;69:563-9. [ Links ]
30. Segado-Jiménez MI, Arias-Delgado J, Domínguez-Hervella F, Casas-García ML, López-Pérez A, Izquierdo-Gutiérrez C. Analgesia epidural obstétrica: fallos y complicaciones neurológicas de la técnica. Rev Soc Esp Dolor. 2011;18: 276-82. [ Links ]
31. McCrae AF, Jozwiak H, McClure JH. Comparison of ropivacaine and bupivacaine in extradural analgesia for relief of pain in labour. Br J Anaesth. 1995;74:261-5. [ Links ]
32. Cohen S, Yeh J, Riley E, Vogel T. Walking with labor epidural analgesia. Anesthesiology. 2000;92:387-92. [ Links ]
33. Collis RE, Harding SA, Morgan BM. Effect of maternal ambulation on labour with low-dose combined spinal epidural analgesia. Anaesthesia. 1999;54:535-9. [ Links ]
34. Polley LS, Columb MO, Naughton NN, Wagner DS, van de Ven CJM. Relative analgesic potencies of ropivacaine and bupivacaine for epidural analgesia in labor: implications for therapeutic indexes. Anesthesiology. 1999;90:944-50. [ Links ]
35. Lacassie HJ, Columb MO. The relative motor blocking potencies of bupivacaine and levobupivacaine in labor. Anesth Analg. 2003;97:1509-13. [ Links ]











 text in
text in