INTRODUCCIÓN
La sintomatología clínica de la Covid-19 puede ser muy inespecífica e incluso asintomática, sin embargo, algunos de los síntomas predominantes son fiebre, tos seca, fatiga, congestión y secreción nasal, muy similar a un resfriado común, volviéndose un agente infeccioso desapercibido 1. Sin embargo, la sintomatología clínica rápidamente puede derivar en una respuesta inflamatoria exacerbada a nivel pulmonar y sistémica, aumentando niveles séricos de marcadores inflamatorios, generando lo que hoy se denomina "tormenta de citocinas" 2. Esta presentación clínica más grave es la que en muchos casos determina el ingreso a unidad de cuidados intensivos (UCI) a causa de lesiones pulmonares agudas, síndrome de distrés respiratorio agudo (SDRA), shock y lesión renal aguda 3.
La gravedad de la sintomatología y las complicaciones dependen principalmente de la edad y de la presencia de comorbilidades; por lo tanto, la población de edad avanzada con presencia de alguna enfermedad crónica, algún tipo de daño orgánico o por el simple hecho de presentar cambios fisiológicos asociados al envejecimiento tiene mayor probabilidad de contraer Covid-19 y puede tener peores resultados en comparación con el resto de la población 4-6. Algunas de las principales comorbilidades que aumentan el riesgo de infección son la hipertensión arterial, diabetes mellitus, enfermedad coronaria, enfermedad renal crónica (ERC), enfermedades cerebrovasculares 7, enfermedad pulmonar obstructiva crónica (EPOC), demencia y depresión entre otras.
Clínicamente, existen estudios que han determinado los factores principales que aumentan la mortalidad de las personas contagiadas con Covid-19, sin embargo, aún no existe evidencia de una revisión que se haya encargado de sintetizar características clínicas y de laboratorio asociadas a la hospitalización y mortalidad de personas mayores con Covid-19. Se formuló la pregunta ¿Cuáles son los factores asociados a la hospitalización y mortalidad en personas mayores con Covid-19? Y sobre la base de esta pregunta se planteó el objetivo de: Caracterizar indicadores clínicos, comorbilidad y variables de laboratorio asociadas a la hospitalización y mortalidad de personas mayores con Covid-19. Los resultados de esta revisión pueden ser de gran utilidad a los profesionales sanitarios que tratan y cuidan diariamente con personas mayores con Covid-19.
MATERIALES Y MÉTODOS
Estrategia de búsqueda para la identificación de estudios
Con el objetivo de caracterizar indicadores clínicos, comorbilidad y variables de laboratorio asocias a la hospitalización y mortalidad de personas mayores con Covid-19, se realizó una revisión sistematizada de la literatura biomédica disponible en bases de datos científicas: Medline/Pubmed, Science Direct y Web of Science (WOS), incluyendo de manera similar a artículos que abordaran factores de riesgo; esto con la finalidad de aumentar el alcance de nuestros resultados. El proceso de revisión se realizó de acuerdo con las normas establecidas por la declaración PRISMA 2020 para revisiones sistemáticas 8.
No se aplicaron criterios de exclusión por género o raza, pero se tuvo en cuenta el idioma; solo se revisaron artículos en español e inglés. Los artículos seleccionados por título y resumen debían cumplir las condiciones indicadas en la tabla 1.
Extracción de datos
Para el proceso de selección de los artículos se usó el software libre Rayyan9,10, en el que dos revisores independientes (M.C.C. y C.A.A.) evaluaron de manera paralela e imparcial el título y resumen de cada artículo para el proceso de tamizaje, deliberando en caso de conflictos un tercer revisor (V.C.A.).
Se realizó una revisión sistemática, sin el uso de participantes y de instrumentos, para establecer predictores de supervivencia a Covid-19 en adultos mayores consignados en las bases de datos Medline/Pubmed, Science Direct y WOS, en la que se aplicaron estrategias de búsquedas específicas para artículos y estudios que fueron publicados desde el periodo de tiempo comprendido entre el 1 de enero de 2020 hasta el 26 de noviembre de 2020. Se utilizaron los términos booleanos AND y OR para combinar la búsqueda de los términos MeSH/DeCS.
Para la búsqueda en español se usó la siguiente sintaxis de búsqueda: 1) Infecciones por Corona-virus [DeCS]; 2) SARS Virus [MeSH]; 3) Covid-19 [Palabra clave]; 4) SARS-COV-2 [Palabra clave]; 5) Mortalidad [DecS]; 6) Tasa de Supervivencia [DeCS]; 7) Anciano [DeCS]; 8) Adulto Mayor [Palabra clave]; 9) Personas Mayores [Palabra clave]; 10) 1# OR 2# OR 3#; 11) 4# OR 5#; 12) 6# OR 7# OR 8#; búsqueda, 9# AND 10# AND
Mientras que para la búsqueda en inglés se procedió con la siguiente estructura: 1) SARS Virus [MeSH]; 2) Covid-19[Palabra clave]; 3) 2019-nCoV [Palabra clave]; 4) SARS-COV-2 [Palabra clave]; 5) Survival Rate [MeSH]; 6) Mortality [MeSH]; 7) Aged [MeSH]; 8) Elderly [Palabra clave]; 9) Old adults [Palabra clave]; 10) 1# OR 2# OR 3# OR 4#; 11) 5# OR 6#; 12) 7# OR 8# OR 9#; búsqueda, 10# AND 11# AND 12#.
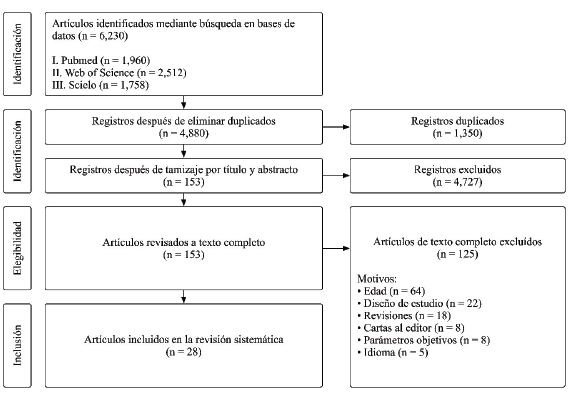
La información extraída incluyó: autor, diseño, sujetos, grupo o agrupación y hallazgos principales. El proceso de recolección de datos fue realizado por dos investigadores de forma independiente (M.C.A. y C.A.A.) y cuando hubo discrepancias lo decidió un tercero (V.C.A.). Se excluyeron los artículos que no cumplieran con los criterios de inclusión. El proceso de identificación y selección de los artículos puede apreciarse en la figura 1.
Estrategia para la síntesis de datos
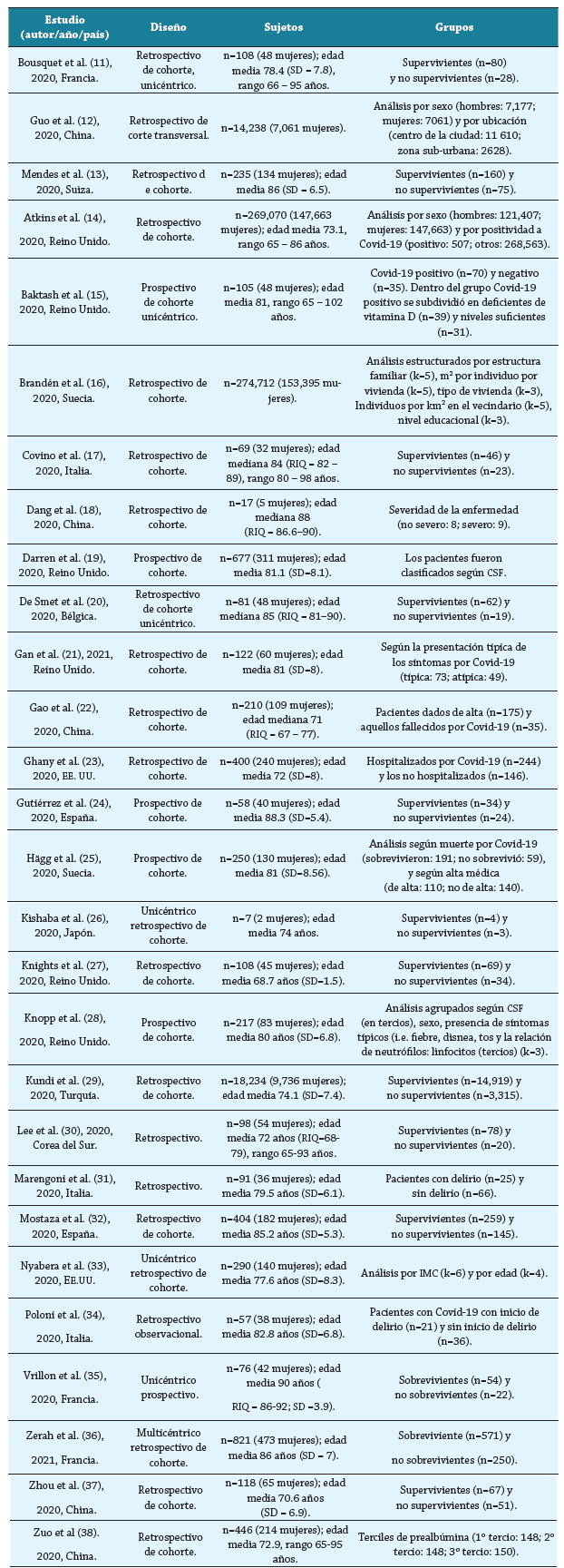
Se realizó una síntesis de carácter narrativa de los estudios incluidos 8, los cuales se presentan en la tabla 2, como una caracterización de los artículos y de la población, en la tabla 3 se presentan las variables clínicas y comorbilidades asociados a mortalidad y hospitalización, y por último, en la tabla 4, las variables de laboratorio e imagen asociados a mortalidad y hospitalización. Los resultados se ordenaron de forma que se puedan presentar las principales características de los estudios incluidos.
Tabla 2 Resumen de las principales características de los artículos y la población
Fuente: elaboración propia 2021.
Tabla 3 Variables clínicas y comorbilidades asociados a mortalidad y hospitalización en personas mayores con Covid-19
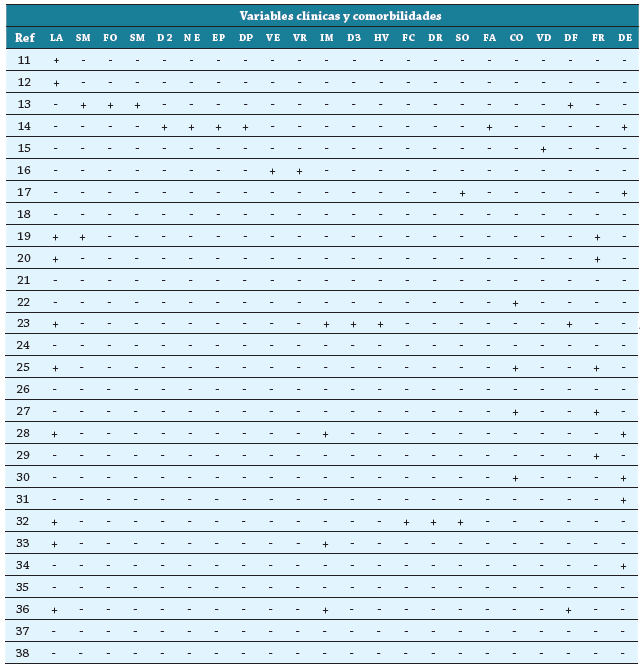
+: está presente como factor de mortalidad u hospitalización; -: no está presente como factor de mortalidad u hospitalización; Ref: Referencia; CO: comorbilidades, CQ: altos niveles de creatina quinasa; D3: disfunción diastólica grado 2 o 3, DE: demencia; DP: depresión; DR: disminución de la función renal; DF: declive funcional; D2: diabetes tipo 2; EA: edad avanzada; EP: enfermedad pulmonar obstructiva crónica; FA: fibrilación atrial; FC: frecuencia cardiaca; FO: Fracción de oxígeno inspirado; FR: fragilidad; HV: hipertrofia ventricular izquierda; IM: índice de masa corporal alto. LA: Letalidad asociado a edad; SM: sexo masculino SO: saturación de oxígeno baja al ingreso o durante la hospitalización; VR: vivir en residencia asistencial; VE: vivir con alguien en edad de trabajar (bajo 66 años); VD: deficiencia de vitamina D.
Fuente: elaboración propia, 2021.
Tabla 4 Variables de laboratorio e imagen asociados a mortalidad y hospitalización en personas mayores con Covid-19
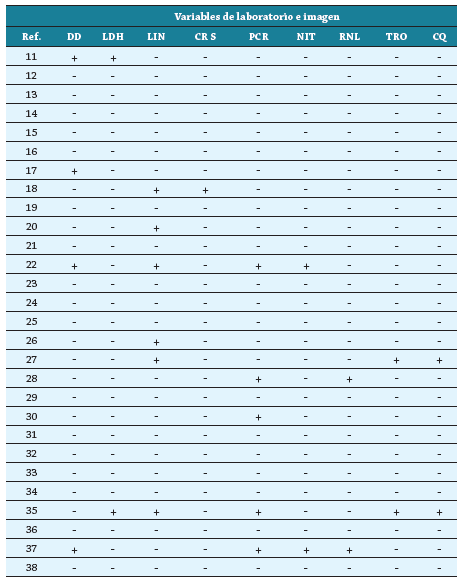
+: está presente como factor de mortalidad u hospitalización; -: no está presente como factor de mortalidad u hospitalización; Ref: Referencia, CQ: altos niveles de creatina quinasa; CRS: creatinina sérica; DD: niveles elevados de dímero-d; LDH: niveles elevados de LDH en ausencia de tratamiento con anticoagulantes; LIN: linfopenia, NIT: altos niveles de nitrógeno ureico; PCR: altos niveles de proteína C reactiva; RNL: relación neutrófilo: linfocito; TRO: altos niveles de troponina.
Fuente: elaboración propia, 2021.
RESULTADOS
En el diagrama de búsqueda (figura 1) se muestra la cantidad de artículos identificados, elegibles y finalmente incluidos en la revisión sistemática. De estos, identificaron 28 artículos que cumplieron con nuestros criterios de selección 11-38, de los cuales la suma del tamaño muestral de los estudios incluidos fue de 581 319 sujetos, siendo de estas 320 434 mujeres (55.1 % del total). Respecto al diseño de las investigaciones incluidas en el proceso de revisión, 28 estudios fueron de cohorte retrospectivo o prospectivo (tabla 2).
En relación con las principales características de los estudios, podemos decir que el 64 % de los estudios presentados tiene origen europeo, y de estos, el 33 % proviene del Reino Unido, mientras que el 28 % de los estudios tienen un origen asiático, donde predomina China. Un 7 % del total de los estudios consultados tiene origen americano, siendo la totalidad de ellos de Estados Unidos. El 50 % de los documentos tiene diseño de estudio Retrospectivo de cohorte. Sobre las características de la población, la edad media de los participantes del estudio que especificaban su muestra fue de 76 años promedio, predominaron los estudios en género femenino (55.1 %) (tabla 2).
Con respecto a los factores predictores de mortalidad y hospitalización, podemos decir que, en el subgrupo de características clínicas y comorbilidades, los factores que predominan son la letalidad asociada a la edad (35,7 %), la demencia (21,4 %), la fragilidad (17,8 %), seguidas por un índice de masa corporal alto (14,2 %) y la presencia de comorbilidades en la persona mayor (14,2 %), destacando también la dependencia funcional (10,7 %) (tabla 3).
Con respecto al subgrupo de marcadores de laboratorio e imagen, los factores que predominan como predictores de mortalidad y hospitalización son la linfopenia (21,4 %), seguido por altos niveles de proteína C reactiva y altos niveles de dimero-d (tabla 4).
DISCUSIÓN
Características clínicas y comorbilidades asociadas a la hospitalización y mortalidad de personas mayores con Covid-19
El perfil de usuario mayor que tendría mayor riesgo de fallecer y/o ser hospitalizados por Covid-19 es un usuario de mayor edad, con demencia, frágil, con un elevado IMC, con comorbilidades y dependencia funcional, posee bastantes similitudes con perfiles de usuarios mayores en estudios internacionales. Lo anterior muestra la importancia de profundizar sobre las variables asociadas con mortalidad en población mayor, con la finalidad de poder otorgar un mayor valor a las evaluaciones y/o valoraciones geriátricas, tratando de priorizar la atención de usuarios mayores, con el objetivo secundario de no sobrecargar el sistema de salud frente a un nuevo brote pandémico.
En nuestro trabajo, el estado funcional -correlacionado de manera inversa con la fragilidad y la demencia- ha mostrado ser un factor que no solo se le ha asociado con mejores pronósticos intrahospitalarios, menores cifras de mortalidad y la presencia de menores complicaciones por la estancia en UCI, sino que también se ha visto ligado a una menor presencia de comorbilidades 45-48. No obstante, la evidencia es variada, dado que existen evidencia de tipo observacional que sugiere que el tamaño del efecto del estado funcional es insignificante como para ser usado como un marcador predictor del pronóstico clínico 28. Lo anterior pone en manifiesto la necesidad de más evidencia en resguardo de conclusiones definitivas.
Variables de laboratorio asociadas a la hospitalización y mortalidad de personas mayores con Covid-19
El sistema inmunitario innato y adaptativo de nuestro cuerpo proporciona protección contra las infecciones víricas y ayuda a regular los niveles de citoquinas en poblaciones jóvenes y ancianas. La vitamina D ha sido implicada en la mejora de la respuesta inmunitaria y posiblemente a la supresión de la tormenta de citoquinas, lo que ha sido sugerido en la literatura actual como un factor influyente en el pronóstico de adultos mayores y pacientes con Covid-19 15,40,41. Esto podría tener su génesis en la modulación de diversas células inmunitarias, como los monocitos, células dendríticas, macrófagos, linfocitos B y T que además de expresar receptores de vitamina D, también tienen la capacidad de convertir la 25(OH)D en 1,25(OH)D (forma 'activa' de la vitamina D) 42-44.
Por otro lado, hallamos una plétora de evidencia que sugiere que la presencia de comorbilidades, así como la de ciertos marcadores de laboratorio como el dímero D, la linfopenia y la LDH pueden inclinar la balanza hacia un pronóstico más desfavorable 11,17,18,20,22,37. El dímero-D es un marcador utilizado globalmente para descartar la formación de un tromboembolismo pulmonar, esto por su alta sensibilidad, pero una muy baja especificidad 49; esto sugiere que puede verse elevado por múltiples causas, tales como infección, neoplasia, SDRA, trauma, procesos inflamatorios, entre otros 50. En el caso de los adultos mayores, niveles elevados de dímero-D se han asociado con una mayor mortalidad, ya que de por sí el virus SARS-Cov-2 produce un estado de hipercoagulabilidad sanguínea debido a una excesiva activación de la cascada de coagulación y de plaquetas, llevando a formar depósitos de fibrina intraalveolares, lo cual se ve, principalmente, en pacientes con Covid-19 y SDRA agudo 51. A partir de esto, también se puede determinar por qué el uso de anticoagulantes puede ser un factor protector que disminuye el riesgo de mortalidad, ya que los pacientes con Covid-19 grave tienen un mayor riesgo trombótico, los cuales pueden verse beneficiados por el uso de tromboprofilaxis 11,52.
La proteína C-reactiva, y al igual que el dímero-D, pueden verse elevados ante cualquier situación inflamatoria 50,53. Los niveles altos de proteína C-reactiva se han asociado con una mayor mortalidad por algunos autores 13,22, pero sigue siendo un marcador inespecífico y que, incluso, puede generar falsos positivos al momento del diagnóstico o seguimiento 54.
La linfopenia asociada a Covid-19 puede ser causada por la adhesión del virus o indirectamente por lesiones inmunes modeladas por factores inflamatorios, puesto que durante el curso de la enfermedad se genera una desregulación del sistema inmune, la cual es más crítica cuando se asocian a comorbilidades 55. Esto conlleva a una disminución de linfocitos T (LT) en sangre tanto de la clase LT CD4+ como de LT CD8+, linfocitos B y linfocitos natural killer 55. Pese a esto, la exudación de linfocitos circulantes hacia los tejidos pulmonares inflamados también puede producirla 56. A partir de esto, la linfopenia se ha asociado a un mayor riesgo de mortalidad en pacientes adultos mayores con Covid-19 18,20,22,26.
Limitaciones y fortalezas del estudio
Las limitaciones de nuestro trabajo fueron el diseño de los estudios incluidos, puesto que la naturaleza observacional de los mismos no permite inferir causalidad de los factores mencionados más que asociación con valores de mortalidad o pronóstico. Otra limitación fue la restricción por idioma, ya que trabajos de investigación en idiomas ajenos al inglés y el español pudieron haber aportado a la caracterización de otros factores además de los explorados en esta revisión, pudiendo decirse lo mismo de la restricción a los artículos de pago; finalmente, la ausencia de una evaluación metodológica de los estudios incluidos también limita la generabilidad de los resultados de nuestro trabajo. Futuras investigaciones deberían explorar mecanísticamente la naturaleza protectora de otros factores, como el ejercicio, la nutrición, así como otras variables modificables que se asocian a un mejor pronóstico en adultos mayores, siendo esta población una de las más descuidadas en términos de intervenciones orientadas a mejorar parámetros funcionales, los cuales se han visto que pueden ejercer influencia en el pronóstico clínico.
Una de las mayores fortalezas de nuestro estudio fue el enfoque innovador, puesto que existe una plétora de estudios que han descrito los principales factores de riesgo en adultos mayores, sin embargo, y a nuestro conocimiento, no hay trabajos de revisión que hayan abordado el estado del arte actual en esta área.
CONCLUSIONES
De los factores analizados, la edad, un IMC alto, tener niveles elevados de proteína C-reactiva, nitrógeno ureico, LDH, dímero-D, la fragilidad intrahospitalaria evaluada mediante CSF (>5) o HFRS, la demencia, y una evolución más rápida de los síntomas, se asociaron a un peor pronóstico clínico, así como a un mayor riesgo de muerte intrahospitalaria en adultos mayores con Covid-19.
Estos resultados pueden ser de utilidad para generar un perfil de usuario mayor, el que, al momento de contraer la enfermedad, se vería mucho más afectado que el resto de la población.