Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista colombiana de Gastroenterología
Print version ISSN 0120-9957On-line version ISSN 2500-7440
Rev. colomb. Gastroenterol. vol.38 no.1 Bogotá Jan./Mar. 2023 Epub June 07, 2023
https://doi.org/10.22516/25007440.878
Repote de caso
Hemorragia de vías digestivas bajas en un paciente con enfermedad de Behçet: reporte de un caso
1Department of Internal Medicine, Fellow of Gastroenterology and Digestive Endoscopy, Pontificia Universidad Javeriana. Bogotá, Colombia
La enfermedad de Behçet es una patología inflamatoria crónica, multisistémica y recidivante que se manifiesta frecuentemente con úlceras orales y genitales, y lesiones oculares y cutáneas. En raras ocasiones presenta compromiso gastrointestinal y este varía dependiendo del segmento gastrointestinal afectado; estas enfermedades tienen en común el predominio de lesiones ulceradas y, consecuentemente, un mayor riesgo de sangrado de las vías digestivas. Se describe un caso clínico de una paciente femenina de 28 años que consultó por un cuadro clínico de deposiciones melénicas y úlceras orales. Como antecedente clínico de importancia presentó diagnóstico de enfermedad de Behçet desde la adolescencia asociado a complicaciones gastrointestinales graves. Se realizó una esofagogastroduodenoscopia con hallazgos de gastropatía eritematosa antral y una colonoscopia con reporte de ileítis ulcerada. Se indicó el tratamiento con azatioprina y corticoides con una mejoría significativa del cuadro clínico.
Palabras clave: Colombia; enfermedad inflamatoria intestinal; ileítis; melenas; síndrome de Behçet; vasculitis
Behçet’s disease is a chronic, multisystemic, and relapsing inflammatory pathology that frequently manifests with oral and genital ulcers and ocular and skin lesions. It rarely exhibits gastrointestinal involvement, which varies depending on the affected gastrointestinal segment; these have in common the predominance of ulcerated lesions and, consequently, a greater risk of bleeding from the digestive tract. A clinical case of a 28-year-old female patient who consulted for a clinical picture of melenic stools and oral ulcers is described. As a crucial clinical history, she had been diagnosed with Behçet’s disease since adolescence, associated with severe gastrointestinal complications. An esophagogastroduodenoscopy was performed with findings of antral erythematous gastropathy and a colonoscopy with a report of ulcerated ileitis. Treatment with azathioprine and corticosteroids was indicated, significantly improving the clinical picture.
Keywords: Colombia; inflammatory bowel disease; ileitis; melena; Behçet’s syndrome; vasculitis
Introducción
La enfermedad de Behçet (EB), descrita por primera vez por Hulusi Behçet en 19371, es una enfermedad inflamatoria crónica de etiología desconocida que afecta múltiples sistemas y compromete principalmente los vasos sanguíneos de diferentes calibres2. Esta patología se presenta con mayor frecuencia en países localizados a lo largo de la antigua ruta de seda, en la región mediterránea, el Medio y Lejano Oriente, especialmente en Turquía, Arabia Saudí, Irak, Israel, China y Japón, cuya prevalencia oscila entre 7,2 y 420 casos por 100 000 habitantes3.
Según la Conferencia Internacional del Consenso de Chapel Hill4, la EB se clasifica como una vasculitis de vaso variable cuya etiología se desconoce; sin embargo, en la patogénesis de esta enfermedad se han identificado mecanismos inmunológicos relacionados con un aumento en la activación de linfocitos T γ/δ en sangre periférica, el incremento de citocinas Th1, interleucina (IL)-12, IL-18, interferón gamma (IFN-γ), la presencia de autoanticuerpos, complejos inmunes circulantes, la hipercoagulabilidad y la activación del endotelio vascular, así como mecanismos genéticos mediante la presencia de moléculas de HLA-B*51 y alteraciones en la enzima aminopeptidasa 1 del retículo endoplasmático y en los receptores de la IL-23 e IL-105-7.
La enfermedad tiene una presentación fenotípica clínica variable, y los fenotipos más frecuentes son el mucocutáneo, con la presencia de lesiones aftosas en piel, en la mucosa oral y genital (60%-90%); el ocular, en forma de panuveítis (45%-90%), y el musculoesquelético, expresado con mono- u oligoartritis de grandes articulaciones (11,6%-93%)8. La afectación gastrointestinal se presenta con una menor frecuencia (8%-34%) con manifestaciones clínicas diversas que abarcan desde síntomas inespecíficos con presencia de dolor abdominal, náuseas, diarrea y hemorragia de las vías digestivas hasta complicaciones dadas por la presencia de úlceras, perforación, fístulas, abscesos e isquemia intestinal9.
Teniendo en cuenta que la EB se presenta con menor frecuencia en el continente occidental, donde los pacientes tienen en menor proporción compromiso gastrointestinal, se describe un caso clínico de una mujer de 28 años con antecedente de EB con hemorragia de vías digestivas secundaria a lesiones vasculares ulceradas en la mucosa intestinal.
Caso clínico
Se trata de una paciente femenina de 28 años que acudió al servicio de urgencias por un cuadro clínico de 48 horas de evolución caracterizado por cuatro episodios de deposiciones melénicas asociado a náuseas y dolor abdominal leve y difuso, y desde hace 15 días, aparición de úlceras en la mucosa oral. Como antecedentes de importancia clínica presentaba el diagnóstico de EB desde 2013 con historia de obstrucción y perforación intestinal secundaria, y requerimiento de resección de segmento intestinal con colostomía e ileostomía en dos ocasiones, a los 13 y 19 años. Recibió tratamiento por cuatro años con azatioprina y colchicina, que fue suspendida hace un año por la resolución de los síntomas. No presentó otros antecedentes patológicos. En la Tabla 1 se incluye la información de los paraclínicos.
Tabla 1 Resultados de laboratorios de ingreso
| Laboratorios | Resultado | Valores de referencia |
|---|---|---|
| Cuadro hemático | ||
| Leucocitos | 8,5 x 10^3/μL | 4,5-10 x 10^3/μL |
| Recuento de glóbulos rojos | 3,8 x 10^6/μL | 4,2-5,4 x 10^6/μL |
| Hemoglobina | 11,2 g/dL | 12,5-16 g/dL |
| Hematocrito | 31,9% | 37-47% |
| Volumen corpuscular medio | 83,2 fL | 79-101 fL |
| Hemoglobina corpuscular media | 29,1 pg | 29-35 pg |
| RDW-CV | 13,2% | 11%-16% |
| Plaquetas | 281,8 x 10^3/μL | 150 -450 x 10^3/μL |
| Electrolitos | ||
| Potasio | 3,4 mmol/L | 3,5-5,1 mmol/L |
| Sodio | 137 mmol/L | 136-146 mmol/L |
| Cloro | 105 mmol/dL | 101-109 mmol/L |
| Magnesio | 2,0 mg/dL | 1,9-2,5 mg/dL |
| Función renal | ||
| Creatinina | 0,89 mg/dL | 0,55-1,02 mg/dL |
| Nitrógeno ureico | 18,6 mg/dL | 7-25 mg/dL |
| Función hepática | ||
| AST | 26 U/L | 0-35 U/L |
| ALT | 21 U/L | 0-35 U/L |
| Reactantes de fase aguda | ||
| PCR | 0,16 mg/dL | 0-0,5 mg/dL |
| VSG | 21 mm/h | 0-20 mm/h |
ALT: alanina-aminotransferasa; AST: aspartato-aminotransferasa; PCR: proteína C-reactiva; RDW: amplitud de distribución eritrocitaria; VSG: velocidad de sedimentación globular. Elaborada por los autores.
Se realizó una esofagogastroduodenoscopia que mostró gastropatía eritematosa antral y colonoscopia total con evidencia de úlcera de 10 mm de bordes regulares con fibrina a los 3 cm de la anastomosis coloentérica, úlcera de 12 mm de bordes regulares con fibrina a los 5 cm proximales, y dos úlceras de 4 y 7 mm de características similares a los 10 cm proximales a las que se les realizó biopsia del centro y del borde. Adicionalmente, presentó lesiones aftoides escasas en el íleon distal, hallazgos compatibles con ileítis ulcerada con anastomosis coloénterica normal (Figura 1). La biopsia reportó muestras de fragmentos de mucosa ileal no representativas de las úlceras, con un marcado edema de la lámina propia, angiectasias asociadas a infiltrado mononuclear y polimorfonuclear que focalmente erosionan el epitelio superficial, y fragmentos con material fibrinoleucocitario con diagnóstico sugestivo de cambios inflamatorios no específicos (Figura 2).
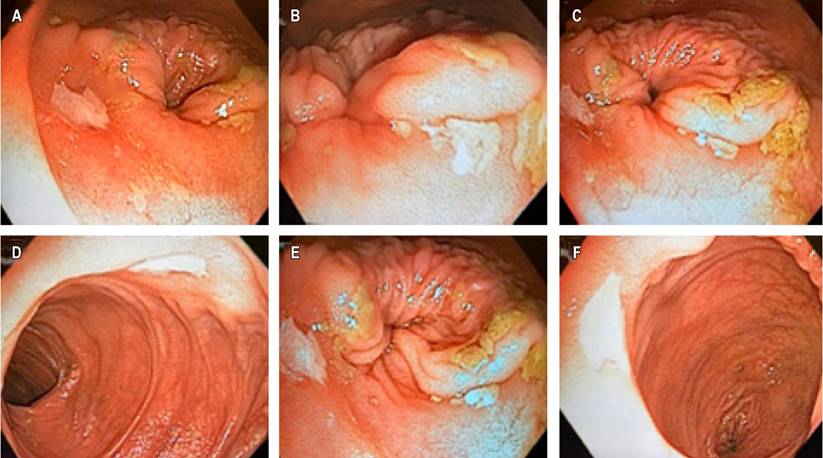
Figura 1 Colonoscopia total con hallazgos de ileítis ulcerada. A-F. Úlceras bien delimitadas con bordes regulares y ligeramente eritematosos, con un fondo de fibrina de dimensiones descritas en el caso clínico. Fuente: archivo de los autores.
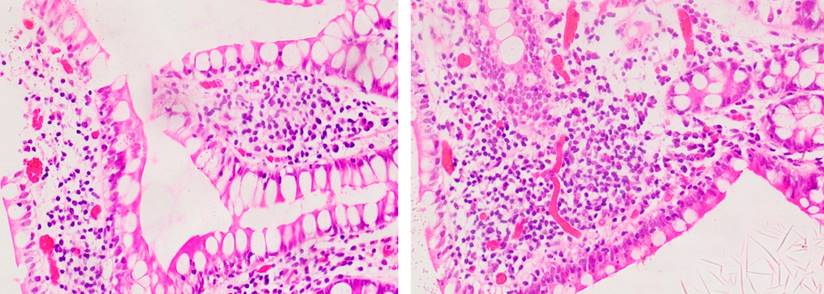
Figura 2 Hallazgos histopatológicos de muestras de úlceras en el íleon distal. Hallazgos de edema de la lámina propia, angiectasias asociadas a infiltrado mononuclear y polimorfonuclear que erosionan el epitelio distal. Cortesía de Edna Margarita Martínez Ortiz, Patóloga.
Después de la realización de los estudios endoscópicos se inició el tratamiento inmunomodulador con azatioprina 50 mg vía oral (VO) cada 8 horas y prednisolona 1 mg/kg/día VO (60 mg/día). A los 9 meses de su egreso hospitalario, la paciente ha cursado con una evolución clínica satisfactoria.
Discusión
El caso clínico describe a una paciente con EB con manifestaciones gastrointestinales secundarias a una ileítis ulcerada. La información reportada en este caso clínico es de importancia médica dada la escasa literatura publicada y la baja frecuencia de esta enfermedad en Latinoamérica y en Colombia10,11. En este aspecto, en el período comprendido entre 2012 y 2016 se identificaron 523 casos de EB registrados en el Sistema de Información Integral de Protección Social (SISPRO) del Ministerio de Salud de Colombia, en el que se estimó una prevalencia de 1,1 casos por 100 000 habitantes, es más frecuente en mujeres, en el grupo de edad entre 45 a 49 años y en los departamentos de Antioquia, Cundinamarca y Bolívar11. La información presentada de este caso clínico concuerda con la información aportada en el estudio mencionado, debido a que fue una paciente femenina proveniente de una de las regiones con mayor reporte de casos y que fue diagnosticada durante los años 2012 a 2016.
En cuanto a las manifestaciones clínicas de la EB, en países donde la prevalencia de la enfermedad es alta se ha caracterizado clínicamente a los pacientes con esta condición. En Egipto, en una cohorte de 223 pacientes se identificaron como fenotipos clínicos más frecuentes el mucocutáneo (84,5%) y el musculoesquelético (15,9%)12. De manera similar, en un estudio realizado en 489 pacientes en China se encontró que las manifestaciones más frecuentes fueron las lesiones mucocutáneas, y que la presencia de úlceras gastrointestinales fueron más comunes en pacientes mayores de 40 años13. Por el contrario, en el presente caso clínico la manifestación clínica predominante fue la presencia de lesiones recurrentes en el tracto gastrointestinal que iniciaron en la adolescencia.
Adicionalmente, en Colombia se documentó en una cohorte de 20 pacientes con diagnóstico de EB y edad promedio de 40,6 ± 8,2 años que las presentaciones clínicas más frecuentes fueron las úlceras orales recurrentes (95%), las úlceras genitales (75%) y las lesiones cutáneas (60%); además, el 40% de los pacientes presentaron manifestaciones gastrointestinales14. Por tanto, según la descripción del compromiso gastrointestinal expuesta en el caso clínico y tomando en cuenta que previamente se ha documentado que las manifestaciones gastrointestinales afectan una mayor proporción de pacientes en Colombia, se deben realizar investigaciones futuras para caracterizar clínica y epidemiológicamente los casos de EB y evaluar la frecuencia de complicaciones relacionadas con la afectación del tracto gastrointestinal en pacientes con EB.
En relación con lo anterior, la afectación gastrointestinal de la EB varía dependiendo de la localización del tracto gastrointestinal. El compromiso esofágico es poco frecuente y se manifiesta por úlceras, estenosis y perforación; a nivel del estómago y del duodeno se presentan úlceras duodenales; en el yeyuno, íleon y colon son predominantes las complicaciones relacionadas con perforación, hemorragias digestivas, fístulas, estenosis y abscesos, y el íleon terminal y la región ileocecal son las porciones intestinales más afectadas15-17. Adicionalmente, se han documentado linfangiectasias intestinales con enteropatía perdedora de proteínas18. En este caso clínico, la paciente se manifiesta con una hemorragia de vías digestivas secundaria a una ileítis ulcerada con historia de perforaciones intestinales previas intervenidas quirúrgicamente, lo que apoya la evidencia disponible con respecto a la presentación clínica, la gravedad y mayor morbilidad de los pacientes con afectación del tracto digestivo.
Por otro lado, para el diagnóstico de la EB no existen síntomas patognomónicos ni biomarcadores específicos, por lo que se utilizan diferentes sistemas de clasificación. En este aspecto, los más utilizados son los criterios internacionales para la EB propuestos por el grupo de estudio internacional de EB, los cuales toman en cuenta la presencia de lesiones oculares, de úlceras orales y genitales, las lesiones en la piel, las manifestaciones neurológicas y vasculares, y la prueba de patergia positiva (aparición de pápulas o pústulas en las zonas epidérmicas que han tenido microtraumatismos)19,20. En este caso clínico, la paciente tenía diagnóstico de EB desde el año 2013 con historia de manifestaciones de predominio de úlceras orales, acorde con los criterios diagnósticos, pero con predominio de manifestaciones gastrointestinales. Por consiguiente, teniendo en cuenta que la EB es una condición multisistémica, ante la presencia de un paciente con lesiones ulceradas recurrentes sumado a manifestaciones gastrointestinales, los estudios endoscópicos son prioritarios para evaluar lesiones de origen vascular causadas por esta enfermedad.
Los hallazgos endoscópicos encontrados en la paciente concuerdan con la presencia de una ileítis ulcerada. En este aspecto, la distinción de la EB con la enfermedad de Crohn puede ser difícil, motivo por el cual se han propuesto criterios endoscópicos que permiten diferenciarlas, dados por la presencia de úlceras en una cantidad limitada, de forma redonda u ovalada, de distribución focal (única o múltiple), la ausencia de lesión aftoide o de aspecto pavimentado compatibles con EB21. Para el caso de esta paciente, las características de las lesiones ulceradas ovaladas, de bordes regulares y focalizadas en el íleon distal son hallazgos representativos de la EB.
La histopatología de la EB a nivel gastrointestinal tiene diversas características, se presenta con hallazgos de infiltrados mononuclear y de mastocitos perivasculares, vasculitis neutrofílica y cambios inflamatorios agudos y crónicos en la submucosa intestinal15. Aunque en el reporte histopatológico de las biopsias tomadas durante la endoscopia no hubo una franca representación de las úlceras en las muestras, los hallazgos de edema de la lámina propia, asociados a infiltrados mononucleares y polimorfonucleares, podrían corresponder a los cambios inflamatorios con los que cursa la EB en el tracto gastrointestinal.
Finalmente, el tratamiento farmacológico de la afectación gastrointestinal varía dependiendo de la gravedad del cuadro clínico. En casos leves, el tratamiento más indicado son los derivados del 5-aminosalicilato en monoterapia; en casos moderados a graves, los corticosteroides sistémicos constituyen la primera línea de manejo; sin embargo, recientemente el uso de la azatioprina ha tomado relevancia en estos casos debido a los efectos secundarios de los corticosteroides a altas dosis. Los inhibidores del factor de necrosis tumoral (infliximab o el adalimumab) se prefieren como manejo de tercera línea en pacientes con manifestaciones gastrointestinales graves que no responden al manejo con azatioprina22,23. La paciente de este caso cursaba con una afectación gastrointestinal moderada-grave dada la recurrencia del cuadro clínico y la historia previa de obstrucción y perforación intestinal, por lo que se reinició el tratamiento con corticoides y azatioprina con una adecuada respuesta clínica.
Conclusiones
La EB es una patología poco frecuente en la población colombiana. Al ser una enfermedad de carácter multisistémico, requiere una valoración interdisciplinaria para evaluar el compromiso de los diferentes órganos involucrados. Los estudios endoscópicos son importantes para la identificación temprana de lesiones de origen vascular que conllevan a complicaciones graves como la obstrucción, perforación y hemorragias gastrointestinales, las cuales se pueden prevenir mediante el inicio oportuno del tratamiento inmunomodulador.
Adicionalmente, la EB se debe considerar dentro los diagnósticos diferenciales de las enfermedades inflamatorias intestinales, teniendo en cuenta los criterios diagnósticos establecidos y la diferenciación de los hallazgos endoscópicos inherentes a esta patología.
Este reporte de caso clínico constituye uno de los puntos de partida para el desarrollo de investigaciones futuras en Colombia, enfocadas en la caracterización clínica y epidemiológica de los casos, en la determinación de la incidencia y la prevalencia de esta enfermedad y en la estimación de los factores asociados propios de la población colombiana.
Agradecimientos
Un especial agradecimiento a la Dra. Albis Cecilia Hani de Ardila por la asesoría brindada en el reporte de este caso clínico. Así mismo, a la Dra. Edna Margarita Martínez Ortiz por proporcionar las imágenes de los hallazgos histopatológicos.
REFERENCIAS
1. Behçet H, Matteson EL. On relapsing, aphthous ulcers of the mouth, eye and genitalia caused by a virus. 1937. Clin Exp Rheumatol. 2010;28(4 Suppl 60):S2-5. [ Links ]
2. Hié M, Amoura Z. Enfermedad de Behcet. Elsevier Masson. 2017;50(3):1-9. https://doi.org/10.1016/S1286-935X(17)86067-6 [ Links ]
3. Davatchi F, Shahram F, Chams-Davatchi C, Shams H, Nadji A, Akhlaghi M, et al. Behcet’s disease: From east to west. Clin Rheumatol. 2010;29(8):823-33. https://doi.org/10.1007/s10067-010-1430-6 [ Links ]
4. Jennette JC, Falk RJ, Bacon PA, Basu N, Cid MC, Ferrario F, et al. 2012 Revised International Chapel Hill consensus conference nomenclature of vasculitides. Arthritis Rheum. 2013;65(1):1-11. https://doi.org/10.1002/art.37715 [ Links ]
5. Gül A. Pathogenesis of behçet’s disease: Autoinflammatory features and beyond. Semin Immunopathol. 2015;37(4):413-8. https://doi.org/10.1007/s00281-015-0502-8 [ Links ]
6. Mazzoccoli G, Matarangolo A, Rubino R, Inglese M, De Cata A. Behçet syndrome: from pathogenesis to novel therapies. Clin Exp Med. 2016;16(1):1-12. https://doi.org/10.1007/s10238-014-0328-z [ Links ]
7. González Escribano MF, Montes Cano MA. Genetics of Behçet disease. Med Clin (Barc). 2016;146(9):392-3. https://doi.org/10.1016/j.medcle.2016.06.034 [ Links ]
8. Davatchi F, Chams-Davatchi C, Shams H, Shahram F, Nadji A, Akhlaghi M, et al. Behcet’s disease: epidemiology, clinical manifestations, and diagnosis. Expert Rev Clin Immunol. 2017;13(1):57-65. https://doi.org/10.1080/1744666X.2016.1205486 [ Links ]
9. Skef W, Hamilton MJ, Arayssi T. Gastrointestinal behçet’s disease: A review. World J Gastroenterol. 2015;21(13):3801-12. https://doi.org/10.3748/wjg.v21.i13.3801 [ Links ]
10. Muruganandam M, Rolle NA, Sibbitt WL, Cook GB, Emil NS, Fangtham M, et al. Characteristics of Behcet’s Disease in the American Southwest. Semin Arthritis Rheum. 2019;49(2):296-302. https://doi.org/10.1016/j.semarthrit.2019.03.003 [ Links ]
11. Fernández-Ávila DG, Rincón-Riaño DN, Bernal-Macías S, Dávila JMG, Rosselli D. Prevalence and demographic characteristics of Behcet disease in Colombia: data from the national health registry 2012-2016. Rheumatol Int. 2020;40(1):17-20. https://doi.org/10.1007/s00296-019-04466-7 [ Links ]
12. Attia DHS. Behçet’s disease phenotypes and clinical outcomes: A cohort study in egyptian patients. Reumatol Clin. 2021;17(9):514-20. https://doi.org/10.1016/j.reuma.2020.04.007 [ Links ]
13. Li C, Li L, Wu X, Shi J, Liu J, Zhou J, et al. Clinical manifestations of Behçet’s disease in a large cohort of Chinese patients: gender- and age-related differences. Clin Rheumatol. 2020;39(11):3449-54. https://doi.org/10.1007/s10067-020-05026-2 [ Links ]
14. Toro Giraldo AM, Pinto Peñaranda LF, Velásquez Franco CJ, Torres Grajales JL, Candia Zúñiga DL, Márquez Hernández JD. Enfermedad de Behcet: experiencia en una cohorte de pacientes colombianos. Rev Colomb Reumatol. 2009;16(1):33-45. https://doi.org/10.1016/S0121-8123(09)70117-3 [ Links ]
15. Nguyen A, Upadhyay S, Javaid MA, Qureshi AM, Haseeb S, Javed N, et al. Behcet’s Disease: An In-Depth Review about Pathogenesis, Gastrointestinal Manifestations, and Management. Inflamm Intest Dis. 2021;6(4):175-85. https://doi.org/10.1159/000520696 [ Links ]
16. Ye JF, Hou CC, Bao HF, Guan JL. New insight into the features of Behçet’s disease with gastrointestinal ulcer: a cross-sectional observational study. Orphanet J Rare Dis. 2021;16(1):1-9. https://doi.org/10.1186/s13023-021-02056-0 [ Links ]
17. Hou CC, Ye JF, Ma HF, Guan JL. Clinical characteristics and risk factors of intestinal involvement in Behçet’s syndrome patients: a cross-sectional study from a single center. Orphanet J Rare Dis. 2021;16(1):132. https://doi.org/10.1186/s13023-021-01772-x [ Links ]
18. Rodríguez-Muguruza S, Caballero N, Horneros J, Domenech E, Mateo L. Enfermedad de Behçet y enteropatía perdedora de proteínas secundaria a linfangiectasia intestinal. Reumatol Clin. 2015;11(4):247-51. https://doi.org/10.1016/j.reuma.2014.11.007 [ Links ]
19. Davatchi F, Assaad-Khalil S, Calamia KT, Crook JE, Sadeghi-Abdollahi B, Schirmer M, et al. The International Criteria for Behçet’s Disease (ICBD): A collaborative study of 27 countries on the sensitivity and specificity of the new criteria. J Eur Acad Dermatology Venereol. 2014;28(3):338-47. https://doi.org/10.1111/jdv.12107 [ Links ]
20. Criteria for diagnosis of Behçet’s disease. International Study Group for Behçet’s Disease. Lancet. 1990;335(8697):1078-80.https://doi.org/10.1016/0140-6736(90)92643-V [ Links ]
21. Lee S, Kim B, Kim T, Kim W. Differential diagnosis of intestinal Behçet’s disease and Crohn›s disease by colonoscopic findings. Endoscopy. 2009;41(1):9-16. https://doi.org/10.1055/s-0028-1103481 [ Links ]
22. Alpsoy E, Leccese P, Emmi G, Ohno S. Treatment of Behçet’s Disease: An Algorithmic Multidisciplinary Approach. Front Med. 2021;8:624795. https://doi.org/10.3389/fmed.2021.624795 [ Links ]
23. Esatoglu SN, Hatemi G. Update on the treatment of Behçet’s syndrome. Intern Emerg Med. 2019;14(5):661-75. https://doi.org/10.1007/s11739-019-02035-1 [ Links ]
Citación:
2Cantillo-Nazzar GR, Tobón A, Ardila-Hani A. Hemorragia de vías digestivas bajas en un paciente con enfermedad de Behçet: reporte de un caso. Revista. colomb. Gastroenterol. 2023;38(1):73-78. https://doi.org/10.22516/25007440.878
Recibido: 03 de Febrero de 2022; Aprobado: 23 de Febrero de 2022











 text in
text in 



