Introducción
Las unidades de cuidado intensivo han aumentado en los últimos años, lo que ha permitido la atención de pacientes en estado crítico en regiones apartadas de las grandes capitales 1. La atención de estos pacientes requiere un recurso humano especializado y altamente capacitado con dedicación exclusiva que permita su cuidado centralizado, a fin de disminuir la alta tasa de mortalidad asociada a estas patologías 2. Algunos autores han planteado la necesidad de la atención dedicada por intensivistas 3, aunque otros estudios de múltiples unidades no han encontrado diferencias en el resultado 4. El análisis de los indicadores en las unidades de cuidados intensivos permite conocer la incidencia de las patologías atendidas, así como los factores que influyen en la mortalidad y morbilidad asociada al cuidado, a fin de modificar los que son prevenibles. Entre ellos, se encuentra la evaluación de la gravedad de la población atendida con objeto de ajustar los desenlaces a estos. Uno de los puntajes más frecuentemente empleados es el APACHE II 5, aunque algunos autores han tratado de actualizarlo, o emplear otros puntajes con igual capacidad de discriminación para detectar los pacientes en riesgo de mortalidad 6. La intensidad de cuidado de enfermería es derivada de la gravedad del paciente y se ha asociado con la mortalidad en algunos estudios 6. Algunos estudios de la región han hecho búsqueda de los factores asociados a la mortalidad en unidades de cuidado intensivo 7-10, pero ninguno de ellos en la región de la Orinoquia.
El objetivo del estudio fue evaluar los factores asociados con la mortalidad en una UCI mixta de un hospital regional. Las preguntas de investigación fueron: ¿En pacientes que ingresan a la unidad de cuidados intensivos, cuáles son los factores de riesgo principales para fallecer? La hipótesis del investigador fue: La mortalidad en la unidad de cuidados intensivos está asociada con la gravedad del paciente al ingreso.
Metodología
Tipo de estudio: corte transversal analítico.
Escenario: Hospital Departamental de Granada, Meta, Colombia.
Temporalidad: entre septiembre y diciembre de 2013.
Población de estudio: pacientes que ingresaron a cuidado intensivo durante el periodo de estudio.
Intervención: ninguna.
Desenlace: mortalidad.
Variables de estudio: demográficas, de morbilidad y gravedad.
Criterios de inclusión: se incluyeron los datos de los pacientes adultos (>18 años) que ingresaron a la unidad de cuidados intensivos durante el periodo de estudio.
Criterios de exclusión: ninguno.
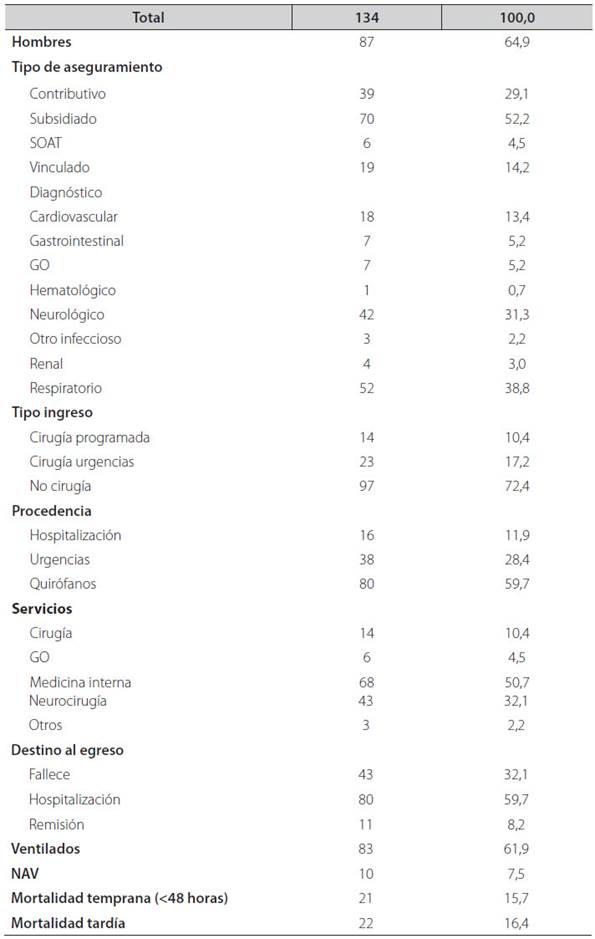
Selección de la muestra: la muestra fue seleccionada por método no probabilístico, no apareada de casos continuos por conveniencia de acuerdo con los criterios de inclusión y exclusión con todos los casos en el periodo de estudio. No se calculó tamaño muestral. La información fue extraída de los registros que se realizan a los pacientes durante su ingreso a la unidad, los cuales son consignados en una hoja de Excel. Esta base de datos contiene las variables estudiadas tanto categóricas como cuantitativas (edad, sexo, etc.), (Ver Tabla 1) y fue revisada y depurada para su análisis.
Tabla 1 Características de pacientes atendidos en la unidad de cuidados intensivos del Hospital de Granada entre septiembre y diciembre de 2013.
Fuente: unidad de cuidados intensivos.
Plan de análisis: el análisis estadístico se realizó en el programa SPSS versión 15. Se realizaron pruebas de estadística descriptiva en las que se evaluó la frecuencia y proporción de las variables categóricas, así como la tendencia central y dispersión de las variables continuas. En el análisis bivariado se compararon los resultados de las variables y la asociación de las variables independientes con los desenlaces con el fin de encontrar los factores asociados con la mortalidad y el tiempo de estancia en UCI. Las variables de estudio fueron:
Variables independientes: sexo, edad, tipo de ingreso, diagnóstico, servicio de procedencia, especialidad, puntaje de gravedad APACHE II, puntaje de intervención TISS-28, ventilación mecánica, días de ventilación mecánica, neumonía asociada a la ventilación, asegurador, tipo de aseguramiento, destino.
Variables dependientes: mortalidad, tipo de mortalidad, tiempo de estancia en UCI, neumonía asociada a la ventilación.
Por las características de las variables de desenlace se emplearon pruebas no paramétricas para la comparación de las variables continuas (U de Mann-Whitney) o de Kruskal Wallis, al igual que la prueba de Chi cuadrado, según corresponda por el tipo de variable de desenlace, y se estableció un valor de p<0,05 como nivel de significancia.
Para el análisis multi-variado se empleó análisis de regresión logística de acuerdo a las características de las variables de desenlace.
Consideraciones éticas
Debido a que se trató de un estudio retrospectivo que no involucra pacientes, sino las bases de datos de la entidad de salud, donde no se realizó ninguna intervención que pusiera en riesgo a los sujetos de investigación, no se requirió consentimiento informado a los pacientes de acuerdo a la resolución 8430 de 1993. Sin embargo, el protocolo de investigación fue estudiado y aprobado por el comité de investigación de la Universidad y posteriormente aprobado por la institución participante para su realización, publicación y respectiva divulgación de resultados.
Resultados
Durante el periodo de estudio 138 pacientes egresaron de la unidad de cuidados intensivos, entre los cuales se incluyeron 134 en el estudio debido a la falta de registros suficientes en 4 de ellos; la mayoría de los pacientes fueron hombres (64,9%) con un promedio de edad de 54,8 ± 20,8 años.
El tipo de aseguramiento de la mayoría de los pacientes fue del régimen subsidiado, seguido del régimen contributivo (52,2 y 29,1% respectivamente).
La causa de ingreso fue por diagnósticos de origen respiratorio y neurológico principalmente (38,8 y 31,3%) respectivamente, y un tipo de diagnóstico no quirúrgico en su mayoría (72,4%), reflejado en pacientes principalmente del servicio de medicina interna y neurocirugía (50,8 y 32,1%), (Ver Tabla 1 y Tabla 2).
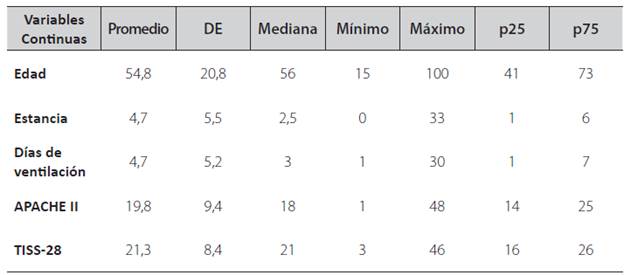
Tabla 2 Características de las variables continuas de los pacientes atendidos en la unidad de cuidados intensivos del Hospital de Granada entre septiembre y diciembre de 2013.
Fuente: unidad de cuidados intensivos.
La letalidad encontrada fue alta (32,1%), con una gravedad alta que se evidencia en el puntaje de APACHE II (19,8 ± 9,4) y de intervención TISS-28 (21,3 ± 8,4). Cerca del 16% de los pacientes fallecieron de forma temprana (<48 horas).
Hubo 637 días de estancia durante los 122 días del periodo de estudio, con un promedio de estancia de 4,7 ± 5,5 días (Ver Tabla 2), un porcentaje ocupacional del 55%, un índice de rotación (giro de cama) de 3,5 y un promedio diario de 5,5 pacientes.
El 61,9% de los pacientes recibieron soporte ventilatorio con un promedio de 4,7 ± 5,2 días de ventilación mecánica. El 7,5% de los pacientes (12,1% de los ventilados) presentaron neumonía asociada a la ventilación mecánica (NAV) con una tasa de 25,8 NAV por 1.000 días de ventilación.
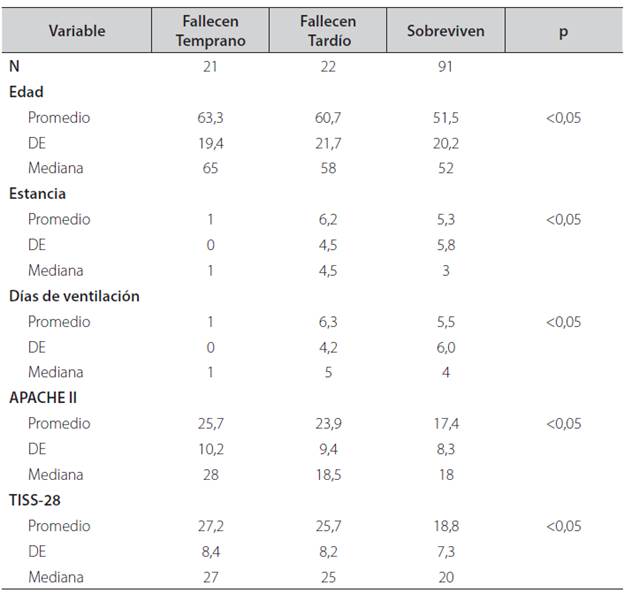
Tabla 3 Comparación de las variables continuas según el desenlace en pacientes hospitalizados en la unidad de cuidados intensivos en el Hospital Departamental de Granada, Meta, Colombia entre septiembre y diciembre de 2013.
† (p <0,05 ; prueba de Kruskal-Wallis).
Bivariado
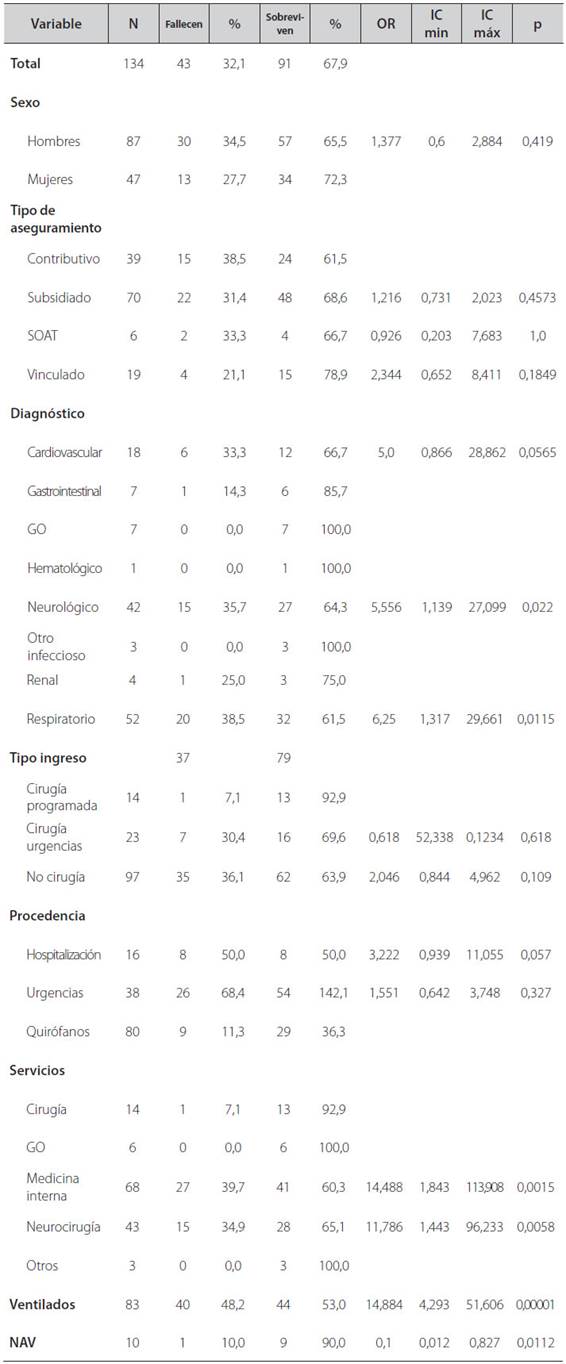
Al comparar las variables independientes con los desenlaces se encontró que hubo mayor mortalidad en los pacientes con diagnóstico cardiovascular, neurológico, y respiratorio; los ingresados procedentes de hospitalización, de las especialidades de medicina interna, neurocirugía o los que tuvieron fueron sometidos a ventilación (p<0,05), (Ver Tabla 4).
Tabla 4 Comparación de las variables dependientes categóricas con la mortalidad en pacientes de unidad de cuidados intensivos del Hospital Departamental de Granada, Meta, Colombia entre septiembre y diciembre de 2013.
Fuente: unidad de cuidados intensivos.
Se encontraron diferencias en las proporciones de mortalidad en el tipo de ingreso por cirugía programada (p=0,035), los pacientes de los servicios de cirugía (p=0,035), gineco-obstetricia (p=0,085) y medicina interna (p=0,055). También se encontró significancia en otras variables como la NAV (0,011) y la recepción de ventilación mecánica (p=0,001), (Ver Tabla 4). Con los pacientes del servicio de medicina interna se encontró un valor cercano de significancia (p= 0,055).
Se encontró mayor estancia en UCI en las mujeres (p=0,02; ver Figura 1) y los días de ventilación mecánica (p=0,03; Ver Figura 2). No se encontraron diferencias en las variables continuas para la variable tipo de aseguramiento (p>0,05; prueba de Kruskal-Wallis).
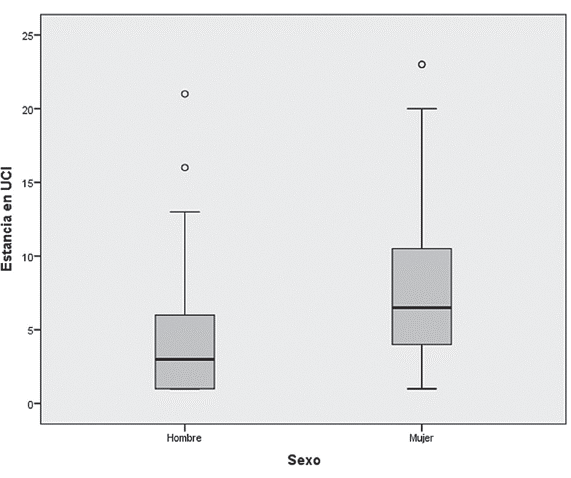
Figura 1 Comparación de la estancia en UCI por sexo. Hay mayor tiempo de estancia en UCI en las mujeres (p=0,002; prueba U de Mann-Whitney).
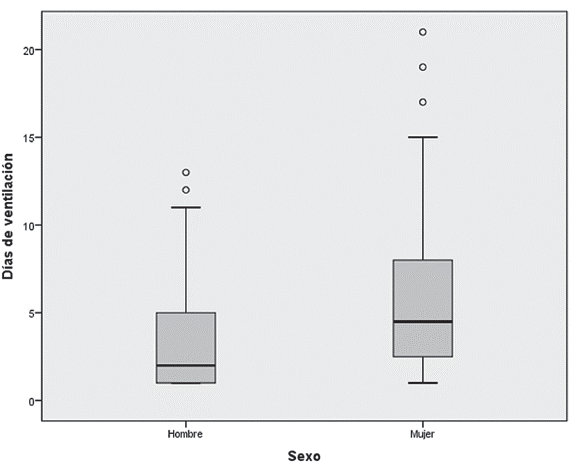
Figura 2 Comparación de los días de ventilación mecánica por sexo. Las mujeres tuvieron más días de ventilación mecánica (p=0,003; prueba U de Mann-Whitney).
Al hacer las comparaciones estadísticas de las variables de estudio, se encontraron diferencias en la edad para las variables sistema diagnóstico, tipo de ingreso, procedencia, servicio y destino en los pacientes ventilados (p<0,05). La diferencia de duración en la estancia en UCI y ventilación mecánica fue significativa en los pacientes ventilados y con neumonía asociada a la ventilación (p<0,05). También se encontraron diferencias en el APACHE II para las variables: sistema diagnóstico, servicio, pacientes ventilados, según el destino al egreso (p<0,05). Otra diferencia encontrada para el puntaje de intensidad de cuidado (TISS-28) se evidenció para los pacientes ventilados y la variable destino al egreso (p<0,05).
Los pacientes con diagnóstico cardiovascular tuvieron menos tiempo de estancia en UCI y mayor puntaje APACHE II. Los pacientes con diagnóstico neurológico tuvieron menor edad y días de ventilación mecánica. Los pacientes con diagnóstico respiratorio tuvieron menos edad, al igual que aquellos procedentes de hospitalización, del servicio de medicina interna y de neurocirugía. Estos últimos y los de medicina interna, también tuvieron mayor puntaje APACHE II.
Desenlaces
Al contrastar los pacientes que fallecieron o sobrevivieron se encontraron diferencias en las variables continuas como edad (Ver Figura 3), estancia en UCI (Ver Figura 4), puntaje de gravedad APACHE II (Ver Figura 5), puntaje de intervención terapéutica TISS-28 (Ver Figura 6), pero no en los días de ventilación mecánica. Estas diferencias se encontraron tanto en los pacientes con mortalidad temprana como tardía (mayor a 48 horas). De otro lado, en los paciente con mortalidad temprana se encontraron además diferencias en los días de ventilación mecánica (p<0,05; prueba de Kruskal Wallis).
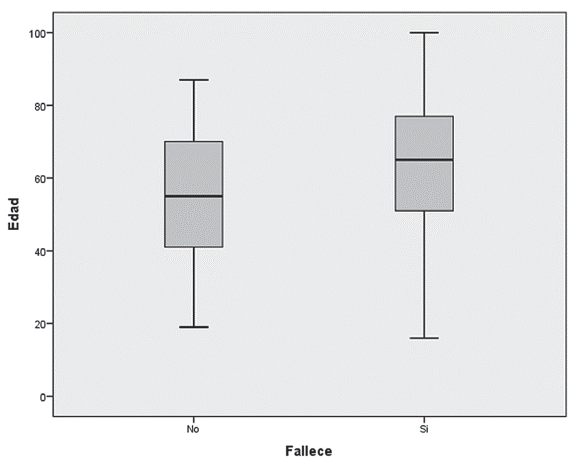
Figura 3 Comparación de la edad entre los pacientes que fallecieron o no en la unidad de cuidados intensivos de la Corporación Clínica Universidad Cooperativa de Colombia entre septiembre y diciembre de 2013 (p<0,05; prueba U de Mann-Whitney).
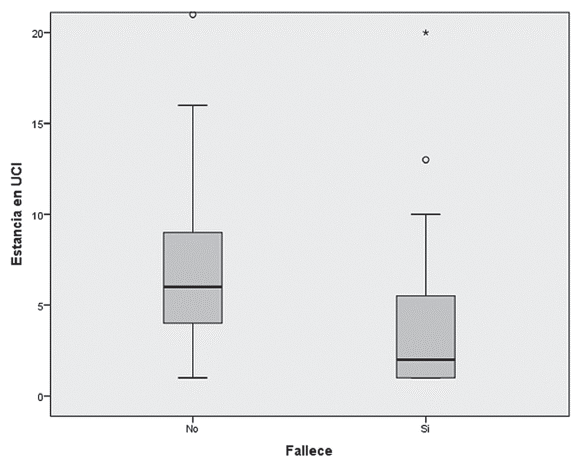
Figura 4 Comparación de la estancia en la UCI entre los pacientes que fallecieron o no en la unidad de cuidados intensivos de la Corporación Clínica Universidad Cooperativa de Colombia entre septiembre y diciembre de 2013 (p<0,05; prueba U de Mann-Whitney).
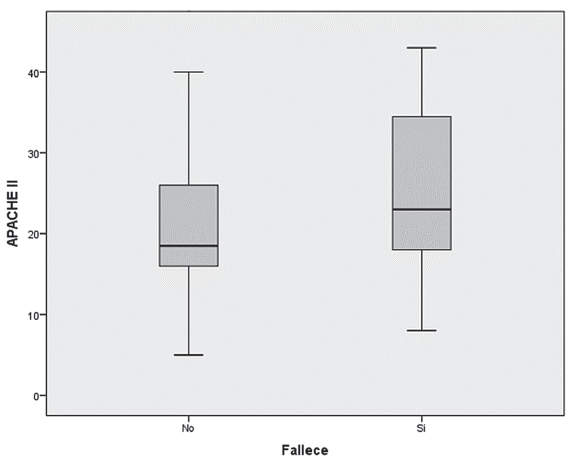
Figura 5 Comparación del puntaje de gravedad APACHE II de los pacientes que fallecieron o no en la unidad de cuidados intensivos de la Corporación Clínica Universidad Cooperativa de Colombia entre septiembre y diciembre de 2013 (p<0,05; prueba U de Mann-Whitney).
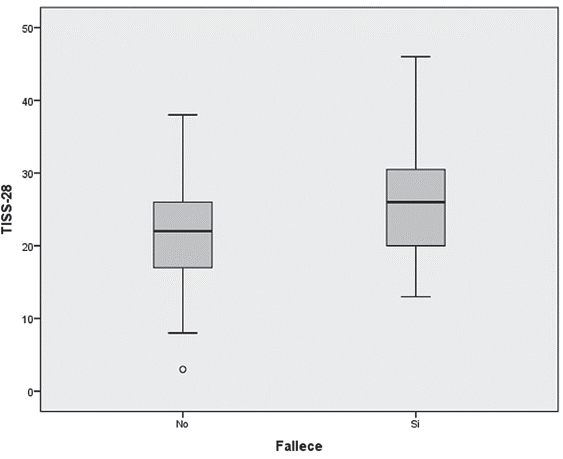
Figura 6 Comparación del puntaje de intervención terapéutica TISS-28 entre los pacientes que fallecieron o no en la unidad de cuidados intensivos de la Corporación Clínica Universidad Cooperativa de Colombia entre septiembre y diciembre de 2013 (p<0,05; prueba U de Mann-Whitney).
Hubo diferencias en la estancia en UCI según el destino al egreso, en los pacientes con neumonía asociada a la ventilación mecánica (p<0,05; prueba de Kruskal Wallis).
El puntaje APACHE II y el TISS-28 fueron mayores en los que fallecieron de forma tardía o temprana, al igual que el tiempo de estancia (Ver Tabla 3).
En el análisis de las variables categóricas se encontró mayor riesgo de mortalidad en los pacientes con diagnóstico cardiovascular, neurológico, respiratorio y aquellos procedentes de hospitalización o de los servicios de medicina interna o neurocirugía, al igual que aquellos que requirieron ventilación mecánica o desarrollaron neumonía asociada a esta (p<0,05).
Análisis multivariado
Las variables que no alcanzaron significancia, pero estuvieron igual o por debajo de p=0,1 se incluyeron en el modelo de regresión logística.
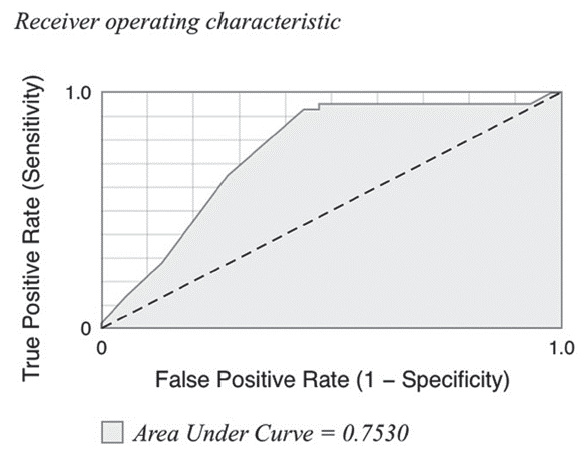
Se construyó un modelo que permite predecir el riesgo de mortalidad del 54,5% cuando el paciente está ventilado, tiene un diagnóstico de origen respiratorio, procede de hospitalización y cuando el servicio tratante fue medicina interna, mientras que la probabilidad de mortalidad sin ninguna de estas características es del 5,1% (Ver Figura 7).
Discusión y conclusiones
La unidad de cuidados intensivos es un área especializada en la atención de pacientes en situación crítica con alto riesgo de fallecimiento por la gravedad de la patología. Los avances tecnológicos en las áreas diagnósticas y terapéuticas han permitido allegar un mejor cuidado a esta población, pero aun así, los riesgos son altos 11. Varios modelos han sido desarrollados a fin de predecir cuáles son los subgrupos de enfermos con mayor riesgo de muerte a pesar del cuidado brindado, entre ellos se encuentran el puntaje de gravedad APACHE II y el puntaje de intervención terapéutica TISS-28 que son utilizados en la práctica diaria 5,12-14.
El modelo de atención basado en un recurso humano especializado e interdisciplinario, con formación en el manejo del paciente crítico liderado por el curso de acción en la unidad a partir del desarrollo de guías de atención basadas en la evidencia, ha demostrado mejoría en los desenlaces clínicos, la eficacia y la eficiencia de los recursos, al igual que la fluidez en la comunicación y la toma de decisiones 2,15-18. Es por ello que la norma colombiana, en sus diferentes versiones, ha adoptado este modelo liderado por el intensivista 19,20. Debido a ello, se requiere la realización del seguimiento de los indicadores de calidad en cada unidad, con el fin de reorientar los esfuerzos y modificar los factores susceptibles de cambio, entre ellos, la oportunidad 21,22.
La UCI del Hospital de Granada es una unidad semi-cerrada, con 10 camas, que tiene como fundamento el manejo del paciente crítico por médicos especialistas (cirujanos e internistas) presenciales 24 horas al día, con el acompañamiento de un médico general 23. La relación de pacientes por enfermera es 2:1 24. El cálculo del puntaje APACHE II es realizado por el médico a las 24 horas del ingreso. El cálculo del puntaje TISS-28 es realizado por la enfermera diariamente. Estas rutinas explican el hallazgo de puntajes bajos (7 registros), debido al fallecimiento de pacientes antes de cumplir las primeras 24 horas, pero que no permiten asociar esta muerte con la gravedad, lo cual pudiera significar que los puntajes podrían ser aún mayores. Estos valores fueron excluidos de los análisis para evitar hallazgos confusos. La mortalidad esperada para pacientes con APACHE II de 19 es alrededor del 29%, lo cual fue similar a la encontrada en la unidad.
En el estudio se evidenció una alta proporción de mortalidad (32%), del mismo modo que un alto puntaje de gravedad. Sólo el 16% de las muertes se presentaron después de 48 horas (atribuible), de lo cual se podría concluir que el ingreso tardío u oportuno a la UCI podría estar asociado a la reducción o incremento de la mortalidad en los pacientes. Este factor amerita ser incluido en estudios posteriores, al igual que otros elementos como la procedencia del paciente en la medida en que entre más remota sea esta, más retrasará el ingreso oportuno a la unidad. Sin embargo, estas variables no fueron evaluadas en el estudio. Llama la atención el hallazgo relacionado con la baja utilización de las camas de UCI (de solo el 51%), que contrasta con la tendencia nacional e internacional de un incremento en el uso de camas de cuidado crítico. También es particular que los pacientes procedentes de hospitalización tengan asociados altos puntajes en la escala de gravedad, de lo que se puede inferir demoras en la remisión a la UCI.
Los pacientes con patología cardiovascular, respiratoria y aquellos con patología neurológica tuvieron mayor riesgo de fallecer (Ver Tabla 4).También se encontró mayor riesgo de mortalidad en los pacientes procedentes de hospitalización, de la especialidades de medicina interna y neurocirugía, aquellos ventilados y los que desarrollaron NAV (p<0,05). Del mismo modo, se encontraron diferencias en las variables continuas, especialmente los puntajes de gravedad de estos subgrupos.
No se encontraron diferencias en el riesgo de mortalidad de acuerdo al tipo de aseguramiento. A pesar de estos hallazgos en el análisis bivariado, al ser incluidos en el análisis de regresión logística, solo se sostuvo las variable de gravedad. Adicionalmente, se encontraron diferencias significativas en las variables continuas, especialmente el puntaje de gravedad, de los pacientes con mortalidad temprana vs tardía, en contraste con los que sobrevivieron.
En un estudio mexicano, publicado en una revista española, se encontró una mortalidad en UCI del 25%, pero la población atendida fue considerablemente de menor edad (47 ± 17 vs 54,8 ± 20,8) y gravedad, aunque el método de evaluación fue diferente (SOFA y SAPS II vs APACHE II), 22. Otra publicación de una tesis doctoral de sociología, con una etnógrafa en la unidad de cuidados intensivos, describe otro tipo de pacientes muy diferente en un hospital de Barcelona en el año 2000, con 24.000 ingresos, mayormente entre 60-80 años (60%), de los cuales el 1,77% ingresaron a UCI, con menor gravedad, también con predominancia de la patología respiratoria, un promedio de estancia de 15,2 días y una mortalidad del 25% 25.
Para la construcción de un modelo explicativo se realizó un análisis de regresión logística que demostró el efecto del estado de gravedad del paciente en la mortalidad, que puede estar asociada a la demora por las grandes distancias en la región, previo a su ingreso a UCI. Ello podría explicar la alta proporción de mortalidad temprana, que ameritaría un análisis focalizado en ese aspecto en estudios futuros para evaluar si la mejor oportunidad de llegada a la UCI logra disminuir el desenlace fatal. La importancia del estudio radica en entender las causas de mortalidad alta a fin de establecer estrategias que lleven a mejorar la oportunidad en el ingreso a esta UCI y disminuir la mortalidad temprana o no atribuible (16%).
La base de datos no contiene el seguimiento del paciente después de su salida de UCI, por lo cual no se pudo conocer la mortalidad hospitalaria a los 30 días. Esto es una limitante del estudio, al igual que el desconocimiento del municipio o ciudad de procedencia del paciente desde donde fuera remitido. Con esta información se podrían establecer los tiempos previos a su ingreso a UCI e incluso considerarlo como un posible factor a intervenir para mejorar las oportunidad des de acceso a la unidad y de este modo disminuir las tasas de mortalidad.