Introducción
El uso de la VMNI en el tratamiento de insuficiencia respiratoria aguda y crónica ha aumentado en los últimos años 13 demostrando disminución en la mortalidad y reducción de la estancia media en UCI y de la necesidad de intubación 4,5. Otros beneficios han sido: mejoría más rápida del PH, PCO2, PaO2, disnea y frecuencia respiratoria, así como la disminución de complicaciones y reducción de costos hospitalarios 6-8.
La VMNI es un modo usado con mayor frecuencia en exacerbaciones de EPOC que cursan con acidosis respiratoria 8-13, en edema agudo de pulmón 14-16 y en síndrome de inmunodeficiencia adquirida 4,17,18. Sin embargo, se ha reportado que hasta el 20% de los hospitales europeos no emplean nunca la VMNI, mientras que en los pacientes con ventilación mecánica únicamente en el 16% se utiliza la modalidad no invasiva. En Estados Unidos la VMNI se utiliza en el 20% de los pacientes que requieren ventilación mecánica 19.
Estudios previos, así como los consensos Argentino, Británico y Americo-Eruropeo de VMNI, reconocen su uso en sujetos con parámetros gasométricos: PaCo2>45mmhg, <300, PH: >7.25 y/o <7,35 (20-23). Se reconoce un estudio previo en Colombia que describe la frecuencia de fracaso de la VMNI en pacientes con falla respiratoria hipercápnica secundaria a EPOC previo análisis de las variables de gasometría sanguínea: PH, PaCO2, HCO3, PaO2, SaO2, SvO2, PaFiO2, Qs/Qt, (Grad[A-a]O2) e (Ind[a-A]O2), en donde se identificó, entre otros aspectos, una PaCO2 mayor a 55 mm Hg como factor de riesgo para fracaso para VMNI (24). El objetivo de este artículo es describir el comportamiento de (Grad[A-a]O2), (Ind[a-A]O2) y (Qs/Qt) en un grupo de pacientes previa instauración de VMNI en una UCI.
Pacientes y métodos
Se realizó un estudio transversal retrospectivo con una población (N) 116 y una muestra de casos consecutivos (n) 16 sujetos en una UCI. Se emplearon registros de información secundaria; para el presente estudio se usó la base de datos de "Registros de uso de VMNI" de la UCI, de la cual se extrajeron las variables de rutina registradas al momento de instaurar la VMNI: datos demográficos, edad, sexo, gasometría arterial y venosa previa instauración de la VMNI (PH, PaCO2, HCO3, PaO2, SaO2, SvO2, (PaFiO2), (Qs/Qt), (Grad[A-a]O2), (Ind[a-A]O2), así como la determinación de incidencia acumulada, mortalidad y necesidad de intubación.
Cálculos de variables primarias: el (Grad[A-a]O2) mediante la ecuación PAO2 =[[(pAtm-pH2O)xFiO2]-(p-CO2/RespQ)]-PaO2], para RespQ = (0,8), pAtm = (560mmHg para Bogotá) y pH2O = (47mmHg) menos la PaO2. Se consideró que el paciente estaba bien clasificado cuando su (Grad[A-a] O2) era superior al teórico, AaPO2= 2,5 + (0,21 x edad en años) (Fórmula de Mellemgaard) 25. Para la fracción de corto circuito pulmonar Qs/Qt, se empleó la fórmula (Cco2- Cao2)/ (Cco2- Cvo2). La FiO2 suministrada al momento de la toma de las muestras se daba de acuerdo a las necesidades de cada paciente.
En el periodo comprendido del 1 de octubre al 31 de diciembre de 2009 se evaluó el "registro de uso de VMNI" de los pacientes que recibieron VMNI en la UCI de un Hospital público de tercer nivel de atención en la ciudad de Bogotá, Colombia. El procedimiento de análisis y toma de gasometría arterial se realizó de manera rutinaria, para orientar la intervención terapéutica respiratoria por parte del Terapeuta Respiratorio (TR), la toma de la gasometría venosa fue realizada por el profesional de enfermería previa instauración de la VMNI. La información fue registrada en la base datos registro de uso de VMNI en Excel por el TR que tomaba y analizaba la prueba.
El análisis de la gasometría sanguínea se realizó en la maquina marca Cobas 221 y las pruebas fueron tomadas con jeringas de gases sanguíneos de 1 cc con heparina de litio (601) "Vital Signs" de acuerdo al protocolo establecido. Análisis de datos: se realizó de manera retrospectiva mediante el paquete estadístico IBM SPSS versión 22 por medio de la funciones de medida de tendencia central e IC. Las variables cualitativas se expresan mediante distribución de frecuencia absoluta y proporción. Las variables cuantitativas se describieron mediante la medida de tendencia central, media o mediana, y desviación estándar de la media. Consideraciones éticas: se contempló la confidencialidad de la información, así como el anonimato, elemento fundamental de ética, no se reconocen consecuencias negativas resultantes de la publicación del estudio, este estudio se enmarca en los lineamientos del Código de Helsinki 26 y la Resolución 008430/19934.
Resultados
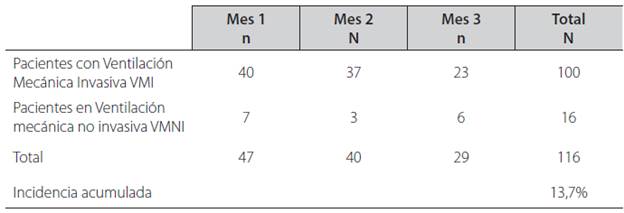
Durante tres meses 16 pacientes, de un total de 116, recibieron soporte ventilatorio mecánico no invasivo. El promedio de edad de la población objeto de estudio fue de 59,6%. Un total de 9 sujetos eran mujeres (56%). La relación de la VMNI respecto a la Ventilación Mecánica Invasiva (VMI), refleja una incidencia acumulada de 13,7%. Es así como 16 de los 116 pacientes ingresados en los tres meses recibieron VMNI (Tabla 1). En el periodo del estudio se identificaron (n) 16 pruebas de gasometría sanguínea arterial y 8 (n) reportes de gasometría venosa registrando tan solo el valor de la SvO2.
Durante los 3 meses de duración del estudio, el reporte gasométrico, previo al uso de la VMNI, está indicado a los pacientes que presentaron tendencia a la hipoventilación alveolar PaCO2 (42 ± 15 mmHg) y con índices de oxigenación bajos. Además de sujetos con disfunción pulmonar levemoderada (PaFiO2 = 149 ± 44.2), alteración en el intercambio gaseoso severo, reflejado con (Ind [a-A] O2 = 0,38 ± 0.2 mmHg), fracción de corto circuito intrapulmonar (Qs/Qt = 25 ± 8.1%) y (Grad [A-a] O2 = 159 ± 64.1 mmHg). El reporte de gasometría venosa reflejado en la SvO2 (n=8) muestra hipoperfusión tisular = 66,2 ± 9.3%. No se evidenció alteración relevante del PH = 7.38 ± 0.11. Ninguno de los pacientes presentó disminución de la SaO2 = 92 ± 2.8%, ni de la PaO2 = 70 ± 15.4mmHg (Tabla 2).
Tabla 2 Incidencia acumulada para el uso de VMNI
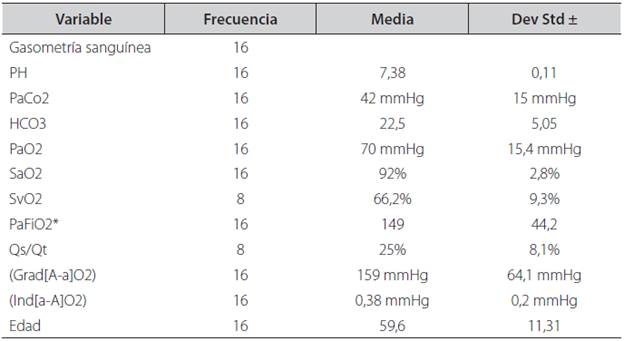
† ± Desviación estándar.
*FiO2: variable de acuerdo a necesidades del paciente.
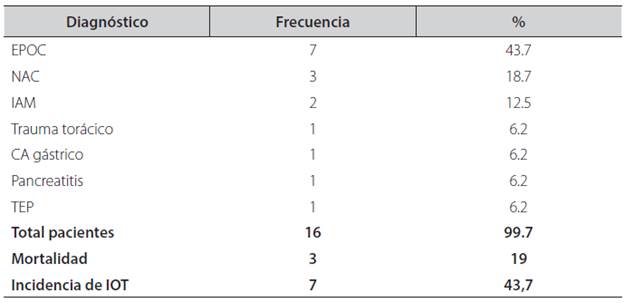
Respecto a la necesidad de intubación IOT posterior al manejo con VMNI, el 50% de los sujetos (n=8) requirió VMI por deterioro de su condición clínica, un 19% fue reportado como fallecido (n=3). En este caso, las enfermedades de los sujetos fueron: EPOC 44% (n=7), Neumonía Adquirida en la Comunidad (NAC) 19% (n=3), IAM 12,5% (n=2), Trauma Torácico, CA gástrico, Pancreatitis y TEP (Tabla 3).
Discusión
En este estudio se demostró que la variación de los criterios gasométricos (Qs/ Qt), (Ind[a-A]O2) y (Grad[A-a]O2) reflejan alteración grave del intercambio gaseoso y pueden ser indicación para instaurar VMNI. La aplicación de este modo ventilatorio puede considerarse como estrategia de elección en la atención de pacientes con falla respiratoria, previo análisis de criterios gasométricos y clínicos 24.
La presencia de dos o más de los siguientes criterios gasométricos: PaCo2 > 45mmhg, PaFiO2 <300, PH: >7.25 y/o <7.35, se han definido para indicar el uso de la VMNI (1-3) 20-23. El gradiente alveolo-arterial de oxígeno (Grad[A-a] O2) es una forma sencilla de medir la alteración entre el alveolo y el capilar, su uso está dado en el estudio de diferentes patologías como en EPOC y TEP 27,29; en cirrosis no se reconoce su uso en la indicación de la VMNI. Se suele indicar que el valor del Grad(A-a)O2 no debe exceder los 20 mmHg en situaciones de estabilidad hemodinámica y FiO2 de 0,21 30. Nuestros pacientes contaban con daño pulmonar (Grad[A-a]O2 = 159mmHg ± 64.1mmHg), valor superior a lo reportado por Sánchez Casado, media 60mmHg en un grupo de pacientes con o sin daño pulmonar y con PaFi >300 30. El aumento de la fracción de corto circuito pulmonar (Qs/QT) es el principal mecanismo que rige la hipoxemia arterial en sujetos con lesión pulmonar aguda 31,32; en un estudio se menciona el valor basal de corto circuito pulmonar en Injuria pulmonar aguda (20 ± 10%) y en sujetos con EPOC un valor de (11 ± 3%), valor inferior a lo reportado en nuestro estudio (25 ± 8,1%), el estudio no menciona el uso del corto circuito pulmonar (Qs/Qt) para la indicación de VMNI 33. En nuestro estudio se incluyó el análisis del corto circuito pulmonar (Qs/Qt), (Grad[A-a] O2), (Ind[a-A]O2), que previamente no han sido presentado para la instauración de la VMNI.
Nosotros creemos que se pueden incluir los criterios (Qs/Qt = >25 ± 8.1%), (In-d[a-A]O2 = < 0,38 ± 0.2mmHg) y (Gra-d[A-a]O2 = >159 ± 64.1mmHg), como criterios gasométricos de análisis, previa instauración de la VMNI en pacientes con características similares a una altura de 2.640 metros sobre el nivel del mar. Como se describe en estudios previos, el mayor uso de la VMNI está dado en sujetos con EPOC 3,6,8,13-16, aspecto que es similar a lo reportado por nosotros. En nuestro estudio se demuestra una vez más que el uso de la VMNI en las UCIs es bajo, lo que sugiere la necesidad de incrementar su utilización como estrategia ventilatoria.
El análisis gasométrico que se presentó en este estudio se dio en sujetos con hipo-ventilación alveolar, disfunción pulmonar leve-moderada, criterios descritos en estudios previos 1,8,20,21. Estos criterios aportan evidencia del uso de la VMNI en la Insuficiencia Respiratoria Hipoxémica 22,23,34-41.
La modalidad no invasiva en los pacientes que requieren ventilación mecánica es utilizada en proporciones bajas (16% en Europa y 20% en Estados Unidos) 19, que son comparables a la incidencia encontrada en nuestro estudio (13,7%). La incidencia de IOT encontrada en nuestro estudio es del 43%, superior a lo descrito por Lasdica quien reporta 26% (n = 27) 37. Respecto a la incidencia de mortalidad, nosotros reportamos 19% (n = 3), menor a lo reportado en los estudios de Lasdica y Meduri 25,9% (n = 27) y 32% respectivamente (n = 26) 37-38.
Como fortalezas del estudio se relacionan la sistematización de la toma de muestras de gasometría y su análisis, así como la inclusión de todos los pacientes que recibieron VMNI durante los 3 meses de duración del estudio. Sin embargo, es importante indicar como limitaciones del estudio el diseño y análisis estadístico, el número de pacientes incluidos, el tiempo de análisis, así como el trabajar con fuentes de información secundaria, situación que genera problemas de calidad, registro y clasificación de la información 42. Por otro lado, debido al corto tiempo de análisis no fue posible evaluar a largo plazo la evolución de los pacientes tratados con VMNI, así como su relación con el uso de la VM.
Conclusión
En nuestro estudio la indicación gasométrica de la VMNI se reportó en sujetos con hipo-ventilación alveolar, disfunción pulmonar leve-moderada, fracción de corto circuito pulmonar (Qs/Qt) aumentado, alteración del intercambio gaseoso severo (Ind[a-A] O2) y aumento de la (Grad[A-a]O2), sin alteración del pH. Los valores gasométricos (Qs/Qt = >25 ± 8.1%), (Ind[a-A] O2 = < 0,38 ± 0.2mmHg) y gradiente alveolo-arterial de oxígeno (Grad[A-a]O2 = >159 ± 64.1mmHg), identificados en este grupo de pacientes, pueden ser tenidos en cuenta al momento de establecer la VMNI en sujetos con características similares a una altura de 2.640 metros sobre el nivel del mar.