Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Colombian Journal of Anestesiology
Print version ISSN 0120-3347
Rev. colomb. anestesiol. vol.48 no.2 Bogotá Jan./June 2020 Epub Apr 30, 2020
https://doi.org/10.1097/cj9.0000000000000132
Reporte de casos
Experiencia en trasplante hepático para testigos de Jehová: serie de casos
a Servicio de Anestesiología, Medicina Perioperatoria y Clínica del Dolor, Fundación Valle del Lili, Cali, Colombia.
b Facultad de Ciencias de la Salud, Universidad Icesi, Cali, Colombia.
c Centro de Investigaciones Clínicas, Fundación Valle del Lili, Cali, Colombia.
d Unidad de Trasplantes, Fundación Valle del Lili, Cali, Colombia.
Introducción:
El trasplante hepático ortotópico (THO) es un procedimiento caracterizado por índices significativos de sangrado y alta probabilidad de exposición a hemocomponentes.
Objetivos:
Esta serie de casos muestra la experiencia de un centro de referencia en la atención de testigos de Jehová (TJ) con enfermedad hepática terminal llevados a THO.
Materiales y métodos:
Se realizó una búsqueda en nuestra base de datos de TJ que hubiesen sido llevados a THO entre julio de 2007 y agosto de 2012. Se registraron datos correspondientes a su estado preoperatorio, manejo perioperatorio y evolución hasta los 30 días postrasplante.
Resultados:
Se encontraron cuatro sujetos (3M/1H) con una edad promedio de 42 años (rango de 22-55). Todos recibieron un manejo multidisciplinario que incluyó la optimización preoperatoria de su masa eritrocitaria, profilaxis antifibrinolítica y salvamento celular [volumen promedio de 344 ml (rango de 113-520)]. El volumen promedio de sangrado intraoperatorio fue de 625 ml (rango de 300-1000). Uno de los pacientes presentó disfunción primaria del injerto y muerte, mientras que los demás tuvieron un curso posoperatorio convencional.
Conclusiones:
Es posible ofrecer la posibilidad de THO para sujetos que se niegan a recibir transfusiones alogénicas, por medio de un abordaje integral que incluya la optimización hematológica perioperatoria y la utilización de medidas de conservación sanguínea, sin que esto afecte significativamente los resultados.
Palabras clave: Trasplante hepático; Testigos de Jehová; Transfusiones sanguíneas; Pruebas viscoelásticas; Serie de casos
Introduction:
Orthotopic liver transplantation (OLT) is a procedure characterized by high bleeding rates and a significant likelihood of exposure to blood products.
Objectives:
This case series shows the experience at a referral center for Jehovah's Witnesses (JW) with end-stage liver disease, undergoing OLT.
Materials and methods:
A search was conducted in our database of JW undergoing OLT between July 2007 and August 2012. The information about their pre-operative condition and progress up to 30 days post-transplantation.
Results:
Four subjects were identified (3F/1M) with an average age of 42 years (range 22-55). All of them received a multidisciplinary management which included pre-operative optimization of red cell mass, antifibrinolytic prophylaxis, and cell salvage (mean volume of 344mL [range 113-520]). The average intraoperative bleeding volume was of 625mL (range 300-1000). One of the patients presented with a primary graft dysfunction and died, while the rest had a normal postoperative course.
Conclusion:
It is possible to offer OLT to patients who refuse to receive allogeneic blood transfusions, through a comprehensive approach that includes perioperative hematologic optimization and the use of blood conservation measures, without a significant impact on the outcomes.
Keywords: Liver transplant; Jehovah's Witnesses; Blood transfusions; Viscoelastic tests; Case series
Introducción
El trasplante hepático ortotópico (THO) es una medida terapéutica reconocida en pacientes con enfermedad hepática terminal.1 Sin embargo, este procedimiento se caracteriza por una elevada tasa de sangrado y exposición a transfusiones, debido a su complejidad quirúrgica, extensión del procedimiento y características inherentes al receptor, como desnutrición, trombocitopenia, anemia preoperatoria y coagulopatía.2
El hecho de que los testigos de Jehová (TJ) no acepten transfusiones heterólogas cuando son candidatos para un THO ocasiona una serie de cambios nada fáciles para los equipos e instituciones encargados del procedimiento.3 Quizá el esfuerzo más grande sea el aseguramiento de estrategias encaminadas a reducir el sangrado intraoperatorio (SIO), ya que existe suficiente evidencia de que este evento es un predictor de alto riesgo para el desarrollo de infección, disfunción multiorgánica y muerte.4,5
Materiales y métodos
Se buscaron pacientes testigos de Jehová (TJ) que hubiesen sido llevados a THO entre julio de 2007 y agosto de 2012. La revisión de cada caso incluyó la causa de la falla hepática y el registro de diferentes parámetros hematológicos, como el nivel de hemoglobina, hematocrito, recuento plaquetario y pruebas convencionales de la hemostasia [tiempo de protrombina y coeficiente internacional normalizado (INR)] durante el preoperatorio, posoperatorio inmediato y a los 30 días posoperatorios. También se registró la cantidad administrada de fluidos, así como el volumen de SIO, volumen recuperado mediante salvamento celular, duración del procedimiento y complicaciones derivadas durante el seguimiento a un año.
Todos los pacientes firmaron una directriz anticipada y carta de poder en la que indicaron la no aceptación de transfusiones de hemocomponentes. Durante el tiempo en lista de espera se realizó eritropoyesis inducida y suplencia de hierro oral, con el fin de garantizar unos niveles de hemoglobina superiores a 12gr/dl. En el intraoperatorio se realizó la valoración hematológica y de la hemostasia a través de la medición secuencial de hemogramas, tromboelastografía (heparinasa) y niveles séricos de fibrinógeno (método de Clauss). El estudio fue aprobado por el Comité de Ética en Investigación Biomédica FVL (No. 365 del 14 de enero de 2019).
Serie de casos
La siguiente información corresponde a datos adicionales de la evolución y manejo de los cuatro sujetos informados en esta serie de casos.
Caso 1
Mujer de 56 años de edad, con diagnóstico de cirrosis autoinmune, categorizada a su ingreso como Child-Pugh B. No se encontraba evidencia de ascitis o encefalopatía. Posterior al procedimiento fue trasladada a la unidad de cuidados intensivos (UCI), donde se pudo extubar de forma temprana sin evidencia de complicaciones posoperatorias. Al segundo mes postrasplante se identificó una elevación de las transaminasas séricas, por lo cual se realizó una biopsia hepática que mostró signos de rechazo agudo del injerto, que fue manejado con pulsos de esteroides; respondió de forma favorable. Semanas más tarde, por una nueva elevación de transaminasas (8 veces valor normal), se identificó positividad en las pruebas para infección por citomegalovirus (CMV-Ag) y se inició manejo con valganciclovir, con respuesta favorable al tratamiento y sin posteriores complicaciones.
Caso 2
Hombre de 55 años con cirrosis criptogénica, categorizado como Child-Pugh B. A su ingreso presentaba ascitis, sin encefalopatía. Durante su estancia en UCI presentó una evolución tórpida debido a infección del sitio operatorio, falla renal y episodios convulsivos que fueron asociados con el uso de ciclosporina y que requirieron manejo con levetiracetam, sin posteriores recurrencias. Luego de esto, el paciente evolucionó satisfactoriamente, y se pudo dar de alta. Durante el primer mes del posoperatorio se evidenció elevación de transaminasas hasta ocho veces el valor normal, por lo que se tomó biopsia hepática que evidenció rechazo agudo leve; respondió favorablemente al manejo médico con un nuevo control, con biopsia a los 30 días sin evidencia de rechazo.
Caso 3
Mujer de 41 años con cirrosis secundaria a colangitis recurrente y estenosis biliar; presenta derivación hepatoyeyunal con prótesis incluida, con necesidad de derivación percutánea, categorizada para gravedad de su enfermedad como Child-Pugh B. Durante su estancia inicial en UCI requirió soporte vasoactivo y ventilación mecánica por tiempo mayor que lo usual. Debido a fiebre persistente se identificó una bacteriemia por Escherichia Coli portador de betalactamasa de espectro extendido (BLEE), que requirió manejo antibiótico con meropenem. Su evolución fue posteriormente favorable y se pudo dar de alta.
A los dos meses del posoperatorio presentó elevación de transaminasas que ameritó larealización de biopsia hepática con evidencia de rechazo agudo moderado, el cual fue manejado con pulsos de esteroides. A los seis meses del posoperatorio se identificó la presencia de colangiocarcinoma, por lo que se inició manejo con cisplatino/ gemcitabina. Por recurrencia y progresión del tumor se requirieron nuevos esquemas de quimioterapia (oxaliplatino/capecitabina y placlitaxel), con lo que se obtuvo una supervivencia de cinco años luego del diagnóstico.
Caso 4
Mujer de 22 años con diagnóstico de cirrosis biliar secundaria a atresia de vías biliares, la cual había sido llevada a coledocoyeyunostomía a los 57 días de nacida. No se documentó evidencia de ascitis o encefalopatía a su ingreso, y se clasificó para gravedad de su enfermedad como Child-Pugh B. Durante su estancia en UCI requirió soporte vasodilatador con nitroprusiato debido a hipertensión arterial severa persistente y ventilación mecánica. Al cabo de dos días se pudo retirar la infusión de nitroprusiato y a los tres días se realizó el destete ventilatorio. Al tercer día posoperatorio presentó elevación de transaminasas con prolongación de los tests convencionales de coagulación y alteraciones del flujo portal que sugirieron disfunción vascular del injerto. Luego de esto, su evolución fue hacia el empeoramiento, con compromiso sistémico, falla renal aguda, trombocitopenia, alteraciones hidroelectrolíticas y disfunción pulmonar. Al décimo primer día posquirúrgico, la paciente continuó su deterioro, al presentar criterios para disfunción multiorgánica y coagulación intravascular diseminada. Falleció ese mismo día.
Resultados
Características perioperatorias globales
Se realizaron cuatro THO en sujetos declarados como TJ. La edad promedio al momento de la cirugía fue de 42 años (rango de 22-55). Los diagnósticos de falla hepática terminal incluyeron enfermedad autoinmune (n = 1), criptogénica (n = 1) y colangitis esclerosante (n = 2) (Tabla 1).
Tabla 1 Características demográficas de sujetos testigos de Jehová llevados a trasplante hepático ortotopico entre julio de 2007 y agosto de 2012.
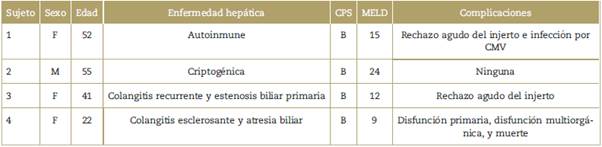
CMV=citomegalovirus, CPS=Child-Pugh Score, MELD=Model of end-stage liver disease score.
Fuente: Autores.
La cantidad de fluidos intraoperatorios en estos sujetos fue la convencional, al igual que los volúmenes retransfundidos por salvamento celular [volumen promedio de 344 ml (rango de 113-520)]. El promedio de duración del procedimiento fue de 343min. (rango de 330-370), y las cantidades de sangrado aproximado tendieron a la baja respecto a lo usual [sangrado promedio de 625 min. (rango de 300-1000)] (Tabla 2).
Tabla 2 Fluidos administrados, sangrado intraoperatorio aproximado y volumen recuperado por salvamento celular.
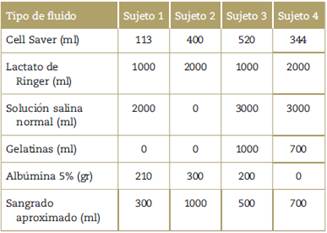
Fuente: Autores.
Preoperatoriamente, estos sujetos mostraron niveles de hemoglobina y hematocrito promedios de 13,3 g/dl (rango 11,8-16,2) y 40,1% (rango 36,2-48,8)], respectivamente. Su recuento plaquetario promedio fue de 225.000/mm3 (rango 93000-363000) y su INR promedio, 1,25 (rango 1,06-1,53)]. Estos niveles se mantuvieron dentro de rangos muy similares hasta el día 30 posoperatorio (Tabla 3). Al analizar específicamente la evolución de los niveles de hemoglobina, todos los sujetos mantuvieron niveles por encima de 9gr/dl durante el periodo de estudio (Figura 1) (Tabla 3).
Tabla 3 Evolución perioperatoria de los componentes hematológicos en testigos de Jehová llevados a trasplante hepático ortotópico entre julio de 2007 y agosto de 2012.
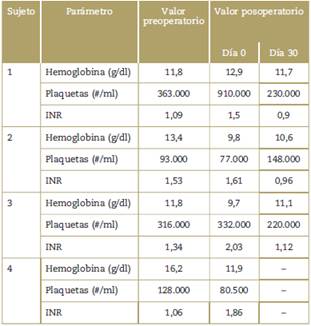
INR: Cociente internacional normalizado.
Fuente: Autores.
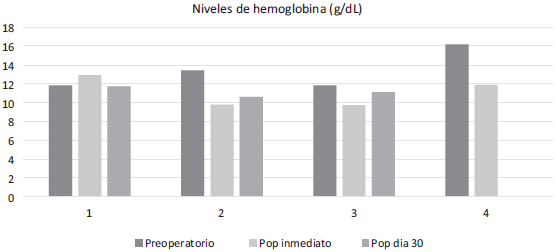
Fuente: Autores.
Figura 1 Niveles de hemoglobina durante el pre y posoperatorio en sujetos testigos de Jehová llevados a trasplante hepático ortotópico entre julio de 2007 y agosto de 2012.
Durante el seguimiento, tres pacientes sobrevivieron más de un año, y presentaron en común episodios tempranos de rechazo inmune al injerto, los cuales respondieron satisfactoriamente al manejo inmunosupresor. En uno de ellos se presentó disfunción vascular del órgano trasplantado con disfunción multiorgánica y muerte temprana.
Discusión
Esta serie retrospectiva muestra la experiencia y resultados de un centro de referencia en pacientes TJ con enfermedad hepática terminal llevados a THO. Nuestros datos muestran que bajo las condiciones de atención hospitalaria actuales es posible llevar a cabo, con una alta probabilidad de éxito, este tipo de procedimientos de alta complejidad y riesgo de exposición a hemocomponentes en pacientes que se reúsan a las transfusiones alogénicas.
Múltiples publicaciones han mostrado una tendencia a disminuir considerablemente el número promedio de unidades de hemocomponentes transfundidos en sujetos de THO. Este comportamiento se debe a una mejor aplicación de estrategias quirúrgicas destinadas a preservar la volemia y una optimización preoperatoria más eficaz, que incluye la intervención de la anemia y de alteraciones primarias de la hemostasia.6 Se han publicado previamente series de pacientes TJ llevados satisfactoriamente a THO y otras cirugías de alto riesgo de sangrado con elevadas tasas de éxito y baja tasa de complicaciones. Recientemente, la introducción del concepto "patient blood management" (PBM), que incluye la intervención perioperatoria de la masa eritrocitaria y otras condiciones relacionadas con sangrado, ha demostrado no ser inferior al uso liberal de hemocomponentes alogénicos, lo que reduce costos y eventos adversos relacionados con las transfusiones.7-8
Al analizar nuestra serie de pacientes, todos fueron llevados al procedimiento en las mejores condiciones posibles, como lo demuestran los niveles de hematocrito > 35% y un menor compromiso sistémico al ingreso, representados por los puntajes de la escala MELD (model of end liver disease). Para lo anterior, se requirió un manejo interdisciplinario tendiente a mejorar las condiciones generales relacionadas con su enfermedad de base. Este abordaje ha sido relacionado con un bajo riesgo de sangrado, según el análisis realizado por Thompson et al.9 Múltiples publicaciones han mostrado los beneficios de optimizar los niveles de hemoglobina antes de una cirugía mayor.10,11
Nuestro trabajo también muestra que el manejo de técnicas intraoperatorias para ahorro sanguíneo, como el uso de salvamento celular, la utilización de tests específicos para valorar la hemostasia funcional, el uso limitado de fluidos y la utilización de ácido tranexámico,12 contribuyeron a reducir las tasas globales de sangrado. Estas cantidades fueron incluso menores que las informadas por Juyoung et al.13 Adicionalmente, en ninguno de los casos se observó una caída significativa de la hemoglobina por debajo de 9gr/dl durante el primer mes posoperatorio.
Llama la atención que la mayoría de nuestros pacientes presentaron rechazo agudo del injerto, lo cual podría estar relacionado con una mayor incitación de inmunidad innata derivada de la no utilización de hemocomponentes alogénicos, los cuales han sido relacionados con inmunomodulación e inmunosupresión.14 Al no existir inhibición sobre la actividad de macrófagos y células dendríticas, ni sobre la respuesta citotóxica antiantígenos leucocitarios humanos (HLA) mediada por transfusiones, estos individuos podrían expresar mucho más temprana e intensamente respuesta inmune frente al injerto.15,16
Aunque los datos presentados en nuestro trabajo son escasos y la naturaleza retrospectiva de estos puede generar perspicacias como la posibilidad de favorabilidad arbitraria de tratamientos, consideramos que esta es la primera publicación en Colombia que presenta una serie de pacientes TJ llevados a THO. Nuestros resultados son similares a estudios previos17-18 que reiteran la viabilidad de este procedimiento para pacientes que se niegan a recibir transfusiones. Los grupos que deseen incluir TJ en sus listas de espera para THO deben considerar las implicaciones preoperatorias que se han comentado, fortalecer la comunicación con las especialidades de apoyo envueltas en su optimización y elaborar un cuidadoso plan perioperatorio que considere aspectos clínicos, éticos y legales implicados en su atención.
Conclusión
Dados los importantes avances en optimización y cuidado perioperatorio, es posible ofrecer la opción de THO para TJ con falla hepática terminal. Esto requiere un equipo quirúrgico que entienda la importancia de lograr las mejores condiciones clínicas posibles antes del procedimiento y una interacción multiespecialidad eficiente cuyo objetivo sea garantizar en estos pacientes su deseo de no ser transfundidos de una manera controlada y segura sin incrementar los riesgos. Involucrar a todo el equipo en el conocimiento de estrategias quirúrgicas, farmacológicas y no farmacológicas destinadas a la preservación de la propia sangre del sujeto va de la mano con la iniciativa PBM en la búsqueda del uso eficiente de los recursos en salud y la atención centrada en los deseos de los pacientes.
Responsabilidades éticas
Protección de seres humanos y de animales. los autores declaran que los procedimientos usados en el presente estudio siguieron los estándares éticos para experimentos en humanos y estuvieron en concordancia con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de datos. los autores declaran haber seguido los protocolos y procesos necesarios para ocultar la identidad de los sujetos.
Derecho a la privacidad y consentimiento informado. los autores obtuvieron los permisos éticos correspondientes para la extracción de la información necesaria para la realización de este manuscrito, y mantuvo la privacidad de los sujetos incluidos. El documento se encuentra en manos del autor correspondiente.
REFERENCIAS
1. Kasraian L, Nikeghbalian S, Karimi MH. Blood product transfusion in liver transplantation and its impact on short-term survival. Int J Organ Transplant Med 2018;9:105-111. [ Links ]
2. Lisman T, Porte RJ. Pathogenesis, prevention, and management of bleeding and thrombosis in patients with liver diseases. Res Pract Thromb Haemost 2017;1:150-161. [ Links ]
3. Chand NK, Subramanya HB, Rao GV. Management of patients who refuse blood transfusion. Indian J Anaesth 2014;58:658-664. [ Links ]
4. Massicotte L, Capitanio U, Beaulieu D, et al. Independent validation of a model predicting the need for packed red blood cell transfusion at liver transplantation. Transplantation 2009;88: 386-391. [ Links ]
5. Lekerika N, Gutiérrez Rico RM, Arco Vázquez J, et al. Predicting fluid responsiveness in patients undergoing orthotopic liver transplantation: effects on intraoperative blood transfusion and postoperative complications. Transplant Proc 2014;46:3087-3091. [ Links ]
6. Donohue CI, Mallett SV. Reducing transfusion requirements in liver transplantation. World J Transplant 2015;5:165-182. [ Links ]
7. Metcalf RA, Pagano MB, Hess JR, et al. A data-driven patient blood management strategy in liver transplantation. Vox Sang 2018;113:421-429. [ Links ]
8. Shander A, Javidroozi M, Perelman S, et al. From bloodless surgery to patient blood management. Mt Sinai J Med 2012;79:56-65. [ Links ]
9. Thompson MA, Redden DT, Glueckert L, et al. Risk factors associated with reoperation for bleeding following liver trans-plantation. HPB Surg 2014;2014:1-8. [ Links ]
10. Ramos HC, Todo S, Kang Y, et al. Liver transplantation without the use of blood products. Arch Surg 1994;129:528-532. [ Links ]
11. Detry O, Roover AD, Delwaide J, et al. Liver transplantation in Jehovah’s Witnesses. Transpl Int 2005;18:929-936. [ Links ]
12. Xia VW, Steadman RH. Antifibrinolytics in orthotopic liver transplantation: current status and controversies. Liver Transpl 2004;11:10-18. [ Links ]
13. Jeong JY, Jee HS, Koo BS, et al. Liver transplantation in Jehovah’s Witnesses: two cases report. Korean J Anesthesiol 2017;70:350-355. [ Links ]
14. Youssef LA, Spitalnik SL. Transfusion-related immunomodulation: a reappraisal. Curr Opin Hematol 2017;24:551-557. [ Links ]
15. Calabro S, Gallman A, Gowthaman U, et al. Bridging channel dendritic cells induce immunity to transfused red blood cells. J Exp Med 2016;213:887-896. [ Links ]
16. Gibb DR, Calabro S, Liu D, et al. The Nlrp3 inflammasome does not regulate alloimmunization to transfused red blood cells in mice. EBioMedicine 2016;9:77-86. [ Links ]
17. Jabbour N, Gagandeep S, Shah H, et al. Impact of a transfusion-free program on non-Jehovah’s Witness patients undergoing liver transplantation. Arch Surg 2006;141: 913-917. [ Links ]
18. Detry O, Deroover A, Delwaide J, et al. Avoiding blood products during liver transplantation. Transplant Proc 2005;37: 2869-2870. [ Links ]
Como citar este artículo: Ariza F, Arboleda-Palacios D, Hooker-Herrera SR, Manzi-Tarapués E, Caicedo-Rusca LA. Liver transplantation in Jehovah's Witnesses: a case series. Colombian Journal of Anesthesiology. 2020;48:85-90.
Copyright © 2020 Sociedad Colombiana de Anestesiología y Reanimación (S.C.A.R.E.). Published by Wolters Kluwer. This is an open access article under the CC BY-NC-ND license (https://creativecommons.org/licenses/by-nc-nd/4.0/).
Financiamiento Los autores declaran que no hubo financiación alguna para la realización de este reporte.











 text in
text in 


