Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Colombian Journal of Anestesiology
versión impresa ISSN 0120-3347versión On-line ISSN 2256-2087
Rev. colomb. anestesiol. vol.51 no.2 Bogotá ene./jun. 2023 Epub 26-Mayo-2023
https://doi.org/10.5554/22562087.e1063
Artículo especial
Determinantes sociales de salud y anestesia neonatal en Colombia
a Departamento de Cirugía, Facultad de Ciencias para la Salud, Universidad de Caldas. Manizales, Colombia.
b Facultad de Ciencias de la Salud, Universidad de Manizales. Manizales, Colombia.
c Programa de Doctorado en Ciencias de la Salud, Facultad de Ciencias para Salud, Universidad de Caldas. Manizales, Colombia.
Los determinantes sociales de la salud son las características sociales en las que se desarrollan la vida y el trabajo de las personas, que otorgan capacidad de actuación en contextos específicos y son responsables de las condiciones de salud del individuo y las poblaciones.
Datos recientes del Banco Mundial evidencian el poco progreso que tiene Colombia en materia de equidad social. Esos datos revelan cómo la mortalidad neonatal en zonas apartadas del país es similar a la encontrada en el África Subsahariana. En estas regiones es nulo el acceso a servicios de salud especializados en neonatología. En cuanto al servicio de anestesia, este grupo de edad presenta las tasas de mortalidad y complicaciones perioperatorias más altas, relacionadas con la prematurez, la calidad de los servicios de salud y, especialmente, con la experticia del anestesiólogo.
En Colombia, los esfuerzos por implementar programas universitarios formales de subespecialización en Anestesiología Pediátrica no han recibido apoyo gubernamental. Entre tanto, la Sociedad Colombiana de Anestesiología y Reanimación (S.C.A.R.E.), a través de su Comité de Anestesiología Pediátrica, ha creado espacios de capacitación y entrenamiento permanentes, que, aunque importantes, resultan insuficientes para las necesidades del país.
Por ello, se requiere una política de Estado orientada a sanar la deuda social y que considere la formación especializada del talento humano como un pilar para construir equidad en salud, de tal manera que el neonato quirúrgico no deba desplazarse en búsqueda de los servicios, sino que el Estado llegue a suplirlos.
Palabras clave: Determinantes sociales de salud; Anestesia; Neonato; Mortalidad; Educación; Anestesiología
The social determinants of health are the social characteristics in which people's lives and work develop, giving them the capacity to act in specific contexts and are responsible for the health conditions of individuals and populations.
Recent World Bank data show that Colombia has made modest progress in terms of social equity. These data reveal that neonatal mortality in remote areas of the country is similar to that found in Sub-Saharan Africa. In these regions, there is no access to specialized neonatal health services. As for anesthesia services, this age group has the highest mortality and perioperative complication rates related to prematurity, the quality of health services and, especially, the expertise of the anesthesiologist.
In Colombia, efforts to implement formal university programs for sub-specialization in pediatric anesthesiology have not received governmental support. Meanwhile, the Colombian Society of Anesthesiology and Resuscitation (S.C.A.R.E.), through its Committee of Pediatric Anesthesiology, has created ongoing education opportunities, which, although important, are insufficient to meet the needs of the country.
For this reason, a State policy is required, aimed at meeting its social debt and that considers the specialized training of human resources as a pillar for the promotion of equity in health, so that the surgical neonate does not have to travel in the procurement of services, but rather have the State bring those services to them.
Key words: Social determinants of health; Anesthesia; Neonate; Mortality; Education; Anesthesiology
INTRODUCCIÓN
De acuerdo con la Declaración Universal de los Derechos Humanos de las Naciones Unidas, "todas las personas nacen libres e iguales en dignidad y derechos" 1. Su artículo 25 menciona: "Toda persona tiene derecho a un nivel de vida adecuado que le asegure, así como a su familia, la salud y el bienestar, y en especial la alimentación, el vestido, la vivienda, la asistencia médica y los servicios sociales necesarios", y continúa: "La maternidad y la infancia tienen derecho a cuidados y asistencia especiales" 2. En este contexto, los determinantes sociales de la salud (DSS), entendidos como las características sociales en las que se desarrollan la vida y el trabajo de las personas, sustentan diferentes sistemas y mecanismos culturales, económicos y sociales que generan inequidad en el disfrute de bienes y servicios como la salud 3. Además, los DSS ocasionan el gradiente de salud que está presente en todas las sociedades, según el cual, las condiciones de salud, especialmente la prevalencia de enfermedades agudas y crónicas, sigue la distribución de la estructura social. Es decir, a menor estrato social, mayor prevalencia de casi todas las enfermedades y problemas de salud. Así, la inequidad social se refleja en la salud 4.
Según el Informe sobre el Desarrollo Humano de las Naciones Unidas de 2019, la proporción del ingreso entre la quinta parte más rica y la quinta más pobre del planeta, pasó de 30:1 en 1960, a 74:1 en 1997. Para el 2006, el 10 % más rico tuvo el 85 % del capital mundial, mientras que la mitad de la población solo el 1 % 5. Adicionalmente, estudios sobre exclusión social, pobreza y desigualdad en América Latina, revelan la situación de inequidad de la población indígena y de los grupos afrodescendientes, originada en el colonialismo y en el sistema esclavista del que fueron víctimas 6. Por su parte, datos recientes del Banco Mundial muestran el alto grado de desigualdad social que existe en Colombia, que se refleja en la manera como se distribuye la riqueza y el pobre Índice de Capital Humano y de Movilidad Social que son especialmente bajos en las poblaciones históricamente marginadas y que, como se explicará, son factores determinantes de la calidad de atención del neonato quirúrgico en el país.
El propósito de este manuscrito es poner en evidencia la relación entre los DSS y la calidad de atención neonatal en Colombia, resaltando la necesidad de una adecuada formación en anestesiología pediátrica como parte de la estrategia para disminuir las inequidades de salud en el país.
¿Qué enfoques hay para explicar la relación entre entorno social y salud?
A partir de la segunda mitad del siglo XX se han hecho populares dos enfoques distintos -complementarios para algunos autores 7-, para abordar la relación causal que hay entre el entorno social y el proceso salud-enfermedad. Uno de origen anglosajón y capitalista, denominado determinantes sociales de la salud, que tiene (desde el punto de vista ontológico) una percepción funcionalista de la sociedad y considera que el individuo está expuesto a entornos de desigualdad social que ocasionan condiciones de vida diferentes, es decir, el riesgo está determinado por el estrato social, y la salud es entendida como justicia social re-distributiva, donde cada persona es responsable de garantizarse a sí misma, de acuerdo con su capacidad económica, los medios para acceder a los servicios de salud 8. Con esta perspectiva, las acciones del Estado están dirigidas a intervenir los diferentes eslabones de la cadena causal, sin modificar el modelo económico 9. El otro enfoque, originado en Latinoamérica bajo principios marxistas y denominado determinación social de la salud, considera que la salud está definida por las fuerzas de poder, dominación y desigualdad social. ontológicamente dimensiona a la sociedad como un todo irreductible, donde lo biológico queda subsumido en lo social y cuestiona el núcleo del positivismo en la salud, el cau-salismo y la teoría del riesgo. Plantea que el esfuerzo del Estado debe estar enfocado en la transformación social 9; el Estado debe resolver las causas de las causas. Así, estos modelos plantean diferencias importantes en las relaciones de poder, en la concepción de la ética y finalmente, en la compresión del proceso de salud-enfermedad 9.
Con el propósito de generar equidad de salud en el mundo, la organización Mundial de la Salud conformó, en 2005, la Comisión sobre Determinantes Sociales en Salud. Esta comisión creó un marco conceptual que se sintetiza en la Figura 1 para explicar cómo se causa inequidad en la distribución de los bienes sociales 8.
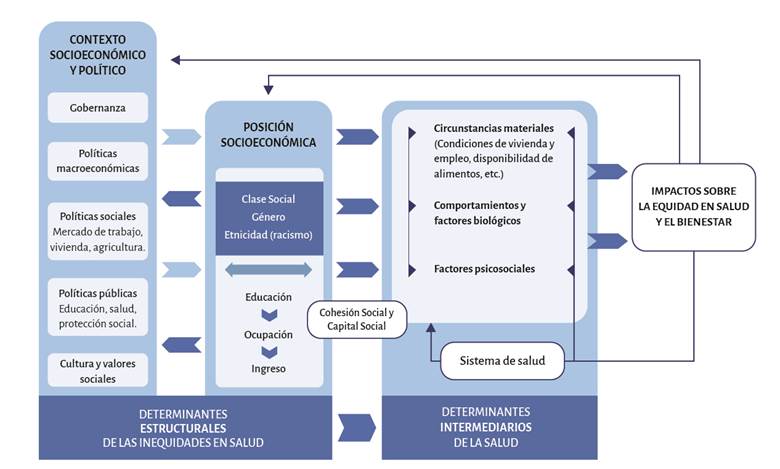
Fuente. Comisión de los Determinantes Sociales de la Salud de la OMS 8.
Figura 1 Marco conceptual de los determinantes sociales de la salud.
En Colombia, la salud fue considerada como un servicio público proporcionado y/o arbitrado por el Estado y no como un derecho fundamental consagrado en la Constitución Política. Sin embargo, algunas jurisprudencias de la Corte Constitucional, al pronunciarse sobre el mínimo vital y calidad de vida, pusieron de manifiesto la relación inescindible entre salud y vida, significando que la salud es un derecho conexo con la vida y la vida digna 10. Adicionalmente, a partir de la construcción del primer Plan Decenal de Salud de Colombia 2012-2022, establecido en el marco de la reforma al Sistema General de Seguridad Social en Salud (SGSSS) del país (Ley 1438 de 2011), la salud pasó de ser una política de gobierno a convertirse en una política de Estado. El SGSSS tiene como eje transversal la estrategia de Atención Primaria en Salud para lograr un impacto positivo en los determinantes sociales y económicos de la salud en el país 11.
¿Cuál es la situación de la mortalidad neonatal en el mundo?
La mortalidad neonatal es influenciada por los DSS (biológicos, socioeconómicos, demográficos, sistema de salud, prácticas culturales y tecnologías, entre otros) 12, por lo cual refleja la eficacia de los sistemas sanitarios, la calidad de la educación y la condición socioeconómica de un país. La muerte neonatal es en su mayoría prevenible, y hasta dos tercios de las muertes pueden reducirse con la provisión de atención neonatal esencial durante el parto y el periodo neonatal 13.
Con el propósito de disminuir la tasa de mortalidad neonatal (TMN) en el mundo, Naciones Unidas planteó en 2015 los Objetivos de Desarrollo Sostenible (ODS), colocando los problemas salud materna y neonatal en el centro, y fijando como meta una TMN menor a 12 muertes por 1.000 nacidos vivos 12. Sin embargo, la TMN del planeta fue de 15,1 en 2019 (equivale al 45 % del total de fallecimientos en menores de cinco años) 14 y fue muy diferente entre los países desarrollados y los de ingresos medios y bajos (2 vs. 37 por 1.000 nacidos vivos) 15. Estos datos indican que el periodo neonatal es el momento de mayor vulnerabilidad del ser humano, con un riesgo de morir casi 15 veces mayor que en cualquier otro momento, durante el primer año de vida 12.
¿Cuál es la situación de mortalidad neonatal en Colombia?
Según el Análisis de la Situación en Salud (ASIS) de Colombia 2020, la mortalidad neonatal en el país aporta el 64,7 % de las muertes ocurridas antes del año de vida, el 50,6 % de la mortalidad en menores de cinco años y el 61,6 % de la mortalidad infantil 16. Para 2019, la TMN en Colombia fue de 6,98 por cada 1.000 nacidos vivos, inferior al promedio mundial, pero con grandes diferencias entre las regiones. Así, mientras que en Bogotá la TMN fue de 5,74, el departamento del Chocó, por ejemplo, registra una TMN de 13,11, con zonas dentro de su territorio mayores de 40 por 1.000 nacidos vivos (medio Baudó, río Iro y Unión Panamericana); igual sucede con La Guajira: 12,9; Vaupés: 14,37; Vichada: 11,11 y Atlántico: 10,41 17.
Los problemas tipo, identificados en las unidades de análisis de las muertes peri-natales y neonatales tardía, realizadas por las entidades territoriales de salud de Colombia 18 informan que el 57,2 % se concentran en la demora 4 (calidad de la atención), seguido por el 28,2 % en la demora 1 (reconocimiento del problema), 9,7 % en la demora 3 (acceso a la atención, referencia y contrarreferencia), 4,9 % en la demora 2 (oportunidad de la decisión y de la acción). Como se podrá inferir, las demoras tipo 1 y 2 se relacionan con el criterio y juicio médico durante la atención perinatal, y corresponden a competencias que se desarrollan durante el periodo de formación médica y a través de los años de ejercicio profesional.
¿Cuál es la relación entre los determinantes sociales de la salud y la atención neonatal en Colombia?
El informe del Banco Mundial titulado "Hacia la construcción de una sociedad equitativa en Colombia"19 describe el alto grado de desigualdad social que hay en el país.
Algunos datos relevantes son:
El coeficiente Gini del ingreso del hogar (una medida estándar de desigualdad) fue del 0,53 en 2019, después de ser corregido con la carga tributaria y la distribución de transferencias.
Los ingresos del 10 % de la población más rica de los colombianos es once veces mayor que la del 10 % más pobre.
Los niveles de ingreso y educativo de los padres determinan los futuros niveles de ingreso y de educación de los hijos, lo que marca una de las tasas más altas a escala global de persistencia de desigualdad social de una generación a la siguiente. Como fractales de pobreza.
Las desigualdades son particularmente agudas entre grupos de población específicos, en detrimento de las mujeres, personas que viven en zonas rurales, grupos indígenas, afrodescendientes y migrantes.
El Índice de Capital Humano del país es de 0,60, lo que indica que un neonato en Colombia, cuando cumpla los 18 años, solo podría llegar a ser 60 % de lo productivo que sería, si tuviera acceso a servicios de desarrollo humano de calidad, es decir, supervivencia, educación y salud. Este índice oscila entre el 0,53 para el quintil de población más pobre (similar a Nigeria, Tanzania, Malaui y Mozambique) y 0,73 para el quintil más rico (cercano al de los países de altos ingresos).
En Colombia, los departamentos con mayor TMN son aquellos con mayor in-equidad social. Son también los que tienen menor capacidad y calidad de atención en salud instalada para este grupo poblacional. Según datos de la Asociación Colombiana de Neonatología, en el país hay 187 unidades de cuidado intensivo neonatal, la mayoría de ellas concentradas en Cundinamarca (36), Atlántico (25), Valle (15), Bolívar (13), Antioquia (12) y Córdoba (10); es decir, en seis departamentos se concentra el 59,3 % de la capacidad instalada 20. En contraste, los siguientes departamentos no tienen una sola unidad de cuidado intensivo neonatal: Amazonas, Casanare, Chocó, Guainía, Guaviare, La Guajira, Putumayo, Vaupés y Vichada. Estos departamentos tienen el 7,89 % de los nacidos vivos de Colombia (48.137 neonatos, unos 10.000 de ellos prematuros) (Tabla 1). Teniendo en cuenta que en Colombia nacieron 609.739 niños en 2021, la distribución de unidades de cuidados neonatales es cerca de una por cada 3.260 nacidos vivos. Eso significa que los nueve departamentos que no tienen camas de cuidado intensivo neonatal deberían contar con al menos 15 unidades instaladas. Esto es el resultado de las fuerzas que orientan la distribución de los servicios de salud en Colombia, las cuales son determinadas por motivos económicos y no por las necesidades de las poblaciones.
Tabla 1 Resultados perinatales en los departamentos que no tienen camas de cuidado intensivo neonatal en Colombia.
| Departamento | Nacidos vivos 2021 | Pretérmino 2021 (tasa por 1.000 nacidos vivos) | Bajo peso al nacer 2021 (tasa por 1.000 nacidos vivos) | Partos domiciliarios 2021 (%) | Mortalidad en menores de 1 año 2019 (tasa por 1.000 nacidos vivos) | Mortalidad neonatal 2019 (tasa por 1.000 nacidos vivos) |
|---|---|---|---|---|---|---|
| Chocó | 7.003 | 6,3 | 96,4 | 3,7 | 57,34 | 13,11 |
| Putumayo | 4.716 | 4,5 | 73,2 | 3,3 | 27,34 | 4,58 |
| Amazonas | 1.071 | 5,6 | 64,4 | 16,2 | 38,29 | 8,48 |
| Casanare | 6.153 | 3,1 | 66,5 | 2,4 | 16,80 | 5,24 |
| Guainía | 1.234 | 10,5 | 60 | 13,9 | 49,83 | 5,21 |
| Guaviare | 1.369 | 1,5 | 59,9 | 5,7 | 25,93 | 9,51 |
| Vaupés | 706 | 2,8 | 70,8 | 35,3 | 67,76 | 14,37 |
| Vichada | 1.778 | 12,9 | 52,3 | 26,7 | 59,18 | 11,11 |
| La Guajira | 24.107 | 3,9 | 101,5 | 2,2 | 53,57 | 12,9 |
| Total | 48.137 | |||||
| Promedio nacional | 1,8 | 98,4 | 1,4 | 17,34 | 6,98 |
Fuente: Autor.
En el mismo informe del Banco Mundial, estos departamento se destacan por la alta tasa de partos atendidos en casa, el bajo número de controles prenatales durante el embarazo, la alta brecha educativa respecto a otras zonas del país, por el escaso recurso humano en salud disponible (el número de médicos y enfermeras en Chocó, por ejemplo, es de 1,2 por cada 1.000 habitantes, en Kenia es de 1,69) 19, y también, por la mayor proporción de habitantes negros, afrocolombianos, palenqueros e indígenas, que juntos suman 4.671.160 habitantes, el 9,34 % de la población del país 17. También se subrayan las diferencias entre ricos y pobres respecto al lugar de atención prenatal, pues los más ricos utilizan la instituciones privadas y los centros de las Entidades Promotoras de Salud (EPS) y los más pobres usan los centros de atención del gobierno (Figura 2).
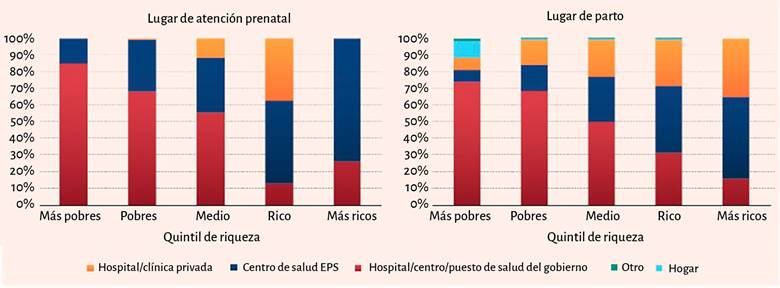
Fuente: Hacia la construcción de una sociedad equitativa en Colombia19.
Figura 2 Lugar de atención prenatal (privado o público) de acuerdo con el nivel de ingreso económico.
En Colombia, 2 de cada 10 neonatos nacen antes de las 37 semanas de gestación 21, y es la prematuridad la principal causa de muerte antes de los 5 años de vida. Adicionalmente, los neonatos son el grupo poblacional con mayor riesgo de complicaciones perioperatorias, lo cual exige recursos tecnológicos, profesionales de la salud con entrenamiento adecuado y una red de servicios de salud especializados. Sin embargo, la actual distribución inequitativa del sistema de salud pone en situación de desventaja a los recién nacidos en algunas regiones del país. Esto constituye en sí mismo, una contradicción para el modelo neoliberal de desarrollo que sigue Colombia, especialmente cuando se consideran el potencial de años de vida productivos perdidos, la carga para el sistema de salud generada en discapacidades desde los primeros días de vida, los costos ocasionados por el traslado desde sitios remotos de la geografía nacional hacia las ciudades capitales, sin olvidar, el costo social que conlleva la enfermedad y muerte neonatal, y en especial, las implicaciones bioéticas que emergen dentro de tanta inequidad.
La investigación de Ortiz y colaboradores para evaluar la etnicidad y exclusión social entre 2012 y 2017 en Colombia, encontró que cuando la etnicidad se incrementa 1 punto porcentual, el grado de exclusión social aumenta 7 puntos porcentuales en el país 22. Estas "brechas étnicas" explican las grandes diferencias en las altas TMN en estas zonas del país respecto al promedio nacional.
Un estudio desarrollado entre 2003 y 2009 que buscó variaciones de la tasa de mortalidad infantil (TMI), entre los departamentos de Colombia y su relación con las condiciones socioeconómicas y la disponibilidad de servicios de salud 23, encontró que el efecto del aseguramiento, la disponibilidad de camas privadas y la atención médica, tienen mayor impacto que las condiciones socioeconómicas sobre la TMI. Los autores hipotetizan que a medida que las condiciones socioeconómicas mejoran y disminuye la TMI, se vuelve más importante la atención médica de calidad. Por ello, cobran gran importancia la red de prestación de servicios y la calidad de los servicios prestados, pues condicionan el acceso a los servicios y programas de los diferentes grupos sociales y se convierten en un determinante del lugar que las personas alcanzan en la estructura social 5. En este contexto, se vuelven relevantes el entrenamiento médico de calidad, los recursos tecnológicos y la infraestructura para la atención neonatal del país, como factores de equidad social.
En Colombia hay menos de 10 instituciones de salud dedicadas a la atención exclusiva de la población pediátrica. Así, una gran mayoría de los niños de nuestro país son atendidos en instituciones híbridas (dedicada a la atención de todos los grupos poblacionales), lo cual genera limitaciones de infraestructura, tecnología, insumos, medicamentos y talento humano especializado. Y más importante aún, las zonas del país con mayor índice de mortalidad neonatal y de nacimientos prematuros carecen de infraestructura y recurso humano especializado para su atención, lo cual obliga a su traslado, con el riesgo inherente y costo social que conlleva. Sin embargo, esta brecha de recursos no solo es propia de las zonas descritas. En la Colombia urbana y de mejores recursos, también existen obstáculos para la atención neonatal. La decisión sobre dónde atender los pacientes se toma con base en las relaciones comerciales entre instituciones, y no siempre son pensadas en las necesidades del paciente, en su origen étnico, social, en sus barreras lingüísticas y culturales, o en el lugar que tiene los mejores recursos para atender sus problemas de salud.
Estas diferencias sociales han sido estudiadas en otros países. En Estados Unidos, por ejemplo, los bebés negros tienen el doble de probabilidades de nacer prematuros en comparación con los blancos 24,25 y tienen mayor mortalidad 26. Dichas disparidades en los resultados también abarcan poblaciones hispanas, indígenas americanos y puertorriqueños. Así mismo, tienen su origen en un complejo conjunto de factores que incluyen el racismo y las desventajas estructurales que sufren familias minoritarias y no se pueden explicar por diferencias biológicas o genéticas. Estas barreras sociales causan diferencias en el acceso a los servicios de salud y en la calidad de los mismos entre los diferentes grupos raciales que son reflejados en indicadores sensibles, como la infección asociada al cuidado de la salud 27 y en la lactancia materna luego del egreso 28 (importante porque reduce la incidencia de enfermedad pulmonar crónica, enterocolitis necrotizante, infecciones sanguíneas y mejora los resultados en el neurodesarrollo) 29. Las consecuencias a largo plazo de estas disparidades son profundas: riesgos elevados de morbilidad, resultados adversos en el neurodesarrollo y déficits conductuales que afectarán la salud y la calidad de vida a lo largo del curso vital 30.
¿Qué importancia tiene el rol del anestesiólogo en la atención neonatal?
En las últimas décadas hemos presenciado grandes avances en la medicina perinatal. Esto ha aumentado el número de procedimientos diagnósticos y quirúrgicos que se realizan en los neonatos, frecuentemente prematuros, que requieren anestesia. La mortalidad perioperatoria en recién nacidos es de aproximadamente 400 por 10.000 (la tercera parte ocurre en las primeras 24 horas posoperatorias) 31. Así, los neonatos y lactantes constituyen el grupo de pacientes de mayor riesgo de complicaciones perioperatorias 32. Los incidentes críticos relacionados con la anestesia ocurren en el 5 % de los procedimientos anestésicos y están asociados, en gran medida, con las habilidades y conocimientos del equipo perioperatorio sobre las necesidades específicas de los niños. Por ello, se requiere invertir en educación médica continua y diseñar protocolos para procedimientos comunes y guías para actuación en situaciones críticas 31.
Un factor importante, no tan publicitado entre la comunidad de anestesia pediátrica, es que las malas decisiones anestésicas, independientemente del tipo de fármaco administrado, pueden dar lugar a importante morbilidad neurológica o incluso mortalidad en niños pequeños 33. Sin embargo, estos desenlaces más visibles, simplemente representan la "punta del iceberg" y queda sin reconocimiento otro tipo de morbilidad neurológica sutil.
Estudios multicéntricos, como el APRI-COT 34 y el NECTARINE 35, que midieron la incidencia de complicaciones anestésicas en población pediátrica, revelan la necesidad de establecer estándares para procedimientos anestésicos neonatales, con el fin de disminuir el alto riesgo de complicaciones graves. Los resultados de dichos estudios sugieren que los desenlaces están influenciados por la edad posconcepcional al momento de la operación, la gravedad de la enfermedad subyacente y, sobre todo, la capacidad de mantener normales los parámetros fisiológicos del paciente, lo que está en relación directa con la experiencia del anestesiólogo 36.
¿Qué dificultades hay en Colombia para la cualificación del recurso humano en anestesiología pediátrica?
Si bien resulta difícil demostrar una relación directa entre la mortalidad neonatal de un país y la calidad de la formación del recurso humano en anestesiología neonatal (por ejemplo, algunos países de Europa no tienen programas formales de subespecialización en anestesiología pediátrica y tienen menores tasas de mortalidad neonatal que aquellos países que sí la tienen), sí hay una relación demostrada entre el nivel de entrenamiento y las complicaciones perioperatorias en cirugía neonatal.
El anestesiólogo, como parte fundamental del equipo humano involucrado en la atención neonatal, requiere un alto nivel de conocimiento científico, habilidades y destrezas específicas, y experiencia para responder a los retos perioperatorios que estos pacientes plantean. De acuerdo con el grado de exposición del anestesiólogo a casos de anestesia pediátrica, tener un número mínimo de casos anuales de 200 a 300 niños menores de 10 años de edad y al menos 1 lactante al mes por anestesiólogo es suficiente para mantener bajas las complicaciones 37,38. La práctica anestésica pediátrica ocasional (<100 casos por año) tiene cinco veces más riesgo de complicaciones en comparación con la práctica frecuente (>200 por año) y complicaciones severas de casi uno por cada cinco lactantes anestesiados 38.
A escala mundial, los programas de residencia en anestesiología incorporan rotaciones en anestesia pediátrica en su plan de estudios; sin embargo, no existe consenso sobre cuál debe ser el número de casos necesarios durante la formación de los futuros anestesiólogos para asegurar competencias mínimas en anestesia neonatal. En Argentina, por ejemplo, se propone 30 casos en menores de un año durante todo el programa de formación 39. La Sociedad Española de Anestesia, sugiere tener, al menos, 4 a 6 meses de entrenamiento durante el programa de formación y un mínimo de 6 neonatos 40; el Consejo de Acreditación para la Educación Médica de Posgrado (ACGME, por sus siglas en inglés) recomienda 5 casos en menores de 3 años 41 y la Universidad de Washington exige 15 casos en menores de 1 año 42. Por su parte, el Documento Marco del Plan de Estudios y Competencias para un Programa de Anestesiología en Colombia de la Sociedad Colombiana de Anestesiología y Reanimación (S.C.A.R.E.), en el cual participaron universidades con programas de especialización en anestesiología de todo el país, informó que solo el 40 % de ellos incorpora en su currículo asignaturas de anestesia neonatal. El mismo documento logra, por consenso, incluir dentro de las recomendaciones la asignatura de anestesia neonatal en el plan de estudios; sin embargo, no hace referencia al número mínimo de casos necesarios para alcanzar las competencias 43. Esta realidad no es ajena a los programas de formación de anestesió-logos en el resto de Suramérica y el Caribe y plantea una oportunidad para que nuestro país se convierta en centro de entrenamiento para estas regiones.
Algunos esfuerzos previos de diferentes universidades de Colombia para implementar programas formales de subespecialización en anestesiología pediátrica se han visto truncados por la resistencia del Ministerio de Salud y Protección Social para permitir su creación. Resulta contradictorio que el cuidado del recién nacido quirúrgico sea entendido por el Estado como complejo en las especializaciones de pediatría y cirugía, que tienen su respectiva subespecialización, pero no para el cuidado anestésico perioperatorio, que es fundamental en los resultados. Esta lamentable realidad ha obligado a algunos anestesiólogos a buscar entrenamiento formal en el área fuera del país, aunque dicho esfuerzo no pueda ser convalidado a su regreso. Desafortunadamente, este escaso recurso humano se concentra en las principales capitales del país y no está disponible en muchos de los lugares donde se atienden los neonatos quirúrgicos de Colombia.
Consciente de estas dificultades, el Comité de Anestesia Pediátrica de la Sociedad Colombiana de Anestesiología y Reanimación (S.C.A.R.E.) ha hecho esfuerzos para resaltar la vulnerabilidad del neonato quirúrgico y mejorar el entrenamiento de los anestesiólogos del país, mediante educación médica continuada y haciendo presencia permanente en congresos, publicaciones y cursos de entrenamiento 44. Sin embargo, estos esfuerzos son insuficientes para lograr que en las regiones apartadas del país haya un recurso humano calificado, ya que el problema es estructural. Por ello, se requiere una política de Estado orientada a sanar la deuda social y que considere la formación especializada del talento humano como un pilar para construir equidad en salud, de tal manera que el neonato quirúrgico no sea quien deba desplazarse en búsqueda de los servicios, sino que sea el Estado el que llegue a suplirlos en dichas regiones. Este enfoque pone a la educación en el centro de la estrategia de transformación social que requiere Colombia y debería permitir una mejor cualificación de los anestesiólogos que tienen interés por esta subespecialidad en el país.
CONCLUSIONES
Los determinantes sociales de la salud producen grandes diferencias en las oportunidades de salud, vida y desarrollo de los recién nacidos en las zonas históricamente marginadas de Colombia y del resto del país.
Los neonatos son el grupo poblacional con mayor riesgo de complicaciones y mortalidad perioperatoria, lo cual exige alto grado de entrenamiento del talento humano.
En Colombia hay consenso sobre la necesidad de implementar la asignatura de anestesiología neonatal dentro del plan de estudios de la especialización. Sin embargo, es necesario superar las barreras gubernamentales para desarrollar la subespecialidad en anestesiología pediátrica y mediante recurso humano mejor calificado disminuir la inequidad en la atención neonatal del país.
REFERENCIAS
1. Krieger N. Glosario de epidemiologia social. Pan Am J Public Health. 2002;11(5/6):480-90. doi: https://doi.org/10.1590/S1020-49892002000500028 [ Links ]
2. Organización de Naciones Unidas (ONU). Declaración Universal de Derechos Humanos. GA Res 217A(III) UGR 71. ONU; 1948. [ Links ]
3. Bello Á, Rangel M. Etnicidad, "raza" y equidad en América Latina y el Caribe (LC/R1967/Rev1). Santiago: CEPAL; 2000. [ Links ]
4. Marmot M. The status syndrome: how social standing affects our health and longevity. New York: Times Books; 2004. [ Links ]
5. Álvarez Castaño LS. Los determinantes sociales de la salud: más allá de los factores de riesgo. Rev Gerenc Polit. 2009;8(17):69-79. [ Links ]
6. Valdivia N. El uso de categorías étnico/raciales en censos y encuestas en el Perú: balance y aportes para una discusión. Lima: GRADE; 2011. [ Links ]
7. Hernández LJ. Epidemiología social anglosajona y epidemiología social latinoamericana. Hay diferencias pero también convergencias. Rev Salud Pública. 2013;15(6):804-6. [ Links ]
8. Carmona-Meza Z, Parra-Padilla D. Social determinants of health: analysis from the colombian context. Salud Uninorte. 2015;31(3):608-20. doi: https://doi.org/10.14482/sun.3L3.7685 [ Links ]
9. Morales-Borrero C, Borde E, Eslava-Castañeda JC, Concha-Sánchez SC. ¿Determinación social o determinantes sociales? Diferencias conceptuales e implicaciones praxiológicas. Rev Salud Pública . 2013;15(6):797-808. [ Links ]
10. Arango V, Lucía A. Nuevas dimensiones del concepto de salud: el derecho a la salud en el Estado social de derecho [internet]. 2007 [cited: 2022 jun. 21]. Available at: Available at: http://www.redalyc.org/articulo.oa?id=309126689006 [ Links ]
11. Ministerio de Protección Social República de Colombia. Plan Decenal de Salud Pública 2012-2021 [internet]. 2012 [cited: 2022 Jun. 21]. Available at: Available at: https://www.minsalud.gov.co/sites/rid/Lists/BibliotecaDigital/RIDE/VS/ED/PSP/PDSPpdf [ Links ]
12. Islam MA, Biswas B. Socio-economic factors associated with increased neonatal mortality: A mixed-method study of Bangladesh and 20 other developing countries based on demographic and health survey data. Clin Epidemiol Glob Health. 2021;11. doi: https://doi.org/10.1016/j.cegh.2021.100801 [ Links ]
13. Gopalan SS, Das A, Howard N. Maternal and neonatal service usage and determinants in fragile and conflict-affected situations: a systematic review of Asia and the Middle-East. BMC Wom Health. 2017;17(1):1-12. doi: https://doi.org/10.1186/s12905-017-0379-x [ Links ]
14. Liu L Oza S, Hogan D, et al. Global, regional, and national causes of under-5 mortality in 2000-15: an updated systematic analysis with implications for the Sustainable Development Goals. Lancet. 2016;388(10063)3027-35. doi: https://doi.org/10.1016/S0140-6736(16)31593-8 [ Links ]
15. Unicef U. Levels and trends in child mortality. New York: UNICEF; 2015. [ Links ]
16. Ministerio de Salud. Análisis de situación salud (ASIS) en Colombia 2020 [internet]. 2020 [cited: 2022 Jun. 21]. Available at: Available at: https://www.minsalud.gov.co/sites/rid/Lists/BibliotecaDigital/RIDE/VS/ED/PSP/asis-2020-colombia.pdf . [ Links ]
17. Sistema Integrado de la Protección Social [internet]. 2021 [cited: 2022 Jun. 21]. Available at: Available at: https://sig.sispro.gov.co/sigmsp/index.html [ Links ]
18. Instituto Nacional de Salud. Mortalidad perinatal y neonatal [Internet]. 2018 [cited: 2022 Jun. 21]. Available at: Available at: https://pixabay.com/es/negro-blanco-beb%C3%A9-ni%C3%B1o-peque%C3%B1o-1444737/ [ Links ]
19. Banco Internacional de Reconstrucción y Fomento/Banco Mundial. Hacia la construcción de una sociedad equitativa en Colombia [internet] . 2021. [cited: 2022 Jun. 21]. Available at: Available at: https://www.bancomundial.org/es/news/infographic/2021/10/27/hacia-la-construccion-de-una-sociedad-equitativa-en-colombia [ Links ]
20. Sociedad Colombiana de Neonatología. Available at https://ascon.org.co/ [ Links ]
21. Gerónimo Ortega NR. El parto pretérmino desde los registros del nacido vivo en Colombia, período 2008-2017. Revista Médica de Risaralda. 2020;26(2). doi: https://doi.org/10.22517/25395203.22091 [ Links ]
22. Ortiz E, Núñez J. Etnicidady exclusión social en Colombia. Revista de la CEPAL. 2021(134)33-55. doi: https://doi.org/10.18356/16820908-2021-134-2 [ Links ]
23. Jaramillo-Mejía MC, Chernichovsky D, Jiménez-Moleón JJ. Regional disparities in infant mortality in Colombia. Rev Peru Med Exp Salud Publica. 2013;30(4):550-9. doi: https://doi.org/10.17843/rpmesp.2013.304.232 [ Links ]
24. Schaaf JM, Liem S, Mol B, Abu-Hanna A, et al. Ethnic and racial disparities in the risk of preterm birth: a systematic review and meta-analysis. Am J Perinatol. 2013;30(6):433-50. doi: https://doi.org/10.1055/s-0032-1326988 [ Links ]
25. Boghossian NS, Geraci M, Lorch S, et al. Racial and ethnic differences over time in outcomes of infants born less than 30 weeks' gestation. Pediatrics. 2019;144(3). doi: https://doi.org/10.1542/peds.2019-1106 [ Links ]
26. Liu J, Sakarovitch C, Sigurdson K, et al. Disparities in health care-associated infections in the NICU. Am J Perinatol . 2020;37(2):166-73. doi: https://doi.org/10.1055/s-0039-1688481 [ Links ]
27. Patel AL, Johnson T, Meier P. Racial and socioeconomic disparities in breast milk fee-dings in US neonatal intensive care units. Pediatr Res. 2020;89(2)344-52. doi: https://doi.org/10.1038/s41390-020-01263-y [ Links ]
28. Ravi D, lacob A, Profit J. Unequal care: Racial/ ethnic disparities in neonatal intensive care delivery. Semin Perinatol. 2021;45(4). doi: https://doi.org/10.1016/j.semperi.2021.151411 [ Links ]
29. Barfield WD. Public health implications of very preterm birth. Clin Perinato. 2018;45(3):565-77. doi: https://doi.org/10.1016/j.clp.2018.05.007 [ Links ]
30. de Graaff JC, Johansen M, Hensgens M. Best practice & research clinical anesthesiology: Safety and quality in perioperative anesthesia care. Update on safety in pediatric anesthesia. Best Pract Res Clin Anaesthesiol. 2021;35(1):27-39. doi: https://doi.org/10.1016/j.bpa.2020.12.007 [ Links ]
31. Zielinska M, Piotrowski A, Vittinghoff M. Neonatal anaesthesia in Europe - Is it time to create standards? Anaesth Crit Care Pain Med. 2022;41(2):101044. doi: https://doi.org/10.1016/j.accpm.2022.101044 [ Links ]
32. Bhananker SM Ramamoorthy C, Geiduschek JM, et al. Anesthesia-related cardiac arrest in children: update from the Pediatric Perioperative Cardiac Arrest Registry. Anesth Analg. 2007;105:344-50. doi: https://doi.org/10.1213/01.ane.0000268712.00756.dd [ Links ]
33. McCann ME, Schouten J, Dobija N, et al. Infantile postoperative encephalopathy after general anesthesia. Pediatrics. 2014;133:e751-7. doi: https://doi.org/10.1542/peds.2012-0973 [ Links ]
34. Habre W, Disma N, Virag K, et al. Incidence of severe critical events in paediatric anaesthesia (APRICOT): a prospective multicentre observational study in 261 hospitals in Europe. Lancet Respir Med. 2017;5(5):412-25. doi: https://doi.org/10.1016/S2213-2600(17)30116-9 [ Links ]
35. Disma N, Veyckemans F, Virag K, et al. Morbidity and mortality after anaesthesia in early life: results of the European prospective multicentre observational study, neonate and children audit of anaesthesia practice in Europe (NECTARINE). Br J Anaesth. 2021;126(6):1157-72. doi: https://doi.org/10.1016/j.bja.2021.02.016 [ Links ]
36. McQueen KA, Malviya S, Gathuya ZN, Tyler DC. International advocacy for education and safety. Paediatric Anaesthesia. 2012;22:962-8. doi: https://doi.org/10.1111/pan.12008 [ Links ]
37. Lunn JN. Implications of the National Confidential Enquiry into Perioperative Deaths for pediatric anesthesia. Paediatr Anaesth. 1992;2:69-72. doi: https://doi.org/10.1111/j.1460-9592.1992.tb00482.x [ Links ]
38. Auroy Y, Ecoffey C, Messiah A, et al. Relationship between complications of pediatric anesthesia and volume of pediatric anesthetics. Anesth Analg . 1997;84:234-5. doi: https://doi.org/10.1213/00000539-199701000-00060 [ Links ]
39. Ministerio de Salud y Desarrollo Social de la Nación de Argentina. Marco de referencia para la formación en residencias del equipo de salud. Agosto, 2019. [ Links ]
40. SEDAR. Pautas para la formación en anestesia pediátrica de la SEDAR [internet]. S.f. [cited: 2022 Jun. 21]. Available at: Available at: https://www.sedar.es/images/images/site/SECCIONES/pediatrica/FormacionPediatrica.pdf [ Links ]
41. ACGME International. Case Log Information for Anesthesiology Programs [internet]. 2017 [cited: 2022 Jun. 21]. Available at: Available at: https://www.acgme-i.org/globalassets/acgme-international/specialties/anesthesiology/040.anesth.case log information.pdf [ Links ]
42. Residency Training Program: Case Requirements [internet]. S. f. [cited: 2022 Jun. 21]. Available at: Available at: https://depts.washington.edu/anesth/education/residents/caserequirements.shtml [ Links ]
43. Documento Marco del Plan de Estudios y Competencias para un programa de Anestesiología en Colombia. Sociedad Colombiana de Anestesiología y Reanimación-S.C.A.R.E. [internet]. S. f. [cited: 2022 Jun. 21]. Available at: https://scare.org.co/wp-content/uploads/Documento-Marco-del-Plan-de-Estudios-y-Competencias-para-un-programa-de-Anestesiologia-en-Colombia-1.pdf [ Links ]
44. Echeverry Marín PC. The new challenges in pediatric anesthesia in Colombia. 2017;45(1):5-7. Colombian Journal of Anesthesiology. doi: https://doi.org/10.1016/j.rca.2016.10.003 [ Links ]
Recibido: 02 de Julio de 2022; Aprobado: 24 de Octubre de 2022; : 07 de Marzo de 2023











 texto en
texto en 



