Introducción
La hemoptisis es un síntoma con un amplio diagnóstico diferencial. En algunas series hasta en 30% de los casos su etiología es oscura a pesar de investigación exhaustiva 1. En un estudio realizado en Neiva, Colombia, que describe pacientes con hemoptisis sometidos a broncoscopia las etiologías más frecuentes fueron la tuberculosis y el carcinoma broncogénico pero en 22.5% la causa no pudo determinarse 2. Otros diagnósticos frecuentes son bronquitis crónica, bronquiectasias, micosis pulmonares y enfermedad cardiaca reumática 3. A continuación presentamos el inusual caso de una mujer de 46 años de edad con episodios recurrentes de hemoptisis secundarios a hemosiderosis pulmonar idiopática (HPI) con inicio en la adultez.
Presentación del caso
Mujer de 46 años, sin antecedentes patológicos, consumo de sustancias de abuso, exposición a cigarrillo o a combustión de biomasa. Cuadro de cinco años de evolución con episodios intermitentes y autolimitados de hemoptisis aislada sin otras manifestaciones clínicas. La duración de los eventos oscilaba entre días a un par de semanas, durante los intervalos libres de sangrado la paciente se encontraba asintomática. La cuantía de la expectoración siempre fue modesta y nunca cumplió criterios de hemoptisis masiva. Por este motivo hace cuatro años se le había practicado una tomografía de tórax de alta resolución que mostró opacidades en vidrio esmerilado en el lóbulo superior izquierdo por lo que fue sometida a fibrobroncoscopia. No se encontraron lesiones endobronquiales, el lavado broncoalveolar mostró abundantes hemosiderófagos sin células malignas y sendos cultivos para hongos y micobacterias negativos. La biopsia transbronquial no fue concluyente. La paciente fue sometida a manejo expectante sin nuevos episodios de sangrado.
En junio de 2014 ingresó a nuestra institución por cuatro días de hemoptisis. Al examen físico con estabilidad hemodinámica y sin alteraciones relevantes. Los estudios de laboratorio inicial sin anemia, microcitosis o ferropenia; la función renal y hepática normales. La radiografía de tórax demostró opacidades en ambas bases (Figura 1, panel A). La tomografía de tórax demostró opacidades en vidrio esmerilado bilaterales difusas con predominio en cuadrantes inferiores; adicionalmente con áreas de panalización en bases (Figura 1, panel B). Con estos elementos clínicos se propuso el diagnóstico de hemorragia alveolar difusa de etiología por definir. El panel de autoanticuerpos incluyó ANAS, ENAS, ANCAS, antimembrana basal glomerular, anticuerpos antitransglutaminasa IgA y factor reumatoide todos negativos. Se realizó una tomografía de senos paranasales sin hallazgos relevantes y una ecocardiografía sin valvulopatía y con función biventricular normal.
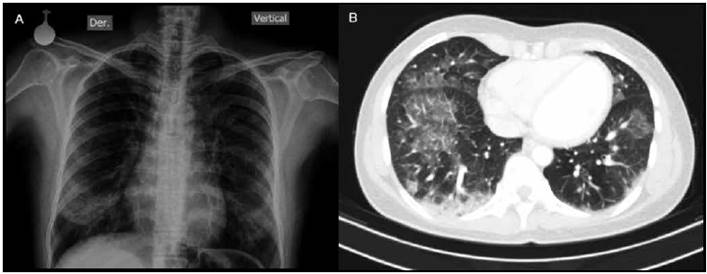
Figura 1 Radiografía PA de tórax y TAC-alta resolución de tórax. Se observan opacidades en vidrio deslustrado en ambos lóbulos inferiores en correlación con las radiopacidades bilaterales.
Dada la incertidumbre diagnóstica se realizó nueva fibrobroncoscopia la cual fue endoscópicamente normal; la citología del lavado broncoalveolar y cepillado evidenciaron 45% de hemosiderófagos; las coloraciones de Zielh-Neelsen y plata metenamina para micobacterias y hongos fueron negativas al igual que el cultivo de bacterias aerobias; sin malignidad en las muestras. Ante la evidencia de una hemorragia alveolar sin etiología identificada se realizó biopsia pulmonar a través de lobectomía segmentaria del lóbulo inferior derecho, el cual macroscópicamente se encontró hiperémico, el examen microscópico con macrófagos cargados de hemosiderina en los alvéolos cuyas paredes estaban engrosadas y ausencia de capilaritis. Posterior a la biopsia pulmonar la paciente tuvo buena evolución clínica, con mejoría gradual de la hemoptisis que finalmente cedió en forma espontánea. Tras haber descartado las demás etiologías probables se realizó diagnóstico de hemosiderosis pulmonar idiopática.
Ante la resolución del sangrado y la mejoría de los hallazgos radiológicos en control ulterior, se decidió continuar manejo expectante sin someter a la paciente a los riesgos de inmunosupresión por esteroides. Se dejó orden ambulatoria para pruebas de función pulmonar. En seguimiento telefónico seis meses luego del egreso la paciente no ha presentado nuevos episodios de hemoptisis.
Discusión
Presentamos un caso ilustrativo de una causa infrecuente de hemoptisis. La hemorragia alveolar difusa destaca por sus potenciales implicaciones pronósticas. Sus causas se dividen dependiendo de su asociación o no con capilaritis pulmonar. Las primeras incluyen vasculitis sistémicas o limitadas al pulmón; mientras que en la segunda categoría se cuentan diversas entidades como estenosis mitral, coagulopatías, leptospirosis, leucemia promielocítica aguda 4 y la hemosiderosis pulmonar idiopática (HPI). La HPI es una de las patologías menos frecuentes con una incidencia estimada entre 0.24 y 1.26 casos por millón de personas 5,6. Una revisión reciente de la literatura mundial encontró solo 37 casos reportados en los últimos 15 años 7.
El 80% de los casos se presentan durante la infancia, siendo diagnosticados antes de los 10 años y sin preferencia por ningún sexo. Sólo 20% de los casos inicia en la vida adulta, usualmente el diagnóstico se hace entre la tercera y cuarta década de la vida, pero se han reportado casos hasta en la novena década de la vida. En los pacientes adultos hay predominio en hombres con una relación de 2:1 6,7. Dada su escasa frecuencia, el diagnóstico se tarda en promedio 2.3 años desde el inicio de los síntomas 7; en el caso de nuestra paciente la tardanza fue de 60 meses. En la expresión clínica clásicamente se describe la triada de hemoptisis, anemia ferropénica e infiltrados pulmonares radiológicos; sin embargo, la presentación es muy variable: hasta 20% se presentan sin hemoptisis y 50% no cursa con anemia como el caso de nuestra paciente 7,8. La enfermedad puede cursar con dos fases: una aguda caracterizada por hemorragia alveolar a veces con hemoptisis masiva y falla respiratoria aguda; y otra crónica con tos, disnea, fatiga, hemoptisis intermitente y grados variables de anemia, pudiéndose desarrollar en el tiempo fibrosis pulmonar y cor pulmonale8,9.
Radiológicamente no hay hallazgos patognomónicos. Durante la fase aguda de sangrado la radiografía convencional muestra opacidades alveolares de predominio hiliar, perihiliar y en lóbulos inferiores que respetan los ápices, la pleura y los espacios costofrénicos y tienden a mejorar al cabo de tres días, momento en el que aparecen opacidades reticulares. En la TACAR destacan opacidades en vidrio esmerilado a veces acompañadas por engrosamiento de septos interlobulillares por depósitos intersticiales de hemosiderófagos 5. Llamativamente el primer control radiológico de nuestra paciente tenía compromiso apical que resolvió y posteriormente su afección fue más de predominio basal lo que resalta la heterogeneidad de la expresión clínica de la patología. En la fase crónica, luego de episodios recurrentes de sangrado puede identificarse el patrón de fibrosis pulmonar y panalización 8.
El diagnóstico de la hemosiderosis pulmonar idiopática es netamente de exclusión, por lo que el lavado broncoalveolar tiene un papel importante para descartar neoplasia, infección o vasculitis. No hay marcadores específicos pero es común encontrar aumento de la celularidad con neutrofilia acompañando a los hemosiderófagos 10. En la biopsia transbronquial hay inflamación parenquimatosa y marcado depósito de hemosiderina intrapulmonar, las paredes alveolares están engrosadas con neumocitos tipo II hipertróficos y excluirse otras causas de hemorragia alveolar 11.
No hay criterios diagnósticos aceptados en HPI pero Miwa y colaboradores 10 incluyeron para su estudio de pronóstico a pacientes con: 1. síntomas compatibles con hemorragia pulmonar; 2. infiltrados pulmonares difusos en la radiografía; 3. hemorragia pulmonar confirmada por broncoscopia; 4. negatividad para autoanticuerpos que incluya ANCAS, antimembrana basal glomerular y ENAS; 5. ausencia de enfermedad parenquimatosa predisponente; 6. función renal y cardiaca normales; 7. ausencia de uso de medicamentos asociados con hemorragia alveolar; 8. No consumo actual de anticoagulantes; 9. exclusión de entidades con presentación similar a HPI como neumonía eosinofílica aguda, síndrome de Hamman-Rich y SDRA; y 10. Descarte de infección. Nuestra paciente cumple a cabalidad con los requisitos anteriores por lo que podemos afirmar que cursa con HPI. Dentro de la literatura se recalca con fuerza la necesidad de excluir la asociación de la hemosiderosis con enfermedad celiaca (síndrome de Lane-Hamilton), pues estos pacientes tienen curación clínica con una dieta libre de gluten 12,13. En nuestro caso solo se midieron anticuerpos antitransglutaminasa; no se solicitaron antigliadina ni endoscopia digestiva con biopsias de duodeno distal a sabiendas de la baja incidencia de autoinmunidad celiaca en la población colombiana 14.
Para el manejo médico no se cuenta con estudios controlados sino que la información se deriva de informes y series de casos. Dado que se postula una probable etiología autoinmune, el pilar del manejo médico incluye inmunosupresión. Las metas del tratamiento son: reducir la frecuencia e intensidad de la hemoptisis, lograr regresión de la anemia ferropénica y de las opacidades en la radiografía, mejorar la saturación de oxígeno y normalizar la difusión de monóxido de carbono. Para lograr la inducción se recomiendan dosis equivalentes a 0.5 - 0.75 mg/Kg/día de prednisolona; usualmente el proceso tarda uno a dos meses; posteriormente se titula la dosis disminuyendo 5 mg cada dos semanas para dejar una dosis de mantenimiento de 10 -15 mg/día por un periodo de uno a dos años. En casos de falla respiratoria pueden usarse pulsos de metilprednisolona. Para pacientes refractarios o con episodios recurrentes que limitan la titulación de los esteroides se utilizan agentes como azatioprina e hidroxicloroquina 15-17. Es de anotar que hasta 20% de los casos solo reciben tratamiento sintomático con desenlaces favorables 7. Nosotros nos decantamos por esta última opción en vista de que la paciente no cursaba con anemia, se encontraba sin hemoptisis y con alteraciones radiológicas en franca mejoría.
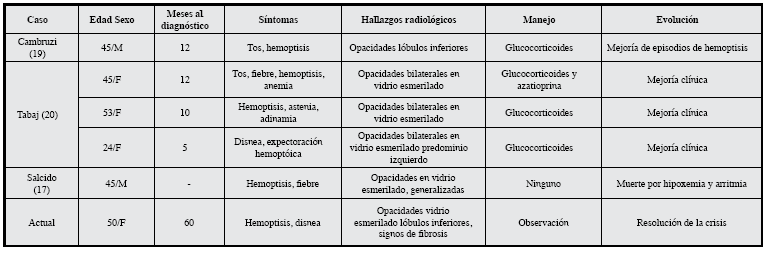
El curso interindividual de la patología es muy heterogéneo. En general hay cuatro patrones: Curso acelerado con muerte por falla respiratoria, enfermedad activa persistente con fibrosis pulmonar, forma inactiva con disnea de grandes esfuerzos y pacientes en remisión completa tras un solo episodio de sangrado 18. En general el pronóstico en adultos es mejor que en niños; sin embargo, la mortalidad en la fase aguda asciende a 14% 7. En la serie de Miwa tras 45 meses de todos los pacientes estaban vivos sin recaída 10. En la Tabla 1, se ofrece un comparativo de los casos de HPI reportados en América Latina donde predominan mujeres mayores de 30 años, manifestándose con hemoptisis y respuesta favorable a los glucocorticoides 19-21.
Como corolario puede afirmarse que la HPI es una entidad muy rara en los adultos, con un curso altamente variable pero en general benigno en este grupo etario, caracterizada por hemoptisis, infiltrados alveolares y anemia ferropénica; y cuyo diagnóstico debe establecerse solo tras exclusión rigurosa de otras causas más comunes de hemorragia alveolar.