Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Acta Medica Colombiana
versión impresa ISSN 0120-2448
Acta Med Colomb vol.47 no.3 Bogotá jul./set. 2022 Epub 02-Abr-2023
https://doi.org/10.36104/amc.2022.2110
Revisión
Tratamiento de la falla cardiaca con fracción de eyección preservada. Revisión sistemática
a Profesor Asociado de Medicina Interna; Fundación Universitaria de Ciencias de la Salud, Hospital Universitario de San José. Bogotá, D.C. (Colombia).
b Profesor Asociado de Medicina Interna; Fundación Universitaria de Ciencias de la Salud, Hospital Universitario de San José. Bogotá, D.C. (Colombia).
c Residentes Tercer Año de Medicina Interna; Fundación Universitaria de Ciencias de la Salud, Hospital Universitario de San José. Bogotá, D.C. (Colombia).
d Médicos generales. Fundación Universitaria de Ciencias de la Salud, Hospital Universitario de San José. Bogotá, D.C. (Colombia).
e Epidemiólogo. Director Gestión Del Conocimiento EPS Sanitas. Bogotá, D.C. (Colombia).
Introducción:
la falla cardiaca con fracción de eyección preservada (FEp) es una condición prevalente. Evaluar la literatura actual sobre el manejo adecuado de esta patología, ayudará a disminuir la progresión de la enfermedad, las complicaciones derivadas de ésta y por consiguiente de los costos al servicio de salud generados por las hospitalizaciones en casos de descompensación.
Objetivo:
evaluar la evidencia existente en la literatura acerca de la efectividad, y la seguridad de los tratamientos de la falla cardiaca FEp en términos de la mortalidad, la frecuencia de las hospitalizaciones y la mejoría de la calidad de vida.
Métodos:
revisión sistemática de estudios en las bases de datos Cochrane, Medline, LILACS, Embase. Se incluyeron ensayos clínicos que compararon los diferentes medicamentos utilizados en los tratamientos de los pacientes adultos con diagnóstico de falla cardiaca con fracción de eyección preservada, con NYHA de II a IV.
Resultados esperados:
evaluar los diferentes tratamientos existentes en pacientes con falla cardiaca FEp, los cuales contribuirán a la construcción de la evidencia en esta temática, siendo ésta relativamente escasa, aportando nuevo conocimiento científico.
Conclusiones:
los estudios de los inhibidores de SGLT2 han demostrado reducción de los riesgos combinados de muerte cardiovascular, hospitalización por insuficiencia cardiaca y mejoramiento en la calidad de vida según la escala KCCQ. Se evidenció beneficio terapéutico con relación a las características poblacionales específicas de cada paciente; sin embargo, se hace necesario realizar estudios orientados a diferentes horizontes ya que el manejo disponible actual no está dirigido a los diferentes mecanismos fisiopatológicos específicos de este síndrome clínico heterogéneo. (Acta Med Colomb 2022; 47. DOI:https://doi.org/10.36104/amc.2022.2110).
Palabras clave: insuficiencia cardiaca; fracción de eyección ventricular; tratamiento; mortalidad; hospitalización; calidad de vida
Introduction:
heart failure with preserved ejection fraction (HFpEF) is a prevalent condition. An evaluation of the current literature on the appropriate management of this condition will help decrease disease progression, its complications and, thus, healthcare costs caused by hospitalizations for decompensation.
Objective:
to evaluate the current evidence in the literature on the efficacy and safety of HFpEF treatment in terms of mortality, frequency of hospitalizations and improvement in quality of life.
Methods:
a systematic review of studies in the Cochrane, Medline, LILACS, and Embase databases. Clinical trials comparing the various medications used to treat adults with heart failure with preserved ejection fraction and NYHA II to IV were included.
Expected results:
to evaluate the various current treatments of patients with HFpEF, which will contribute to building the relatively scarce evidence on this topic, thus contributing new scientific knowledge.
Conclusions:
the studies of SGLT2 inhibitors have shown a reduction in the combined risks of cardiovascular death, hospitalization for heart failure and improved quality of life according to the KCCQ scale. Therapeutic benefit was seen with regard to the specific population characteristics of each patient. However, studies geared towards different horizons are needed, since the currently available management is not aimed at the various specific pathophysiological mechanisms of this heterogenous clinical syndrome. (Acta Med Colomb 2022; 47. DOI:https://doi.org/10.36104/amc.2022.2110).
Keywords: heart failure; ventricular ejection fraction; treatment; mortality; hospitalization; quality of life
Introducción
La insuficiencia cardiaca (IC) se define como un síndrome clínico caracterizado por síntomas como disnea, edema, fatiga y en el examen físico hallazgos como edema periférico, presión venosa yugular elevada y crepitaciones pulmonares. Se presenta como consecuencia de una alteración estructural o funcional que conduce a la disminución del gasto cardiaco, la elevación de las presiones intracardiacas en reposo o durante el ejercicio y cuyo tratamiento debe estar dirigido según la etiología 1.
La falla cardiaca se clasifica según su fracción de eyección así: fracción de eyección ventrículo izquierdo (FEVI) normal que es considerada como >50% o como fracción de eyección preservada (FEp) y FEVI reducida (FEr) <40%.
Los pacientes con FEVI entre 40 y 49% se conocen con FEVI rango medio (FEm); sin embargo, en este trabajo se tomarán estudios con FEVI >40% 1.
Se considera que cerca de 20 millones de personas presentan falla cardiaca FEp, con una prevalencia en los países industrializados de 2% 2. Hay una mayor incidencia en el sexo masculino; sin embargo, la prevalencia es mayor en las mujeres. Adicionalmente uno de cada seis pacientes que ingresan a los servicios de urgencias mayores de 65 años presentan falla cardiaca FEp 3.
La población de pacientes con FEp tiene mayor prevalencia de antecedentes como hipertensión arterial, fibrilación auricular y menor frecuencia la cardiopatía isquémica 4.
La falla cardiaca FEp puede ser de origen primario como ocurre en la miocardiopatía hipertrófica o secundaria a diversas etiologías como la hipertensión arterial, la miocardiopatía restrictiva asociada a trastornos infiltrativos, amiloidosis y sarcoidosis 5.
El diagnóstico de la falla cardiaca FEp continúa siendo un reto, el cual requiere las siguientes condiciones: la presencia de síntomas o signos de insuficiencia cardiaca; la fracción de eyección preservada definida como FEVI > 40%; concentraciones de péptidos natriureticos elevadas (BNP > 35 pg/mL o NT-proBNP > 125 pg/mL) y los datos objetivos de otras alteraciones cardiacas funcionales o estructurales subyacentes.
Las alteraciones estructurales son los índices del volumen de la aurícula izquierda >34 mL/m2 o de la masa del ventrículo izquierdo = 115 g/m2 (hombres) o 95 g/m2 (mujeres) 6.
El objetivo del tratamiento es disminuir la mortalidad, las hospitalizaciones, mejorar la calidad de vida y su capacidad funcional. El tratamiento de los pacientes con FEp se ha basado en el uso de diuréticos, bloqueadores beta, antagonista de los receptores de mineralocorticoides, inhibidor de la enzima convertidora de angiotensina (IECA) y antagonista del receptor de la angiotensina II (ARA-II) 7.
Hasta la época actual no se ha demostrado que estos tratamientos reduzcan la morbimortalidad de los pacientes con FEp, lo que podría estar en relación con la población estudiada que son en la mayoría adultos mayores, con enfermedades concomitantes y comorbilidades favoreciendo el desarrollo de la misma y aumentando el riesgo de complicaciones 8.
Desde esta perspectiva, el objetivo de la presente revisión, es evaluar la eficacia y seguridad de estos medicamentos en los diferentes estudios en falla cardiaca FEp en términos de mortalidad, hospitalización y mejoría de la calidad de vida, para contribuir aportando nuevo conocimiento científico soportado en la evidencia.
Obtención de datos
Metodología: revisión sistemática de la literatura.
Criterios para incluir los estudios en la revisión
Tipos de estudios
Estudios de inclusión: ensayos clínicos aleatorizados. Estudios de exclusión: ensayos clínicos Clúster, o lo de antes de y después de, cuasi experimentales o crossover.
Tipos de participantes
Se incluyeron estudios de pacientes mayores de 18 años con diagnóstico de falla cardiaca con fracción de eyección entre 40 y 50% y >50% clase funcional (NYHA) II, III, IV.
Se excluyeron estudios con las siguientes poblaciones: pacientes embarazadas, pacientes con cáncer terminal, pacientes con enfermedad renal crónica con TFG <30 mL/min, Pacientes con falla cardiaca aguda y pacientes con infarto agudo de miocardio.
Tipos de intervenciones
Se incluyeron estudios con cualquier tipo de tratamiento para falla cardiaca FEp; sin embargo, se pensó en incluir los siguientes tipos de medicamentos:
Beta bloqueador: nebivolol, metoprolol, bisoprolol, carvedilol.
Inhibidor de la enzima convertidora de angiotensina: captopril, perindopril, quinapril, ramipril, enalapril, lisinopril.
Antagonista del receptor de la angiotensina II: candesartán, irbesartán, losartán, valsartán.
Diuréticos de ASA: furosemida.
Antagonistas del receptor de mineralocorticoides: espironolactona, eplerenone.
Inhibidor de la neprilisina/antagonista angiotensina: sacubitril/valsartán.
Inhibidor de la corriente If: ivabradina.
Inhibidores de SGLT2: dapagliflozina, empagliflozina.
Tipos de desenlaces
Mortalidad: definida como la tasa de muertes que se producen en una población durante un periodo de tiempo, por una causa determinada, en los primeros 30 días, 60 días, 12 meses y 2 años (por todas las causas-causas cardiovasculares).
Calidad de vida: definida como la apreciación de una persona sobre su situación de vida, utilizando el cuestionario MLHFQ (Minnesota Living with Heart Failure) o cualquier otro reportado por el artículo incluido.
Hospitalización: definida como el ingreso de una persona enferma al hospital por causa de descompensación de falla cardiaca, menos de dos veces al año.
Eventos adversos: cualquier evento adverso como durante el tratamiento como pirosis, alergia, tos, bloqueos auriculoventricular, trastornos electrolíticos, lesión renal aguda.
Estrategia de búsqueda
Para responder la pregunta de investigación se utilizó una combinación de términos controlados (MeSH, Emtree, DeCS) y términos libres (para considerar variantes de escritura, sinónimos, acrónimos y truncaciones), con etiquetas de campo (título y resumen), operadores de proximidad (adj) y operadores booleanos (OR, AND).
La búsqueda fue realizada desde el 10 de junio de 2020 hasta el 18 de enero de 2022 incluyendo artículos desde 1998 a 2022.
Específicamente buscamos en las siguientes bases de datos: The Cochrane Central Register of Controlled Trials, Ovid platform MEDLINE, Ovid platform: inception to June 2018 (Ovid platform; MEDLINE Daily Update, Ovidplatform; Embase, embase.com platform; LILACS, lAHx interface.
Selección de los estudios
Los autores de forma independiente seleccionaron los estudios, por el título, el resumen y luego en texto completo. En caso de desacuerdo un tercer autor tomó la decisión de inclusión o exclusión de los estudios.
La extracción de la información y la apreciación crítica fue realizada por tres autores de forma independiente y posteriormente unificada para la redacción.
Resultados
En la presente revisión sistemática se lograron identificar 2732 artículos que fueron evaluados para determinar su elegibilidad según título y resumen, posterior a la eliminación de los duplicados (111) y los excluidos de acuerdo con los criterios (2572), se evaluaron 53 artículos en texto completo, de éstos se excluyeron 35 artículos, y finalmente se incluyeron 18 artículos para la síntesis cualitativa.
A continuación se detallarán estos resultados por grupos de medicamentos (Figura 1).
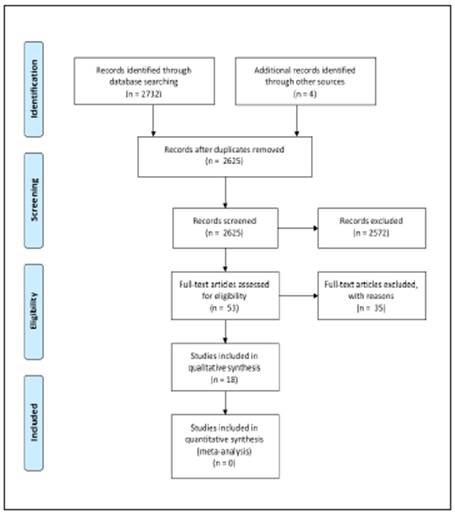
Figura 1 Diagrama de flujo PRISMA de la identificación, elegibilidad e inclusión de los artículos para la revisión sistemática de los tratamientos en falla cardiaca con fracción de eyección preservada.
IECA y ARA II
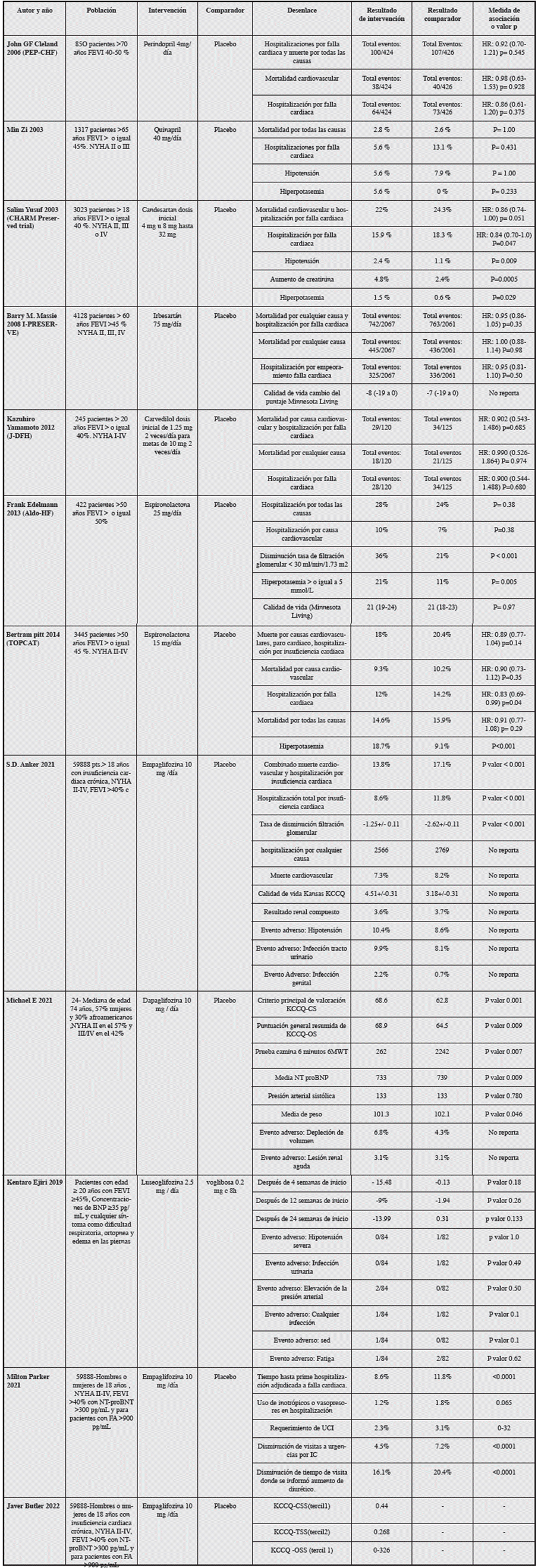
El estudio de John G.F Cleland del 2006 (PEP-CHF) es un ensayo clínico que incluyó 850 pacientes con falla cardiaca con FEVI entre 40 y 50%, que comparó el uso de perindopril 4 mg/día vs placebo y evaluó un resultado primario compuesto: hospitalizaciones por falla cardiaca y muerte por todas las causas no encontrando diferencias significativas entre los dos grupos (HR 0.92; IC 95% (0.701.21) p= 0.545) 9.
El estudio de Min Zi del 2003 es un ensayo clínico doble ciego que incluyó 74 pacientes mayores de 65 años con falla cardiaca con FEVI mayor o igual a 45%, NYHA II o III. Comparó quinapril 40 mg/día contra placebo. Después de un seguimiento de seis meses se encontraron los siguientes resultados:
Mortalidad por todas las causas en el grupo de quinapril de 2.8% y en el grupo placebo de 2.6%, p= 1.00, en cuanto a calidad de vida no se encontraron diferencias estadísticamente significativas entre los grupos p=0.804.
Referente a los eventos adversos no hubo diferencias significativas en las alteraciones de los electrolitos, se produjo tos en un paciente del grupo de placebo y en seis pacientes del grupo de quinapril, la cual no fue significativa (p =0.053) 10.
El estudio de Salim Yusuf del2003 (CHARM-Preserved Trial) es un ensayo clínico aleatorizado que incluyó pacientes con falla cardiaca FEVI mayor o igual a 40% NYHA II, III o IV, comparando candesartán a dosis inicial de 4 mg y 8 mg/día contra placebo, posterior a un seguimiento de tres años se encontró:
En el resultado compuesto de mortalidad cardiovascular y hospitalización por falla cardiaca no hubo diferencia significativa, con HR 0.86 (0.74-100) p= 0.051.
En cuanto a los eventos adversos se observó un incremento en el valor de la creatinina en el grupo del candesartán en 4.8% vs 2.4% con el placebo, p= 0.0005, presencia de hiperkaliemia en el grupo del candesartán 1.5% y en grupo placebo 0.6%, p =0.029. 11
El estudio de Barry M. Massie del 2008 (I-PRESERVE) es un ensayo clínico aleatorizado que incluyó 4128 pacientes con falla cardiaca y FEVI mayor o igual 45% NYHA II-IV, comparó irbesartán 75 mg una vez al día con aumento progresivo hasta una máxima dosis de 300 mg/día contra el placebo. Se realizó un seguimiento durante cuatro años.
El resultado compuesto de mortalidad por cualquier causa y hospitalización por causa cardiovascular no evidenció diferencias estadísticamente HR 0.95; IC 95%, 0.86-1.05; p = 0.35
En cuanto a calidad de vida, después de seis meses, las puntuaciones de la escala Minnesota Living with Heart Failure mejoraron en ambos grupos, pero la diferencia en la magnitud del cambio entre los dos grupos no fue significativa.
La presencia de eventos adversos graves debido a hipotensión, disfunción renal e hiperkaliemia entre los dos grupos no fueron significativas 12.
IECAs/ARA II más diurético
El estudio de G W K Yip del 2008 es un ensayo clínico aleatorizado que incluyó 150 pacientes con falla cardiaca FEVI mayor o igual a 45% NYHA II, III o IV y fueron asignados al azar a diuréticos solos, diuréticos más irbesartán o diuréticos más ramipril. Se encontró que la puntuación de la calidad de vida según la escala de Minnesota Living with Heart Failure Questionnaire (MLHFQ) mejoró de manera similar en los tres grupos en 52 semanas (46, 51 y 50% respectivamente, p= 0.01); sin embargo, al comparar los tres grupos a las 52 semanas, no hubo diferencias significativas (p=0.7) 13.
ARA II + Inhibidor de neprilisina
El estudio S.D Solomon del 2019 (PARAGON-HF) evaluó el uso de sacubitril/ valsartán en una población mayor de 50 años con falla cardiaca con FEVI ≥ 45% comparando la administración del medicamento dos veces al día (sacubitril 97 mg/ valsartán 103 mg) versus valsartán (160/mg/2 veces/ día) y se encontró que:
El desenlace compuesto de la mortalidad por todas las causas cardiovasculares más hospitalización por falla cardiaca, no presentó diferencias (RR 0.87; IC 95%: 0.75-1.01; p = 0.06). Sin embargo, de los 12 subgrupos analizados, cuatro evidenciaron heterogeneidad en la intervención, indicando un beneficio en los pacientes con una fracción de eyección entre 45-57% (RR 0.78; IC 95%: 0.64-0.95), en el sexo femenino (RR 0.73;IC 95%: 0.59-0.90), en los mayores de 65 años (RR:0.85; IC 95%: 0.73-0.99) y en los pacientes que también estaban recibiendo antagonista del receptor de mineralocorticoides (RR: 0.73; IC 95%: 0.56-0.95).
No se encontró diferencias en la incidencia por muerte por todas las causas cardiovasculares (HR: 0.95; IC 95%: 0.79-1.16).
No se encontró diferencia en las hospitalizaciones totales por falla cardiaca entre los grupos (HR: 0.85; IC 95%: 0.72-1.00).
Eventos adversos: el desenlace compuesto renal definido como muerte por falla renal y descenso de la función renal fue menor en el grupo de sacubitril/ valsartán (1.4%) comparado con valsartán solo (2.7%) (HR 0.50; IC 95%: 0.33-0.77).
El desenlace de la calidad de vida por medio del cambio en la puntuación del estado clínico de KCCQ (Cuestionario de cardiopatía de la ciudad de Kansas) no encontró diferencias en los grupos (HR 1.0; IC 95%, 0.0-2.1 14.
Betabloqueadores
El estudio de Dirk J. van Veldhuisen del 2009 (SENIORS) es un ensayo clínico que incluyó 2111 hombres y mujeres ≥ de 70 años con FEVI ≤ 35% y con FEVI ≥ 35% en quienes se comparó nebivolol a dosis inicial de 1.25 mg/ día con meta de 10 mg/día contra placebo, con seguimiento a 21 meses, evaluando la mortalidad por todas las causas y hospitalización por causa cardiovascular, sin encontrarse diferencias en los desenlaces primarios entre los dos grupos (p = 0.720) 15. El estudio de Kazuhiro Yamamoto de 2012 (J-DHF) es un ensayo clínico que incluyó 245 pacientes ≥20 años de edad con falla cardiaca y FEVI ≥40% con clase funcional NYHA I-IV, comparó carvedilol dosis inicial de 1.25 mg dos veces/día para metas de 10 mg dos/veces/día, con dosis media de 7.5 mg/día, contra el placebo, con una mediana de seguimiento de 3.2 años, en donde se evaluó la mortalidad por causa cardiovascular y la hospitalización por falla cardiaca sin lograr encontrar diferencias significativas en ambos grupos (p = 0.6854) 16.
Diuréticos-Inhibidor de aldosterona
En el estudio de Frank Edelmann del 2013 (Aldo-HF) se aleatorizaron 422 pacientes ≥ 50 años con falla cardiaca con FEVI ≥ 50% para recibir 25 mg de espironolactona versus placebo evaluando los siguientes desenlaces:
No se encontraron diferencias en las hospitalizaciones por todas las causas entre los grupos (p= 0.38), ni tampoco en el de las hospitalizaciones por causa cardiovascular (p= 0.38).
Eventos adversos: se evaluó el empeoramiento de la TFG encontrando 36% de los casos en el grupo de la espironolactona versus 21% de los casos en el placebo (p= <0.001), así como también elevación del potasio sérico que alguna vez aumentó ≥ 5 mmol/L (p=0.005) también se evaluó la presencia de hiperkaliemia relevante (>5.5 mmol/L) sin encontrar diferencias entre los grupos (P= >0.99).
Calidad de vida: evaluado por medio del cuestionario MLHFQ (Minnesota Living with Heart Failure) no encontró diferencias en los grupos (p= 0.97) 17.
El estudio de Bertram Pitt del 2014 (TOPCAT) evaluó una población de 3445 pacientes mayor de 50 años con falla cardiaca con FEVI ≥45% comparando la espironolactona una vez al día versus placebo y evaluó los siguientes desenlaces:
No se encontraron diferencias significativas en el compuesto primario de muerte por todas las causas cardiovasculares, paro cardiaco y hospitalización por falla cardiaca (RR 0.89; IC 95%: 0.77-1.04 p=0.14), tampoco en la mortalidad por causas cardiovasculares (HR:0.9; IC 95%: 0.73-1.12).
Se observó menor frecuencia de hospitalizaciones en el grupo de la espironolactona (HR: 0.83; IC95%: 0.69-0.99 p=0.004).
La hiperkaliemia en el grupo de la espironolactona fue de 18.7% en comparación con 9.1% en el grupo del placebo (p=<0.01) 18.
El estudio Miranda Merrill del 2019 es un subanálisis del TOPCAT que describió las diferencias entre género (hombre/mujer), siendo las mujeres 882 de 1767 pacientes (49.9%), encontró que:
El desenlace primario compuesto de la muerte cardiovascular, el paro cardiaco y hospitalización por falla cardiaca, se presentó en el grupo de la espironolactona en 30% en las mujeres y 34% de los hombres, sin encontrar diferencias significativas (p=0.15).
La mortalidad cardiovascular más hospitalización por falla cardiaca en mujeres y en hombres se presentó en 25.1% en el grupo de espironolactona y 29.5% en el grupo placebo, sin encontrar diferencias (p= 0.84).
La mortalidad cardiovascular más hospitalización por falla cardiaca en hombres, se presentó en 34% en el grupo de la espironolactona y en grupo del placebo en 29.5%, sin encontrar diferencias significativas (p=0.84).
La mortalidad por todas las causas en la terapia con espironolactona fue de 15.8% en mujeres y 25.2% en los hombres (p=0.02) encontrando una disminución en el grupo de las mujeres (HR: 0.66; IC 95%: 0.48-0.90; p=0.01) en comparación con el grupo de los hombres (p=0.68) 19.
Inhibidor selectivo de la corriente IF
En el estudio de Michel Komajda del 2017, es un ensayo clínico aleatorizado doble ciego que incluyó 179 pacientes con falla cardiaca FEVI mayor o igual 45% NYHA III-IV, que comparó Ivabradina a dosis inicial de 5 mg/VO/cada 12 h versus placebo. El estudio evaluó tres puntos finales co-primarios: relación eco-Doppler E/ e', distancia en la prueba de caminata de seis minutos (6MWT) y concentración plasmática de NT-proBNP que no representan objetivos a tratar en esta revisión.
No hubo diferencias estadísticamente significativas entre los grupos en la aparición de eventos adversos como arritmias, la angina (p = 0.633) o en la interrupción del tratamiento causada por la aparición de eventos adversos (P= 0.261) 20.
SGLT2
El estudio de S.D. Anker del 2021 EMPEROR- Preserved, es un ensayo clínico multicéntrico, aleatorizado, doble ciego, que incluyó 5988 pacientes con falla cardiaca con FEVI >40% y clase funcional II-IV, que comparó la empagliflozina a dosis de 10 mg/día versus placebo, donde evaluó como objetivo primario el compuesto de muerte cardiovascular y hospitalización por insuficiencia cardiaca en el desenlace primario se observó en 415 pacientes (13.8%) en el grupo de empagliflozina y en 511 (17.1%) en el grupo placebo con diferencias estadísticamente significativas IC 95% (0.69-0.90) (p< 0.001), reducción del riesgo relativo de 21% lo que se evidenció como un menor riesgo de hospitalización por insuficiencia cardiaca.
El número total de hospitalizaciones por insuficiencia cardiaca fue menor en el grupo de empagliflozina que en el grupo de placebo (407 vs 541) lo que fue estadísticamente significativo. IC de 95%, 0.61 a 0.88; P<0.001).
La pendiente de disminución de la tasa de filtración glomerular a lo largo del tiempo fue favorecida por la empagliflozina en el componente renal con una diferencia entre los dos grupos de 1.36 ml/min/1.73 m2 IC 95% (1.06-1.66) (P <0.001).
Eventos adversos 19.1% en grupo empagliflozina vs 18.4% en el grupo placebo, encontrando la hipotensión, la infección del tracto urinario y las infecciones genitales más frecuentes en el grupo empagliflozina 21.
En el estudio de Milton Parker et al. 2021 se observaron siguientes resultados:
No hay una diferencia estadísticamente significativa en hospitalizaciones por cualquier motivo (2566 versus 2769; empagliflozina versus placebo, respectivamente; (CRI 0.93 [IC 95%, (0.85-1.01]; p=0.10); sin embargo, el grupo de empagliflozina requirió menor uso de diuréticos endovenoso en un 33% (CRI, 0.67 [IC 95%, 0.57- 0,79]; p <0.0001) 22.
Disminución del total de visitas que informaron aumento ambulatorio de diuréticos. (CRI, 0.73 [IC de 95%, 0.650.82]; P < 0.0001) 22.
El desenlace de la calidad de vida por medio del cambio en la puntuación del estado clínico de KCCQ (Cuestionario de cardiopatía de la ciudad de Kansas) en el estudio empagliflozina, Health Status, and Quality of Life in Patients With Heart Failure and Preserved Ejection Fraction encontró mejoría en la puntuación en la calidad de vida y estado de salud con un puntaje >5 en KCCQ 23.
El estudio Michael E. Nassif et. al el cual fue un ensayo aleatorizado multicentrico doble ciego controlado con placebo en pacientes con falla cardiaca con fracción de eyección preservada donde participaron 324 (162 pacientes con dapagliflozina y 162 pacientes grupo placebo) evaluados por medio de la (KCCQ-CS) con resultados en mejoría del estado de salud y de los síntomas en pacientes con falla cardiaca después de 12 semanas desde inicio de medicamento encontrando aumento de 5.8 puntos (49.4 vs 38.2%; OR ajustado = 1.64 (IC del 95%: 0.98-2.75), p=0.06
Mejoría en test caminata seis minutos tamaño del efecto 20.1 mts (IC del 95% 5.6-34.7), p=0.007; y pérdida de peso (tamaño del efecto, 0.72 kg (IC del 95%: 0.011.42)), p= 0.046.
Eventos adversos: 44 (27.2%) y 38 (23.5%) en dapagliflozina versus placebo respectivamente, dentro de los cuales se identificaron lesión la renal aguda y la depleción de volumen 24.
El estudio Scott D Solomon 2021 (DELIVER) es un ensayo internacional, multicéntrico, aleatorizado, doble ciego que compara el efecto de dapagliflozina 10 mg/día vs placebo, con el objetivo primario de evaluar el tiempo hasta la primera muerte cardiovascular o el empeoramiento de la insuficiencia cardiaca y como objetivo secundario el total de estos eventos, con un análisis dual es decir de la población completa y en pacientes con FEVI <60%, estudio que será complemento del DAPA-HF donde los resultados de ambos estudios se combinaron para evaluar los efecto de dapagliflozina en todo el espectro de la FEVI 25.
El estudio Kentaro Ejiri 2019 (MUSCAT-HF) es un ensayo clínico con aleatorización de 190 pacientes para recibir luseoglifozina 2.5 mg/día vs voglibosa 0.2 mg/3 veces día, arrojó que no existe una disminución significativa en el grado de reducción de las concentraciones de BNP después de 12 semanas (cambio porcentual, -9.0% frente a -1.9%; proporción de cambio con luseoglifozina frente a voglibosa, 0.93; IC 95%, 0.78-1.10; p= 0.26) 26.
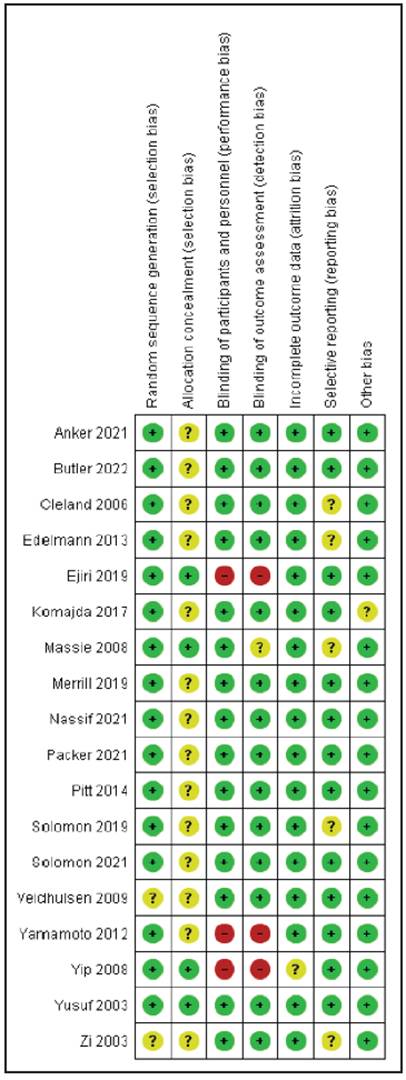
En la evaluación de sesgos, en la secuencia aleatoria, los estudios tuvieron bajo riesgo de sesgo excepto el estudio de veldhuisen 2009 y Zi 2003 que tuvieron un riesgo no claro. En cuanto al ocultamiento, en general los estudios tuvieron un riesgo de sesgo no claro porque mencionan el método pero no son explícitos. En el cegamiento de los participantes y del personal, la mayoría tuvieron bajo riesgo de sesgos, excepto el estudio Yamamoto 2012, Yip 2008, Scott D. 2021 que tuvieron un alto sesgo por ser estudios con cegamiento abierto. En el desenlace de datos incompletos, hubo bajo riesgo en la mayoría de los estudios debido a que no tuvieron pérdida de los pacientes. En el sesgo de reporte, la mayoría de los estudios tuvieron bajo riesgo al comparar los protocolos con los resultados de los artículos, excepto el estudio Komajda 2017, que tuvo un sesgo no claro (Figura 2).
Discusión
Los resultados de esta revisión sistemática han sido clasificados de acuerdo a cada grupo farmacológico utilizado en los diferentes ensayos clínicos controlados realizados en pacientes con falla cardiaca FEp. Es relevante considerar la heterogeneidad de estos estudios, razón por la cual no se consideró viable realizar la metaanálisis. En general, se puede concluir que la calidad de los estudios incluidos en esta revisión sistemática es moderada, por alto riesgo de sesgo en los estudios de Yip, Yamamoto incluidos en los grupos IECAs/ARA II más diurético y betabloqueadores respectivamente, según el tipo de cegamiento utilizado. Con respecto al uso de IECAS o ARA II, no se logró evidenciar mejoría significativa en la reducción de las hospitalizaciones por falla cardiaca o la mortalidad por cualquier causa, destacando el uso de perindopril, quinapril, candesartán e irbesartán en los principales estudios utilizados para esta revisión sistemática. Sin embargo, este último se encontró relacionado con el deterioro de la función renal, lo cual podría aumentar el riesgo de muerte cardiovascular y hospitalización por falla cardiaca. Así mismo, el uso conjunto de estos grupos farmacológicos mencionados con diuréticos de ASA o tiazidas, evidenciaron mejoría en la calidad de vida, a pesar de estos hallazgos las tasas de hospitalizaciones fueron similares, independientemente del tipo de diurético.
En el estudio donde se asoció ARA II con inhibidor de neprilisina (sacubitril/valsartán), no se encontraron diferencias significativas en la tasa de las hospitalizaciones por insuficiencia cardiaca y muerte por causas cardiovasculares, adicionalmente en el análisis de subgrupos, este medicamento sugiere un beneficio en pacientes con fracción de eyección entre 45 y 57%, en las mujeres que representan una alta proporción de pacientes en el ensayo clínico, así como en los pacientes mayores de 65 años y el uso concomitante con antagonista del receptor mineralocorticoides. Por otro lado, se evidenció deterioro de la función renal, en aquellos grupos donde se administró únicamente valsartán como grupo comparador. El uso de diuréticos antagonistas de la aldosterona como es la espironolactona, evidenció menor cantidad en las hospitalizaciones por falla cardiaca comparándolo con el placebo, con aumento en el riesgo de presentar en algún momento hiperkaliemia no relevante clínicamente y disminución de la tasa de filtración glomerular. Adicionalmente, en un subanálisis de este mismo grupo, se observó disminución de la mortalidad en las mujeres, que representan una proporción significativa de pacientes, lo cual nos podría sugerir un beneficio en el sexo femenino con este grupo de medicamentos. El uso de la ivabradina, no se ha relacionado hasta el momento con la aparición de eventos adversos significativos que impliquen la interrupción del manejo con este medicamento.
En cuanto al uso de betabloqueadores, evaluamos dos estudios uno con nebivolol y otro con carvedilol, en los cuales no se logró evidenciar mejoría de la mortalidad cardiovascular y de la hospitalización.
Con respeto a los SGLT2 se logró evidenciar una significancia estadística en el combinado de muerte cardiovascular y disminución de hospitalización por falla cardiaca, adicionalmente en diferentes subanálisis se encontró mejoramiento en la calidad de vida evaluado por la escala KCCQ en 5.8p, con notable aumento de la tasa de filtración glomerular, lo que se tradujo en una disminución del uso de diuréticos, además se observó disminución en las hospitalizaciones con un menor requerimiento de inotrópicos y menor ingreso a UCI, destacando el uso de empagliflozina 10 mg/día y dapagliflozina 10 mg en pacientes con FEVI >40% lo que impacta notablemente en los desenlaces planteados.
De acuerdo con los objetivos primarios planteados para esta revisión sistemática, y los resultados encontrados en los diferentes estudios evaluados se logró evidenciar mejoría en la calidad de vida asociado al manejo de IECAS/ARA II + diurético, disminución en la tasa de hospitalizaciones por falla cardiaca con la espironolactona, un beneficio con sacubitril/valsartán en aquellos pacientes con FEVI entre 45-57% en mujeres y en mayores de 65 años. Recientemente con el uso de inhibidores del SGLT2, se ha mostrado reducción en los desenlaces primarios, como la mortalidad por causa cardiovascular, hospitalizaciones asociadas a la falla cardiaca FEp y el aumento de la tasa de filtración glomerular, cambios que en estudios previos no se había logrado evidenciar. Sin embargo, los eventos adversos reportados como hiperkaliemia, hipotensión, aumento de las infecciones genitales, de las vías urinarias y el riesgo de pérdida de las extremidades no condicionan una contraindicación sino una selección adecuada del paciente ya que los beneficios son mayores que los riesgos.
El resultado de esta revisión sistemática, es comparable a lo encontrado en la revisión sistemática - metaanálisis de Zheng et al, excepto en los hallazgos relacionados al grupo de los betabloqueadores, en donde ellos informan que se encontró una disminución en la mortalidad; sin embargo, es relevante mencionar que estos resultados se basan en un único estudio de 1997 de Aronow et al, con una muestra de 158 pacientes ancianos con infarto de miocardio previo, de los cuales 79 recibieron manejo con propanolol, resultado que como se insinuó anteriormente, difiere de la mayoría de los estudios publicados (Tabla 1).
Conclusiones
Los estudios de los inhibidores de SGLT2 han demostrado reducción de los riesgos combinado de muerte cardiovascular, hospitalización por insuficiencia cardiaca y mejoramiento en la calidad de vida según la escala KCCQ. Se evidenció beneficio terapéutico con relación a las características poblacionales específicas de cada paciente; sin embargo, se hace necesario realizar estudios orientados a diferentes horizontes ya que el manejo disponible actual no está dirigido a los diferentes mecanismos fisiopatológicos específicos de este síndrome clínico heterogéneo.
REFERENCIAS
1. McDonagh TA, Metra M, Adamo M, Gardner RS, Baumbach A, Bohm M, et al. 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. European Heart Journal. 2021; 42, (3599-3726). doi:10.1093/eurheartj/ehab368. [ Links ]
2. Mosterd A, Hoes AW. Clinical epidemiology of heart failure. Heart. 2007;93(9): 1137-46. [ Links ]
3. van Riet EE, Hoes AW, Limburg A, Landman MA, van der Hoeven H, Rutten FH. Prevalence of unrecognized heart failure in older persons with shortness of breath on exertion. Eur J Heart Fail. 2014;16(7):772-7. [ Links ]
4. Little William C, Zile Michael R. HFpEF: Cardiovascular Abnormalities Not Just Comorbidities. Circulation: Heart Failure. 2012;5(6):669-71. [ Links ]
5. Zile MR, Gaasch WH, Anand IS, Haass M, Little WC, Miller AB, et al. Mode of death in patients with heart failure and a preserved ejection fraction: results from the Irbesartan in Heart Failure With Preserved Ejection Fraction Study (I-Preserve) trial. Circulation. 2010;121(12):1393-405. [ Links ]
6. Solomon SD, Zile M, Pieske B, Voors A, Shah A, Kraigher-Krainer E, et al. The angiotensin receptor neprilysin inhibitor LCZ696 in heart failure with preserved ejection fraction: a phase 2 double blind randomised controlled trial. Lancet. 2012;380(9851): 1387-95. [ Links ]
7. Ather S, Chan W, Bozkurt B, Aguilar D, Ramasubbu K, Zachariah AA, et al. Impact of noncardiac comorbidities on morbidity and mortality in a predominantly male population with heart failure and preserved versus reduced ejection fraction. J Am Coll Cardiol. 2012;59(11):998-1005. [ Links ]
8. Aurigemma GP, Gaasch WH. Clinical practice. Diastolic heart failure. N Engl J Med. 2004;351(11):1097-105. [ Links ]
9. Cleland JG, Tendera M, Adamus J, Freemantle N, Polonski L, Taylor J, et al. The perindopril in elderly people with chronic heart failure (PEP-CHF) study. Eur Heart J. 2006;27(19):2338-45. [ Links ]
10. Zi M, Carmichael N, Lye M. The effect of quinapril on functional status of elderly patients with diastolic heart failure. Cardiovasc Drugs Ther. 2003;17(2): 133-9. [ Links ]
11. Yusuf S, Pfeffer MA, Swedberg K, Granger CB, Held P, McMurray JJ, et al. Effects of candesartan in patients with chronic heart failure and preserved left-ventricular ejection fraction: the c. Lancet. 2003;362(9386): 777-81. [ Links ]
12. Massie BM, Carson PE, McMurray JJ, Komajda M, McKelvie R, Zile MR, et al. Irbesartan in patients with heart failure and preserved ejection fraction. N Engl J Med . 2008;359(23): 2456-67. [ Links ]
13. Yip GW, Wang M, Wang T, Chan S, Fung JW, Yeung L, et al. The Hong Kong diastolic heart failure study: a randomised controlled trial of diuretics, irbesartan and ramipril on quality of life, exercise capacity, left ventricular global and regional function in heart failure with a normal ejection fraction. Heart. 2008;94(5):573-80. [ Links ]
14. Solomon SD, McMurray JJV, Anand IS, Ge J, Lam CSP, Maggioni AP, et al. Angiotensin Neprilysin Inhibition in Heart Failure with Preserved Ejection Fraction. N Engl J Med . 2019;381(17):1609-20. [ Links ]
15. van Veldhuisen DJ, Cohen-Solal A, Bohm M, Anker SD, Babalis D, Roughton M, et al. Beta blockade with nebivolol in elderly heart failure patients with impaired and preserved left ventricular ejection fraction: Data from SENIORS (Study of Effects of Nebivolol Intervention on Outcomes and Rehospitalization in Seniors With Heart Failure). J Am Coll Cardiol . 2009;53(23):2150-8. [ Links ]
16. Yamamoto K, Origasa H, Hori M, Investigators J-D. Effects of carvedilol on heart failure with preserved ejection fraction: the Japanese Diastolic Heart Failure Study (J-DHF). Eur J Heart Fail . 2013;15(1):110-8. [ Links ]
17. Edelmann F, Wachter R, Schmidt AG, Kraigher-Krainer E, Colantonio C, Kamke W, et al. Effect of spironolactone on diastolic function and exercise capacity in patients with heart failure with preserved ejection fraction: the Aldo-DHF randomized controlled trial. JAMA. 2013;309(8):781-91. [ Links ]
18. Pitt B, Pfeffer MA, Assmann SF, Boineau R, Anand IS, Claggett B, et al. Spironolactone for Heart Failure with Preserved Ejection Fraction. N Engl J Med . 2014;370(15):1383-92. [ Links ]
19. Merrill M, Sweitzer NK, Lindenfeld J, Kao DP. Sex Differences in Outcomes and Responses to Spironolactone in Heart Failure with Preserved Ejection Fraction: A Secondary Analysis of TOPCAT Trial. JACC Heart Fail. 2019;7(3):228-38. [ Links ]
20. Komajda M, Isnard R, Cohen-Solal A, Metra M, Pieske B, Ponikowski P, et al. Effect of ivabradine in patients with heart failure with preserved ejection fraction: the EDIFY randomized placebo-controlled trial. Eur J Heart Fail . 2017;19(11):1495-503. [ Links ]
21. S.D Anker, J. Butler, JP Ferreira et al. Empagliflozin in heart failure with a preserved ejection fraction. N Engl J Med 2021; 385: 1451-61. DOI: 10.1056/NEJMoa2107038 [ Links ]
22. Milton Packer, MD, Javed Buttler, MD, MPH; Faiez Zannd. Effect of Empagliflozin on Worsening Heart Failure Events in Patients with Heart Failure and Preserved Ejection Fraction. Circulation. 2021; 144: 1284-1294. DOI: 10.1161 [ Links ]
23. Javed Butler, MD; Gerasimos Filippatos, MD, PhD; Tariq Jamal Siddiqi, et al. Empagliflozin, Health Status, and Quality of Life in Patients with Heart Failure and Preserved Ejection Fraction: The EMPEROR-Preserved Trial. Circulation. 2022; 145:184-193. DOI: 10.1161 [ Links ]
24. Michael E. Nassif1,2, Sheryl L. Windsor 1, Barry A. Borlaug, et al. The SGLT2 inhibitor dapagliflozin in heart failure with preserved ejection fraction: a multi-center randomized trial. Nature Medicine. vol 27,1954-1960. Doi.org/10.1038/s41591-021-01536-x [ Links ]
25. Scott D Solomon, Rudolf A. de Boer, David DeMets, et al. Dapagliflozin in heart failure with preserved and mildly reduced ejection fraction: rationale and design of the Deliver Trial. European Journal of Heart Failure (2021); 23: 1217-1225. doi:10.1002/ejhf.2249 [ Links ]
26. Ejiri K, Miyoshi T, Nakamura K, et al. Effect of Luseogliflozin on Heart Failure with Preserved Ejection Fraction in Patients with Diabetes Mellitus J Am Heart Assoc. 2020; 9: e015103. DOI:10.1161/JAHA.119.015103 [ Links ]
Recibido: 10 de Febrero de 2021; Aprobado: 16 de Mayo de 2022











 texto en
texto en