Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Colombia Médica
versión On-line ISSN 1657-9534
Colomb. Med. vol.52 no.2 Cali abr./jun. 2021 Epub 30-Jun-2021
https://doi.org/10.25100/cm.v52i2.4807
Articulo de revisión
Control de daños en el trauma penetrante de la arteria carótida: cambiando un paradigma de 100 años
1 Fundación Valle del Lili, Department of Surgery, Division of Trauma and Acute Care Surgery, Cali, Colombia.
2 Universidad del Valle, Facultad de Salud, Escuela de Medicina, Department of Surgery, Division of Trauma and Acute Care Surgery. Cali, Colombia.
3 Universidad Icesi, Cali, Colombia.
4 Hospital Universitario del Valle, Department of Surgery, Division of Trauma and Acute Care Surgery, Cali, Colombia.
5 Broward General Level I Trauma Center, Department of Trauma Critical Care, Fort Lauderdale FL , USA -
6 Fundación Valle del Lili, Centro de Investigaciones Clínicas (CIC), Cali, Colombia
7 Fundación Valle del Lili, Department of Radiology, Division of Neuroradiology, Cali, Colombia
8 Fundación Valle del Lili, Department of Neurosurgery, Cali, Colombia.
9 Centro Médico Imbanaco, Cali, Colombia.
El trauma de la arteria carótida tiene una alta probabilidad de muerte y de secuelas neurológicas. El manejo quirúrgico es objeto de controversia porque se tiene que decidir entre reparar la arteria carótida o ligarla, para lo cual aún no existe un consenso. El objetivo de este artículo es proponer una nueva estrategia de manejo para el trauma de la arteria carótida con los principios de la cirugía de control de daños y el uso de técnicas como el reparo endovascular o el manejo conservador. La decisión de operar el paciente inmediatamente o realizar estudios imagenológicos dependerá del estado hemodinámico del paciente. Si el paciente presenta sangrado masivo, hematoma expansivo o choque hipovolémico refractario, una intervención quirúrgica urgente esta indicada. Un déficit del estado neurológico al ingreso es un marcador de mal pronóstico en estos casos e influye en la toma de decisiones. Se describe el paso a paso del reparo vascular abierto y se incluye las estrategias de manejo tanto endovasculares como abiertas. Adicionalmente, el manejo conservador también ha sido incluido como una estrategia viable en pacientes seleccionados, evitando cirugías innecesarias.
Palabras clave: Lesiones de cuello; lesiones del sistema vascular; lesiones de la arteria carótida; arteria carótida; atención de soporte vital avanzado para traumatismos; procedimientos endovasculares; stents; angioplastia
Carotid artery trauma carries a high risk of neurological sequelae and death. Surgical management of these injuries has been controversial because it entails deciding between repair or ligation of the vessel, for which there is still no true consensus either way. This article proposes a new management strategy for carotid artery injuries based on the principles of damage control surgery which include endovascular and/or traditional open repair techniques. The decision to operate immediately or to perform further imaging studies will depend on the patient's hemodynamic status. If the patient presents with massive bleeding, an expanding neck hematoma or refractory hypovolemic shock, urgent surgical intervention is indicated. An altered mental status upon arrival is a potentially poor prognosis marker and should be taken into account in the therapeutic decision-making. We describe a step-by-step algorithmic approach to these injuries, including open and endovascular techniques. In addition, conservative non-operative management has also been included as a potentially viable strategy in selected patients, which avoids unnecessary surgery in many cases.
Keywords: Neck injuries; vascular system injuries; carotid artery injuries; advanced trauma life support care; endovascular procedures; stents; carotid artery; angioplasty
Contribución del estudio
| 1) ¿Por qué se realizó este estudio? |
| El objetivo de este artículo es proponer una nueva estrategia de manejo para el trauma de la arteria carótida con los principios de la cirugía de control de daños y el uso de técnicas como el reparo endovascular o el manejo conservador. |
| 2) ¿Cuáles fueron los resultados más relevantes del estudio? |
| Si el paciente presenta sangrado masivo, hematoma expansivo o choque hipovolémico refractario, una intervención quirúrgica urgente está indicada. Un déficit del estado neurológico al ingreso es un marcador de mal pronóstico en estos casos e influye en la toma de decisiones. Se describe el paso a paso del reparo vascular abierto y se incluye las estrategias de manejo tanto endovasculares como abiertas. Adicionalmente, el manejo conservador también ha sido incluido como una estrategia viable en pacientes seleccionados, evitando cirugías innecesarias. |
| 3¿Qué aportan estos resultados? |
| La exploración quirúrgica abierta ha sido el paradigma imperante en el manejo del trauma penetrante de carótida. Sin embargo, el manejo endovascular es una herramienta que puede aplicarse en pacientes seleccionados siguiendo los principios de cirugía de control de daños y realizando intervenciones menos invasivas para corregir y/o controlar las lesiones vasculares. |
Introducción
El trauma de la arteria carótida tiene una alta probabilidad de muerte y de secuelas neurológicas 1. La lesión en la arteria carótida se presentan aproximadamente entre el 3% y 11% de los casos de trauma cervical penetrante 1,2. Las lesiones vasculares carotideas tienen un espectro variado entre lesiones que amenacen la vida o de lesiones sutiles, pero todas con el potencial de generar secuelas neurológicas 3. El cirujano debe decidir sin demoras el manejo apropiado para tener mejores resultados, especialmente en el paciente hemodinámicamente inestable 4,5. Tradicionalmente las estrategias quirúrgicas para el abordaje del trauma carotideo severo se limitan a decidir si es posible una reparación vascular o ligadura 6-8. Sin embargo nuevas tecnologías imagenológicas y endovasculares permite dar oportunidades para un diagnóstico temprano y un manejo alternativo 6,9. El objetivo de este artículo es proponer una nueva estrategia de manejo para el trauma penetrante de la arteria carótida bajo los principios de la cirugía de control de daños que incluye el uso de técnicas conservadoras, endovascular y el reparo quirúrgico tradicional.
Este artículo es un consenso que sintetiza la experiencia lograr durante los últimos 30 años en el manejo del trauma, cirugía general y cuidado crítico del grupo de cirugía de Trauma y Emergencias (CTE) de Cali, Colombia conformado por expertos del Hospital Universitario del Valle “Evaristo García” y el Hospital Universitario Fundación Valle del Lili, con la Universidad del Valle y la Universidad Icesi, en colaboración con la Asociación Colombiana de Cirugía y la Sociedad Panamericana de Trauma, en conjunto con especialistas internacionales de EE.UU, Europa, Japón, Suráfrica y Latino América.
Epidemiología
La prevalencia del trauma de carótida se ha reportado entre el 6% y el 11% 1,2. Los segmentos anatómicos más comúnmente afectados son la arteria carótida común y la arteria carótida interna. Las series de casos han descrito que aproximadamente la mitad de los pacientes con este trauma son manejados de manera conservadora 7. Los que son sometidos a cirugía, tan solo el 20% requiere ligadura del vaso debido a la hemorragia masiva 1,8,10-13. Sin embargo, el manejo endovascular ha evolucionado en la última década. El National Trauma Data Bank reportó que el 12% de los pacientes sometidos a manejo quirúrgico por lesión de la arteria carótida fueron manejados con técnicas endovasculares sin una diferencia en la mortalidad y/o complicación cuando se comparada con el abordaje quirúrgico tradicional 14.
Abordaje inicial
Los esfuerzos iniciales se deben enfocar en el control del sangrado y la estabilización fisiológica del paciente de acuerdo con las pautas del ATLS (Advanced Trauma Life Support) y los principios de la cirugía de control de daños 15,16. La decisión de operar inmediatamente o realizar estudios imagenológicos dependerá del estado hemodinámico del paciente al ingreso. Si el paciente tiene una hemorragia masiva, hematoma expansivo o shock hipovolémico que persiste tras la reanimación con hemoderivados son indicaciones para una intervención quirúrgica urgente. Por el contrario, el paciente con signos vitales normales, un hematoma estable, o inestabilidad hemodinámica que responde a la reanimación deberá ser evaluado por medio de estudios complementarios. Un déficit del estado neurológico al ingreso es un marcador de mal pronóstico a largo plazo e influye en la toma de decisiones intraoperatorias 14 (Tabla 1).
Tabla 1 Criterios de mal pronóstico neurológico en el trauma carotideo penetrante.
| ● Tiempo de ventana mayor a 6 horas |
| ● Estado de Coma |
| ● Hemiplejia |
| ● Riesgo de edema cerebral por reperfusión |
| ● Riesgo alto de transformación hemorrágica |
El trauma penetrante de carótida no cuenta con un sistema de clasificación independiente, a pesar de que está incluida en el sistema de clasificación de lesión vascular cervical de la American Association for the Surgery of Trauma (AAST) (Tabla 2) 17. Se ha acostumbrado a usar el sistema de clasificación de trauma cerrado para este tipo de lesiones en casos de trauma penetrante. Sin embargo, en nuestra experiencia estos dos mecanismos de lesión son diferentes no solo por su fisiopatología sino también por su manejo 18 (Tabla 3).
Tabla 2 Clasificación de la AAST del trauma vascular cervical 17.
| Grado | Descripción |
|---|---|
| I | Vena Tiroidea |
| Vena Facial común | |
| Vena Yugular Externa | |
| Ramas arteriales/venosas innominadas | |
| II | Ramas arteriales de la carótida externa (arteria faríngea ascendente, tiroidea superior, lingual, maxilar, facial, occipital, auricular posterior) |
| Tronco tirocervical o ramas primarias | |
| Vena yugular interna | |
| Arteria Carótida Externa | |
| III | Vena Subclavia |
| Arteria Vertebral | |
| Arteria Carótida Común | |
| IV | Arteria Subclavia |
| V | Arteria Carótida Interna (porción extracraneal) |
*Incrementa un grado para lesiones múltiples grado III o IV que comprometen mas del 50% de la circunferencia vascular. Disminuye un grado para disrupción menor del 25% para las lesiones grado III y IV.
Tabla 3 Clasificación de Denver para el trauma cerrado de la arteria carótida y vertebral 18
| Grado | Descripción |
|---|---|
| I | Irregularidad luminal o disección con menos del 25% de estrechamiento luminal |
| II | Disección o hematoma intramural con el 25% o más de estrechamiento luminal |
| III | Pseudoaneurisma |
| IV | Oclusión |
| V | Rotura con extravasación libre |
Tratamiento
El tratamiento de la lesión de la arteria carótida ha evolucionado con el tiempo. La ligadura solía ser la única opción quirúrgica y hoy la arteria carótida es reparada con una variedad de técnicas tanto abiertas como endovasculares. Las opciones quirúrgicas por vía abierta son la colocación temporal de una derivación vascular, la reparación primaria, la angioplastia con parche, la transposición de la arteria carótida y la ligadura. Las opciones quirúrgicas endovasculares incluyen la colocación de stents cubiertos y la oclusión de las arterias lesionadas 19.
Manejo endovascular
El manejo endovascular ha aumentado en las últimas dos décadas, especialmente el uso de terapias hibridas para pseudoaneurismas postraumáticos y disecciones de la arteria carótida 14,20,21. Nuestro grupo reporto una serie de 20 pacientes con trauma de carótida atendidos entre Enero 2018 y Diciembre 2019 (22). Las heridas por proyectil de arma de fuego fueron el mecanismo de lesión más común. El manejo quirúrgico abierto fue realizado en 3 pacientes, el manejo endovascular en 9 pacientes (7 con stent endovascular y 2 con embolización) y el conservador en 8. Cuatro pacientes fallecieron (2 por accidente cerebrovascular) y 11 pacientes no tuvieron secuelas neurológicas al alta 22 (Tablas 4 y 5).
Tabla 4 Características de una serie pacientes con trauma de carótida
| Lesión de la Arteria Carótida (n = 20) | |
|---|---|
| Genero | |
| Masculino | 18 |
| Edad, años, mediana (RIQ) | 34(25-42) |
| Tipo de Trauma | |
| Penetrante | 18 |
| Arma Cortopunzante | 2/18 |
| Proyectil de Arma de Fuego | 16/18 |
| Cerrado, n (%) | 2 |
| Estado al Ingreso | |
| FC, mediana (RIQ) | 97(70-117) |
| ECG, mediana (RIQ) | 14(9-15) |
| PAS, mediana (RIQ) | 117 (80-125) |
| Índice de Shock, mediana (RIQ) | 0.9(0.5-1.5) |
| Paresia | 8 |
| Sangrado activo | 13 |
| Hematoma expansivo | 8 |
| Hematoma estable | 11 |
| Transfusión | 10 |
| Trauma Craneoencefálico | 19 |
| Abordaje Quirúrgico | |
| Rafia | 1 |
| Injerto Safena | 1 |
| Ligadura | 1 |
| No | 17 |
| Arteriografía | |
| Diagnostica | 6 |
| Terapéutica | 9 |
| No | 5 |
| Manejo Endovascular | |
| Diagnostica | 6 |
| Embolización | 2 |
| Stent | 7 |
| No | 5 |
| Porción Carótida | |
| Común | 5 |
| Externa | 2 |
| Interna | 13 |
| Tipo de Lesión | |
| Disección < 30% | 2 |
| Disección > 30% | 1 |
| Pseudoaneurisma | 7 |
| Ruptura | 3 |
| Amputación | 7 |
| Manejo Conservador | 8 |
| Terapia Antiagregante /Anticoagulación | |
| No | 5 |
| Antiagregación | 7 |
| Anticoagulación | 1 |
| Combinado | 7 |
| Compromiso Neurológico al Alta | |
| Ninguno | 11 |
| Menor | 4 |
| Mayor | 5 |
| Resultados Clínicos | |
| Estancia hospitalaria, días, mediana (RIQ) | 5(5-14) |
| Mortalidad | 4 |
Tabla 5 Características de los pacientes que recibieron manejo conservador (7 pacientes)
| Sexo | Edad (años) | PAS al Ingreso (mm Hg) | ECG al Ingreso | Arteriografía | Porción anatómica de la Arteria Carótida | Tipo de Lesión | Lesiones Asociadas | Déficit Neurológico | Estancia Hospitalaria (días) | Muerte |
|---|---|---|---|---|---|---|---|---|---|---|
| F | 25 | 140/77 | 14 | Si | Externa | Amputación | Facial | No | 3 | No |
| M | 43 | 120/56 | 14 | Si | Interna | Disección < 30% | Mandibular | No | 10 | No |
| M | 51 | 70/30 | 8 | Si | Externa | Amputación | Vertebral | Mayor | 28 | No |
| M | 59 | 80/50 | 7 | No | Interna | Amputación | TCE severo | Mayor | 4 | Si |
| F | 39 | 135/95 | 8 | Si | Interna | Amputación | Fractura del peñasco | No | 15 | No |
| M | 53 | 157/108 | 11 | No | Común | Amputación | Facial | Mayor | 5 | Si |
| M | 22 | 126/80 | 15 | Si | Interna | Disección < 30 | Facial | Menor | 17 | No |
PAS: Presión Arterial Sistólica. ECG: Escala de Coma de Glasgow. TCE: Trauma Craneoencefálico.
Se determinó que los candidatos potenciales para el manejo endovascular son aquellos quienes están hemodinámicamente estables o respondedores transitorios a los esfuerzos de resucitación de control de daños al ingreso y en quienes el control de la hemorragia se haya logrado en sala de urgencias. Un rápido examen neurológico debe ser realizado en la valoración inicial como una evaluación indirecta de la permeabilidad del polígono de Willis. Si esta evaluación no es posible, se recomienda realizar una angiotomografía de cabeza y cuello.
La angiotomografía debe ser usada para clasificar la extensión de la lesión que puede ser una perdida parcial o completa de la continuidad vascular, pseudoaneurisma y/o disección de la íntima. Estos parámetros van más allá del sistema de clasificación para trauma cerrado. Si una oclusión vascular esta con un polígono de Willis permeable, el manejo conservador no quirúrgico está recomendada junto con terapia antiagregante/antiplaquetaria para reducir el riesgo de embolia cerebral y subsecuente accidente cerebrovascular. Si la permeabilidad del polígono de Willis no se detecta, la colocación de un stent endovascular debe ser considerado para restaurar la perfusión vascular. Pseudoaneurismas menores de 5 mm deben ser manejados de manera conservador mientras que aquellos que sean mayores a 5 mm requerirán reparo. La angiografía está recomendada cuando la duda persista acerca de la extensión y tipo de lesión después de la angiotomografía y en aquellos pacientes con sangrado cervical o cerebral subclínico persistente. Paciente con trombo intramural, defectos de la íntima y/o disecciones vasculares con flujo distal intacto son candidatos para un manejo conservador no quirúrgico con o sin terapia antiagregante/antiplaquetaria dependiendo de las comorbilidades de cada paciente y su riesgo.
Las lesiones mayores vasculares sin una completa disrupción del vaso o pseudoaneurismas mayores de 5 mm son candidatos para manejo endovascular con stent. En casos en que se evidencie el vaso totalmente trombosado o una lesión extensa con un alto riesgo de resangrado que no puede ser manejo con la colocación de un stent. Se debe evaluar el flujo contralateral para valorar la posibilidad de reforzar la oclusión del vaso con embolización endovascular con coil. Todos estos pacientes requerirán una vigilancia neurológica estrecha en unidad de cuidados intensivos después de la cirugía.
Manejo conservador
El manejo conservador es la terapia de elección en casos muy bien seleccionados. El objetivo es evitar morbilidad innecesaria. Las indicaciones son: pacientes con signos de isquemia cerebral que no sea candidato a terapia endovascular, oclusión del vaso con competencia vascular del polígono Willis, aquellos con pseudoaneurismas menores a 5 mm y quienes presenten un déficit neurológico significativo con pobre pronostico 23,24.
Manejo quirúrgico
La siguiente secuencia de manejo es para paciente hemodinámicamente inestables con signos duros de lesión vascular de la arteria carótida:
PASO 1: Control inmediato de la hemorragia debe iniciarse en la sala de urgencias a través de compresión directa. Se activa el protocolo de transfusión masiva. El paciente es llevado a sala de cirugía 25,26. El abordaje quirúrgico inicial es a través de una incisión derecha o izquierda de acuerdo al lugar de la lesión. Considere que el referente anatómico del borde anterior del musculo esternocleidomastoideo puede estar oculto por un hematoma expansivo. Nosotros recomendamos tener en cuenta una línea imaginaria entre el lóbulo de la oreja y la horquilla esternal como guía para la incisión inicial.
PASO 2: El control proximal y distal del vaso lesionado es de suma importancia:
Arteria Carótida Común: Si la lesión vascular está en el origen de la carótida, una extensión de la incisión hacia una esternotomía mediana podría ser requerida para lograr el control proximal.
Arteria Carótida Externa: El control proximal podría requerir disección de la bifurcación de la arteria carótida común.
Arteria Carótida Interna: Únicamente su porción extracraneal es susceptible de reparo quirúrgico. El control proximal puede ser logrado a nivel de la arteria carótida común o del segmento proximal de la arteria carótida interna. Si el control distal es técnicamente difícil a través de su incisión inicial, una luxación mandibular anterior puede ser necesaria para obtener una mejor exposición del segmento distal. Esta maniobra puede exponer aproximadamente 2 cm más del segmento distal en la mayoría de los pacientes. En casos en que el control vascular distal aún no se pueda lograr, nosotros recomendados colocar una sonda Foley dentro de la herida e inflarla hasta que el control de la hemorragia se logre (Figura 1). Otra alternativa es la colocación de un catéter Fogarty dentro del vaso lesionado y lograr un control distal avanzando el catéter a través del sitio de la herida e inflar el balón. 19,27.
PASO 3: Una vez controlado el sangrado, el cirujano debe determinar el tipo de reparo quirúrgico apropiado para la lesión. Si el paciente presenta criterios neurológicos de mal pronóstico (Tabla 1), ausencia de reflujo distal del vaso lesionado (Figura 2) y/o una lesión en la arteria carótida externa asociada a inestabilidad hemodinámica, se recomienda realizar una ligadura vascular para controlar definitivamente el sangrado (Figura 3). De lo contrario, se recomienda optar por un reparo primario. Las lesiones de la arteria carótida común e interna deben ser reparadas colocando un injerto sintético (Goretex o PTFE (politetrafluoretileno)), en lugar de los injertos autólogos de vena safena que requieren una incisión separada, prolongado tiempo quirúrgico y no sigue los principios de manejo del control de daños. (Figura 4).
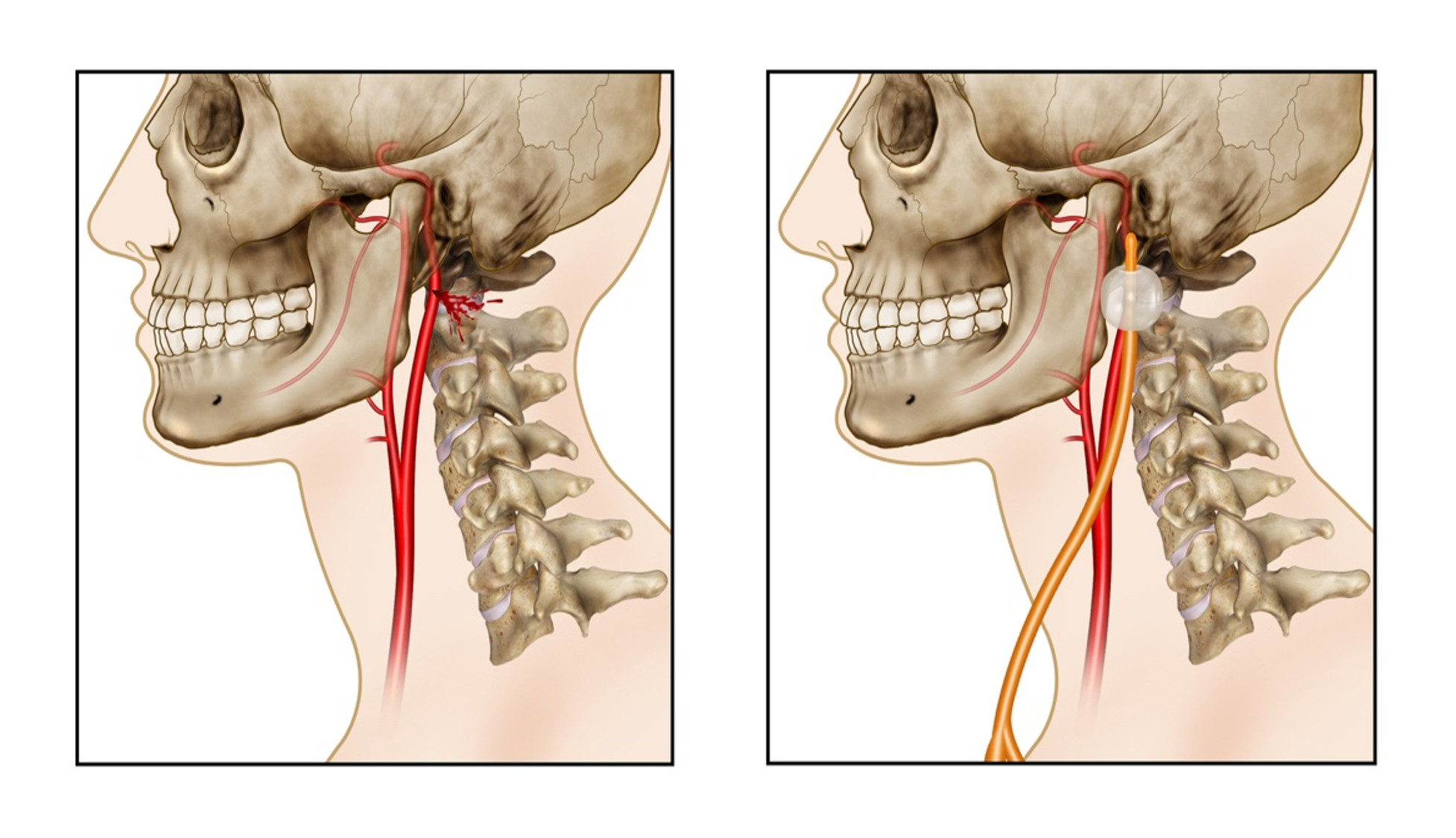
Figura 1 Control temporal del Sangrado de la Arteria Carótida Interna. A. Lesión distal de la arteria carótida interna B. Maniobra hemostática para el control del sangrado a través de la colocación de una sonda Foley en el trayecto de la herida sobre la arteria carótida interna.
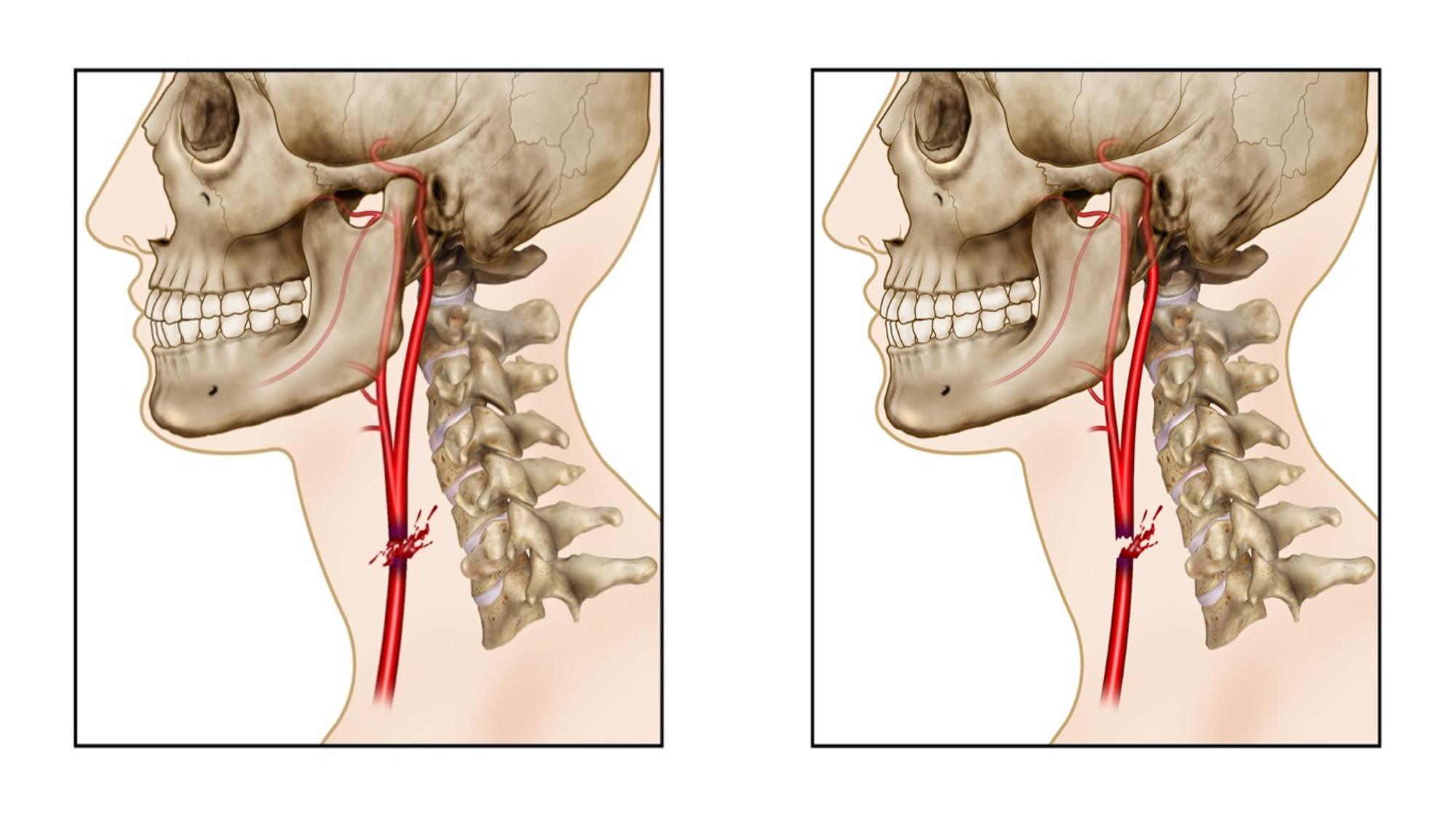
Figura 2 Variabilidad del flujo en caso de lesión de la Arteria Carótida Común. A. Lesión distal de la arteria carótida común que presenta reflujo proximal y distal de la lesión. B. Lesión distal de la arteria carótida común que presenta reflujo proximal y ausencia del reflujo distal, probablemente, asociado a oclusión trombotica del vaso.
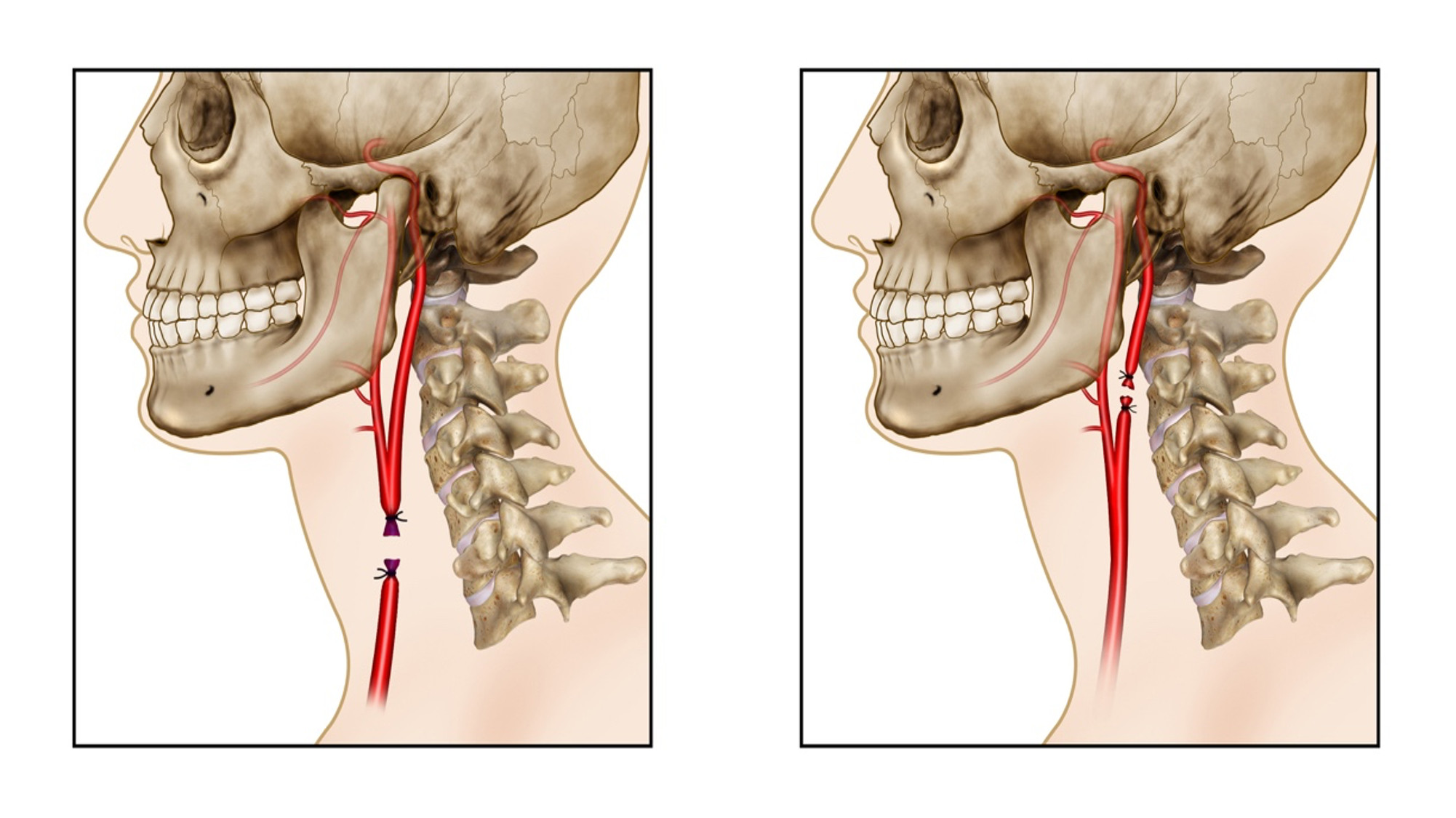
Figura 3 Ligadura en segmentos de la Arteria Carótida. A. Ligadura de la arteria carótida común. B. Ligadura de la arteria carótida interna

Figura 4 Reparación vascular de la arteria carótida común. A. Anastomosis de la arteria carótida común. B. Reparo con colocación de injerto PTFE en una lesión extensa de la arteria carótida común
PASO 4: Para lesiones distales de la arteria carótida interna donde el control de la hemorragia requiera la colocación de una sonda Foley o un catéter Fogarty (Figura 1), se recomienda el traslado inmediato a la sala de angiografía o hibrida para la colocación de un stent endovascular. (Figura 5).
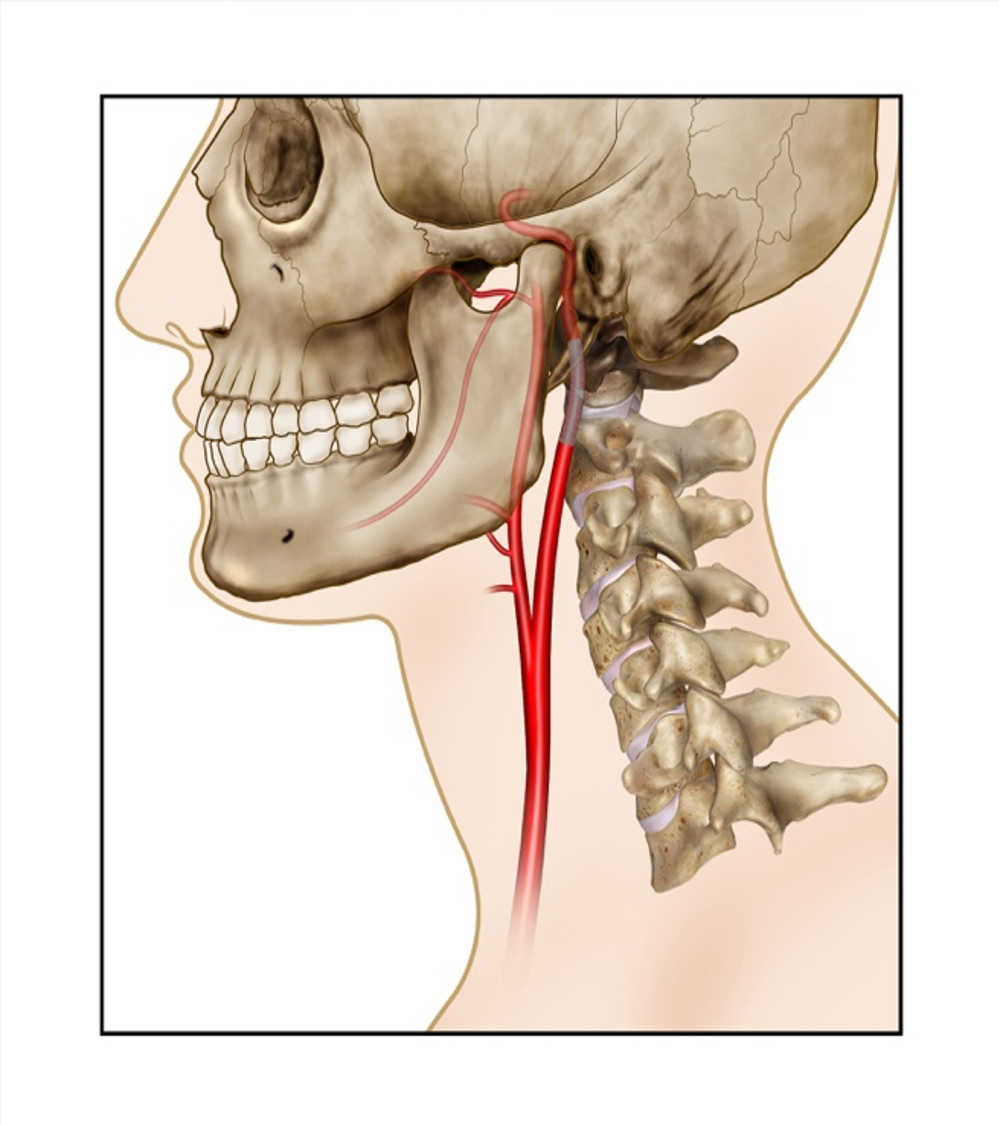
Figura 5 Reparo endovascular de la arteria carótida interna. A. Sobre lesión distal de la arteria carótida interna, se posiciona endovascularmente un stent.
PASO 5: La hemostasia durante la cirugía debe ser cuidadosamente verificada en casos de un sangrado activo de origen no quirúrgico debido a una coagulopatía persistente. Por lo que la herida debe ser empaquetada y colocar un sistema de presión negativa. El paciente debe ser trasladado a la Unidad de Cuidados Intensivos para continuar con las medidas para el control de la temperatura, corrección de la coagulopatía y la resucitación de control de daños 28. El monitoreo estricto neurológico debe ser realizado en la Unidad de Cuidados Intensivos y en 24 horas se debe realizar una angiotomografía de cabeza y cuello de control para evaluar el flujo arterial y lesiones tisulares secundarias
Discusión
Estudios han demostrado que el manejo del trauma penetrante cervical basado en un protocolo evita intervenciones quirúrgicas innecesarias 2,29. El reparo primario, los parches de vena, los injertos de Goretex/PTFE o de safena invertida e incluso la trasposición de la carótida externa son las terapias más aceptadas para el manejo del trauma de la carótida 24. Sin embargo, en nuestra serie el manejo endovascular fue la terapia más frecuentemente utilizada para el manejo del trauma penetrante de carótida con resultados similares a los reportados para el manejo quirúrgico abierto 22. Herrera y colaboradores, describieron las características angiográficas de 36 lesiones traumáticas de la arteria carótida durante un periodo de 12 años, encontrado el patrón de lesión del pseudoaneurisma fue reportado en 24 (66.7%) de las lesiones y una fistula arteriovenosa en 7 (19.4%). Estos hallazgos se correlacionan con los reportados en nuestra serie 20. Durante el procedimiento quirúrgico la prioridad es restaurar el flujo cerebral. Sin embargo, en la ausencia de reflujo arterial distal (Figura 2) o en casos de pobre pronostico al momento del ingreso (Tabla 1). La ligadura arterial se convierte en la estrategia de elección para lograr el control definitivo de la hemorragia. White y colaboradores, reportaron que los pacientes quienes se sometieron a ligadura de la arteria carótida común o interna tuvieron una mortalidad del 22% y una frecuencia de infarto cerebral del 89% con secuelas neurológicas a largo plazo 30.
Hay insuficiente evidencia para determinar la efectividad de la restauración del flujo sanguíneo en casos de una oclusión traumática completa de la arteria carótida. La recuperación neurológica ha sido reportada entre el 42% y 64% en aquellos pacientes manejados a través de reparo primario, y un 14% en aquellos en se realizó una ligadura vascular 11. De acuerdo con estos hallazgos, se recomienda que se intente cuando sea posible restaurar el flujo sanguíneo a través de un manejo abierto o endovascular. El reparo primario es la técnica ideal para lesiones leves e interposición de injertos para lesiones mayores. Es también nuestra recomendación general el uso de injertos sintéticos (PTFE/Goretex) y de injertos autólogos de vena safena como una segunda opción, especialmente en casos que requiera la implementación de la estrategia de control de daños 31,32.
Conclusión
La exploración quirúrgica abierta ha sido el paradigma imperante en el manejo del trauma penetrante de carótida. Sin embargo, el manejo endovascular es una herramienta que puede aplicarse en pacientes seleccionados siguiendo los principios de cirugía de control de daños y realizando intervenciones menos invasivas para corregir y/o controlar las lesiones vasculares.
Agradecimientos:
Por las ilustraciones y el diseño de la portada al dibujante anatómico Fabian R. Cabrera P. Docente del Departamento de Diseño de la Facultad de Artes Integrada. A Linda M. Gallego por sus contribuciones en el desarrollo del artículo.
REFERENCIAS
1. Asensio JA, Vu T, Mazzini FN, Herrerias F, Pust GD, Sciarretta J, et al. Penetrating carotid artery: Uncommon complex and lethal injuries. Eur J Trauma Emerg Surg. 2011; 37: 429-37. Doi: 10.1007/s00068-011-0132-3. [ Links ]
2. Demetriades D, Charalambides DLM. Physical examination and selective management in patients with penetrating injuries of the neck. Br J Surg. 1993: 80: 1534-1536. [ Links ]
3. Demetriades D, Salim A, Brown C, Martin M, Rhee P. Neck Injuries. Curr Probl Surg. 2007; 44: 13-85. Doi: 10.1067/j.cpsurg.2006.10.004. [ Links ]
4. Sperry JL, Moore EE, Coimbra R, Croce M, Davis JW, Karmy-Jones R, et al. Western trauma association critical decisions in trauma: Penetrating neck trauma. J. Trauma Acute Care Surg. 2013; 75: 936-40. Doi: 10.1097/TA.0b013e31829e20e3. [ Links ]
5. Hundersmarck D, Reinders FE, de Borst GJ, Leenen LPH, Vriens PWHE, Hietbrink F. Penetrating neck injury in two dutch level 1 trauma centres: the non-existent problem. Eur J Vasc Endovasc Surg. 2019; 58: 455-62. Doi: 10.1016/j.ejvs.2019.04.020. [ Links ]
6. Vellimana AK, Lavie J, Chatterjee AR. Endovascular considerations in traumatic injury of the carotid and vertebral arteries. Semin Intervent Radiol. 2021; 38: 53-63. Doi: 10.1055/s-0041-1724008. [ Links ]
7. Weaver FA, Yellin AE, Wagner WH, Brooks SH, Weaver AA, Milford MA. The role of arterial reconstruction in penetrating carotid injuries. Arch Surg. 1988; 123: 1106-11. Doi: 10.1001/archsurg.1988.01400330082013. [ Links ]
8. Liekweg WG, Greenfield LJ. Management of penetrating carotid arterial injury. Ann Surg. 1978; 188: 587-92. Doi: 10.1097/00000658-197811000-00001. [ Links ]
9. Texakalidis P, Karasavvidis T, Giannopoulos S, Tzoumas A, Charisis N, Jabbour P, et al. Endovascular reconstruction of extracranial traumatic internal carotid artery dissections: a systematic review. Neurosurg Rev. 2020; 43: 931-40. Doi: 10.1007/s10143-019-01092-6. [ Links ]
10. Demetriades D, Skalkides J, Sofianos C, Melissas J, Franklin J. Carotid artery injuries: Experience with 124 cases. J Trauma. 1989; 29: 91-4. Doi: 10.1097/00005373-198901000-00019. [ Links ]
11. Unger SW, Tucker WS, Mrdeza MA, Wellons HA, Chandler JG. Carotid arterial trauma. Surgery. 1980; 87: 477-87. Doi: 10.1097/00006534-198012000-00118. [ Links ]
12. Thal ER, Snyder WH 3rd, Hays RJ, Perry MO. Management of carotid artery injuries. Surgery. 1974; 76: 955-62. [ Links ]
13. Rubio PA, Reul GJ, Beall AC, Jordan GL, Dkbakey ME. Acute carotid artery injury: 25 years' experience. J Trauma. 1974; 14: 967-73. Doi: 10.1097/00005373-197411000-00010. [ Links ]
14. Blitzer DN, Ottochian M, O'Connor J, Feliciano DV, Morrison JJ, DuBose JJ, et al. Penetrating injury to the carotid artery: characterizing presentation and outcomes from the National Trauma Data Bank. Ann Vasc Surg. 2020: 67: 192-199. Doi: 10.1016/j.avsg.2020.03.013. [ Links ]
15. Advanced trauma life support (ATLS). Student Course Manual. Chicago: American College of Surgeons. 10th Edition; 2018. Doi: 10.1111/j.1365-2044.1993.tb07026.x. [ Links ]
16. Ordoñez CA, Parra MW, Serna JJ, Rodríguez HF, García AF, Salcedo A, et al. Damage control resuscitation : REBOA as the new fourth pillar. Colomb Med (Cali). 2020; 51(4): e4014353. Doi: 10.25100/cm.v51i4.4353. [ Links ]
17. Moore EE, Malangoni MA, Cogbill TH, Peterson NE, Champion HR, Jurkovich GJ, et al. Organ injury scaling VII: Cervical vascular, peripheral vascular, adrenal, penis, testis, and scrotum. J Trauma. 1996; 41: 523-4. Doi: 10.1097/00005373-199609000-00023. [ Links ]
18. Biffl WL, Moore EE, Offner PJ, Brega KE, Franciose RJ, Burch JM. Blunt carotid arterial injuries: implications of a new grading scale. J Trauma. 1999; 47: 845-53. Doi: 10.1097/00005373-199911000-00004. [ Links ]
19. Feliciano DV. Management of penetrating injuries to carotid artery. World J Surg. 2001; 25: 1028-35. Doi: 10.1007/s00268-001-0055-y. [ Links ]
20. Herrera DA, Vargas SA, Dublin AB. Endovascular treatment of penetrating traumatic injuries of the extracranial carotid artery. J Vasc Interv Radiol. 2011; 22: 28-33. Doi: 10.1016/j.jvir.2010.09.022. [ Links ]
21. Blitzer DN, Ottochian M, O'Connor JV, Feliciano DV, Morrison JJ, DuBose JJ, et al. Timing of intervention may influence outcomes in blunt injury to the carotid artery. J Vasc Surg. 2020; 71: 1323-1332.e5. Doi: 10.1016/j.jvs.2019.05.059. [ Links ]
22. Serna C, Saldarriaga L, Folleco E, Rosero A, Caicedo Y, Timaran S, et al. La nueva realidad: manejo endovascular del trauma de carótida. Rev Colomb Cirugía 2021; 36(3): 421-426. Doi: 10.30944/20117582.832 [ Links ]
23. Demetriades D, Asensio JA, Velmahos G, Thal E. Complex problems in penetrating neck trauma. Surg Clin North Am. 1996; 76: 661-83. Doi: 10.1016/S0039-6109(05)70475-8. [ Links ]
24. Navsaria P, Omoshoro-Jones J, Nicol A. An analysis of 32 surgically managed penetrating carotid artery injuries. Eur J Vasc Endovasc Surg. 2002; 24: 349-55. Doi: 10.1053/ejvs.2002.1736. [ Links ]
25. Ordoñez CA, Rodríguez F, Parra M, Herrera JP, Guzmán-Rodríguez M, Orlas C, et al. Resuscitative endovascular balloon of the aorta is feasible in penetrating chest trauma with major hemorrhage: Proposal of a new institutional deployment algorithm. J Trauma Acute Care Surg. 2020; 89: 311-9. Doi: 10.1097/ta.0000000000002773. [ Links ]
26. Ordoñez CA, Rodríguez F, Orlas CP, Parra MW, Caicedo Y, Guzmán M, et al. The critical threshold value of systolic blood pressure for aortic occlusion in trauma patients in profound hemorrhagic shock. J Trauma Acute Care Surg. 2020; 89: 1107-13. Doi: 10.1097/TA.0000000000002935. [ Links ]
27. Feliciano DV. Penetrating cervical trauma. "current concepts in penetrating trauma", IATSIC Symposium, International Surgical Society, Helsinki, Finland, August 25-29, 2013. World J Surg. 2015; 39: 1363-72. Doi: 10.1007/s00268-014-2919-y. [ Links ]
28. Ditzel RM, Anderson JL, Eisenhart WJ, Rankin CJ, DeFeo DR, Oak S, et al. A review of transfusion- And trauma-induced hypocalcemia: Is it time to change the lethal triad to the lethal diamond? J Trauma Acute Care Surg. 2020; 88: 434-9. Doi: 10.1097/TA.0000000000002570. [ Links ]
29. Narrod JA, Moore EE. Selective management of penetrating neck injuries. A prospective study. Arch Surg. 1984; 119(5): 574-8. doi: 10.1001/archsurg.1984.01390170070014. [ Links ]
30. White PW, Walker PF, Bozzay JD, Patel JA, Rasmussen TE, White JM. Management and outcomes of wartime cervical carotid artery injury. J Trauma Acute Care Surg. 2020; 89: S225-30. Doi: 10.1097/TA.0000000000002755. [ Links ]
31. Watson JDB, Houston R 4th, Morrison JJ, Gifford SM, Rasmussen TE. A retrospective cohort comparison of expanded polytetrafluorethylene to autologous vein for vascular reconstruction in modern combat casualty care. Ann Vasc Surg. 2015; 29: 822-9. Doi: 10.1016/j.avsg.2014.12.026. [ Links ]
32. Mandeville Y, Canovai E, Diebels I, Suy R, De Vleeschauwer P. Carotid bifurcation resection and interposition of a polytetrafluorethylene graft (brig) for carotid disease: a retrospective study of 153 consecutive procedures. Ann Vasc Surg. 2015; 29: 1589-97. Doi: 10.1016/j.avsg.2015.05.025. [ Links ]
Recibido: 31 de Marzo de 2021; Revisado: 30 de Abril de 2021; Aprobado: 09 de Junio de 2021











 texto en
texto en 



