Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Acta Medica Colombiana
versão impressa ISSN 0120-2448
Acta Med Colomb vol.48 no.1 Bogotá jan./mar. 2023 Epub 28-Mar-2024
https://doi.org/10.36104/amc.2023.2585
Trabajos originales
Desenlaces clínicos y complicaciones después del cierre percutáneo del foramen oval permeable
aSección de Cardiología, Departamento de Medicina Interna, Universidad de Antioquia
bSección de Cardiología, Departamento de Medicina Interna, Grupo para el Estudio de las Enfermedades Cardiovasculares Universidad de Antioquia. Servicio de Hemodinamia, Unidad Funcional Cardiopulmonar y Vascular Periférica, Jefe Unidad Funcional Cardiopulmonar y Vascular Periférica Hospital Universitario San Vicente Fundación
cSección de Cardiología, Departamento de Medicina Interna, Grupo para el Estudio de las Enfermedades Cardiovasculares Universidad de Antioquia. Servicio de Hemodinamia, Unidad Funcional Integrada Cardiopulmonar y Vascular Periférica Hospital Universitario San Vicente Fundación;
dSección de Cardiología, Departamento de Medicina Interna, Grupo para el Estudio de las Enfermedades Cardiovasculares Universidad de Antioquia. Unidad Funcional Integrada Cardiopulmonar y Vascular Periférica Hospital Universitario San Vicente Fundación
eSección de Cardiología, Departamento de Medicina Interna Universidad de Antioquia;
fServicio de Hemodinamia, Unidad Funcional Cardiopulmonar y Vascular Periférica Hospital Universitario San Vicente Fundación
gSección de Cardiología, Departamento de Medicina Interna, Servicio de Hemodinamia, Grupo para el Estudio de las Enfermedades Cardiovasculares, Coordinador Posgrado Cardiología Clínica y Cardiología Intervencionista Universidad de Antioquia. Unidad Funcional Integrada Cardiopulmonar y Vascular Periférica, Hospital Universitario San Vicente Fundación. Medellín (Colombia).
Introducción:
el foramen oval permeable (FOP) se ha asociado a eventos embólicos sistémicos y la evidencia a favor del cierre viene en aumento. Nuestro objetivo es describir cuáles son los principales desenlaces clínicos y las complicaciones del cierre percutáneo del foramen oval permeable.
Material y métodos:
de manera retrospectiva, se registraron pacientes desde el 1.° enero de 2016 a 1.° septiembre de 2021 que fueron sometidos a cierre percutáneo del FOP. Se evaluaron desenlaces inmediatos (<72 horas), desenlaces clínicos de manera temprana y tardía. Se evaluó la mortalidad intrahospitalaria y durante el seguimiento por registro de historia clínica o llamada telefónica.
Resultados:
se incluyeron 40 pacientes sometidos a cierre percutáneo FOP. Seguimiento medio de 2.3 años, la edad media fue de 43 ± 13.6 años, 7% eran mayores de 60 años, el 72.5% mujeres, el 25% hipertensos, 20% diabetes, 10% historia de migraña. La media de RoPE score fue seis puntos y 50% un puntaje mayor a siete. Del total de casos se presentaron tres (7.5%) eventos adversos graves, cuatro complicaciones inmediatas. En el seguimiento, en 2.5% se presentaron eventos tempranos dado por el desarrollo de fibrilación auricular y 2.5% de eventos tardíos por recurrencia de ACV. No se presentaron muertes de causa neurológica y reportamos supervivencia de 100%.
Discusión:
en nuestra experiencia, destacamos un bajo porcentaje de eventos adversos graves. Un número bajo de eventos inmediatos, tempranos y tardíos con una supervivencia 100% lo que demuestra excelentes resultados para cierre percutáneo de FOP. (Acta Med Colomb 2022; 48. DOI:https://doi.org/10.36104/amc.2023.2585).
Palabras clave: foramen oval permeable; cierre percutáneo; complicaciones
Introduction:
patent foramen ovale (PFO) has been associated with systemic embolic events, and evidence in favor of its closure is increasing. Our objective is to describe the main clinical outcomes and complications of percutaneous closure of patent foramen ovale.
Materials and methods:
patients who underwent percutaneous PFO closure from January 1, 2016, through September 1, 2021, were recorded retrospectively. Immediate outcomes (<72 hours), and early and late-onset clinical outcomes were evaluated. In-hospital and follow-up mortality were evaluated through medical chart reviews or telephone calls.
Results:
forty patients who underwent percutaneous PFO closure were included. There was a mean follow up of 2.3 years, the mean age was 43 ± 13.6 years, 7% were over 60 years old, 72.5% were women, 25% were hypertensive, 20% had diabetes, and 10% had a history of migraines. The mean RoPE score was 6, and 50% had a score greater than 7. Out of all the cases, three (7.5%) had serious adverse events and four had immediate complications. During follow-up, 2.5% had early-onset events consisting of atrial fibrillation and 2.5% had late-onset events due to CVA recurrence. There were no deaths from neurological causes and we reported a 100% survival.
Discussion:
From our experience, we highlight a low percentage of serious adverse events, and a low number of immediate, early and late-onset events, with a 100% survival, showing excellent results for percutaneous PFO closure. (Acta Med Colomb 2022; 48. DOI:https://doi.org/10.36104/amc.2023.2585).
Keywords: patent foramen ovale; percutaneous closure; complications
Introducción
El foramen oval permeable (FOP) es una conexión fetal persistente entre la aurícula derecha y la izquierda causada por el cierre incompleto de septum atrial. Cuando la presión en la aurícula derecha supera la presión en la aurícula izquierda, por ejemplo, con el esfuerzo físico o la maniobra de Valsalva, la sangre derivará de derecha a izquierda. Los estudios de autopsia revelaron que el foramen oval permanece dinámicamente permeable en aproximadamente una cuarta parte de la población general 1. En consecuencia, el FOP representa la anomalía congénita cardíaca más común. De todos los defectos septales, el FOP es la causa del 95% de shunt en los adultos 2,3. En la mayoría de las personas, un FOP permanecerá asintomático de por vida. Sin embargo, desde la primera descripción por Cohnheim y colaboradores en 1877, el FOP se ha ido reconociendo como mediador potencial de la embolia sistémica. En la actualidad, el cierre percutáneo de los defectos septales se ha extendido ampliamente y dada la relativa facilidad para su implantación, se practica ampliamente y en algunos centros ha reemplazado al abordaje quirúrgico 4.
Diferentes publicaciones han demostrado una importante asociación entre el FOP e ictus criptogénico y, aunque en algunos escenarios permanece la controversia, hay datos a favor del cierre percutáneo del FOP 5. Por muchos años nos encontramos sin evidencia de calidad que nos permitirá realizar juicios clínicos de valor ante una incertidumbre razonable, en lo referente al cierre del FOP, y aunque en el momento hay datos alentadores y a favor del cierre percutáneo del FOP, se encuentran algunas publicaciones donde no se obtienen beneficios clínicos netos 6.
En nuestro país, a pesar de que el cierre percutáneo del defecto septal cada vez es más accesible, no hay numerosas descripciones sobre los desenlaces clínicos, las complicaciones presentadas y los beneficiarios de esta intervención, lo cual hace necesario conocer aspectos relacionados con las características específicas de nuestros pacientes. El objetivo de este trabajo es estudiar los resultados inmediatos y de seguimiento a largo plazo de una serie consecutiva de pacientes con FOP cerrado percutáneamente en un centro de referencia terciaria.
Materiales y métodos
Se realizó un estudio observacional y descriptivo de una cohorte retrospectiva de paciente con FOP que de manera consecutiva fueron sometidos a cierre vía percutánea en un centro de referencia terciaria desde el 1.° enero de 2016 a 1.° septiembre de 2021, debido a un accidente cerebrovascular (ACV) criptogénico. El ACV criptogénico se definió como aquel accidente vascular cerebral transitorio o mantenido, cuyo origen etiológico es desconocido o incierto según los datos clínicos y los resultados de las técnicas diagnósticas realizadas, que incluyeron al menos electrocardiograma, estudio Holter de 24 horas, Doppler de vasos del cuello y ecocardiografía y que, adicionalmente, no cumpliera criterio de ACV lacunar (lesiones de pequeño diámetro, no mayor de 15 mm, producido por oclusión en el territorio de distribución de las arterias perforantes del cerebro). Los criterios de inclusión fueron pacientes mayores de 18 años, en quien se realizó cierre de FOP percutáneo en el periodo a estudio.
Se excluyeron aquellos pacientes con historias clínicas incompletas y pacientes que no pudieron contactarse para entrevista, requerida para la identificación de los desenlaces de interés. Se tomó una muestra por conveniencia entre los periodos de tiempo señalados, con el fin de analizar el número total de procedimientos realizados. Se realizó revisión de historias clínicas para identificar las variables de interés general como edad, peso, talla, índice de masa corporal. Se indagó también por antecedentes patológicos, como presencia de tabaquismo, obesidad, hipertensión arterial, diabetes mellitus o hipercolesterolemia. Factores de riesgo adicionales como alcohol y uso de anticonceptivos orales. Se determinaron el número de factores de riesgo cardiovasculares tradicionales, el antecedente de migraña, además las características ecocardiográficas basales como aneurisma del septo interauricular, paso de burbujas en basal, su relación con la maniobra de Valsalva, paso significativo o no de burbujas. Finalmente, variables relacionadas con la intervención como el dispositivo de cierre utilizado y tamaño del defecto interauricular.
Las variables se recolectaron en una base de datos pre-diseñada en Microsoft Excel®, con datos sometidos a doble chequeo para minimizar los errores en la introducción de estos. Para los desenlaces clínicos de seguimiento, se utilizaron los datos registrados en la historia clínica de control, y se realizó una llamada telefónica en la que se preguntaba por el estado vital del paciente a los 30 días y seis meses después del implante del dispositivo. Las características clínicas fueron analizadas individualmente, se evaluó la anatomía compleja, definida para los propósitos de esta publicación, como aneurisma del tabique interauricular, longitud del defecto mayor a 10 mm o paso significativo de burbuja en el basal. Se revisó la puntuación RoPE, una escala de puntuación que ha permitido afrontar el desafío de identificar qué ACV criptogénicos pueden atribuirse a un FOP, y se estratifico el riesgo como probabilidad baja (menor siete puntos) o alta (mayor o igual a siete) 7.
Se evaluaron desenlaces inmediatos (<72 horas) relacionados con el procedimiento, tales como taponamiento cardíaco, fibrilación auricular, reacción alérgica al medio de contraste, trombo intracavitario, embolismo pulmonar, trombosis venosa profunda, hematoma, infección del sitio de punción, fístulas, aneurisma vascular o cierre fallido. También se evaluaron desenlaces clínicos como desarrollo de fibrilación auricular, recurrencia de ACV, mortalidad neurológica o de otra causa de manera temprana y tardía. Para esta publicación definimos complicaciones tempranas aquellos desenlaces clínicos presentados en un periodo inferior a seis meses y tardías como un periodo mayor a este.
Se definieron eventos adversos graves (EAG) como aquellos que resultan en la muerte, requieren hospitalización o prolongación de la hospitalización, son potencialmente mortales, dan como resultado un persistente o significativo discapacidad/incapacidad o resultar en una anomalía congénita/defecto congénito (muerte, sangrado mayor, fibrilación auricular, flutter auricular, dislocación del dispositivo, trombosis del dispositivo, disección aórtica, embolia pulmonar, perforación cardiaca, hematoma en sitio de punción, aneurisma en sitio de punción, shunt residual, endocarditis infecciosas, necesidad de nueva intervención, trombosis venosa profunda o embolismo pulmonar). También se evaluó la mortalidad intrahospitalaria y durante el seguimiento por registro de historia clínica o llamada telefónica. Los dos criterios de valoración de seguridad primarios fueron la mortalidad por todas las causas a los 30 días y la tasa de ACV incapacitante a los 30 días y seis meses. Otras variables incluyen eventos adversos importantes, eventos cardíacos, necesidad de cirugía cardíaca, hemorragia. Los criterios de valoración secundarios de la eficacia fueron la tasa de éxito y las complicaciones. El estudio fue aprobado por el Comité de Ética y Comité Investigación. Todos los procedimientos se realizaron de acuerdo con las directrices institucionales, y el requisito de consentimiento informado no se aplicó debido su diseño retrospectivo.
Se realizó una descripción de las características clínicas y demográficas obtenidas en la historia clínica. Las variables cualitativas se presentan con porcentajes y las variables cuantitativas, con la media y desviación estándar. Las variables cuantitativas se evaluaron con el test Saphiro-Wilk para saber si seguían una distribución normal. Se realizó una exploración con el análisis de Kaplan-Meyer para determinar los valores de supervivencia de la cohorte de pacientes analizada. Se analizaron los resultados de seguridad de los pacientes que se sometieron a un implante, los resultados de eficacia se analizaron para los pacientes que se implantaron con éxito. Todos los análisis estadísticos se realizaron con el uso del software SAS, versión 9.2.
Resultados
En el periodo entre el 1.° enero de 2016 y el 1.° de septiembre de 2021 se realizaron 40 cierres percutáneos de FOP. En esta publicación se incluye la totalidad de los pacientes intervenidos, con dispositivo Amplatzer® en todos los casos (Figura 1). Se obtuvo un seguimiento medio de 2.3 años (mínimo 47 días máximo 5.4 años). Se logró realizar el seguimiento clínico a todos los pacientes. La edad media fue de 43 ± 13.6 años, 7% eran mayores de 60 años, 72.5% mujeres, 25% hipertensos, 20% diabéticos, 10% de los pacientes tenían historia de migraña (Tabla 1). En 75% de los pacientes, la indicación del cierre fue un ACV en el evento índice, 10% historia ACV previo y 12.5% por las características del defecto. La media del puntaje RoPE score fue seis puntos y 50% tenían un puntaje mayor o igual a siete. Anatomía compleja se presentó en 32% de los casos.
Tabla 1 Características de los pacientes.
| Datos generales | Frecuencia | Porcentaje (%) |
|---|---|---|
| Rango de edad | ||
| 18-25 | 4 | 10 |
| 26-35 | 6 | 15 |
| 36-45 | 11 | 27 |
| 46-55 | 9 | 22 |
| 55-65 | 7 | 17 |
| >65 | 3 | 7 |
| Género | ||
| Masculino | 11 | 27.5 |
| Femenino | 29 | 72.5 |
| Antecedentes | ||
| HTA | 10 | 25 |
| DM | 8 | 20 |
| Tabaquismo | 3 | 7,5 |
| Dislipidemia | 2 | 5 |
| Obesidad | 2 | 5 |
| Migraña con aura | 2 | 5 |
| Más de dos factores de riesgo cardiovascular | 8 | 20 |
| Indicación de cierre de FOP | ||
| ACV previo | 4 | 10 |
| ACV índice al momento del cierre | 30 | 75 |
| Accidente isquémico transitorio | 1 | 2.5 |
| Características del defecto | 5 | 12.5% |
| Guía del procedimiento | ||
| Ecocardiograma transesofágico | 39 | 97,5 |
| Fluoroscopia | 40 | 100 |
| Dispositivo utilizado | ||
| Amplatzer® | 40 | 100 |
Del total de casos realizados, se presentaron tres (7.5%) de eventos adversos graves (uno inmediato, uno temprano y uno tardío), cuatro complicaciones inmediatas (10%) (tres cierres fallidos y un aneurisma arteriovenoso en acceso vascular), que representaron el total de los eventos inmediatos. Los cierres fallidos se explicaron por discordancia entre el ecocardiograma previo al procedimiento y la visualización del defecto durante el procedimiento.
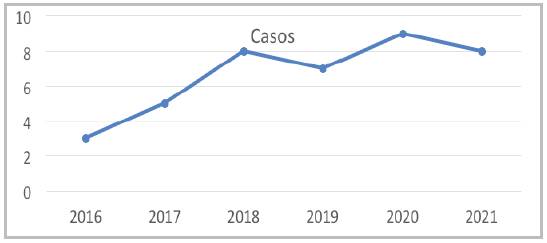
En el seguimiento, en un caso (2.5%) se presentaron eventos tempranos dado por el desarrollo de fibrilación auricular y 2.5% de eventos tardíos por recurrencia de ACV (Figura 2). No se presentaron muertes de causa neurológica durante el seguimiento. La terapia antiplaquetaria más usada fue al egreso fue la combinación de ácido acetil salicílico y clopidogrel en 80% de los casos y evidenciamos durante el seguimiento una supervivencia de 100%.
Discusión
El FOP tiene una alta prevalencia en la población general. Se conoce por los registros de autopsias en Estados Unidos una incidencia de 20-26% y se puede documentar hasta en 50% en pacientes de más de 55 años que han tenido un ACV criptogénico 5,6,8-11.
El 14 de septiembre de 2017 marca un hito importante en la conducta terapéutica de los pacientes con FOP. La revista NEJM realiza tres publicaciones simultáneas que buscaban cambiar la tendencia hacia el cierre percutáneo en adultos menores de 60 años logrando demostrar disminución en la tasa de recurrencia del ACV entre los asignados al cierre del FOP combinado con terapia antiplaquetaria versus los asignados a la terapia antiplaquetaria sola. El número necesario a tratar (NNT) para prevenir un accidente cerebrovascular en cinco años fue de 42 pacientes en el RESPECT, 20 en el CLOSE. Para prevenir un evento en el seguimiento a dos años de 28 pacientes en el REDUCE 12-14. La presencia de FOP ha sido aceptada como una potencial causa de ACV embólicos especialmente en aquellos casos donde se asocia con la presencia de un aneurisma del septum atrial (ASA) 15, en nuestra población el 32% de los pacientes se describen con anatomía compleja y 7% con ASA lo que es mayor a lo descrito en 1% en las series de autopsias y de 2.2% en un estudio de ecocardiografía transesofágica poblacional 16,17. En 12.5% de los casos, la motivación del cierre fueron las características del defecto. En este sentido, Guillaume y colaboradores evaluaron la influencia respectiva del tamaño del FOP y el estado de ASA en la recurrencia del ACV criptogénico.
Los autores agruparon los datos de pacientes individuales de dos estudios observacionales prospectivos y los brazos de tratamiento médico de dos ensayos aleatorizados, en los que se evaluó el tamaño de la derivación y el estado ASA mediante la lectura independiente de imágenes eco-cardiográficas.
De 898 pacientes en esta cohorte, 19.8% tenían ASA con FOP grande, 7.9% ASA con FOP no grande, 44.2% FOP grande sin ASA. Utilizaron un modelo que considera la edad, la hipertensión, el tratamiento antitrombótico y la anatomía del FOP, el ASA se asoció de forma independiente con el accidente cerebrovascular recurrente (índice de riesgo ajustado: 3.27; intervalo de confianza de 95%: 1.82-5.86; p <0.0001), mientras que el FOP grande no lo fue (razón de riesgo ajustada promedio entre los estudios: 1.43; intervalo de confianza de 95%: 0.50-4.03; p=0.50) 18.
Lo que resalta la importancia de las características del FOP a la hora de determinar el cierre, ya que a pesar de la alta prevalencia descrita, la embolia paradójica es rara y por lo general, se asume más de lo que se logra demostrar 19.
Konstantinides y colaboradores en un estudio observational de 139 pacientes que sufrían de embolia pulmonar mayor, demostraron que los pacientes con FOP tenían más probabilidades de morir (44 frente a 13%, p=0.02) y de sufrir un accidente cerebrovascular (13 frente a 2%, p=0.02) o embolia periférica (15 frente a 0%, p=0.01) con la presencia de un FOP emergente como predictor independiente de mortalidad 20.
En Europa, el riesgo anual atribuido a embolia paradójica se ha estimado en 28 por cada 100 000 personas con FOP por año 21. En cuanto a los principales desenlaces, reportamos 7.5% de eventos adversos graves, que se asemeja a los datos del RESPECT 12 que reportó 4.2% de EAG, y dista notablemente de 35% para los investigadores del CLOSE 14 y 23% en el GORE REDUCE 13 en los grupos de intervención. En cuanto a los eventos inmediatos, reportamos 7.5% de cierre fallido y una complicación vascular (2.5%).
Informamos un solo caso de complicaciones tempranas (2.5%) dada principalmente por el desarrollo de fibrilación auricular en los primeros seis meses. En los grandes ensayos clínicos la tasa de fibrilación auricular fue mayor en el grupo de cierre del FOP que en el grupo de antiagregantes plaquetarios; 6.6% en el REDUCE, 3% en el RESPECT, 4.6% en el CLOSE, y 2.9% en el PC trial 10,12-14 y solo dos casos en el DEFENSE-PFO 22. En nuestra cohorte, en el seguimiento, el ACV recurrente se presentó en un caso (2.5%) como evento tardío (>6 meses). En el RESPECT, la recurrencia de causa indeterminada ocurrió en 10 pacientes en el grupo de cierre del FOP y en 23 pacientes en el grupo de terapia médica (cociente de riesgo, 0.38; IC del 95%, 0.18-0.79; p=0.007) 12.
En el grupo de investigadores del CLOSE, no se produjo ningún accidente cerebrovascular entre los 238 pacientes del grupo de cierre del FOP, mientras que el accidente cerebro-vascular se produjo en 14 de los 235 pacientes del grupo de antiagregación solo (cociente de riesgos instantáneos, 0.03; intervalo de confianza de 95%, 0 hasta 0.26; p<0,001) 14. En GORE REDUCE la incidencia de nuevos infartos cerebrales fue 18 pacientes (4.7%) en el grupo intervención frente a 19 pacientes (10.7%) en el de manejo medico; riesgo relativo, 0.44; IC del 95%, 0.24 - 0.81; p=0.02) (13) (Tabla 2).
Tabla 2 Eventos adversos serios comparado por ensayos clínicos.
| Desenlace | Nuestra experiencia (40 casos) (%) | RESPEC trial grupo intervención (499) (%) | CLOSE trial grupo intervención (238) (%) | GORE REDUCE grupo intervención (441) (%) |
|---|---|---|---|---|
| Eventos adversos serios totales | 7.5 | 4.2 | 35 | 23 |
| Fibrilaciónflutter auricular | 2.5 | 3 | 4.6 | 6.6 |
| ACV recurrente | 2.5 | 2 | 0 | 4.7 |
Las principales limitaciones de nuestro estudio incluyen su naturaleza retrospectiva, el uso de una muestra no aleatorizada, un tamaño de muestra pequeño, la falta de un grupo control. Utilizamos los registros ecocardiográficos por historia clínica sin hacer una nueva evaluación de las imágenes para la categorización de los pacientes.
Las definiciones de los hallazgos ecocardiográficos no estaban predefinidos. Por ejemplo, las definiciones de aneurisma del septum interauricular varían ampliamente en la literatura (10 a 15 mm de curvatura total, 10 a 15 mm en una dirección u otra, etc.). La evaluación de complicaciones tempranas y tardías se llevó a cabo por llamada telefónica en la mayoría de los casos. Se requieren más estudios para establecer resultados a largo plazo en una población de pacientes más grande.
Conclusiones
Los últimos ensayos clínicos aleatorizados han demostrado beneficio del cierre percutáneo de FOP en pacientes con eventos cerebrovascular.es criptogénicos. En nuestra experiencia, hemos observado un bajo porcentaje de complicaciones inmediatas, las que se describen fueron principalmente relacionadas con el acceso vascular. En el seguimiento una baja tasa de eventos tempranos y tardíos y describimos una supervivencia 100% durante el seguimiento.
References
1. Hagen PT, Scholz DG, Edwards WD. Incidence and Size of Patent Foramen Ovale During the First 10 Decades of Life: An Autopsy Study of 965 Normal Hearts. Mayo Clin Proc. 1984;59(1):17-20. doi:10.1016/S0025-6196(12)60336-X [ Links ]
2. Staubach S, Steinberg DH, Zimmermann W, et al. New onset atrial fibrillation after patent foramen ovale closure. Catheter Cardiovasc Interv Off J Soc Card Angiogr Interv. 2009;74(6):889-895. doi:10.1002/ccd.22172 [ Links ]
3. Meier B, Frank B, Wahl A, Diener HC. Secondary stroke prevention: patent foramen ovale, aortic plaque, and carotid stenosis. Eur Heart J. 2012;33(6):705-713. doi:10.1093/eurheartj/ehr443 [ Links ]
4. Berger F, Ewert P, Bjornstad PG, et al. Transcatheter closure as standard treatment for most interatrial defects: experience in 200 patients treated with the Amplatzer Septal Occluder. Cardiol Young. 1999;9(5):468-473. doi:10.1017/s1047951100005369 [ Links ]
5. Khairy P, O'Donnell CP, Landzberg MJ. Transcatheter Closure versus Medical Therapy of Patent Foramen Ovale and Presumed Paradoxical Thromboemboli. Ann Intern Med. 2003;139(9):753-760. doi:10.7326/0003-4819-139-9-200311040-00010 [ Links ]
6. Furlan AJ, Reisman M, Massaro J, et al. Closure or Medical Therapy for Cryptogenic Stroke with Patent Foramen Ovale. N Engl J Med. 2012;366(11):991-999. doi:10.1056/NEJMoa1009639 [ Links ]
7. Kent DM, Ruthazer R, Weimar C, et al. An index to identify stroke-related vs incidental patent foramen ovale in ciyptogenic stroke. Neurology. 2013;81(7): 619625. doi:10.1212/WNL.0b013e3182a08d59 [ Links ]
8. Hagen PT, Scholz DG, Edwards WD. Incidence and size of patent foramen ovale during the first 10 decades of life: an autopsy study of 965 normal hearts. Mayo Clin Proc. 1984;59(1): 17-20. doi:10.1016/s0025-6196(12)60336-x [ Links ]
9. Knobloch W, Schlesinger A, Jacksch R. Multiple paradoxe Embolien bei of-fenem Foramen ovale. DMW - Dtsch Med Wochenschr. 2001;126(24):717-721. doi:10.1055/s-2001-15031 [ Links ]
10. Meier B, Kalesan B, Mattle HP, et al. Percutaneous Closure of Patent Foramen Ovale in Cryptogenic Embolism. N Engl J Med. 2013;368(12): 1083-1091. doi:10.1056/NEJMoa1211716 [ Links ]
11. Lamy C, Giannesini C, Zuber M, et al. Clinical and Imaging Findings in Cryptogenic Stroke Patients With and Without Patent Foramen Ovale. Stroke. 2002;33(3):706-711. doi:10.1161/hs0302.104543 [ Links ]
12. Saver JL, Carroll JD, Thaler DE, et al. Long-Term Outcomes of Patent Foramen Ovale Closure or Medical Therapy after Stroke. N Engl J Med. 2017;377(11): 10221032. doi:10.1056/NEJMoa1610057 [ Links ]
13. Søndergaard L, Kasner SE, Rhodes JF, et al. Patent Foramen Ovale Closure or Antiplatelet Therapy for Cryptogenic Stroke. N Engl J Med. 2017;377(11): 10331042. doi:10.1056/NEJMoa1707404 [ Links ]
14. Mas JL, Derumeaux G, Guillon B, et al. Patent Foramen Ovale Closure or Anticoagulation vs. Antiplatelets after Stroke. N Engl J Med. 2017;377(11): 10111021. doi:10.1056/NEJMoa1705915 [ Links ]
15. Overell JR, Bone I, Lees KR. Interatrial septal abnormalities and stroke: A metaanalysis of case-control studies. Neurology. 2000;55(8):1172-1179. doi:10.1212/WNL.55.8.1172 [ Links ]
16. Pearson AC, Nagelhout D, Castello R, Gomez CR, Labovitz AJ. Atrial septal aneurysm and stroke: a transesophageal echocardiographic study. J Am Coll Cardiol. 1991;18(5):1223-1229. doi:10.1016/0735-1097(91)90539-l [ Links ]
17. Agmon Y, Khandheria BK, Meissner I, et al. Frequency of Atrial Septal Aneurysms in Patients With Cerebral Ischemic Events. Circulation. 1999; 99(15): 19421944. doi:10.1161/01.CIR.99.15.1942 [ Links ]
18. Turc G, Lee JY, Brochet E, et al. Atrial Septal Aneuiysm, Shunt Size, and Recurrent Stroke Risk in Patients With Patent Foramen Ovale. J Am Coll Cardiol. 2020;75(18):2312-2320. doi:10.1016/j.jacc.2020.02.068 [ Links ]
19. Meier B, Lock JE. Contemporary management of patent foramen ovale. Circulation. 2003;107(1):5-9. doi:10.1161/01.cir.0000046073.34261.c1 [ Links ]
20. Konstantinides S, Geibel A, Kasper W, Olschewski M, Blümel L, Just H. Patent foramen ovale is an important predictor of adverse outcome in patients with major pulmonary embolism. Circulation. 1998;97(19):1946-1951. doi:10.1161/01.cir.97.19.1946 [ Links ]
21. Kraywinkel K, Jauss M, Diener HC, Weimar C. [Patent foramen ovale, atrial septum aneurysm, and stroke. An examination of the status of recent evidence]. Nervenarzt. 2005;76(8):935-942. doi:10.1007/s00115-004-1874-5 [ Links ]
22. Lee PH, Song JK, Kim JS, et al. Cryptogenic Stroke and High-Risk Patent Foramen Ovale: The DEFENSE-PFO Trial. J Am Coll Cardiol. 2018;71(20):2335-2342. doi:10.1016/j.jacc.2018.02.046 [ Links ]
Recibido: 23 de Febrero de 2022; Aprobado: 22 de Julio de 2022











 texto em
texto em