Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Colombian Journal of Anestesiology
versão impressa ISSN 0120-3347
Rev. colomb. anestesiol. vol.46 no.1 Bogotá jan./mar. 2018
https://doi.org/10.1097/cj9.0000000000000016
REPORTE DE CASO
Manejo perioperatorio de paciente en EGMO-VA para cirugía no cardiaca. Reporte de caso
a Department of Anesthesia and Perioperative Medicine, University of Western Ontario, University Hospital, London, Ontario, Canada
b Department of Anesthesia and Perioperative Medicine, University of McMaster, Hamilton, Ontario, Canada
La frecuencia del uso de oxigenación por membrana extracorpórea (ECMO) en adultos ha aumentado en los últimos años, con un mayor número de cirugías no cardíacas urgentes en pacientes en ECMO. La oxigenación por membrana extracorpórea veno-arterial (VA-ECMO por su sigla en inglés) es una adaptación de la técnica de circulación extracorpórea convencional implementada para el soporte cardiopulmonar prolongado. La VA-ECMO es una estrategia de rescate probada para pacientes con paro cardíaco que no responden o son resistentes a la reanimación cardiopulmonar convencional. Este soporte mecánico es una terapia puente en pacientes con arritmias cardíacas refractarias que tienen una mala respuesta a la desfibrilación y a los medicamentos antiarrítmicos. Este reporte de caso propone el manejo anestésico perioperatorio de estos pacientes.
Palabras clave: Oxigenación por Membrana Extracorpórea; Taquicardia Ventricular; Anestesia; Hemorragia; Paro cardíaco
The frequency of extracorporeal membrane oxygenation (ECMO) use in adults has increased in recent years with an increased number of urgent noncardiac surgeries in adults on ECMO. Veno-arterial ECMO (VA-ECMO) is an adaptation of conventional cardiopulmonary bypass technique implemented for prolonged cardiopulmonary support. VA-ECMO is a proven rescue strategy for patients with cardiac arrest who are unresponsive or resistant to conventional cardiopulmonary resuscitation. This mechanical support is a bridging therapy in patients with refractory cardiac arrhythmias who have a poor response to defibrillation and anti-arrhythmic medications. This case report proposes the perioperative anesthetic management of these patients.
Keywords: Extracorporeal Membrane Oxygenation; Tachycardia; Ventricular; Anesthesia; Hemorrhage; Heart Arrest
Introducción
El paro cardíaco es un problema de salud pública, considerando que las tasas de supervivencia siguen siendo muy bajas pese al acceso temprano a atención avanzada tanto prehospitalaria como de urgencia, y a la disponibilidad de un mejor tratamiento.1 La frecuencia con la cual se usa ECMO en los adultos ha aumentado en años recientes,2,3 razón por la cual veremos un mayor número de cirugías no cardíacas urgentes en adultos en ECMO. La oxigenación por membrana extracorpórea venoarterial (VA-ECMO) es una adaptación de las técnicas convencionales de circulación extracorpórea utilizadas para soporte cardiopulmonar prolongado y se puede implementar mediante canulación intra o extratorácica.4 La oxigenación por membrana extracorpórea ha demostrado ser una estrategia de rescate para pacientes con paro cardíaco que no responden a la reanimación cardiopulmonar convencional.5 Sirve de puente en pacientes con arritmias cardíacas refractarias que no responden bien a la desfibrilación ni a los medicamentos antiarrítmicos.6-8
Presentamos el caso de un paciente en VA-ECMO sometido a múltiples cirugías no cardíacas urgentes y proponemos varios aspectos que se deben considerar para el manejo perioperatorio de los pacientes en ECMO. Se obtuvo el consentimiento informado.
Caso
Paciente masculino de 56 años de edad (estatura 168 cm, masa 79 kg) quien sufre un paro cardíaco fuera del hospital y es desfibrilado por un espectador una vez debido a fibrilación ventricular (FV), logrando el retorno espontáneo de la circulación. El electrocardiograma mostró un gran infarto anterior con elevación del segmento ST. El paciente fue llevado directamente a hemodinamia donde se realizó la revascularización percutánea con angioplastia de la coronaria descendente anterior izquierda y se insertó un balón de contrapulsación intraaórtico. El ventriculograma mostró una fracción de eyección del 30%. Había signos de enfermedad de tres vasos por lo que el paciente se llevó de emergencia a una cirugía de puentes coronarios. Posteriormente se lo trasladó a la unidad de cuidados intensivos (UCI). La recuperación postoperatoria procedió sin novedades, el paciente fue extubado y se retiró la bomba de balón intraaórtico, observándose un paciente alerta, orientado y sin ningún déficit neurológico aparente. Tres días después se lo trasladó al piso pero posteriormente desarrolló fibrilación auricular rápida con una frecuencia ventricular de 200, tratada con metoprolol y amiodarona. Más adelante presentó FV pero se logró el retorno espontáneo de la circulación tras la reanimación cardiopulmonar (RCP). El paciente fue llevado nuevamente a la UCI, intubado y sedado.
El paciente tuvo episodios repetidos de FV y fue desfibrilado unas 20 a 25 veces. Recibió numerosos bolos de amiodarona y se le inició infusión de lidocaína con un bolo de procainamida. Se reinsertó una bomba de balón intraaórtico al lado de la cabecera. No presentó cambios agudos del segmento ST mientras estaba en ritmo sinusal y las enzimas cardíacas comenzaron a bajar. No hubo evidencia de preexcitación. Se hicieron ecocardiogramas transtorácicos y transesofágicos al lado de la cama, los cuales no mostraron alteración del movimiento regional. Electrofisiología consideró que la arritmogenicidad se debía a la injuria del miocardio y no a un nuevo infarto agudo. Se realizó ablación ventricular con la esperanza de manejar el ritmo y evitar un trasplante de corazón. Inicialmente el paciente al parecer estuvo bien sin los medicamentos antiarritmogénicos durante el despertar gradual. Infortunadamente, presentó una nueva tormenta eléctrica intratable con taquicardia ventricular (TV) y FV polimórfica, la cual no respondió a los intentos de cardioversión y desfibrilación. Se realizó RCP durante una hora y se hizo evidente que el paciente necesitaría soporte circulatorio mecánico para sobrevivir. Se planeó evaluar el estado neurológico y de los órganos del paciente, al igual que la indicación para un trasplante de corazón en los siguientes días. Se informó a la familia de la situación. Durante el proceso de la reanimación cardiopulmonar y tras obtener el consentimiento de la familia, se hizo la canulación periférica para VA-ECMO, la cual se cambió posteriormente por una canulación central.
Al segundo día del postoperatorio, después de la colocación del VA-ECMO, fue necesario realizar una valoración con ecografía abdominal focalizada y tomo-grafía computarizada (TAC) abdominal debido a un descenso significativo de la hemoglobina, encontrándose laceraciones esplénicas y extravasación arterial, las cuales se pensó eran secundarias a las compresiones torácicas vigorosas realizadas el día de la inserción de la ECMO. Posteriormente falló la embolización endovascular de la arteria esplénica proximal y fue necesaria una transfusión de glóbulos rojos empaquetados, plasma fresco congelado y esplenectomía de emergencia.
En el preoperatorio, los electrolitos, los estudios de coagulación y el fibrinógeno eran normales, con la excepción de una trombocitopenia leve. Los signos vitales eran tranquilizadores: presión arterial invasiva (PA) 130/ 70, frecuencia cardíaca (FC) 90latidos/min, saturación de oxígeno 98%, ritmo sinusal. Todavía estaban presentes las cánulas arterial y venosa central de la cirugía anterior, lo mismo que el tubo endotraqueal. No fue necesario administrar vasconstrictores ni inotrópicos. Una vez en el quirófano se conectaron los monitores acostumbrados y se prepararon las paletas de desfibrilación externa. Se dio comienzo a la anestesia general y la analgesia, tituladas de acuerdo con el índice biespectral.
El ritmo cardíaco permaneció estable durante toda la intervención; hacia el final del cierre, el paciente presentó salvas de TV a pesar de unos resultados normales de electrolitos y gases arteriales. Se administraron lidocaína y procainamida pero, en últimas, fue necesario proceder con múltiples desfibrilaciones. La presión arterial media se mantuvo en 50-80 mmHg durante todo el caso mediante una VA-ECMO efectiva, y las velocidades de flujo se mantuvieron en 4-5 L/min, a pesar de un ritmo no perfusivo. El tiempo operatorio fue de 1 hora y el paciente se trasladó sin novedades a la unidad de cuidados intensivos.
Al día siguiente, en vista de una TV refractaria y sangrado persistente, un nuevo TAC reveló un hematoma de gran tamaño en el lecho esplénico con persistencia de extravasación. Se indicó la transfusión de 2 unidades de glóbulos rojos empaquetados y llevar al paciente nuevamente a cirugía para exploración. Se indicó ecocardiografía transesofágica para evaluar la función miocárdica y descartar un trombo intracavitario. Durante la exploración se hizo la evacuación de un gran hematoma del lecho esplénico, seguida de empaquetamiento del cuadrante superior izquierdo. La ecocardiografía transesofágica reveló dilatación moderada del ventrículo izquierdo, disfunción severa global del ventrículo izquierdo y el ventrículo derecho, disquinesia septal, las cánulas de ECMO en posición correcta, y un pequeño derrame pericárdico. El tiempo operatorio fue corto y el paciente se llevó de vuelta a cuidados intensivos.
Fue necesario realizar otras intervenciones quirúrgicas para retirar el empaquetamiento abdominal, hacer el cierre de la herida y, posteriormente, para controlar una hemorragia epiploica. Heparinizado para la ECMO, el paciente se mantuvo con la infusión hasta cuatro horas antes de la cirugía. El ritmo cardíaco permaneció estable, salvo por contracciones ventriculares prematuras. El paciente se devolvió a cuidados intensivos después de cada intervención. Finalmente, el paciente se sometió a trasplante de corazón y sobrevivió hasta el alta hospitalaria.
Discusión
La oxigenación por membrana extracorpórea veno-arterial se está utilizando cada vez más en la población adulta como medida temporal de soporte cardiorrespiratorio mecánico.7,9 Este manejo exige necesariamente la participación de un grupo multidisciplinario y hasta se recomienda contar con un médico entrenado en ecocardiografía.7 Es esencial la coordinación de todo el grupo multidisciplinario durante los traslados hacia y desde la sala de cirugía.
Los procedimientos no cardíacos realizados en pacientes en ECMO por lo general son de carácter emergente o urgente. Estos pacientes son más susceptibles a la hemorragia y las colecciones pericárdicas debido a la anticoagulación sistémica,7 y todo procedimiento invasivo se asocia con un mayor riesgo de mortalidad secundaria a la anticoagulación.10 Por consiguiente, es necesario confirmar la disponibilidad de hemoderivados, utilizar estrategias de conservación de sangre como el salvador de células, y contar con una vía endovenosa excelente.
Antes de todo procedimiento invasivo se debe contar con un estudio de coagulación, un cuadro hemático completo, electrolitos, y además optimizar el estado de volumen.10 Las metas son un tiempo activado de coagulación de 160-180 segundos, plaquetas de >100,000/mm, y fibrinógeno de 150-300 mg/dL.10
Por lo general se acepta que los parches de desfibrilador son obligatorias en pacientes con una alta probabilidad de arritmia inestable. Esto incluye su uso en cuidados intensivos, durante los traslados y durante el tiempo de permanencia en la sala de cirugía. Lo ideal es asignar la función de cargar y descargar el dispositivo a una persona en particular en todo momento, a fin de evitar confusión y mejorar la coordinación durante las crisis. Sin embargo, los pacientes en ECMO pueden tolerar mejor la TV y la FV, lo cual hace que su indicación sea como terapia de rescate en caso de tormenta eléctrica.
La VA-ECMO permite la perfusión sistémica y miocárdica al aportar sangre oxigenada a la aorta. Sin embargo, cualquier sangre que escape por la cánula venosa puede atravesar el pulmón, el cual se debe ventilar y oxigenar mediante una estrategia conservadora y protectora. De no oxigenarse esa sangre puede suceder que pase sangre desoxigenada a la aorta y de allí a las coronarias o los vasos de la cabeza, dependiendo del desempeño del miocardio en ese momento. Los parámetros de la ventilación deben mantenerse lo mismo que en la UCI con el propósito de mantener baja la presión pico de la vía aérea (<35 cmH2O), la presión meseta por debajo de 25 cmH2O, la frecuencia respiratoria en 10 respiraciones/minuto, la presión positiva al final de la espiración por debajo de 10 cmH20, y la FiO 2 en menos de 0,4.10 La ECMO permite una reducción del volumen corriente a fin de limitarlas presiones meseta a un rango ultraprotector del pulmón de <6 mL/kg de peso corporal predicho o incluso <4 mL/kg de peso corporal predicho.11 Los anteriores parámetros serán diferentes en caso de dificultad respiratoria aguda.
Los exámenes ecocardiográficos no se utilizan de rutina en los casos no cardíacos, pero en caso de hacerlo es importante descartar la presencia de un trombo dentro de la cánula que pueda estar obstruyendo el flujo sanguíneo en el orificio de la cánula de flujo.7,12 Esto se puede evaluar con 2D e interrogación con Doppler color y de onda pulsada.7,12 En general, es esencial el monitoreo y la evaluación del tamaño de las cámaras de corazón, la apertura intermitente de la válvula aórtica, y descartar la presencia de trombos intracavitarios en estados de bajo gasto cardíaco. Es necesario descartar insuficiencia aórtica y guiar la respuesta a los líquidos. Es importante anotar que el ecocardiograma transesofágico requiere más cuidado debido a la probabilidad de tener que repetir los exámenes en el paciente anticoagulado; el transductor lo debe insertar el operador de mayor experiencia y se debe evitar la manipulación innecesaria del mismo. Guiar el transductor por videolaringoscopia puede facilitar una inserción más suave en pacientes con edema significativo o riesgo de sangrado.13
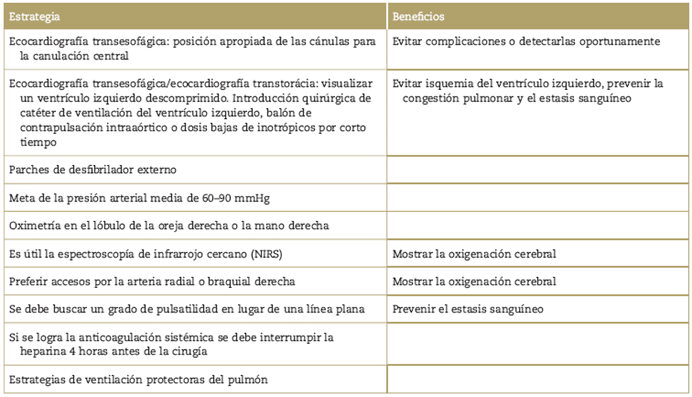
Las cánulas de ECMO pueden limitar la exposición de la cavidad abdominal o torácica y es esencial que el grupo quirúrgico asegure las líneas para evitar un desplazamiento catastrófico de una línea o un daño a un vaso. En la Tabla 1 aparecen algunas de las estrategias perioperatorias utilizadas en los casos de VA-ECMO.14
Para todo traslado, el paciente debe estar tranquilo e inmóvil, para lo cual podrá necesitarse sedación y bloqueo neuromuscular. Dependiendo de la duración prevista del traslado, es preciso considerar la disponibilidad de tanques de oxígeno adicionales, batería o fuente de energía para la bomba de ECMO, manivelas manuales, componentes del circuito y hemoderivados.10,15 Aunque poco comunes, se han reportado complicaciones tales como fallas eléctricas, fugas en las mangueras del circuito, rotura del circuito, trombosis de la membrana del oxigenador, hipercapnia e hipoventilación.10,15
El uso de ECMO en adultos ha aumentado en años recientes y no hay duda de que cada vez se practicarán más cirugías no cardíacas urgentes en esta población adulta. Este caso ilustra algunas de las muchas dificultades que pueden presentarse o repetirse durante la atención de este tipo de pacientes y nuestro enfoque para manejar esos riesgos.
Protección de personas y animals
Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos
Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
REFERENCIAS
1. Zhao Y, Xing J, Du Z, et al. Extracorporeal cardiopulmonary resuscitation for adults patients who underwent post-cardiac surgery. Eur J Med Res 2015;20:83. [ Links ]
2. Douflé G, Roscoe A, Billia F, et al. Echocardiography for adult patients supported with extracorporeal membrane oxygenation. Crit Care 2015;19:326. [ Links ]
3. Taghavi S, Jayarajan SN, Mangi AA, et al. Examining noncardiac surgical procedures in patients on extracorporeal membrane oxygenation. ASAIO J 2015;61:520-525. [ Links ]
4. Chauhan S, Subin S. Extracorporeal membrane oxygenation, an anesthesiologist's perspective: physiology and principles. Part 1. Ann Card Anaesth 2011;14:218-229. [ Links ]
5. Chen CY, Tsai J, Hsu TY, et al. ECMO used in a refractory ventricular tachycardia and ventricular fibrillation patient: a national case-control study. Medicine (Baltimore) 2016;95:e3204. [ Links ]
6. Yen CF, Wang CH, Tsai PR, et al. Use of extracorporeal membrane oxygenation to rescue patients with refractory ventricular arrhythmia in acute myocardial infarction. Medicine (Baltimore) 2015;94:e1241. [ Links ]
7. Tsai FC, Wang YC, Huang YK, et al. Extracorporeal life support to terminate refractory ventricular tachycardia. Crit Care Med 2007;35:1673-1676. [ Links ]
8. Cohen MI, Gaynor JW, Ramesh V, et al. Extracorporeal membrane oxygenation for patients with refractory ventricular arrhythmias. J Thorac Cardiovasc Surg 1999;118:961-963. [ Links ]
9. Pozzi M, Banfi C, Grinberg D, et al. Veno-arterial extracorporeal membrane oxygenation for cardiogenic shock due to myocarditis in adult patients. J Thorac Dis 2016;8:E495-E502. [ Links ]
10. Chauchan S, Subin S. Extracorporeal membrane oxygenation: an anesthesiologist's perspective - Part 2: clinical and technical consideration. Ann Card Anaesth 2012;15:69-82. [ Links ]
11. Marhong JD, Munshi L, Destky M, et al. Mechanical ventilation during extracorporeal life support (ECLS): a systematic review. Intensive Care Med 2015;41:994-1003. [ Links ]
12. Ranasinghe AM, Peek GJ, Roberts N, et al. The use of trans-esophageal echocardiography to demonstrate obstruction of venous drainage cannula during ECMO. ASAIO J 2004;50:619-620. [ Links ]
13. Kim MK, Park SW, Sim Y, et al. Use of a McGrath Video-laryngoscope to assist transesophageal echocardiography probe insertion in anesthetized patients. J Cardiothorac Vasc Anesth 2015;29:e16-e17. [ Links ]
14. Sangalli F, Patroniti N, Pesenti A. ECMO - Extracorporeal Life Support in Adults. Springer-Verlag Italia, Milan:2014. [ Links ]
15. Foley DS, Pranikoff T, Younger JG, et al. A review of 100 patients transported on extracorporeal life support. ASAIO J 2002;48:612-619. [ Links ]











 texto em
texto em