Introducción
El mieloma múltiple (MM) es una proliferación clonal de células plasmáticas que producen una inmunoglobulina monoclonal y cadenas livianas libres. Representa el 10% de todas las enfermedades malignas hematológicas1 y se asocia con una morbilidad significativa debido a la destrucción del hueso por infiltración de células plasmáticas que genera dolor y fracturas, además del daño en otros órganos como el riñón por exceso de cadenas ligeras2.
El enfoque terapéutico ha cambiado a lo largo del tiempo con la introducción de nuevos regímenes de quimioterapia y el trasplante de médula ósea. Cuando se compara la quimioterapia sola con la quimioterapia intensificada seguida de trasplante de células madre hematopoyéticas (TCMH), esta última estrategia ha demostrado mayores tasas de supervivencia libre de progresión y supervivencia global3,4.
En este estudio se presentan los desenlaces de pacientes con mieloma múltiple llevados a trasplante autólogo en los últimos 9 años en un centro de atención de alta complejidad ubicado en el suroccidente colombiano.
Metodología
Se incluyeron pacientes con diagnóstico de mieloma múltiple llevados a TCMH autólogo, entre enero de 2008 y diciembre de 2016 en la Fundación Valle del Lili. La recolección de datos se realizó después de la aprobación por el comité de ética del hospital.
Las células madre fueron obtenidas de sangre periférica, luego de movilización con filgrastim (5-10 mcg/kg de peso) o ciclofosfamida (2-4g/m2) más filgrastim, y recolectadas hasta un mínimo de 2 millones de células CD34+ / Kg de peso.
El régimen de acondicionamiento consistió en melfalán 200 mg/m2 o 140 mg/m2 en pacientes con insuficiencia renal y la infusión de las células previamente criopreservadas. Todos los pacientes recibieron filgrastim 5 -10mg/kg/día desde el séptimo día después del trasplante hasta la recuperación de neutrófilos.
Los pacientes recibieron profilaxis antiinfecciosa, según el protocolo institucional.
La estadificación se llevó a cabo de acuerdo con los criterios Durie Salmon5. La respuesta fue evaluada según los criterios del International Myeloma Working Group (IMWG por sus siglas en inglés) con la información pretrasplante y nuevamente a los tres meses postrasplante6.
El injerto de neutrófilos se definió como el primer día a partir de un conteo de neutrófilos >500 cel/µL durante tres días consecutivos. El injerto de plaquetas se definió como el primer día en que el recuento de plaquetas fue >20x 103/uL durante tres días consecutivos sin soporte transfusional.
Se realizó un análisis estadístico descriptivo para todas las variables consideradas en el análisis. Las variables categóricas se resumen en proporciones y las variables continuas se expresan como mediana con su rango intercuartil (RIC).
La supervivencia global se definió como la probabilidad de supervivencia independientemente del estado de la enfermedad y la supervivencia libre de progresión como la probabilidad de estar vivo y sin recaída. El análisis de supervivencia se realizó con el método Kaplan-Meier y las comparaciones en los subgrupos de interés se hicieron con log-rank test y el cálculo de los intervalos de confianza. Todos los análisis se realizaron en el software estadístico STATA 12.
Resultados
En el periodo de estudio se hicieron 103 trasplantes de progenitores autólogo en pacientes con diagnóstico de mieloma múltiple. La mediana de seguimiento fue 24 meses RIC 11,6-43,6. Las características basales se muestran en la tabla 1. La mediana de edad al momento del trasplante fue 57 años (RIC 51-62 años). El subtipo de inmunoglobulina secretada más frecuente fue IgG en el 75% de los casos, seguido por el IgA en un 18%, no secretor en un 5% y oligosecretor con el 2%.
Tabla 1 Características basales y del trasplante.

VTD: bortezomib- talidomida-dexametasona, DVDox: dexametasona, bortezomib, doxorubicina, VRD: bortezomiblenalidomida-dexametasona, CyBorD: Ciclofosfamidabortezomib-dexametasona, VD: bortezomib-dexametasona, RD: talidomida-dexametasona, VT: bortezomib- talidomida.
El estadio Durie Salmon en la mayoría fue IIIA (43,7%). En cuanto al estatus de la enfermedad antes del trasplante: el 31% de los pacientes estaban en muy buena respuesta parcial, el 25,2% en respuesta completa, el 19,4% en respuesta parcial, el 10,7% con enfermedad progresiva, el 6,8% con enfermedad estable, el 2,9% en respuesta completa estricta y en el 3,9% de los pacientes no se encontró el reporte del estado de enfermedad.
La mediana de células CD34 + que fueron infundidas fue de 7x106 /kg de peso corporal (rango 2-33x106 /kg). La dosis de melfalan se redujo a 140 mg/m2 en 14 pacientes por antecedente de insuficiencia renal. Todos los pacientes lograron injertar y la mediana de injerto para neutrófilos y plaquetas fue de 12 días.
La respuesta postrasplante fue evaluada únicamente en 89 pacientes por pérdida de seguimiento y la evaluación se realizó al día 100 en la mayoría de los casos. Se encontró que el 33% de los pacientes estaba en muy buena respuesta parcial posterior al trasplante, el 25% en respuesta completa estricta, el 22% en respuesta completa, el 12% respuesta parcial y el 8% en enfermedad progresiva o recaída.
Posterior al trasplante: a 52 pacientes (50,5%) se les suministró terapia de mantenimiento (los medicamentos quimioterapéuticos usados se presentan en la tabla 2), cinco pacientes se les administro terapia de consolidación, cuatro pacientes recibieron VRD (bortezomib, lenalidomida, dexametasona) y un paciente recibió VTD (bortezomib, talidomida, dexametasona).
Tabla 2 Respuesta postrasplante.
| Característica | n(%) |
| Respuesta postrasplante, n (%) | n = 89 |
| Respuesta completa estricta | 21 (23,6) |
| Respuesta completa | 20 (22) |
| Respuesta parcial muy buena | 30 (33,7) |
| Respuesta parcial | 11 (12,3) |
| Enfermedad progresiva | 7(8) |
| Tratamiento de mantenimiento, n (%) | N = 103 |
| Lenalidomida | 12 (12) |
| Talidomida | 25 (24) |
| Bortezomib | 15 (14) |
| Tratamiento de consolidación, n (%) | 5 (4,9) |
| VRD | 4(4,1) |
| VTD | 1 (1) |
VRD: bortezomib- lenalidomida-dexametasona, VTD: bortezomib- talidomida-dexametasona.
Un paciente falleció antes del día 100 posterior al trasplante asociado a sepsis por pseudomona aeruginosa multiresistente. La supervivencia global a 5 años fue del 71% (fig. 1) y la supervivencia libre de progresión a 5 años fue del 40% (fig. 2).
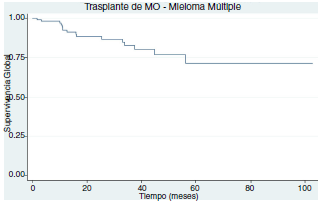
Figura 1 Supervivencia global en receptores de trasplante autólogo de células madre hematopoyéticas con mieloma múltiple.
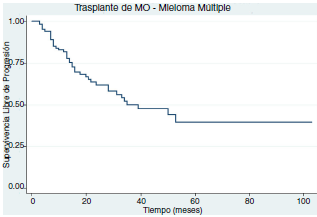
Figura 2 Supervivencia libre de progresión en receptores de trasplante autólogo de células madre hematopoyéticas con mieloma múltiple.
La supervivencia global para los pacientes con mantenimiento y sin mantenimiento a los 5 años fue del 61% (IC 95%:39-78) y del 90% (IC 95%: 75-96), respectivamente (p = 0,1327).
La supervivencia libre de progresión para los pacientes con mantenimiento y sin mantenimiento a los 5 años fue del 37% (IC 95%: 21-55) y del 36% (IC 95%: 10-65) (p = 0,9831).
La supervivencia global para los pacientes con respuesta completa y respuesta completa estricta pretrasplante fue del 76% (IC 95%: 46-91) a los 5 años, para el grupo de muy buena respuesta parcial y respuesta parcial fue del 67% (IC 95%: 42-83) (p = 0,5293).
La supervivencia libre de progresión para los pacientes con respuesta completa y respuesta completa estricta pre-trasplante fue del 55% (IC 95%: 27-76) a los 5 anos, para el grupo de muy buena respuesta parcial y respuesta parcial fue del 28% (IC 95%: 11-48) p = 0,0823.
Discusión
El trasplante autólogo de células madre hematopoyéticas es una estrategia que se asocia con mejores tasas de respuesta, de supervivencia libre de progresión y de supervivencia global comparada con el uso de quimioterapia7. En este estudio se evidenció una supervivencia global a 5 anos del 71% lo cual es comparable con los ensayos clínicos en los que se usó melfalan seguido de TCMH8. Además, esta cifra es superior a las cohortes presentadas en Chile y Brasil, incluso teniendo en cuenta que esta población tenía mayor edad y un estado más avanzado de la enfermedad9,10.
La supervivencia libre de progresión para estos pacientes fue del 40% y esto es similar a lo reportado en ensayos clínicos usando protocolos similares al expuesto11,12. En la literatura se describen ciertos factores asociados a mejores tasas de supervivencia libre de evento tales como: citogenética de bajo riesgo, condicionamiento solo con melfalan, respuesta completa postrasplante y el uso de terapia de mantenimiento13. El 50% de los pacientes de nuestra cohorte recibió terapia de mantenimiento.
La evaluación de la respuesta al trasplante en el día 100 es importante para determinar el pronóstico de los pacientes. Se han reportado mejores tasas de supervivencia global y libre de evento en los pacientes que lograron respuesta completa o muy buena respuesta parcial14,15. En este estudio, el 25% se encontraba en respuesta completa estricta lo cual es similar a los resultados publicados en la literatura14,15.
El TCMH se asocia a una toxicidad relativamente baja con 0,9% de mortalidad relacionada al trasplante a los 100 días, acorde a los resultados presentados por cohortes internacionales14,15. No se presentó falla del injerto y en promedio el injerto mieloide y plaquetar fue de 12 días lo que está relacionado con estancias hospitalarias cortas.
La diferencia en la supervivencia global y libre de progresión de los pacientes a los que no se les administró mantenimiento comparado con los pacientes que sí recibieron terapia de mantenimiento no fue estadísticamente significativa. Este dato contrasta con múltiples estudios que desde 2012 evidencian que recibir terapia de mantenimiento aumentaba significativamente la supervivencia libre de progresión, probablemente porque los pacientes con terapia de mantenimiento tenían enfermedades más agresivas o con mayor progresión16,17.
Los pacientes con respuesta completa estricta y respuesta completa antes del trasplante tuvieron mejor supervivencia global y libre de progresión comparado con el grupo que se encontraba en muy buena respuesta parcial y respuesta parcial, pero no se encontró una diferencia estadísticamente significativa. En la literatura se ha encontrado que la presencia de respuesta completa pretrasplante es un factor pronóstico para una mejor supervivencia libre de evento sin impactar la supervivencia global8,18.
El presente estudio tuvo varias limitaciones, incluido un diseño retrospectivo. Se debe tener en cuenta que en 9 años se han implementado cambios en el acceso a recursos de diagnóstico, seguimiento y tratamiento. Las indicaciones, la técnica y los cuidados de apoyo del trasplante, lo cual puede sesgar los resultados del estudio.
Por último, se trata del reporte más extenso presentado en América Latina de pacientes con mieloma múltiple llevados a trasplante autólogo y la estrategia de tratamiento expuesta se asocia a buenas tasas de supervivencia, baja toxicidad y una adecuada respuesta de la enfermedad postrasplante.














