Introducción
Se denomina evisceración intestinal transvaginal a la salida del contenido abdominopélvico a través de una solución de continuidad en la pared vaginal 1. Ésta puede evolucionar hacia incarceración, obstrucción, estrangulamiento y/o perforación de un asa intestinal 2. La causa más frecuente es la dehiscencia del muñón vaginal, definida como la separación del espesor, total o parcial, de los bordes anterior y posterior luego de una histerectomía. Se presenta dehiscencia en menos del 1 % de las histerectomías, y de éstas, el 35 al 60 % cursan con evisceración 3,4. También pueden aparecer como consecuencia de un enterocele o por traumatismo vaginal.
Con el objetivo de revisar el manejo clínico quirúrgico se reporta el caso de una paciente con una evisceración intestinal transvaginal complicada con incarceración y perforación intestinal asociada a la utilización de malla de polipropileno en la cirugía de reparación de un prolapso vaginal recidivado.
Caso Clínico
Paciente mujer de 78 años de edad, con antecedente de histerectomía vaginal 28 años antes de este episodio, quien luego de 18 años desarrolló prolapso vaginal y fue intervenida quirúrgicamente realizándose colpocleisis y colporrafia anterior. Al año siguiente presentó recidiva del prolapso vaginal y fue nuevamente sometida a cirugía de colpocleisis y colporrafia, esta vez con malla de polipropileno.
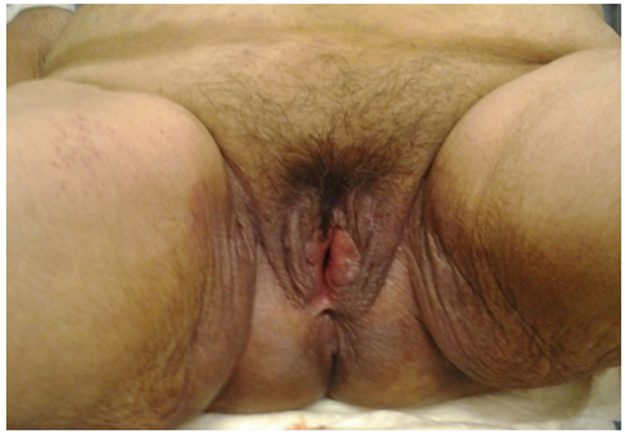
Tres meses antes del ingreso por el servicio de emergencia la paciente ya había sido evaluada en consultorio de ginecología donde se encontró al examen físico un prolapso de mucosa vaginal de aproximadamente 9 cm y en el ápice vaginal se observó una lesión de 2,5 cm por donde aparentemente protruía un segmento de pared intestinal de 5 cm, con extrusión de la malla. Se indicó tratamiento quirúrgico y se solicitaron los exámenes preoperatorios, sin embargo, la paciente no regresó.
Ingresó al servicio de emergencia por presentar dolor, distensión abdominal y ausencia de flatos. Refería que desde 8 meses antes presentaba secreción vaginal marrón oscura y maloliente (fecaloide) en regular cantidad. Presencia de escasa secreción amarillenta por la sonda nasogástrica. Al examen físico, el abdomen se presentaba con moderada distensión, blando, depresible, no doloroso, con ruidos hidroaéreos escasos, sin reacción peritoneal. También se observó protrusión de cúpula vaginal con presencia a nivel central de un segmento del intestino delgado con la mucosa evertida, a través de la cual se introdujo una sonda Nelaton obteniéndose abundante secreción intestinal verde oscura (Figuras 1 y 2). Los exámenes de laboratorio revelaron hipoalbuminemia de 2,4 gr/dl y glucosa sérica en 129 mg/dl; resto sin alteraciones.
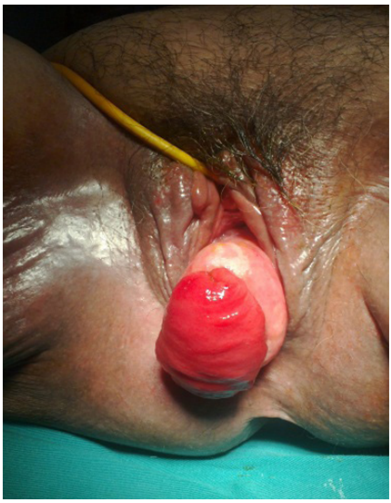
Figura 1. Prolapso vaginal con perforación en la cúpula ocupada por asa intestinal perforada; se distingue claramente la mucosa intestinal.
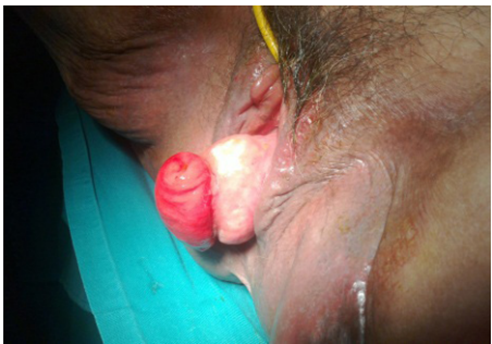
Figura 2. Vista lateral del asa intestinal perforada, evertida, que muestra la mucosa con sus pliegues.
Con lo anterior, se planteó el diagnóstico de evisceración intestinal transvaginal incarcerada con perforación y obstrucción intestinal en resolución. Se inició nutrición parenteral total cinco días después y se solicitó una resonancia magnética abdominopélvica que reveló introito vaginal ampliado de 5 cm de diámetro anteroposterior, el cual estaba ocupado en su interior por asas intestinales y mesenterio protruido (Figura 3).
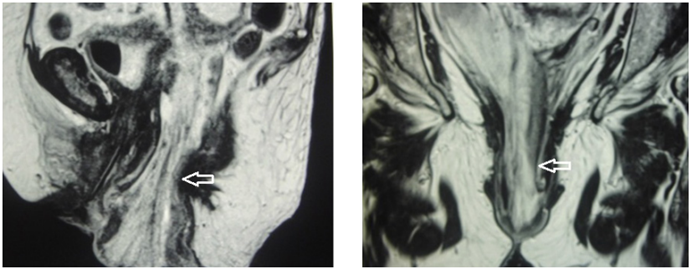
Figura 3. Resonancia magnética de la pelvis, donde se observa el introito vaginal ampliado, de 5 cm de diámetro, por donde protruyen las asas intestinales y el mesenterio (flechas). Fuente: original de los autores.
La paciente fue programada para cirugía electiva una vez que se confirmó la mejoría de los indicadores nutricionales. En la intervención quirúrgica se encontró prolapso de la cúpula vaginal con un orificio central por donde protruía intestino delgado (íleon), perforado y con la mucosa evertida en su totalidad. Con el diagnóstico de evisceración intestinal transvaginal incarcerada con perforación intestinal, se realizó sacrocolpopexia con malla reticular de polipropileno en Y invertida, plastia de Douglas, resección y anastomosis intestinal termino-terminal. El abordaje inicial fue por vía vaginal, se liberó el asa intestinal incarcerada y perforada, luego por laparotomía se realizó la resección y anastomosis del íleon y sacrocolpopexia con malla de polipropilene y peritonización de lecho pélvico (Figura 4).
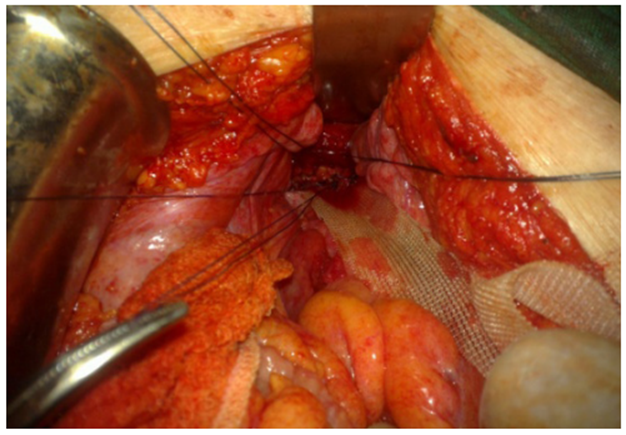
Figura 4 Sacrocolpopexia con malla de polipropileno en Y invertida; previamente se realizó sutura de defecto vaginal.
La paciente evolucionó favorablemente durante su hospitalización y se dió de alta al quinto día postoperatorio en buenas condiciones. En su control ambulatorio, a las seis semanas de la cirugía, la paciente no presentaba molestias ni signos de prolapso vaginal (Figura 5).
Discusión
El caso que motiva la presente revisión se caracterizó porque la paciente ingresó al servicio de emergencia con un cuadro de obstrucción intestinal y en el examen ginecológico se halló un prolapso vaginal con asa intestinal perforada. Tenía el antecedente de histerectomía y posterior presentación de prolapso vaginal por lo que se realizó colpocleisis y colporrafia con malla; en una evaluación ginecológica previa se apreciaron restos de la malla de polipropileno y la sospecha de la presencia de un saco herniario.
Se define evisceración intestinal transvaginal como la salida del contenido abdominal o pélvico a consecuencia de la dehiscencia de la pared vaginal 1. Según Rueda 4, fue descrita por primera vez en 1864 por Hyernaux.
La mayoría de los casos se asocian a mujeres postmenopáusicas con antecedente de histerectomía, vaginal o abdominal, y prolapso vaginal 1,5. La causa más frecuente es la dehiscencia del muñón vaginal posterior a histerectomía, con una incidencia de 0,14 a 4,1 % 1,4. Todavía no está bien definido el papel del abordaje quirúrgico en la presentación de esta complicación, algunos reportes informan que la dehiscencia de muñón vaginal en las histerectomías es mayor con el uso de las técnicas quirúrgicas mínimamente invasivas, cirugía laparoscópica o robótica, sin embargo, estudios posteriores no han confirmado esta posibilidad 6,7.
La dehiscencia del muñón vaginal está asociada a factores como edad avanzada, comorbilidades tales como hipertensión arterial, diabetes mellitus y obesidad, técnica quirúrgica, complicaciones del muñón como infecciones o hematomas, y todas las circunstancias que alteren la cicatrización, como el antecedente de haber recibido radioterapia, el uso crónico de corticoides, la desnutrición e inmunosupresión 3,4. También se mencionan otros factores como el aumento de la presión intraabdominal asociada a enfermedad pulmonar obstructiva crónica (EPOC), asma y estreñimiento 1.
El órgano más frecuentemente comprometido es el intestino delgado, especialmente el íleon, aunque también se han presentado casos que incluyen epiplón, colon sigmoide, apéndice cecal y trompas de Falopio. Esta rara circunstancia puede asociarse con algunas complicaciones, como obstrucción e incarceración, pudiendo llegar a la necrosis y perforación del asa intestinal 8. Se ha encontrado que un 30 % de las evisceraciones vaginales presentan complicaciones, el 20 % requieren resección intestinal y 6 % presentan recurrencia de la dehiscencia con evisceración 1.
En mujeres postmenopáusicas existen otras causas de evisceración no asociado a dehiscencia del muñón vaginal. La presencia de un enterocele, que se produce por un debilitamiento del piso pélvico, puede erosionar la pared vaginal y con ello producirse la evisceración. Cuando esto sucede, el sitio más frecuente de la rotura vaginal es el fondo de saco posterior (67 %) 1,8. Se argumenta que en estos casos la pared vaginal está adelgazada, acortada y con menos vascularización, lo que propicia la ruptura 9.
En mujeres premenopáusicas el cuadro de evisceración intestinal transvaginal es mucho más raro. Se asocia a trauma por coito, violación, cuerpos extraños e instrumentación 5,8; se ha reportado un caso de ruptura posterior a biopsia de vagina 10. En la literatura médica consultada no se ha reportado el uso de malla como factor predisponente para la presentación de dehiscencia y evisceración intestinal transvaginal 1,3.
El tiempo transcurrido entre la histerectomía y la evisceración es muy variable, en caso de histerectomía abdominal es de 13 a 22 semanas y en la histerectomía vaginal es de 52 a 116 semanas 4. En el caso que se presenta, la paciente tuvo una histerectomía vaginal 28 años antes del episodio. Luego de 18 años, presenta un prolapso vaginal que requirió tratamiento quirúrgico con colporrafia anterior y colpocleisis. Este prolapso presentó recidiva un año después lo que motivó una nueva intervención, esta vez colocando una malla de polipropileno a nivel de la cúpula. En el postoperatorio la evaluación ginecológica evidenció una solución de continuidad de 2,5 cm, donde se aprecia una asa intestinal y extrusión de la malla. Por estas razones planteamos que la evisceración que presentó la paciente está asociada a una complicación producida por el cuadro inflamatorio asociado a la malla de polipropileno.
Si bien es cierto que la experiencia con el uso de mallas de poplipropilene en cirugía general es amplia, preferentemente en cirugías limpias, con reportes de que es efectiva y segura, con buenos resultados a corto plazo 11, también es cierto que su uso en ginecología presenta complicaciones hasta en un 20 % 12. Adicionalmente, se ha descrito que el enterocele se asocia, en casos poco frecuentes, a una evisceración por el periné posterior, como consecuencia de una hernia interrectovaginal 13.
Los síntomas están asociados al tamaño de la solución de continuidad y a la duración de la evisceración, que puede complicarse llevando a incarceración, obstrucción, estrangulación o perforación intestinal, peritonitis o sepsis 8. Estas condiciones convierten el cuadro clínico en una emergencia quirúrgica, cuyos síntomas incluyen dolor en bajo vientre, sangrado o flujo vaginal y una masa en la vagina conformada por el órgano eviscerado 5. El examen clínico revela salida del contenido abdomino pélvico por la vagina. Se puede indicar radiografía abdomino pélvica o resonancia magnética para descartar presencia de cuerpos extraños 1,5.
Para el manejo inicial, previa colocación de una sonda vesical, se debe intentar la reducción del contenido eviscerado a la cavidad abdominopélvica, siempre y cuando las vísceras estén viables. Se recomienda realizar la maniobra en posición de Trendelenburg con compresas de gasas húmedas sobre el contenido eviscerado. En caso de que no sea posible la reducción, o se encuentren signos de isquemia o necrosis, se debe envolver el órgano eviscerado con gasas húmedas y proceder a la intervención quirúrgica por vía abdominal 4,8.
En relación con el tratamiento quirúrgico, se han descritos diversos abordajes, que incluyen abdominal abierto, laparoscópico y vaginal. Cuando la evisceración se presenta con incarceración, isquemia, necrosis, perforación y/o peritonitis se indica laparotomía inmediata, con resección intestinal y cierre del muñón vaginal. El abordaje vaginal se utiliza cuando existe la seguridad de ausencia de compromiso vascular, con el gran inconveniente que es muy difícil explorar en forma adecuada el intestino eviscerado 14. También se puede utilizar un abordaje mixto, primero vaginal para liberar las asas en caso de incarceración y luego abdominal con laparotomía para realizar la evaluación, resección y/o anastomosis intestinal, tal como se procedió con el caso que se presenta 1,8. El abordaje laparoscópico ha sido utilizado cuando la paciente se encuentra hemodinámicamente estable, sin las complicaciones ya mencionadas 15,16.
Para prevenir la recurrencia de la evisceración intestinal transvaginal se recomienda, en el acto quirúrgico, liberar y suturar el muñón vaginal, y si no hay contraindicación, realizar la fijación del muñón con malla (colposacropexia) 1. También se señala que el reinicio de las relaciones sexuales debe realizarse después de 8-12 semanas 14.
Conclusiones
La dehiscencia de la cúpula vaginal asociada a evisceración intestinal transvaginal es poco frecuente y de rara presentación cuando se complica con obstrucción intestinal por incarceración y posterior perforación. La dehiscencia de la pared vaginal está asociada al antecedente de histerectomía. El órgano más frecuentemente comprometido es el intestino delgado, que puede complicarse con obstrucción e incarceración, pudiendo llegar a la necrosis y perforación del asa intestinal, y como consecuencia de ello, un cuadro de peritonitis.
Inicialmente se debe intentar la reducción del contenido eviscerado a la cavidad abdominopélvica, cuando se tiene la seguridad de que las vísceras están viables. Si hay signos de isquemia o necrosis, se debe proceder a la laparotomía para la evaluación, resección o anastomosis intestinal. En la intervención quirúrgica se debe liberar y suturar el muñón vaginal y, si no hay contraindicación, realizar fijación del muñón con malla (colposacropexia).