Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Revista colombiana de Gastroenterología
versão impressa ISSN 0120-9957versão On-line ISSN 2500-7440
Rev. colomb. Gastroenterol. vol.37 no.1 Bogotá jan./mar. 2022 Epub 22-Maio-2022
https://doi.org/10.22516/25007440.538
Trabajos originales
Marcadores de severidad de la apendicitis aguda: estudio de prueba diagnóstica
1MD. Specialized in Epidemiology. Universidad de Boyacá. Tunja, Colombia.
2Medicine Program. Universidad Pedagógica y Tecnológica de Colombia (UPTC). Tunja, Colombia. Internist. Hospital Regional de la Orinoquía. Yopal, Colombia.
3Medicine Program. Universidad de Boyacá. Tunja, Colombia.
Introducción:
la apendicitis aguda (AA) es una de las patologías quirúrgicas abdominales más frecuentes en el mundo, siendo la apendicectomía, la cirugía de emergencia más realizada a nivel mundial.
Objetivo:
determinar los posibles marcadores de severidad en la apendicitis aguda con fines diagnósticos y para el manejo oportuno de la apendicitis y, de esta manera, evitar posibles complicaciones.
Metodología:
esta investigación se basó de una muestra aleatorizada de un total de 239 pacientes con diagnóstico de apendicitis aguda en el Hospital Regional de Orinoquía, Colombia. Se analizaron registros de cuadro hemático, proteína C reactiva (PCR) e índice de neutrófilo/linfocito (INL), y se estableció la relación de los mismos con los hallazgos quirúrgicos de apendicitis aguda descritos por Guzmán-Valdivia.
Resultados:
en el servicio de urgencias, estos reactantes son capaces de realizar una aproximación en el diagnóstico y como marcadores de la severidad de la AA, siendo la PCR > 15 mg/dL (precisión diagnóstica 76,15 %) y el porcentaje de neutrófilos > 85 % (precisión diagnóstica 61,09 %) los de mejor rendimiento operativo inicial. En cuanto a las complicaciones, como la perforación intestinal, se encontró en relación estadística, que la PCR > 15 mg/dL y el porcentaje de neutrófilos > 85 % fueron los marcadores con mayor rendimiento predictivo, con OR 14,46 y OR 2,17, respectivamente. Lo anterior en relación con los hallazgos descritos por Guzmán-Valdivia.
Conclusiones:
la elevación de la PCR y del porcentaje de neutrófilos > 85 % son los reactantes de fase aguda que presentan mejores características diagnósticas y para predecir posibles complicaciones de la apendicitis aguda.
Palabras clave: Apendicitis; perforación; biomarcadores; severidad
Introduction:
Acute appendicitis (AA) is one of the most frequent abdominal surgical pathologies globally, with appendectomy being the most performed emergency surgery.
Aim:
To determine potential markers of AA severity for diagnostic purposes and timely management, thus avoiding possible complications.
Materials and methods:
This research relies on a randomized sample of 239 patients diagnosed with AA at the Orinoquía Regional Hospital, Colombia. We analyzed blood count, C-reactive protein (CRP), and neutrophil/lymphocyte ratio (NLR) records and established their relationship with the AA surgical findings described by Guzmán-Valdivia.
Results:
In the emergency department, these reactants can provide an approximate diagnosis as markers of the AA severity, with CRP > 15 mg/dL (diagnostic accuracy of 76.15 %) and NLR > 85 % (diagnostic accuracy of 61.09 %) having the best initial operating performance. Regarding complications such as intestinal perforation, we found a statistical relationship; CRP > 15 mg/dL and NLR > 85 % were the markers with the highest predictive performance, with OR 14.46 and OR 2. 17, respectively, regarding Guzmán-Valdivia’s findings.
Conclusions:
CRP and NLR > 85 % are the acute phase reactants with the best diagnostic characteristics to predict potential AA complications.
Keywords: Appendicitis; perforation; biomarkers; severity
Introducción
La apendicitis se define como aquella inflamación del apéndice vermiforme, siendo esta la causa más común de cuadro de abdomen agudo (60 % aproximadamente). Es por esta razón por lo que la apendicectomía es la cirugía de emergencia más realizada a nivel mundial1-4. Se ha estimado que el riesgo de presentar esta enfermedad a lo largo de la vida es de aproximadamente 12 %2,3,5, en donde los jóvenes menores de 29 años conforman hasta el 45 % de los pacientes4,6-9.
Esta patología ocurre por la inflamación del apéndice cecal, secundario a la obstrucción de su lumen por fecalitos, hiperplasia linfoide, tumores o parásitos, entre otros. Esto irrumpe el flujo sanguíneo local, lo que irrita el peritoneo adyacente y genera dolor. Finalmente deriva en una perforación de la estructura anatómica, con liberación de contenido intestinal a la cavidad abdominal y produce complicaciones, como peritonitis, sepsis, shock y, en algunos casos, la muerte10-12. Para evitar esto se debe conocer el cuadro clínico e identificar la patología a tiempo; sin embargo, existe una gran variedad de presentación entre individuos, grupos etarios y géneros. A su vez son varios los diagnósticos diferenciales a tener en cuenta, esto puede llevar a un diagnóstico errado o tardío hasta en 1 de cada 5 pacientes13-17.
Para lograr realizar un diagnóstico oportuno y disminuir la tasa de complicaciones en pacientes con patología apendicular se debe tener presente el componente clínico, junto con las pruebas diagnósticas (paraclínicos), que pueden llegar a reducir el error en un estimado de 22 % a 5 %, lo que representa una reducción de costos de hasta 200 000 euros por año18. Es por esto por lo que se han desarrollado numerosas escalas, en un intento por ayudar al clínico a reconocer qué pacientes con dolor abdominal tienen mayor probabilidad de tener la enfermedad. Entre las escalas disponibles se encuentra la escala de Alvarado, el puntaje pediátrico para apendicitis (PAS) y el puntaje de RIPASA, las cuales conceden puntajes a las manifestaciones clínicas e incorporan resultados de exámenes de laboratorio18-21. Sin embargo, no existe un biomarcador con un rendimiento óptimo que por sí mismo diagnostique efectivamente la apendicitis aguda o que pueda predecir la severidad o sus complicaciones19-21.
El objetivo del siguiente artículo es analizar los probables marcadores de severidad en la apendicitis aguda con fines diagnósticos y para el manejo oportuno en el diario de enfermedades quirúrgicas en los servicios urgencias.
Materiales y métodos
Población
El universo del estudio fue toda la población con diagnóstico de apendicitis aguda, el cual se identificará mediante el código internacional de enfermedades (CIE-10), que se nombran a continuación: K37 (apendicitis); K35.9 (apendicitis aguda catarral, fulminante, gangrenosa, obstructiva, retrocecal y supurativa); K35.1 (apendicitis aguda con absceso peritoneal); K35.0 (apendicitis aguda, perforación, peritonitis o ruptura); A06.8 (apendicitis amebiana); K36 (apendicitis obstructiva), atendidos en el Hospital Regional de la Orinoquía (HORO) de Yopal entre el 01 de enero de 2013 y el 31 de diciembre de 2018.
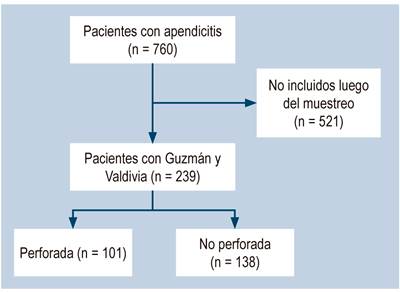
Para el cálculo de la muestra se tuvieron en cuenta las siguientes variables: la población atendida según los registros clínicos de la institución fue de 760 personas con diagnóstico de apendicitis, prevalencia de apendicitis del 24,6 %22, margen de error de 5 % e intervalo de confianza del 95 % (IC 95 %), por lo que se incluyeron 239 personas en el estudio, los cuales se seleccionaron mediante un muestreo probabilístico de tipo aleatorio simple.
Criterios de inclusión
Se incluyó la población que fue atendida en el HORO desde el 2013 hasta el 2018, que tuviera una puntuación en la escala de Alvarado22. Un puntaje de 5 a 6 es compatible con el diagnóstico de apendicitis aguda; de 7 a 8 indica una probable apendicitis; y 9 a 10 indica una muy probable apendicitis, junto con estudio imagenológico (ecografía o tomografía) y estudio histopatológico que confirmara el diagnóstico. Además, debía presentar la escala de Guzmán-Valdivia según los hallazgos intraoperatorios.
Criterios de exclusión
Se excluyeron del estudio aquellas historias clínicas con registro incompleto o inexistente de hemograma (o cuadro hemático, CH), proteína C reactiva (PCR), índice neutrófilo/leucocito (INL); y pacientes menores de edad (18 años).
Variables
Basado en el estudio de Calvo y colaboradores23 se estableció un listado de variables que incluían datos sociodemográficas (sexo, edad, procedencia rural o urbana), clínicas (dolor agudo en epigastrio irradiado a fosa ilíaca derecha, fiebre) y paraclínicas (conteo de leucocitos mayor de 11 000, porcentaje de neutrófilos > 85 %, porcentaje de linfocitos > 10 %, INL mayor de 5,5 y PCR mayor de 15 mg/dL).
Análisis estadístico
La base de datos se registró en Excel, versión 2013, y se analizó en el paquete estadístico SPSS, versión 22. El análisis univariado se realizó por medio de un estadístico descriptivo a la población seleccionada y se determinó las frecuencias absoluta y relativa en las variables categóricas. En el caso de las variables cuantitativas se calcularon las medidas de tendencia central (media, mediana) y de dispersión (desviación estándar y rango intercuartil), según la distribución de la variable.
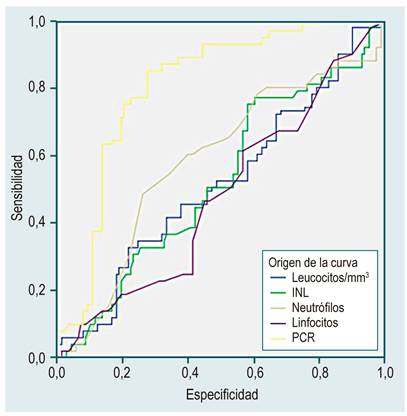
El valor de corte del conteo de leucocitos (>11 000/mm3), el porcentaje de neutrófilos (> 85 %), el porcentaje de linfocitos (> 10 %), la PCR (> 15 mg/dL) y el INL (> 5,5), para diferenciar los casos severos de los no complicados, se determinó mediante curvas ROC (receiver operating characteristics) por medio del software SPSS, versión 22. Finalmente, para determinar las posibles asociaciones entre las variables categóricas se realizaron tablas tetracóricas, con medición de Odds Ratio diagnóstica, con su respectivo IC 95 % (< 1 como factor predictor de severidad leve (sin perforación); > 1 como factor predictor de severidad grave (perforación); y 1 sin asociación). Adicionalmente se estimaron las características operativas de los paraclínicos analizados, con el fin de determinar las características operativas de las distintas pruebas diagnósticas (sensibilidad, especificidad, valor predictivo positivo y valor predictivo negativo), realizadas con mayor frecuencia durante la hospitalización de los pacientes con apendicitis aguda.
Sesgos
Se considera un riesgo bajo de sesgo, puesto que la escala usada como método de referencia (Guzmán y Valdivia) se basa en los hallazgos durante el procedimiento quirúrgico, los cuales se clasifican en 4 grados (0: sin apendicitis (apendicitis profiláctica, sin esquema antimicrobiano posquirúrgico); Ia: edematoso e ingurgitado, Ib: abscedado o flegmonoso (con líquido seropurulento alrededor del apéndice), Ic: necrosado sin perforación; II: perforado con absceso localizado; III: apendicitis complicada con peritonitis generalizada). Lo que mantiene un bajo riesgo de error, además de la realización de una dicotomización de la misma, con el fin de evaluar la severidad. Para el caso de las variables cualitativas se tomaron como dicotómicas con el fin de facilitar el análisis y realizar un adecuado cálculo de las características operativas, lo que facilitó la valoración y agrupación de los participantes.
Resultados
En total se evaluaron 239 historias clínicas de pacientes con diagnóstico de apendicitis aguda (Figura 1).
Caracterización sociodemográfica
La edad promedio de la población fue de 26,35 años, con una DE ± 6,4 años (coeficiente de variación del 24 %), con un mínimo de 18 años y un máximo de 46 años. En la Tabla 1 se muestran las características de la población.
Tabla 1 Características poblacionales
| Variable | N | % | IC 95 % | |
|---|---|---|---|---|
| Sexo | ||||
| Femenino | 127 | 53 | 46,81 | 59,46 |
| Masculino | 112 | 47 | 40,54 | 53,19 |
| Residencia | ||||
| Urbano | 155 | 64,8536 | 65,21 | 79,31 |
| Rural | 84 | 35,1464 | 29,09 | 41,2 |
| Grado según la escala de Guzmán- Valdivia | ||||
| 1a | 65 | 27,1967 | 21,56 | 32,84 |
| 1b | 51 | 21,3389 | 16,15 | 26,53 |
| 1c | 22 | 9,20502 | 5,54 | 12,87 |
| 2 | 32 | 13,3891 | 9072 | 17,71 |
| 3 | 69 | 28,8703 | 23,13 | 34,62 |
En cuanto a las características de los reactantes inflamatorios se observó que el valor promedio del recuento de leucocitos fue de 15512,2/mm3, con una DE ± 5386,84/mm3 (mínimo de 1904,1/mm3; máximo de 32 000/mm3). El porcentaje de neutrófilos tuvo un valor promedio de 12,625, con DE ± 5338,36/mm3 (mínimo de 1294,72/mm3; máximo de 27 840/mm3). Los linfocitos tuvieron un valor promedio de 2271,28/mm3, con DE ± 2125,6/mm3 (mínimo de 443/mm3 y máximo de 17 908/mm3).
Mientras tanto, el INL tuvo un promedio de 8,5, con una DE ± 6,8 (mínimo de 1 y máximo de 31). La PCR tuvo un promedio de 47,46 mg/dL, con una DE ± 60,7 mg/dL (mínimo de 0,50 mg/dL y máximo de 316 mg/dL).
Se realizó una curva ROC para poder determinar cuál era el punto de corte más preciso para cada una de las variables, y se encontraron los siguientes valores: recuento de leucocitos > 11 000/m3; porcentaje de neutrófilos > 85 %; PCR > 15 mg/dL; porcentaje de linfocitos > 10 %; e INL > 5,5 (Figura 2).
Pruebas diagnósticas
En total, 101 personas presentaron grados severos de apendicitis, lo que equivale a decir que el 42,2 % de las personas tuvo perforación apendicular. Según los resultados se puede indicar que los pacientes con porcentaje de neutrófilos > 85 % tienen 2 veces mayor probabilidad de tener perforación intestinal, mientras que los pacientes con PCR mayor de 15 mg/dL tienen 14 veces más probabilidad de esta complicación (Tabla 2).
Tabla 2 Tabla tetracórica entre los paraclínicos con la histopatología
| Paraclínico | Apendicitis aguda | OR diagnóstica | IC 95 % | |
|---|---|---|---|---|
| Perforada (n = 101) | No perforada (n = 138) | |||
| Recuento de leucocitos mayor de 11 000 | 79 22 | 107 31 | 1,04 | 0,56;1,93 |
| Porcentaje de neutrófilos > 85 % | 55 46 | 47 91 | 2,17 | 1,28;3,66 |
| Porcentaje de linfocitos > 10 % | 68 33 | 93 45 | 0,99 | 0,57;1,72 |
| INL > 5,5 | 62 39 | 78 60 | 1,22 | 0,82-1,52 |
| PCR > 15 mg/dL | 88 13 | 44 94 | 14,46 | 7,3;28,6 |
Características de las pruebas diagnósticas
Finalmente se encontró que las pruebas con mayor capacidad para detectar personas con perforación apendicular (sensibilidad) eran la PCR y el recuento de leucocitos mayores de 11 000/mm3, con datos de 87,13 % y 78,22 %, respectivamente (Tabla 3).
Tabla 3 Características de las pruebas diagnósticas
| Características operativas | Leucocitos | Neutrófilos | Linfocitos | INL | PCR |
|---|---|---|---|---|---|
| Sensibilidad | 78,22 % | 54,46 % | 67,33 % | 61,39 % | 87,13 % |
| Especificidad | 22,46 % | 65,94 % | 32,61 % | 43,48 % | 68,12 % |
| Valor predictivo positivo | 42,47 % | 53,92 % | 42,24 % | 44,29 % | 66,67 % |
| Valor predictivo negativo | 58,49 % | 66,42 % | 57,69 % | 60,61 % | 87,85 % |
| Precisión de diagnóstico | 46,03 % | 61,09 % | 47,28 % | 51,05 % | 76,15 % |
| Razón de verosimilitud de la prueba positiva | 1009 | 1599 | 0,999 | 1086 | 2733 |
| Razón de verosimilitud de la prueba negativa | 0,9697 | 0,6907 | 1002 | 0,8881 | 0,189 |
Se logra determinar que las pruebas con mejores capacidades para detectar personas con apéndice no perforado (especificidad) fueron la PCR y el porcentaje de neutrófilos > 85 %, con datos de 68,12 % y 65,94 %, respectivamente (Tabla 3). Finalmente, la prueba con mayor precisión diagnóstica la tuvo la PCR, con 76,15 % (Tabla 3).
Discusión
En el presente estudio, la población estudiada representa a la población relativamente joven, con un promedio de 26,35 años, lo que permite hacer una comparación con otros datos epidemiológicos de otros estudios; como es el caso de la investigación de Cánovas y colaboradores y de Escalona y colaboradores, donde determinaron que la edad promedio de la presentación de apendicitis era de 21 y 29 años, respectivamente24,25. Esto permite no encontrar una diferencia significativa en los resultados obtenidos. Esto marca una gran diferencia con respecto al estudio de Jonge y colaboradores, el cual tuvo un promedio que rondaba entre los 55 años26.
Por otro lado, la mayoría de personas con diagnóstico de AA fueron mujeres, 53 % de la población, coherente con los resultados mostrados por otras publicaciones, como la de Jonge y colaboradores26, en el que la población base fue de género femenino (51,2 %). Aun así, en otras investigaciones, la mayoría de pacientes corresponde al género masculino, como es el caso de la investigación de Padierna y colaboradores, en la cual fue de 50,81 %27. Sin embargo, no existen diferencias realmente significativas con el género respecto a presentar apendicitis aguda. Aunque es importante mencionar que el sexo femenino es de mayor dificultad diagnóstica durante la edad fértil o el embarazo, ya que esta característica podría generar confusión al momento del diagnóstico28,29. Otra característica importante es que una mayor cantidad de pacientes procede de zonas urbanas, comparados con aquellos de zona rural.
Se debe tener en cuenta que en numerosas investigaciones se documentan que las etapas fisiopatológicas de la apendicitis se pueden dividir en tres grupos, con respecto al tiempo de evolución clínica, estos son: incipiente (0-12 horas), aguda (12-24 horas) y perforada (24-48 horas)1,4,10.
En este estudio no se buscó la relación de la evolución clínica con la presencia de perforación; sin embargo, se investigó la comparación de resultados de los diferentes estadios de la clasificación de Guzmán-Valdivia30, que indica que a mayor grado, mayor es la severidad, esto utilizando la investigación de Martínez y colaboradores, en la cual se obtuvieron los siguientes resultados: grado 0: 4; grado 1A: 26; grado 1B: 32; grado 1C: 27; grado 2: 22; y grado 3: 11; para un total de 122 pacientes31.
De estos resultados se logró determinar que a nivel porcentual fueron superiores en nuestra investigación, con una diferencia porcentual en los grados 1A (5,88 %) y 3 (19,96 %), lo que indica que la complicación más grave, la perforación con peritonitis generalizada, se presentó en mayor frecuencia, en comparación de la obtenida en dicho estudio. A parte de ello, en otros estudios se encontró que la perforación tenía una prevalencia del 10 %, en el estudio de Rigual y colaboradores19, y del 24%, en el estudio de Beltrán y colaboradores4, lo cual sigue siendo mayor en la investigación, con una prevalencia del 42,25 % en perforaciones.
Respecto a los reactantes inflamatorios se encontró que la leucocitosis y la neutrofilia se relacionaron con el diagnóstico de AA. Según los resultados obtenidos en este estudio presentar un porcentaje de neutrófilos superior > 85 % aumenta la posibilidad de un desenlace de perforación apendicular (OR 2,17; IC 95 % 1,28-3,66) (Tabla 2). De la misma forma, un INL superior a 5,5 sobre el valor de referencia se encontró en los pacientes con diagnóstico de apendicitis aguda (OR 1,22; IC 95 % 0,82; 1,52).
Es de recalcar que se encontró que los pacientes con AA tienen una positivización importante de la PCR (promedio de 47,46 mg/dL). El análisis estadístico arrojó que para este estudio, la población con una PCR > 15 mg/dL mostró un OR estadísticamente significativo (OR 14,46; IC 95 % 7,3-28,6), lo cual corrobora lo descrito en otras publicaciones respecto a la utilidad de este marcador como ayuda diagnóstica, como es el caso de la investigación de Ishizuka y colaboradores, en el que se analizó la relación del INL con la apendicitis gangrenada y perforada en 314 pacientes, lo que establece una cifra de 8 como punto de corte, con una sensibilidad y especificidad del 73 % y 39 %, respectivamente32, presentando resultados inferiores a los de nuestro estudio.
Por lo anterior, podemos concluir, de acuerdo con los resultados del presente estudio, que las pruebas diagnósticas que presentan un mejor rendimiento operativo en el servicio de urgencias en un paciente en el cual se sospeche de AA son la PCR (sensibilidad: 87,13 %; especificidad: 68,12 %; precisión diagnóstica 76,15 %), y el porcentaje de neutrófilos > 85 % (sensibilidad: 54,46 %, especificidad: 65,94 %, precisión diagnóstica: 61,09 %). Estos resultados se asemejan a estudios previamente realizados, como el de Aguirre y colaboradores, donde existe similitud en cuanto a la relación PCR y eosinofilia con la patología, como es descrito previamente en este artículo28. De forma global, los resultados nos brindan herramientas valiosas en la práctica clínica diaria; sin embargo, consideramos que existe una mayor necesidad de investigaciones en este campo para lograr uniformidad en la información de forma nacional y obtener herramientas que nos permitan, de forma aún más temprana, abordar temas como el de la apendicitis aguda.
En el estudio de Padierna y colaboradores se realizó una investigación donde se comparaban únicamente la PCR y el recuento de leucocitos como predictores de severidad, obteniendo en sus resultados para la PCR de una sensibilidad de 98,3 % y especificidad de 88,9 %, y del recuento de leucocitos una sensibilidad de 80 % y especificidad de 61 %27. Lo que permite determinar que los resultados obtenidos son coherentes con dicha investigación en cuanto a la PCR, pero existe una diferencia significativa respeto a los resultados del recuento de leucocitos, ya que se obtuvo una sensibilidad de 78,22 % y especificidad de 22,46 %, con una precisión diagnóstica del 46,03 %. Esto determina que los resultados son totalmente disparejos en este estudio, y que este recuento de leucocitos no debe ser uno de los pilares para determinar el pronóstico en el servicio de urgencias, debido a su baja especificidad.
Lo anterior también se logra observar en el estudio de Acharya y colaboradores, donde se evaluó la PCR, con una sensibilidad de 75% y especificidad de 50% y el recuento de leucocitos con un sensibilidad de 79 % y especificidad de 55 %, así como otros paraclínicos, como la bilirrubina, la procalcitonina, la IL-6 y la serotonina urinaria, como otros factores diagnósticos y pronósticos de la apendicitis aguda29. En este caso, el recuento de leucocitos tenía un valor mayor con respecto a la PCR, siendo una diferencia notable con base en los resultados obtenidos, como también en relación con el resto de literatura revisada. Dichos resultados podrían explicarse, quizás, por las múltiples limitaciones que tuvo el estudio, así como por las potenciales fuentes de sesgo debido al cegamiento de los investigadores de las literaturas revisadas.
Es importante señalar que según el estudio de Prasetya y colaboradores, el INL presentaba una alta precisión diagnóstica de la apendicitis aguda en niños, con porcentajes de sensibilidad del 84,6 % y especificidad del 56,5 %, siendo estos mayores que los obtenidos en nuestro estudio de 61,39 % y 43,48% respectivamente; probablemente esto se deba a la diferencia de la edad de la población de estudio, ya que la edad máxima fue de 18 años, y también a que este es un estudio de tipo retrospectivo, siendo este una limitante a tener en cuenta al momento de la interpretación de sus resultados33.
Conclusiones
En la actualidad, la apendicitis aguda sigue siendo un reto tanto para el diagnóstico como para la determinación del pronóstico en el servicio de urgencias, ya sea para el médico general como para el especialista, debido a que aún no existe un marcador que permita definir qué tan avanzada se encuentra la patología y cuáles son sus posibles complicaciones. Sin embargo, en este estudio se logró determinar las características operativas de los reactantes inflamatorios como predictores de severidad en la apendicitis aguda, y así prevenir posibles complicaciones. Se obtuvo que la PCR es la que tiene mayor especificidad y sensibilidad, siendo también el predictor OR más positivo en comparación con el resto de reactantes.
De igual manera, se logró evidenciar que un recuento de leucocitos mayores de 11 000/mm3 y un porcentaje de neutrófilos > 85 % se relacionaron con el diagnóstico de AA. Según los resultados obtenidos en este estudio, presentar un porcentaje de neutrófilos > 85 % aumenta la posibilidad de una complicación del cuadro (OR 2,17), mientras que una PCR mayor de 15 mg/dL incrementa la posibilidad de complicación del cuadro (OR 14,46). Este podría ser una característica definitiva para hallar las probabilidades de complicaciones en la apendicitis aguda en cualquier grupo etario.
En conclusión, este estudio permitió determinar los puntos de corte de variables paraclínicas ampliamente utilizadas para poder predecir y prevenir complicaciones de la AA, como la perforación, lo que permitiría optimizar el manejo intrahospitalario, que finalmente impactaría en costos finales de atención y tiempos de recuperación más cortos de los pacientes.
REFERENCIAS
1. Bahena-Aponte JA, Chávez-Tapia NC, Méndez-Sánchez N. Estado actual de la apendicitis. Med Sur. 2003;10(3):122-8. [ Links ]
2. Huacuja-Blanco RR, Ruiz-Campos M, Lemus-Ramírez RI, Villegas-Tovar E, González-Chávez MA, Díaz-Girón A, et al. Factores predictores para apéndice blanca y apendicitis aguda en pacientes sometidos a apendicectomía. Experiencia de dos años en una institución privada. Med Sur. 2015;22(1):11-8. [ Links ]
3. Benito J, Fernandez S, Gendive M, Santiago P, Perez-Garay R, Arana-Arri E, et al. A new clinical score to identify children at low risk for appendicitis. Am J Emerg Med. 2020;38(3):554-561. https://doi.org/10.1016/j.ajem.2019.05.050 [ Links ]
4. Beltrán MA, Almonacid FJ, Vicencio A, Gutiérrez J, Danilova T, Cruces KS. Rol del recuento de leucocitos y de la proteína C reactiva en niños con apendicitis. Rev Chil Cir. 2007;59(1):38-45. https://doi.org/10.4067/S0718-40262007000100008. [ Links ]
5. Cuervo JL. Apendicitis aguda. Rev Hosp Niños. 2014;56(252):15-31. [ Links ]
6. Alarcón Thompson N. Asociación entre Escala de Alvarado y diagnóstico de apendicitis aguda complicada y no complicada según anatomía patológica en el Centro Médico Naval. Rev Horiz Med (Barcelona). 2012;12(2):14-20. [ Links ]
7. Rebollar RC, Álvarez JG, Téllez RT. Apendicitis aguda: revisión de la literatura. Rev Hosp Jua Mex. 2009;76(4):210-6. [ Links ]
8. Fallas J. Apendicitis aguda. Med Leg Costa Rica. 2012;29(1):83-90. [ Links ]
9. Ávila MJ, García-Acero M. Apendicitis aguda: revisión de la presentación histopatológica en Boyacá, Colombia. Rev Colomb Cir. 2015;30:125-30. [ Links ]
10. Hernández-Cortez J, De León-Rendón JL, Martínez-Luna MS, Guzmán-Ortiz JD, Palomeque-López A, Cruz-López N, et al. Apendicitis aguda: revisión de la literatura. Cir Gen. 2019;41(1):33-8. [ Links ]
11. Rodríguez-Fernández Z. Consideraciones vigentes en torno al diagnóstico de la apendicitis aguda. Rev Cuba Cir. 2018;57(4):55-71. [ Links ]
12. Rodríguez-Fernández Z. Consideraciones actuales sobre el diagnóstico de la apendicitis aguda. Rev Cuba Cir. 2009;48(3):1-9. [ Links ]
13. Calvo Hernández LD. Apendicitis aguda en el servicio de urgencias. Rev Med Cos Cen. 2012;69(602):281-5. [ Links ]
14. Udaquiola J, Arriaga V, Oesterreich R, Cañada M, Giambini D. Apendicitis aguda. Rev Pediátr Elizalde. 2014;5(1):44-6. [ Links ]
15. Sanabria Á, Domínguez LC, Vega V, Osorio C, Serna A, Bermúdez C. Tiempo de evolución de la apendicitis y riesgo de perforación. Rev Colomb Cir. 2013;28:24-30. [ Links ]
16. Massaferro Fernández G, Costa Marsicano JM. Apendicitis aguda y sus complicaciones. Clin Quir Fac Med UdelaR. 2018:1-7. [ Links ]
17. Souza-Gallardo LM, Martínez-Ordaz JL. Apendicitis aguda. Manejo quirúrgico y no quirúrgico. Rev Med Inst Mex Seguro Soc. 2017;55(1):76-81. [ Links ]
18. Sánchez-Echániz J, García L, Vázquez-Ronco MA, Mintegui-Raso S, Benito-Fernández J, López-Álvarez P. Valor diagnóstico de la proteína C reactiva en las sospechas de apendicitis aguda en la infancia. An Esp Pediatr. 1998;48(5):470-4. [ Links ]
19. Calvo-Rigual F, Sendra-Esteve S, Mialaret-Lahiguera A, Montagud-Beltrán E, Llanes-Domingo S, Medrano-González J. Valor de la proteína C-reactiva en el diagnóstico de la apendicitis aguda en el niño. An Esp Pediatr. 1998;48(4):376-80. [ Links ]
20. Prada-Arias M, Salgado-Barreira A, Montero-Sánchez M, Fernández-Eire P, García-Saavedra S, Gómez-Veiras J, et al. Apendicitis versus dolor abdominal agudo inespecífico: evaluación del Pediatric Appendicitis Score. An Pediatr. 2018;88(1):32-8. https://doi.org/10.1016/j.anpedi.2017.01.006 [ Links ]
21. Neira-Sánchez ER, Málaga G. Sepsis-3 y las nuevas definiciones, ¿es tiempo de abandonar SIRS? Acta Med Perú. 2016;33(3):217-2. https://doi.org/10.35663/amp.2016.333.115 [ Links ]
22. Alvarado A. A practical score for the early diagnosis of acute appendicitis. Ann Emerg Med. 1986;15(5):557-64. https://doi.org/10.1016/s0196-0644(86)80993-3 [ Links ]
23. Calvo-Rodríguez R, Gallardo-Valverde JM, Montero-Pérez FJ, Baena-Delgado E, Jiménez-Murillo L. Utilidad de los biomarcadores en el manejo del dolor abdominal. Rev Cient Soc Esp Med Urg Emerg. 2016;28(3):185-92. [ Links ]
24. Cánovas VN, Vera FM, Candia CR, Astroza EG, Baksai EK, Messenger CK. Proteína C reactiva como predictor de complicaciones postoperatorias en apendicitis aguda. Rev Chil Cir. 2003;55(6):628-30. [ Links ]
25. Escalona PA, Bellolio RF, Dagnino UB, Pérez BG, Viviani GP, Lazo PD, et al. Utilidad de la proteína C reactiva y recuento de leucocitos en sospecha de apendicitis aguda. Rev Chil Cir. 2006;58(2):122-6. https://doi.org/10.4067/S0718-40262006000200008 [ Links ]
26. de Jonge J, Bolmers MDM, Musters GD, van Rossem CC, Bemelman WA, van Geloven AAW. Predictors for interval appendectomy in non-operatively treated complicated appendicitis. Int J Colorectal Dis. 2019;34(7):1325-32. https://doi.org/10.1007/s00384-019-03303-4 [ Links ]
27. Padierna-Luna JL, Ruiz-Valenzuela KL, Morales-Arellano AC. Proteína C reactiva en el diagnóstico de apendicitis aguda. Rev Mex Patol Clin Med Lab. 2005;52(3):163-7. [ Links ]
28. Aguirre GA, Falla A, Sánchez W. Correlación de los marcadores inflamatorios (proteína C reactiva, neutrofilia y leucocitosis) en las diferentes fases de la apendicitis aguda. Rev Colomb Cir. 2014;29(2):110-5. [ Links ]
29. Acharya A, Markar SR, Ni M, Hanna GB. Biomarkers of acute appendicitis: Systematic review and cost-benefit trade-off analysis. Surg Endosc. 2017;31(3):1022-31. https://doi.org/10.1007/s00464-016-5109-1 [ Links ]
30. Guzmán-Valdivia Gómez G. Una clasificación útil en apendicitis aguda. Rev Gastroenterol Mex. 2003;68(4):261-5. [ Links ]
31. Martínez-Luna MS, Guzmán-Ortiz JD, Ruschke-Sadot G. Uso de proteína C reactiva (PCR) como predictor de complicaciones en apendicitis aguda. Rev Mex Cirug Apar Diges. 2015;4(3):100-3. [ Links ]
32. Ishizuka M, Shimizu T, Kubota K. Neutrophil-to-lymphocyte ratio has a close association with gangrenous appendicitis in patients undergoing appendectomy. Int Surg. 2012;97(4):299-304. https://doi.org/10.9738/CC161.1 [ Links ]
33. Prasetya D, Rochadi, Gunadi. Accuracy of neutrophil lymphocyte ratio for diagnosis of acute appendicitis in children: A diagnostic study. Ann Med Surg (Lond). 2019;48:35-8. https://doi.org/10.1016/j.amsu.2019.10.013 [ Links ]
Citación: Vargas-Rodríguez LJ, Barrera-Jerez JF, Ávila-Ávila KA, Rodríguez-Monguí DA, Muñoz-Espinosa BR. Marcadores de severidad de la apendicitis aguda: estudio de prueba diagnóstica. Rev Colomb Gastroenterol. 2022;37(1):3-9. https://doi.org/10.22516/25007440.538
Recibido: 22 de Abril de 2020; Aprobado: 26 de Enero de 2021











 texto em
texto em