Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Colombia Médica
versão On-line ISSN 1657-9534
Colomb. Med. vol.50 no.3 Cali jul./set. 2019
https://doi.org/10.25100/cm.v50i3.4078
Articles
Síntesis temática de estudios cualitativos de prevención del VIH en hombres que tienen sexo con hombres (HSH)
1 Universidade de São Paulo, Facultad de Medicina, Departamento de Medicina Preventiva, Programa de Salud Colectiva, São Paulo, Brasil
2 Universidade de São Paulo, Facultad de Medicina, Departamento de Medicina Preventiva, São Paulo, Brasil
Antecedentes:
Los estudios cualitativos sobre estrategias y métodos de prevención del VIH entre hombres que tienen sexo con hombres ayudan a identificar lagunas de conocimiento y mejorar las acciones preventivas.
Objetivo:
Realizar una síntesis temática de las producciones científicas que utilizan la metodología cualitativa en las estrategias y métodos del área de prevención del VIH entre hombres homosexuales.
Métodos:
se realizó´ una revisión de la literatura siguiendo las pautas del protocolo ENTREQ. Se analizaron 48 estudios empíricos publicados en portugués, inglés y español entre 2001 y 2018 incluidos en las bases de datos Medline, Embase, Scielo, Scopus, Bireme y Web of Science.
Resultados:
La producción de artículos fue mayor en los últimos seis años, concentrados en los países del norte. Se abordaron siete métodos de prevención, con énfasis en profilaxis previa a la exposición, pruebas diagnósticas, condones y estrategias comportamentales. Los principales temas discutidos fueron el estigma y las redes de apoyo y atención.
Conclusión: La creciente producción de prevención en el segmento hombres que tienen relaciones sexuales con hombres resulta de la aparición de múltiples métodos y estrategias preventivas y sus acciones combinadas más allá del protagonismo de los condones.
Palabras clave: VIH; prevención; revisión. minorías sexuales; género.
Background:
Qualitative studies on HIV prevention strategies and methods among men who have sex with men (MSM) allow identify knowledge gaps and improve preventive actions.
Objective:
To make a thematic synthesis of the scientific productions that use the qualitative methodology in the strategies and methods of HIV prevention area among MSM.
Methods:
We conducted a literature review following the guidelines of the ENTREQ protocol. The analysis included 48 empirical studies published in Portuguese, English and Spanish between 2001 and 2018 available in the Medline, Embase, Scielo, Scopus, Bireme and Web of Science databases.
Results:
Where an increased production in the last six years and concentration in northern countries. Seven prevention methods were part of the study, with emphasis on pre-exposure prophylaxis, testing, condoms and behavioral strategies. The main topics discussed were stigma and support and care networks.
Conclusion:
we notice that an increasing production on prevention in the men who have sex with men segment results from the emergence of multiple preventive methods and strategies and their combined actions beyond the star role of condoms.
Keywords: HIV; prevention; Review; Men’s health; Sexual and Gender Minorities.
Contribución del estudio
| 1) Por que se realizó este estudio? |
| Se realizó para entender el escenario de prevención del VIH entre hombres que tienen sexo con hombres |
| 2) Cuales fueron los resultados relevantes del estudio? |
| La cantidad de documentos sobre el tema, la construcción histórica de los métodos de prevención, los métodos más utilizados, así como las principales barreras y facilitadores del acceso a las estrategias de prevención del VIH. |
| 3) Que aportan estos resultados? |
| Se estableció que existe una gran concentración de investigación sobre algunas estrategias. También que una de las mayores barreras sigue siendo el estigma. La presencia de redes de apoyo o atención al paciente, sirve como facilitadores en su presencia o barreras en su ausencia. |
Introducción
En la historia de la epidemia del virus de la inmunodeficiencia humana (VIH) es posible observar que ciertos segmentos sociales se vieron más afectados que otros. En particular, los gais y los hombres que tienen relaciones sexuales con hombres (HSH), los trabajadores sexuales (TS), las personas transgénero, las personas que se inyectan drogas (PID) y las personas en prisión o bajo reclusión de otra clase; estos segmentos han sido designados por la Organización Mundial de la Salud (OMS) como "población clave" 1, ya que son estratégicos para un mayor control de la epidemia en el mundo.
La investigación muestra que la prevalencia del VIH en estas poblaciones es mucho más alta que en la población general. Por ejemplo, los HSH, tienen una prevalencia VIH entre el 6.1 y el 6.6% en Europa o más del 25.4% en la región del Caribe 2 y el 18.4% en Brasil 3. Además, los datos recientes muestran un avance continuo de la epidemia en estas poblaciones, incluso en regiones que ya habían registrado una disminución en las tasas de incidencia en estos segmentos sociales 1.
Con la aparición de las llamadas "estrategias de prevención múltiple" o "prevención combinada" 4, el escenario actual de prevención del VIH está marcado por un optimismo creciente 5,6, en el que la prevención combinada representa un aumento en las posibilidades de prevención en diferentes situaciones que presentan un riesgo potencial de infección por VIH. Sin embargo, se ha planteado una pregunta clave para gerentes, profesionales de la salud e investigadores: cómo articular, en el marco de la prevención, la provisión conjunta de nuevas estrategias de prevención, que incluyen antirretrovirales, estrategias más tradicionales e intervenciones conductuales psicosocial y estructural (Tabla 1) 4-7.
Tabla 1 Clasificación de estrategias y métodos de prevención para la síntesis temática.
| Formas de Prevención | Estrategias y Métodos |
|---|---|
| Uso de Antirretrovirales | Tratamiento como Prevención (TcP); Profilaxis Previa a la Exposición (PrEP); Profilaxis Posterior a la Exposición (PEP) |
| Tradicionales | Condones; Pruebas Diagnósticas del VIH |
| Intervenciones Conductuales Y Psicosociales | Formación de Grupos de Apoyo; Educación de Pares |
| Intervenciones Estructurales | Reducción del Estigma y Desigualdades Sociales |
Considerando la prevención combinada, la Organización Panamericana de la Salud (OPS) recomienda varias acciones para las poblaciones clave en América Latina y el Caribe: pruebas diagnósticas, asesoramiento, diagnóstico y tratamiento de infecciones de transmisión sexual (ITS), profilaxis previa a la exposición (PrEP), profilaxis posterior a la exposición (PEP), condones y lubricantes. Tratamiento antirretroviral (TAR) para personas VIH positivas, educación de pares e información y educación sexual. Entre estos, las intervenciones farmacológicas tienen la cobertura más baja en los países de la región, donde se ofrece TAR en el 45% de los países, PEP en el 39% y PrEP en solo el 6% 7.
Considerando los aspectos que llevan a los HSH a estar más expuestos a la infección por VIH se destacan los siguientes: tener mayores dificultades para acceder a insumos y servicios y ser víctima de estigma y homofobia. Dado esto, para avanzar en las políticas de confrontación de la epidemia se requiere una mejor comprensión de estos temas 8-10 con la consiguiente incorporación y manejo de nuevos métodos y estrategias de prevención.
La literatura de estudios con enfoque metodológico cualitativo ha buscado, comprender la dinámica del uso de métodos y estrategias preventivas en HSH en las últimas décadas. Las investigaciones han tenido en cuenta diferentes contextos, incluidas las relaciones afectivo-sexuales y las intervenciones comunitarias gubernamentales. También han estudiado los significados y las experiencias de los HSH relacionados con el riesgo y la prevención, así como el acceso y uso de los servicios de salud 11,12.
La revisión sistemática es una tecnología importante para evaluación de políticas y prácticas científicas basada en evidencias. Los estudios de revisión sistemática utilizan métodos rigurosos y explícitos para recopilar los resultados de la investigación primaria y proporcionar respuestas confiables a preguntas específicas 13. Este manuscrito se enmarca en este tipo de estudios. La síntesis temática, elegida entre otros tipos de síntesis para estudios cualitativos, consiste en identificar los temas importantes o recurrentes en los estudios empíricos primarios. Cada uno de estos temas se presenta de manera estructurada para que puedan extraerse síntesis e interpretaciones de cada punto y luego articularlos entre sí. La síntesis temática busca aumentar la transparencia y la confiabilidad de los temas, al agrupar los estudios por sus características con la cuantificación de los resultados cualitativos y, principalmente, compilar los hallazgos de acuerdo con los asuntos relevantes y recurrentes 13,14.
La construcción de una visión crítica de la producción científica sobre el aspecto propuesto proporciona una comprensión más profunda de cómo se han incorporado las acciones de prevención en la población de HSH durante los años de la epidemia. También, sobre los desafíos de consolidar un nuevo escenario de prevención del VIH que incorpore métodos y estrategias recientemente desarrollados para este segmento de la población. De esta forma, este artículo tiene como objetivo realizar una síntesis temática de las producciones científicas que utilizan la metodología cualitativa en el campo de los métodos y estrategias de prevención del VIH entre HSH.
Materiales y Métodos
La síntesis temática 13-15 se realizó utilizando referencias del protocolo ENTREQ 16 y, cuando fue necesario, los protocolos PRISMA 17, Cochrane 18 y New York University 19. Se incluyeron estudios publicados en inglés, español y portugués en seis bases de datos de fuentes de información: Medline, Embase, SciELO, Scopus, Bireme y Web of Science.
Los criterios para la inclusión en la revisión fueron estudios que utilizaron: material empírico en el análisis de métodos y estrategias de prevención del VIH; técnicas de producción de datos cualitativos tales como narraciones, entrevistas en profundidad, grupos focales, observaciones directas, etc. Los participantes pertenecían a la población de HSH; en algunos estudios hubo participantes de otras poblaciones como transexuales y usuarios de sustancias psicoactivas.
No se excluyeron los documentos por ubicación geográfica o año de publicación. Sin embargo, se adoptaron los siguientes criterios de exclusión: estudios realizados exclusivamente con niños y adolescentes o analizando la exposición ocupacional o la violencia sexual.
La búsqueda de publicaciones se realizó mediante la aplicación de directorios de búsqueda en las bases de datos de fuentes de información. Utilizando las palabras clave o los mejores términos de búsqueda, como "Hombres que tienen sexo con hombres", "Bisexual*", "Prevención y control” se creó un directorio de búsqueda específico para cada base de datos. El símbolo asterisco (*) permitió incluir en la búsqueda numerosas terminaciones posibles de los radicales buscados y, por lo tanto, abarcan el rango completo de posibles terminaciones en las bases de datos.
Las búsquedas en la base de datos se completaron en enero de 2018 y los artículos encontrados fueron administrados con el gestor de referencias EndNoteENT#174; y las hojas de cálculo. Se extrajo de las publicaciones información sobre: autoría, año de publicación, título original, lugar de estudio, población estudiada, enfoque metodológico utilizado y resumen en el idioma original. Posteriormente, los trabajos se seleccionaron utilizando los siguientes procedimientos, realizados secuencialmente: a) eliminación de duplicados; b) evaluación de títulos y resúmenes; c) lectura completa de los documentos. La selección final de los estudios incluidos en la revisión se realizó de acuerdo con las pautas y recomendaciones de los protocolos mencionados anteriormente. Para dicha selección, dos investigadores independientes y experimentados leyeron los títulos y los resúmenes, cuando hubo desacuerdo, utilizaron la función de arbitraje de un tercer investigador.
Resultados
Se identificaron 584 artículos, de los cuales 114 (19.5%) fueron duplicados y 253 (43.3%) fueron descartados por no corresponder al segmento HSH (196; 33.6%), no utilizar datos empíricos (47; 8%) y presentar información insuficiente o poco clara en el título o resumen (10; 1.7%). En total, se leyeron completamente 217 (37.1%) artículos y, de estos, 169 (28.9% del total) se descartaron por no cumplir con los criterios de inclusión de esta revisión. Finalmente, 48 artículos (8.2% del total) fueron seleccionados e incluidos para el análisis (Figura 1).
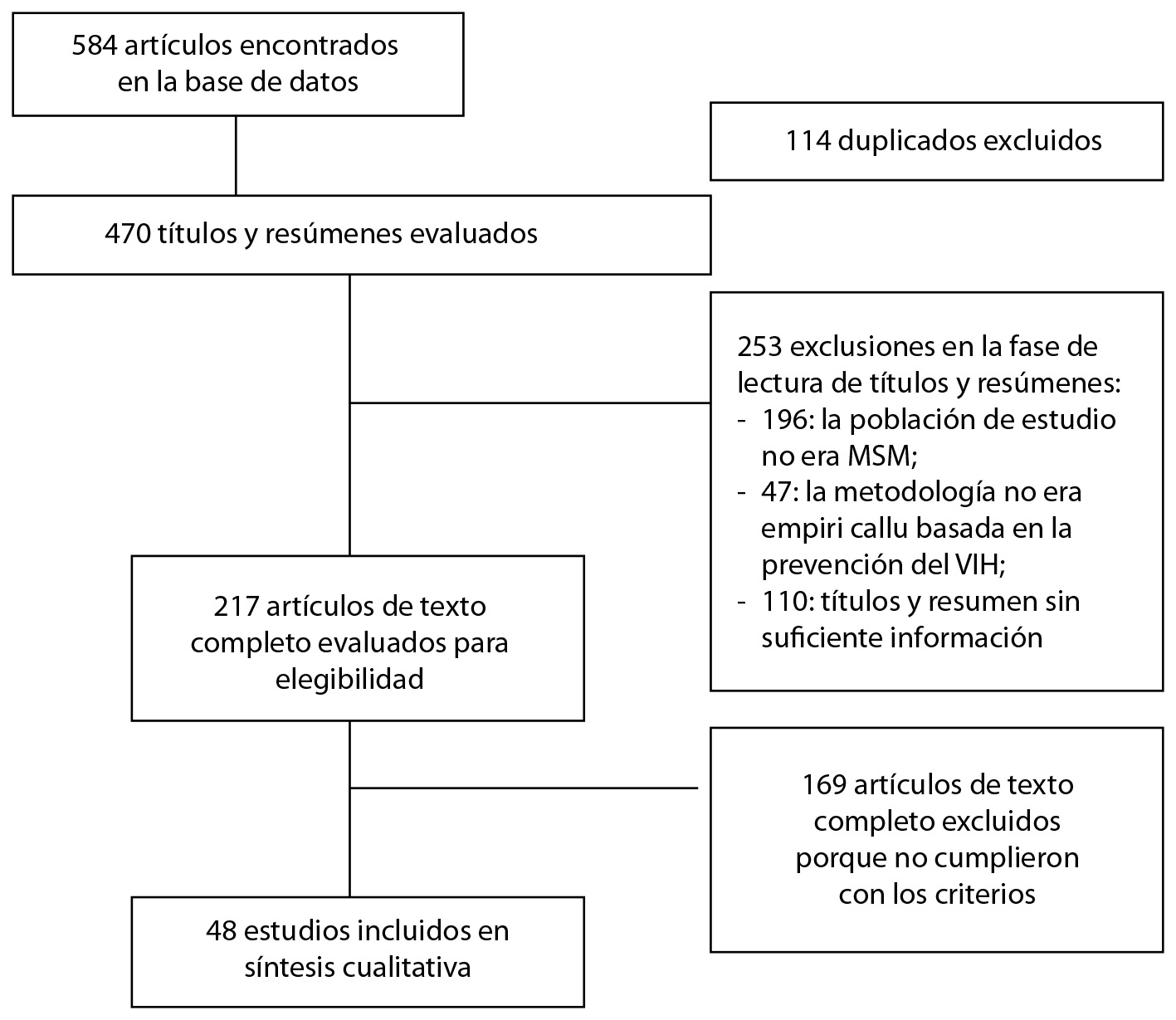
Figura 1 Diagrama de flujo del proceso de selección de artículos incluidos en la revisión. Fuente: Elaboración propia.
Los resultados se presentan en dos momentos diferentes: el primero es una demostración de las características generales de los 48 estudios seleccionados y el segundo es la compilación de los temas más relevantes y recurrentes de la producción analizada. De los 48 estudios seleccionados para esta síntesis, 24 (50%) se realizaron en América del Norte (principalmente Estados Unidos) 20-43, ocho (16.7%) en Europa 44-51, cinco (10.4%) en África 52-56, cuatro (8.3%) en Oceanía 57-60, cuatro (8.3%) en América del Sur y América Central 61-64 y tres (6.2%) en Asia 65-67 (Tabla 2).
Tabla 2 Distribución de artículos seleccionados por continentes.
| Región | Referencias |
|---|---|
| América del Norte | Beougher et al., 201420; Bird et al., 201721; Mitchell et al., 201623, 201722; Brooks et al., 201124, Nanin et al., 200925; Storholm et al., 201726; Taylor et al., 201427; 2012 28; Campbell et al., 201429; Hojilla et al., 201630; Collins; Mcmahan; Stekler, 201731; Grov et al., 201332; Elwood; Greene; Carter, 200333; Grace et al., 201435, 201834; Mimiaga et al., 201436; Hoff et al., 201537; Holloway et al., 201738; Holmes et al., 200839; Hussen et al., 201340; Martinez et al., 201641, 201742; Medline et al., 201743 |
| Europa | Bil et al., 201644; Boydell; Buston; Mcdaid, 201745; Gredig et al., 201646; Grov, 201747; Middelthon, 200148; Sayer et al., 200949; Witzel et al., 201750; Young; Flowers; Mcdaid, 201651 |
| África | Lee et al., 201752; Maina et al., 201853; Siegler et al., 201554; Taegtmeyer et al., 201355; Wagner et al., 201256 |
| Oceania | Körner; Hendry; Kippax, 2005a57, 2005b59, 200658; Neville et al., 201660 |
| América del Sur y Central | Blas et al., 201361; Gonzales et al., 201262; Logie et al., 201763; Reisen et al., 201464 |
| Asia | Bourne et al., 201765; Newman; Roungprakhon; Tepjan, 201366; Wei et al., 201467 |
Vale la pena destacar que no hay estudios realizados en África y América del Sur que evalúen métodos preventivos basados en el uso de antirretrovirales (ARV), como PEP, PrEP y tratamiento como prevención (TcP), aunque los países de estas regiones ya han incorporado estos métodos.
De estos 48 estudios, 38 trataron exclusivamente con la población de HSH sin VIH, de estos, ocho estudios traen marcadores étnicos 25,29,33,38,40,42,43,52 y tres traen marcadores generacionales 26,45,48. Otros cuatro estudios agregan poblaciones de HSH y personas seropositivas dentro de la dinámica de las relaciones serodiscordantes. Los seis estudios restantes incluyeron, además de la población de HSH, otras poblaciones, como mujeres transgéneras, usuarios de drogas y mujeres heterosexuales (Tabla 3).
Tabla 3 Población de los estudios.
| Población | Referencias |
|---|---|
| HSH sin VIH | Beougher et al 201420; Bird et al 201721; Grov et al 201332, 201747; Holmes et al 200839; Taylor et al 201427; Brooks et al 201228; Collins et al 201731; Grace et al 201834, 201435; Bil et al 201644; Gredig et al 201646; ; Sayer et al 200949; Witzel et al 201750; Maina et al 201853; Siegler et al 201554; Taegtmeyer et al 201355; Wagner et al 201256; Körner; Hendry; Kippax, 2005a57, 2005b59, 200658; Neville et al., 201660; Blas et al 201361; Gonzales et al 201262; Reisen et al 201464; Bourne et al 201765; Wei et al 201467; Holloway et al 201738; Hussen et al 201340; Martinez et al 201742; Medline et al 201743; Nanin et al 200925; Campbell et al 201429; Elwood et al 200333; Lee et al 201752; Storholm et al 201726; Boydell et al 201745; Middelthon et al 200148 |
| HSH y personas seropositivas | Mitchell et al 201722, 201623; Brooks et al 201124; Hoff et al 201537 |
| HSH y mujeres transgénero | Hojilla et al 201630; Martinez et al 201641; Logie et al 201763; Newman et al 201366 |
| HSH y usuarios de drogas | Mimiaga et al 201436 |
| HSH y mujeres heterosexuales | Young et al 201651 |
En el conjunto de estudios, se abordaron siete métodos y estrategias para la prevención de la infección por VIH, con predominio de PrEP, PEP, condones, pruebas diagnósticas, estrategias conductuales, tratamiento como prevención y circuncisión. De los cuales tres son métodos basados en ARV (PEP, PrEP, tratamiento como prevención). Un octavo grupo se definió como "otros", donde se incluyó el único artículo 66 que no entraba en ninguna de las siete categorías anteriores, este artículo trata de la introducción de un gel microbicida en una población de HSH y transexuales en Tailandia. Hay un predominio de estudios sobre PrEP (16 estudios), publicados principalmente de 2010, el período que coincide con el lanzamiento de los primeros resultados de seguridad y eficacia del método 68. En cuatro de ellos, la PrEP se analiza junto con otras estrategias 37,41,47,51.
Trece estudios abordaron la estrategia de prueba del VIH, uno de los cuales aparece junto con la estrategia TcP 67. y uno con el condón 56. También es notable la concentración de estudios que involucran pruebas diagnósticas en los últimos cinco años, con cinco publicados en 201722,43,45,50,63.
Diez estudios abordan el enfoque intervenciones conductual y psicosocial como una estrategia de prevención, entendida como una que incluye estrategias para reducción de riesgos, como acuerdos con los compañeros y protección social, además del uso de un método de prevención. Estos estudios han ganado prominencia en los últimos diez años, seis de ellos 21,38,41,42,47,53 publicados a partir de 2016. Esto sugiere que, en paralelo a las investigaciones centradas en métodos preventivos, existe una preocupación por entender otras dimensiones de prevención que dialogan más con diferentes experiencias y necesidades de los individuos.
El condón, considerado el método de prevención con la mayor inversión en salud pública y en la comunidad gay, sigue siendo el foco de atención de los investigadores a lo largo de los años, reuniendo nueve artículos. Es de destacar que el primer estudio incluido en el análisis se publicó en 2001.
La PEP, a su vez, aparece en cuatro estudios, el primero en 2005 y el último en 2009. Aunque la PEP es el método más antiguo entre los que usan ARV y ampliamente estudiado por enfoques cuantitativos 69-74, la investigación cualitativa tiene un número limitado para la población de HSH.
La TcP aparece tangencialmente en tres estudios y solo un estudio abordó la circuncisión. El bajo interés en el tema de la circuncisión en la población de HSH puede estar relacionado con la baja efectividad del método en las relaciones sexuales masculinas o las prácticas anales penetrantes 75-77. La información detallada de los estudios se encuentra en la Tabla 4.
Tabla 4 Métodos y estrategias para la prevención de la infección por VIH.
| Métodos de prevención | Referencias |
|---|---|
| PrEP | Mitchell et al 201623; Brooks et al 201124, 201228; Storholm et al 201726; Taylor et al 201427; Hojilla et al 201630; Collins et al 201731; Grace et al 201834; Mimiaga et al 201436; Hoff et al 201537; Martinez et al 201742; Bil et al 201644; Gredig et al 201646; Grov 201747; Witzel et al 201750; Bourne et al 201765 |
| Pruebas diagnósticas | Beougher et al 201420; Mitchell et al 201722; Nanin et al 200925; Hussen et al 201340; Medline et al 201743; Boydell et al 201745; Witzel et al 201750; Siegler et al 201554; Wagner et al 201256; Blas et al 201361; Logie et al 201763; Reisen et al 201464; Wei et al 201467. |
| Estrategias conductuales | Bird et al 201721; Campbell et al 201429; Grace et al 201435; Holloway et al 201738; Holmes et al 201839; Martinez et al 201641; 201742; Grov 201747; Maina et al 201853; Taegtmeyer et al 201355 |
| Condones | Campbell et al 201429; Grov et al 201332; Elwood et al 200333; Hoff et al 201537; Grov 201747; Middelthon et al 200148; Lee et al 201752; Wagner et al 201256; Neville et al 201660. |
| PEP | Sayer et al 200949; Körner; Hendry; Kippax, 2005a57, 2005b59, 200658. |
| Tratamiento como prevención | Grov 201747; Young et al 201651; Wei et al 201467 |
| Circuncisión | Gonzales et al 201262 |
La Tabla 5 presenta la cronología de las publicaciones del estudio según los métodos de prevención. Se puede observar que los estudios publicados hasta 2006 se centran en los condones 33,48 y PEP 57,59. A partir de este período, existe una diversificación de la producción, que coincide con el inicio de los estudios relacionados con las pruebas diagnósticas y la PrEP 23,26,27,30,31,34,36,37,41,44,46,51,65. Además, aumentan los estudios conductuales y psicosociales 21,29,35,38,39,41,42,47,53,55, lo que sugiere una mayor influencia del paradigma de "prevención combinada"78.
Tabla 5 Cronología de publicaciones de estudios seleccionados hasta enero de 2018.
| Más de 10 años | 2001 | 2003 | 2005 | 2006 | |||
| Condón y Pruebas diagnósticas 48 | Cóndon 33 | PEP57,59 | PEP58 | ||||
| Hasta 10 años | 2008 | 2009 | 2011 | 2012 | 2013 | ||
| Conductual y Psicosocial 39 | Pruebas diagnósticas 25 | PrEP24 | PrEP28 | Pruebas diagnósticas 40,61 | |||
| PEP49 | Circuncisión 62 | Condón 32 | |||||
| Condón e Pruebas diagnósticas 56 | Otros66 | ||||||
| Conductual y Psicosocial 55 | |||||||
| Hasta 5 años | 2014 | 2015 | 2016 | 2017 | 2018 | ||
| Pruebas diagnósticas 20,64 | Condón e PrEP37 | PrEP23,30,44,46 | Conductual y Psicosocial 21,42 | PrEP34 | |||
| Conductual y Psicosocial 35 | Pruebas diagnósticas 54 | PrEP e Conductual y Psicosocial 41 | PrEP26,31,65 | Conductual y Psicosocial 53 | |||
| PrEP27,36 | Condós60 | Pruebas diagnósticas 22,43,45,50,63 | |||||
| Pruebas diagnósticas e TcP67 | PrEP e TcP51 | Condón, Conductual y Psicosocial y PrEP47 | |||||
| Conductual y Psicosocial, Condón, Pruebas diagnósticas 29 | Conductual y Psicosocial y Otros38 | ||||||
| Condón e Otros52 |
Temas relacionados con la producción de PrEP, pruebas diagnósticas, condón y estrategia de comportamiento.
Para el análisis temático de la producción analizada, nos limitamos a los métodos y estrategias que se destacaron en términos numéricos (42 de las 48 producciones analizadas) de publicaciones, a saber: PrEP, pruebas diagnósticas, condones y estrategias de prevención con intervenciones conductual y psicosocial. El análisis de dichos temas se basa en la perspectiva de la prevención combinada.
A su vez, la prevención combinada ha sido recurrente en numerosos estudios y manuales de gobiernos u organismos multilaterales sobre prevención del VIH 78-83. Este enfoque se ha empleado para reflejar las posibilidades que se pueden combinar, no solo en el sentido de agrupación, sino también al referirse a la noción de diálogo y acuerdo para poder cubrir la gama más amplia posible de protección contra el VIH. En este modelo, las estrategias de prevención basadas en la promoción del uso de métodos preventivos e intervenciones conductuales y psicosociales se articulan con intervenciones estructurales, en forma de políticas públicas y marcos legales. Este enfoque se ha dirigido preferentemente a poblaciones clave 79,82,83.
Los temas principales discutidos en los estudios sobre los cuatro métodos de prevención fueron: redes de apoyo, redes de atención y estigma, seguido el costo financiero del acceso a PrEP y el temor a un resultado positivo de la prueba de VIH (Tabla 6).
Tabla 6 Los temas principales discutidos en los estudios.
| Temas principales | Referencias |
|---|---|
| Redes de atención | Mitchell et al 201722; Nanin et al 200925; Hojilla et al 201630; Elwood et al 200333; Grace et al 201435; Hussen et al 201340; Martinez et al 201742; Boydell et al 201745; Witzel et al 201750; Blas et al 201361; Logie et al 201763; Reisen et al 201464; Bourne et al 201765 |
| Redes de apoyo | Hojilla et al 201630; Elwood et al 200333; Holloway et al 201738; Martinez et al 201641; 201742; Boydell et al 201745; Grov 201747; Maina et al 201853; Taegtmeyer et al 201355; Logie et al 201763; Reisen et al 201464; Wei et al 201467 |
| Estigma | Nanin et al 200925; Storholm et al 201726; Collins et al 201731; Grace et al 201834; Mimiaga et al 201436; Hussen et al 201340; Martinez et al 201641; Medline et al 201743; Grov 201747; Young et al 201651; Maina et al 201853; Taegtmeyer et al 201355; Wagner et al 201256, Blas et al 201361; Logie et al 201763; Reisen et al 201464; Bourne et al 201765; Wei et al 201467. |
Las redes de atención 84-86 definidas en los estudios como servicios formalizados que brindan atención, orientación y educación a los usuarios directos atendidos o sus alrededores. La deficiencia o inexistencia de estas redes se destaca en los estudios como una barrera importante para la prevención.
La frecuencia más alta de estudios que abordan la red de atención se produce en los análisis de pruebas diagnósticas, PrEP, estrategias conductuales y psicosociales y el condón. También aparecen en trabajos que discuten la prevención combinada de dos o más métodos de prevención 29,47,52. Entre los 16 estudios que abordan este tema, seis 25,40,47,61,64,67 destacan diferentes aspectos que caracterizan las barreras observadas dentro de las redes de atención como: el estigma, el miedo, la inseguridad de uso y la falta de preparación, los servicios para atender a los participantes y la promoción de los métodos. En los estudios se informan que las estrategias de comunicación que influyen positivamente en la adopción de ciertos métodos son los facilitadores de acceso a las redes de atención, como los estudios que tratan sobre redes de apoyo utilizan diferentes enfoques teóricos para sustentar el tema. En cuanto a esta especificidad, la producción analizada converge al destacar la red de apoyo como un facilitador importante para la adopción de diferentes métodos de prevención, siendo una estrategia con alto potencial para promover el uso de métodos preventivos 87-89.
Se encontraron 12 estudios que investigaron desde la perspectiva de las redes de apoyo. De particular interés son los estudios que abordan la prevención combinada de dos o más métodos de prevención, estrategias conductuales y psicosociales, pruebas diagnósticas, PrEP y condón. En la mitad de ellos, se observaron barreras similares a las encontradas en el tema de las redes de atención. Como facilitador del acceso a métodos en redes de apoyo aparecen políticas de información sociales y educativas para combatir el estigma y los prejuicios.
El estigma se aborda de manera multifacética en los 18 documentos que investigan el tema. La mayoría de estos estudios están relacionados con el estigma de descubrir la infección por el VIH, la homofobia y están especialmente relacionados con estudios que abordan las estrategias y pruebas diagnósticas de comportamiento. En relación con las pruebas diagnósticas se destaca la falta de preparación del servicio de salud para recibir adecuadamente a la población de HSH 25,52,63,64. Otra forma que surge en los estudios que abordan el estigma es la endógena 31,34,36,65, en el sentido de que la comunidad HSH impone una moral sexual y rechaza a los individuos que se desvían de esta moral. Esta discusión está vinculada al uso de PrEP, ya que las etiquetas como la promiscuidad, se usan para nombrar a los usuarios de métodos en ciertas comunidades de HSH. De estos estudios, solo uno 26 destaca el estigma reducido asociado con el VIH en los HSH que usan PrEP.
Los estudios que abordan el costo financiero de uno o más métodos de prevención, en particular la PrEP, subrayan el costo excesivo para los usuarios potenciales en países donde uno o más métodos no se ofrecen de forma gratuita a través de políticas de salud pública, lo que dificulta acceso y uso continuo y consistente 23,24,27,34,37,44,46,47,63,67. A su vez, el miedo asociado con un posible diagnóstico de infección por VIH aparece como una barrera para el acceso a las pruebas diagnósticas 25,40,43,56,61,63,64,67. Es importante destacar que los resultados de los estudios que abordan las pruebas diagnósticas y el costo de los métodos varían de acuerdo con las estructuras, las redes de atención y los servicios gratuitos en los diferentes países o lugares donde se realizan los estudios.
Consideraciones finales
La síntesis temática presentó una visión crítica de los estudios de enfoque cualitativo sobre la prevención del VIH en el segmento de HSH, destacando las características de producción en términos de tiempo y distribución geográfica, de acuerdo con las estrategias y métodos de prevención incorporados en los estudios. Se destacaron los temas más frecuentes que se priorizaron en los estudios que trataron sobre PrEP, pruebas diagnósticas, condones y estrategias de prevención conductual y psicológica. El estudio destaca la relevancia de los esfuerzos en curso para reducir la exposición al VIH entre el segmento HSH, en el contexto actual de la estrategia de prevención combinada, cuyo desafío es articular el suministro y la promoción conjunta de estrategias y métodos de prevención.
En cuanto a las características de las 48 producciones analizadas, predominaron los estudios realizados en los países del norte, particularmente en Estados Unidos y Europa. La mayor parte de la investigación se realizó exclusivamente con la población de HSH y existe una tendencia que la producción aumente a partir de 2011, especialmente los estudios que articulan más de un método o estrategia de prevención. Estos datos parecen reflejar el surgimiento y la difusión de la perspectiva de prevención combinada impulsada por agencias internacionales como la OMS 78,80 y la OPS 7.
Considerando que estamos al final de la cuarta década de la epidemia de VIH y del síndrome de inmunodeficiencia adquirida (SIDA), y que los estudios e intervenciones con la población de HSH han sido prominentes desde el comienzo de la epidemia, llama la atención la escasa investigación para este segmento específico de la población con énfasis en prevención y con un enfoque metodológico cualitativo en las dos primeras décadas de la epidemia. Una primera observación es el posible hecho de que en las primeras décadas de la epidemia se investigó el segmento HSH sobre cuestiones relacionadas con las representaciones sociales de riesgo y la convivencia con personas seropositivas, la interacción con medicamentos antirretrovirales y el impacto del virus y el estigma del SIDA, en la vida cotidiana, la sociabilidad y el placer sexual de estos individuos 90,91. Segundo, y de acuerdo con la producción analizada, el crecimiento de los estudios cualitativos sobre métodos y estrategias de prevención entre HSH corresponde, en términos de distribución temporal y geográfica, al surgimiento de la disponibilidad de múltiples métodos y estrategias y sus acciones combinadas, como método predominante adicional al uso del condón. Como se muestra en esta revisión, los métodos basados en ARV representan una mayor producción en los últimos años. Los investigadores y las agencias de financiación están interesados en investigar la toma de decisiones de los HSH mediante el uso de dichos métodos, los significados de la experiencia de uso y los factores subjetivos relacionados con su efectividad 47,52,63.
En este sentido, la PrEP emerge como un método con gran potencial de prevención, entre los métodos que usan ARV, y explica el número significativo de publicaciones que abordan los problemas y las críticas pertinentes para acceder y usar, tanto individualmente como en la salud pública, especialmente a partir de 2012. El trabajo de Young et al. 51, trae entre sus hallazgos preguntas ilustrativas para pensar en las críticas a la PrEP, como su impacto en los presupuestos públicos. Lo más destacado para los estudios sobre PrEP en los últimos años de la producción analizada parece derivar de la relación entre aspectos diferentes pero relacionados, como los estudios vinculados a investigaciones que buscan profundizar las preguntas sin respuesta mediante estudios clínicos y epidemiológicos; e entre estos destacan la aceptabilidad y la posibilidad de uso diario, etc.
La aparición de métodos basados en antirretrovirales abre un área amplia de interés, al cambiar el enfoque preventivo y el impacto potencial sobre la epidemia, constituyendo así un campo de estudio relevante. Finalmente, el desarrollo y la penetración de diseños metodológicos cualitativos en estudios de salud, ya sea en diseños mixtos (cualitativos y cuantitativos), o en estudios únicamente con la producción de datos cualitativos es creciente y consistente. Considerando los estudios iniciales sobre la relación entre el VIH / SIDA y la población de HSH, los estudios sobre prevención combinada en esta población tienen acceso a la experiencia desarrollada en décadas anteriores.
Al observar los principales temas abordados en los estudios sobre los cuatro métodos más importantes en la producción analizada (PrEP, pruebas diagnósticas, condones y estrategias de prevención del comportamiento y psicológicas), se destacan los temas de las redes de apoyo y atención y el estigma. A diferencia de las dos iniciales, el estigma sigue siendo central, constituyendo un amplio fenómeno social en el campo del VIH que se manifiesta en múltiples ámbitos, desde aquellos de la vida privada hasta los relacionados con la búsqueda de servicios y el acceso a métodos de estrategias de prevención.
En resumen, la presente revisión señala los límites y las posibilidades de prevención del VIH entre los HSH como un segmento inmerso en construcciones sociales y contextos estructurales que expanden sus vulnerabilidades primarias históricamente conocidas, dando la posibilidad de discutir, comprender, acceder y usar estrategias diferentes. La prevención está condicionada por cuestiones como el acceso y el costo de la salud, problemas familiares y generacionales, así como, posibles acciones para excluir al Estado, respaldados por el estigma institucionalizado y prevalente y la homofobia en las sociedades 92.
Finalmente, consideramos que la incorporación y el desarrollo de la investigación cualitativa en el campo de la producción de conocimiento y las prácticas en la prevención de la infección por VIH es de gran importancia. Como el tipo de investigación que aborda las individualidades y subjetividades de los seres humanos y las colectividades, este enfoque metodológico puede proponerse para estudiar el VIH, cómo, por ejemplo, las formas como los individuos evalúan el riesgo del VIH, las formas de enfrentar el estigma del SIDA, como las nuevas tecnologías de prevención basadas en el uso de ARV influye en la construcción de identidades sexuales y en las prácticas sexuales, etc. Además, la investigación cualitativa es una herramienta para reconocer las diferentes subjetividades de las personas en las políticas para abordar la epidemia y darles a estos individuos el estatus de sujetos de derechos. Dado esto, y considerando el creciente número de estudios cualitativos sobre prevención del VIH en el segmento de HSH, la revisión de síntesis temática apunta al estado de la técnica de producción, señalando lagunas de conocimiento que merecen investigación, especialmente en el escenario de prevención actual, y destacando formas de respuesta social y políticas para reducir el riesgo de infección en este segmento de la población históricamente afectado por la epidemia.
La principal limitación de esta síntesis temática es la restricción de las bases de datos de fuentes de información en salud usadas para seleccionar los estudios primarios. Estas bases no incluyen necesariamente trabajos de otras áreas del conocimiento (como psicología, sociología y antropología). Tampoco hacen parte de estas bases de datos las producciones de la llamada “literatura gris” publicada fuera de los canales editoriales convencionales como informes, tesis, actas de congresos, normas técnicas, entre otras.
Referencias
1. WHO. Guidelines. Consolidated guidelines on HIV prevention, diagnosis, treatment and care for key populations. WHO; 2016. [ Links ]
2. Beyrer C, Baral SD, Van Griensven F, Goodreau SM, Chariyalertsak S, Wirtz AL, et al. Global epidemiology of HIV infection in men who have sex with men. Lancet. 2012; 380(9839): 367-377. doi:10.1016/S0140-6736(12)60821-6. [ Links ]
3. Kerr L, Kendall C, Guimarães MDC, Salani Mota R, Veras MA, Dourado I, et al. HIV prevalence among men who have sex with men in Brazil. Medicine (Baltimore). 2018; 97(1S Suppl 1): S9-S15. doi: 10.1097/MD.0000000000010573. [ Links ]
4. Joint United Nations Program on HIV/AIDS (UNAIDS). 90-90-90 An ambitious treatment target to help end the AIDS epidemic. UNAIDS; 2014. http://www.UnaidsOrg/Sites/Default/Files/Media_Asset/90-90-90_En_0Pdf. [ Links ]
5. Nilo F. Gerenciamento de risco em tempos de novas tecnologias de prevenção na perspectiva de direitos humanos. Bol ABIA. 2015; 60:8-18. [ Links ]
6. De Luiz GM, Spink MJ. O gerenciamento dos riscos no cenário da aids: Estratégias adotadas por homens que fazem sexo com homens em parceria casual. Athenea Digit. 2013; 13(3): 39-56 [ Links ]
7. PAHO Pan American Health Organization; UNAIDS Joint United Nations Program on HIV/AIDS. HIV prevention in the spotlight: an analysis from the perspective of the health sector in Latin America and the Caribbean 2017. PAHO; 2017. p. 88. Available from: http://iris.paho.org/xmlui/bitstream/handle/123456789/34381/9789275119792-eng.pdf?sequence=6&isAllowed=y [ Links ]
8. Mello L, Perilo M, Braz CA de, Pedrosa C. Políticas de saúde para lésbicas, gays, bissexuais, travestis e transexuais no Brasil: em busca de universalidade, integralidade e equidade. Sex Salud Soc (Rio Janeiro). 2017; (9): 7-28. Doi: 10.1590/S1984-64872011000400002. [ Links ]
9. Santos EC, Calvetti PU, Rocha KB, Moura A, Barbosa LH, Hermel J. Percepção de Usuários Gays, Lésbicas, Bissexuais e Transgêneros, Transexuais e Travestis do Sistema Único de Saúde. Interam J Psychol. 2010; 44(2): 235-245. [ Links ]
10. Mayer KH, Bradford JB, Makadon HJ, Stall R, Goldhammer H, Landers S. Sexual and gender minority health: What we know and what needs to be done. Am J Public Health. 2008; 98(6): 989-995. [ Links ]
11. Turato ER. Métodos qualitativos e quantitativos na área da saúde: definições, diferenças e seus objetos de pesquisa. Rev Saude Publica. 2005;39(3):507-14. [ Links ]
12. Denzin NK, Lincoln YS. The Sage Handbook of Qualitative Research, 2nd ed. London: Sage Publication INC; 2006. [ Links ]
13. Sandelowski M, Barroso J. Handbook for synthesizing qualitative research. New York, NY: Springer Publishing Company; 2006. [ Links ]
14. Thomas J, Harden A. Methods for the thematic synthesis of qualitative research in systematic reviews. BMC Med Res Methodol. 2008; 8(1): 45. [ Links ]
15. Malterud K. Systematic text condensation: A strategy for qualitative analysis. Scand J Public Health. 2012; 40(8): 795-805. doi: 10.1177/1403494812465030. [ Links ]
16. Tong A, Flemming K, McInnes E, Oliver S, Craig J. Enhancing transparency in reporting the synthesis of qualitative research: ENTREQ. BMC Med Res Methodol. 2012; 12: 181. doi:10.1186/1471-2288-12-181 [ Links ]
17. Moher D, Liberati A, Tetzlaff J, Altman DG. Preferred reporting items for systematic reviews and meta-analyses: The PRISMA Statement. PLoS Med. 2009; 6(7):e1000097. doi: 10.1371/journal.pmed.1000097. [ Links ]
18. Noyes J, Popay J, Pearson A, Hannes K; Andrew Booth on behalf of the Cochrane. Chapter 20: Qualitative research and Cochrane reviews. In: Higgins JPT, Green S (editors). Cochrane Handbook for Systematic Reviews of Interventions. Version 5.0.1. The Cochrane Collaboration; 2008. Available from www.cochrane-handbook.org. [ Links ]
19. CRD Center for Reviews and Dissemination. Systematic reviews: CRD's guidance for undertaking systematic reviews in health care. York Publishing Services Ltd University of York: York; 2009. [ Links ]
20. Beougher SC, Bircher AE, Chakravarty D, Darbes LA, Mandic CG, Neilands TB, et al. Motivations to test for HIV among partners in concordant HIV-negative and HIV-discordant gay male couples. Arch Sex Behav. 2014;44(2):499-508. doi: 10.1007/s10508-014-0403-2. [ Links ]
21. Bird JDP, Morris JA, Koester KA, Pollack LM, Binson D, Woods WJ. Knowing your status and knowing your partner's status is really where it starts: a qualitative exploration of the process by which a sexual partner's hiv status can influence sexual decision making. J Sex Res. 2017;54(6):784-94. doi: 10.1080/00224499.2016.1202179. [ Links ]
22. Mitchell JW, Lee JY, Woodyatt C, Bauermeister J, Sullivan P, Stephenson R. Decisions about testing for hiv while in a relationship: perspectives from an urban, convenience sample of hiv-negative male couples who have a sexual agreement. Arch Sex Behav. 2017;46(4):1069-77. doi: 10.1007/s10508-016-0807-2. [ Links ]
23. Mitchell JW, Lee J-Y, Woodyatt C, Bauermeister J, Sullivan P, Stephenson R. HIV-negative male couples' attitudes about pre-exposure prophylaxis (PrEP) and using PrEP with a sexual agreement. AIDS Care. 2016;28(8):994-9. doi: 10.1080/09540121.2016.1168911. [ Links ]
24. Brooks RA, Kaplan RL, Lieber E, Landovitz RJ, Lee SJ, Leibowitz AA. Motivators, concerns, and barriers to adoption of preexposure prophylaxis for HIV prevention among gay and bisexual men in HIV-serodiscordant male relationships. AIDS Care - Psychol Socio-Medical Asp AIDS/HIV. 2011;23(9):1136-45. doi: 10.1080/09540121.2011.554528. [ Links ]
25. Nanin J, Osubu T, Walker J, Powell B, Powell D, Parsons J. "HIV is still real": Perceptions of HIV testing and HIV prevention among black men who have sex with men in New York City. Am J Mens Health. 2009;3(2):150-64. doi: 10.1177/1557988308315154 [ Links ]
26. Storholm ED, Volk JE, Marcus JL, Silverberg MJ, Satre DD. Risk perception, sexual behaviors, and prep adherence among substance-using men who have sex with men: a qualitative study. Prev Sci. 2017;18(6):737-47. doi: 10.1007/s11121-017-0799-8. [ Links ]
27. Taylor SW, Mayer KH, Elsesser SM, Mimiaga MJ, O'Cleirigh C, Safren SA. Optimizing content for pre-exposure prophylaxis (PrEP) counseling for men who have sex with men: Perspectibes of PrEP used and high-rise PrEP naïve men. AIDS Behav. 2014;18(5):871-9. [ Links ]
28. Brooks RA, Landovitz RJ, Kaplan RL, Lieber E, Lee S-J, Barkley TW. Sexual risk behaviors and acceptability of hiv pre-exposure prophylaxis among hiv-negative gay and bisexual men in serodiscordant relationships: a mixed methods study. AIDS Patient Care STDS. 2012;26(2):87-94. doi: 10.1089/apc.2011.0283. [ Links ]
29. Campbell CK, Gómez AM, Dworkin S, Wilson PA, Grisham KK, McReynolds J, et al. Health, trust, or "just understood": explicit and implicit condom decision-making processes among black, white, and interracial same-sex male couples. Arch Sex Behav. 2014;43(4):697-706. doi: 10.1007/s10508-013-0146-5. [ Links ]
30. Hojilla JC, Koester KA, Cohen SE, Buchbinder S, Ladzekpo D, Matheson T, et al. Sexual behavior, risk compensation, and hiv prevention strategies among participants in the san francisco prep demonstration project: a qualitative analysis of counseling notes hhs public access. AIDS Behav. 2016;20(7):1461-9. doi: 10.1007/s10461-015-1055-5. [ Links ]
31. Collins SP, McMahan VM, Stekler JD. The impact of HIV pre-exposure prophylaxis (prep) use on the sexual health of men who have sex with men: a qualitative study in Seattle, WA. Int J Sex Heal. 2017;29(1):55-68. doi: 10.1080/19317611.2016.1206051 [ Links ]
32. Grov C, Agyemang L, Ventuneac A, Breslow AS. Navigating condom use and hiv status disclosure with partners met online: a qualitative pilot study with gay and bisexual men from craigslist.Org. AIDS Educ Prev. 2013;25(1):72-85. doi: 10.1521/aeap.2013.25.1.72 [ Links ]
33. Elwood WN, Greene K, Carter KK. Gentlemen don't speak: communication norms and condom use in bathhouses. J Appl Commun Res. 2003;31(4):277-97. doi: 10.1080/1369681032000132564. [ Links ]
34. Grace D, Jollimore J, MacPherson P, Strang MJP, Tan DHS. The pre-exposure prophylaxis-stigma paradox: learning from canada's first wave of PrEP Users. AIDS Patient Care STDS. 2018;32(1):24-30. 10.1089/apc.2017.0153. [ Links ]
35. Grace D, Chown SA, Jollimore J, Parry R, Kwag M, Steinberg M, et al. HIV-negative gay men's accounts of using context-dependent sero-adaptive strategies. Cult Health Sex. 2014; 16(3): 316-30. doi: 10.1080/13691058.2014.883644. [ Links ]
36. Mimiaga MJ, Closson EF, Kothary V, Mitty JA. Sexual partnerships and considerations for HIV antiretroviral pre-exposure prophylaxis utilization among high-risk substance using men who have sex with men. Arch Sex Behav. 2014;43(1):99-106. doi: 10.1007/s10508-013-0208-8. [ Links ]
37. Hoff CC, Chakravarty D, Bircher AE, Campbell CK, Grisham K, Neilands TB, et al. Attitudes towards PrEP and anticipated condom use among concordant HIV-negative and hiv-discordant male couples. AIDS Patient Care STDS. 2015;29(7):408-17. doi: 10.1089/apc.2014.0315. [ Links ]
38. Holloway IW, Winder TJ, Lea III CH, Tan D, Boyd D, Novak D. Technology use and preferences for mobile phone-based hiv prevention and treatment among black young men who have sex with men: exploratory research. JMIR MHealth UHealth. 2017;5(4): e46. doi: 10.2196/mhealth.6436. [ Links ]
39. Holmes D, Gastaldo D, O'Byrne P, Lombardo A. Bareback sex: a conflation of risk and masculinity. Int J Mens Health. 2008;7(2):171-91. DOI: 10.3149/jmh.0702.171. [ Links ]
40. Hussen SA, Stephenson R, del Rio C, Wilton L, Wallace J, Wheeler D, et al. HIV testing patterns among black men who have sex with men: a qualitative typology. PLoS One. 2013; 8(9), e75382. doi: 10.1371/journal.pone.0075382. [ Links ]
41. Martinez O, Wu E, Levine EC, Muñoz-Laboy M, Fernandez MI, Bass SB, et al. Integration of social, cultural, and biomedical strategies into an existing couple-based behavioral HIV/STI prevention intervention: Voices of latino male couples. PLoS One. 2016;11(3):1-22. doi: 10.1371/journal.pone.0152361 [ Links ]
42. Martinez O, Wu E, Frasca T, Shultz AZ, Fernandez MI, López Rios J, et al. Adaptation of a couple-based HIV/STI prevention intervention for latino men who have sex with men in New York City. Am J Mens Health. 2017;11(2):181-95. doi: 10.1177/1557988315579195. [ Links ]
43. Medline A, Daniels J, Marlin R, Young S, Wilson G, Huang E, et al. HIV Testing preferences among MSM members of an LGBT community organization in Los Angeles. J Assoc Nurses AIDS Care. 2017;28(3):363-71. doi: 10.1016/j.jana.2017.01.001. [ Links ]
44. Bil JP, Van Der Veldt WM, Prins M, Stolte IG, Davidovich U. Motives of Dutch men who have sex with men for daily and intermittent HIV pre-exposure prophylaxis usage and preferences for implementation A qualitative study. Med (United States). 2016; 95(39): e4910. doi:10.1097/MD.0000000000004910. [ Links ]
45. Boydell N, Buston K, McDaid LM. Patterns of HIV testing practices among young gay and bisexual men living in Scotland: A qualitative study. BMC Public Health. 2017;17(1):1-10. doi: 10.1186/s12889-017-4653-5. [ Links ]
46. Gredig D, Uggowitzer F, Hassler B, Weber P, Niderost S. Acceptability and willingness to use HIV pre-exposure prophylaxis among HIV-negative men who have sex with men in Switzerland. AIDS Care. 2016; 28 Suppl 1:44-7. doi: 10.1080/09540121.2016.1146212. [ Links ]
47. Grov C. Gay men's perspectives on HIV prevention and treatment in Berlin, Germany: lessons for policy and prevention. Int J Sex Heal. 2017;29(2):124-34. doi: 10.1080/19317611.2016.1247758 [ Links ]
48. Middelthon A-L. Interpretations of condom use and nonuse among young norwegian gay men: a qualitative study. Med Anthropol Q. 2001;15(1):58-83. [ Links ]
49. Sayer C, Fisher M, Nixon E, Nambiar K, Richardson D, Perry N, et al. Will I? Won't I? Why do men who have sex with men present for post-exposure prophylaxis for sexual exposures? Sex Transm Infect. 2009;85(3):206-11. doi: 10.1136/sti.2008.033662 [ Links ]
50. Witzel TC, Weatherburn P, Rodger AJ, Bourne AH, Burns FM. Risk, reassurance and routine: a qualitative study of narrative understandings of the potential for HIV self-testing among men who have sex with men in England. BMC Public Health. 2017;17(1):491. doi: 10.1186/s12889-017-4370-0. [ Links ]
51. Young I, Flowers P, Mcdaid L. Can a pill prevent HIV? Negotiating the biomedicalisation of HIV prevention. Sociol Health Illn. 2016;38(3):411-25. doi: 10.1111/1467-9566.12372 [ Links ]
52. Lee M, Sandfort T, Collier K, Lane T, Reddy V. Breakage is the norm: use of condoms and lubrication in anal sex among Black South African men who have sex with men. Cult Health Sex. 2017;19(4):501-14. doi: 10.1080/13691058.2016.1239134. [ Links ]
53. Maina G, Strudwick G, Lalani Y, Boakye F, Wilton L, Nelson LRE. Characterizing the structure and functions of social networks of men who have sex with men in Ghana, west Africa: implications for peer-based HIV prevention. J Assoc Nurses AIDS Care. 2018; 29(1):70-82. doi: 10.1016/j.jana.2017.07.005 [ Links ]
54. Siegler AJ, Sullivan PS, de Voux A, Phaswana-Mafuya N, Bekker LG, Baral SD, et al. Exploring repeat HIV testing among men who have sex with men in Cape Town and Port Elizabeth, South Africa. AIDS Care. 2015;27(2):229-34. doi: 10.1080/09540121.2014.947914 [ Links ]
55. Taegtmeyer M, Davies A, Mwangome M, van der Elst EM, Graham SM, Price MA, et al. Challenges in providing counselling to msm in highly stigmatized contexts: results of a qualitative study from Kenya. PLoS One. 2013; 8(6): e64527. Doi: 10.1371/journal.pone.0064527 [ Links ]
56. Wagner GJ, Aunon FM, Kaplan RL, Rana Y, Khouri D, Tohme J, et al. A qualitative exploration of sexual risk and HIV testing behaviors among men who have sex with men in Beirut, Lebanon. PLoS One. 2012; 7(9): e45566. doi: 10.1371/journal.pone.0045566 [ Links ]
57. Körner H, Hendry O, Kippax S. It's not just condoms: Social contexts of unsafe sex in gay men's narratives of post-exposure prophylaxis for HIV. Health Risk Soc. 2005;7(1):47-62. doi: 10.1080/13698570500053238 [ Links ]
58. Körner H, Hendry O, Kippax S. Safe sex after post-exposure prophylaxis for HIV: Intentions, challenges and ambivalences in narratives of gay men. AIDS Care. 2006;18(8):879-87. [ Links ]
59. Körner H, Hendry O, Kippax S. Negotiating risk and social relations in the context of post-exposure prophylaxis for HIV: Narratives of gay men. Health Risk Soc. 2005;7(4):349-60. doi: 10.1080/13698570500390218 [ Links ]
60. Neville S, Adams J, Moorley C, Jackson D. The condom imperative in anal sex - one size may not fit all: a qualitative descriptive study of men who have sex with men. J Clin Nurs. 2016;25(23-24):3589-96. doi: 10.1111/jocn.13507 [ Links ]
61. Blas MM, Menacho LA, Alva IE, Cabello R, Orellana ER. Motivating men who have sex with men to get tested for hiv through the internet and mobile phones: a qualitative study. PLoS One. 2013; 8(1): e54012. Doi: 10.1371/journal.pone.0054012. [ Links ]
62. Gonzales FA, Zea MC, Reisen CA, Bianchi FT, Betancourt Rodríguez CF, Aguilar Pardo M, et al. Popular perceptions of circumcision among Colombian men who have sex with men. Cult Health Sex. 2012;14(9):991-1005. doi: 10.1080/13691058.2012.712719. [ Links ]
63. Logie CH, Lacombe-Duncan A, Brien N, Jones N, Lee-Foon N, Levermore K, et al. Barriers and facilitators to HIV testing among young men who have sex with men and transgender women in Kingston, Jamaica: A qualitative study. J Int AIDS Soc. 2017;20(1):1-8. doi: 10.7448/IAS.20.1.21385. [ Links ]
64. Reisen CA, Zea MC, Bianchi FT, Poppen PJ, del Río González AM, Romero RAA, et al. HIV testing among MSM in Bogotá, Colombia: the role of structural and individual characteristics. AIDS Educ Prev. 2014;26(4):328-44. doi: 10.1521/aeap.2014.26.4.328. [ Links ]
65. Bourne A, Cassolato M, Thuan Wei CK, Wang B, Pang J, Lim SH, et al. Willingness to use pre-exposure prophylaxis (PrEP) for HIV prevention among men who have sex with men (MSM) in Malaysia: findings from a qualitative study. J Int AIDS Soc. 2017;20(1): 21899. doi: 10.7448/IAS.20.1.21899. [ Links ]
66. Newman PA, Roungprakhon S, Tepjan S. A social ecology of rectal microbicide acceptability among young men who have sex with men and transgender women in Thailand. J Int AIDS Soc. 2013; 16:18476. doi: 10.7448/IAS.16.1.18476 [ Links ]
67. Wei C, Yan H, Yang C, Raymond F, Li J, Yang H, et al. Accessing HIV testing and treatment among men who have sex with men in China: a qualitative study. AIDS Care. 2014;26(3):372-8. doi: 10.1080/09540121.2013.824538. [ Links ]
68. Grant RM, Lama JR, Anderson PL, McMahan V, Liu AY, Vargas L, et al. Preexposure chemoprophylaxis for HIV prevention in men who have sex with men. N Engl J Med 2010; 363:2587-2599. DOI: 10.1056/NEJMoa1011205. [ Links ]
69. Kaplan JE, Dominguez K, Jobarteh K, Spira TJ. Postexposure Prophylaxis against human immunodeficiency virus (HIV): new guidelines from the WHO: a perspective. Clin Infect Dis. 2015;60(suppl 3): S196-9. doi: 10.1093/cid/civ087. [ Links ]
70. Ford N, Mayer KH; World Health Organization Postexposure Prophylaxis Guideline Development Group. World Health Organization Guidelines on postexposure prophylaxis for HIV: recommendations for a public health approach. Clin Infect Dis. 2015;60(suppl 3): S161-4. doi: 10.1093/cid/civ068. [ Links ]
71. Beanland RLL, Irvine CMM, Green K. End users' views and preferences on prescribing and taking postexposure prophylaxis for prevention of HIV: methods to support World Health Organization Guideline development. Clin Infect Dis. 2015; 60(suppl 3): S191-5. doi:10.1093/cid/civ070 [ Links ]
72. Ford N, Shubber Z, Calmy A, Irvine C, Rapparini C, Ajose O, et al. Choice of Antiretroviral Drugs for Postexposure Prophylaxis for Adults and Adolescents: A Systematic Review. Clin Infect Dis. 2015;60(suppl 3): S170-6. [ Links ]
73. Ford N, Venter F, Irvine C, Beanland RL, Shubber Z. Starter packs versus full prescription of antiretroviral drugs for postexposure prophylaxis: a systematic review. Clin Infect Dis. 2015;60(suppl 3): S182-6. doi: 10.1093/cid/civ093. [ Links ]
74. Siegfried N, Beanland RL, Ford N, Mayer KH. Formulating the future research agenda for postexposure prophylaxis for HIV: methodological challenges and potential approaches. Clin Infect Dis. 2015;60(suppl_3): S205-11. doi: 10.1093/cid/civ139. [ Links ]
75. Jayathunge PH, McBride WJ, MacLaren D, Kaldor J, Vallely A, Turville S. Male circumcision and HIV transmission what do we know?. Open AIDS J. 2014; 8:31-44. doi:10.2174/1874613601408010031 [ Links ]
76. WHO. Guideline on the use of devices for adult male circumcision for HIV prevention. World Health Organization; 2013. [ Links ]
77. Eyer-Silva WA. A circuncisão masculina e a transmissão heterossexual do HIV. Rev Saúde Pública. 2003; 37: 678-686. Doi: 10.1590/S0034-89102003000500022. [ Links ]
78. UNAIDS, Joint United Nations Program on HIV/AIDS. Combination HIV Prevention: Tailoring and Coordinating Biomedical, Behavioural and Structural Strategies 10 to Reduce New HIV Infections. UNAIDS; 2010. [ Links ]
79. Rotheram-Borus MJ, Swendeman D, Chovnick G. The past, present, and future of HIV prevention: integrating behavioral, biomedical, and structural intervention strategies for the next generation of HIV prevention. Annu Rev Clin Psychol. 2009;5(1):143-67. doi: 10.1146/annurev.clinpsy.032408.153530. [ Links ]
80. UNAIDS, Joint United Nations Program on HIV/AIDS. Fast-tracking combination prevention. Towards reducing new hiv infections to fewer than 500 000 by 2020. UNAIDS/JC2766E. UNAIDS; 2015. Available at: http://www.unaids.org/sites/default/files/media_asset/20151019_JC2766_Fast-tracking_combination_prevention.pdf. [ Links ]
81. Paiva V. Sem mágicas soluções: a prevenção e o cuidado em HIV/AIDS e o processo de emancipação psicossocial. Interface-Comunicação Saúde Educ. 2002;6:25-38. Doi: 10.1590/S1414-32832002000200003. [ Links ]
82. Ministério da Saúde, Secretária de Vigilância em Saúde, Departamento de Vigilância Prevenção e Controle das Infecções Sexualmente Transmissíveis do HIV/Aids e das Hepatites Virais. Prevenção Combinada do HIV/Bases conceituais para profissionais, trabalhadores(as) e gestores(as) de saúde. Brasil; 2017. p. 123. [ Links ]
83. Grangeiro A, Ferraz D, Calazans G, Zucchi EM, Díaz-Bermúdez XP. The effect of prevention methods on reducing sexual risk for HIV and their potential impact on a large-scale: a literature review. Rev Bras Epidemiol. 2015; 18(Suppl 1): 43-62. doi: 10.1590/1809-4503201500050005. [ Links ]
84. Mayer KH, Bekker L-G, Stall R, Grulich AE, Colfax G, Lama JR. Comprehensive clinical care for men who have sex with men: an integrated approach. Lancet. 2012;380(9839):378-87. doi: 10.1016/S0140-6736(12)60835-6. [ Links ]
85. Ogden J, Esim S, Grown C. Expanding the care continuum for HIV/AIDS: bringing careers into focus. Health Policy Plan. 2006;21(5):333-42. doi: 10.1093/heapol/czl025 [ Links ]
86. Mendes EV. As redes de atenção à saúde. Cien Saude Colet. 2010; 15(5): 2297-2305. Doi: 10.1590/S1413-81232010000500005. [ Links ]
87. Lomando E, Wagner A, Gonçalves J. Coesão. Adaptabilidade e rede social no relacionamento conjugal homossexual. Psicol Teor Prática. 2011; 13(3):96-109. [ Links ]
88. de Andrade GRB, Vaitsman J. Apoio social e redes: conectando solidariedade e saúde. Ciências Saúde Coletiva. 2002; 7(4):925-34. [ Links ]
89. Gonçalves TR, Pawlowski J, Bandeira DR, Piccinini CA. Avaliação de apoio social em estudos brasileiros: aspectos conceituais e instrumentos. Ciências Saúde Coletiva. 2011; 16(3):1755-69. Doi: 10.1590/S1413-81232011000300012. [ Links ]
90. Chambers LA, Rueda S, Baker DN, Wilson MG, Deutsch R, Raeifar E, et al. Stigma, HIV and health: A qualitative synthesis. BMC Public Health. 2015; 15: 848. doi:10.1186/s12889-015-2197-0. [ Links ]
91. Parker R, Aggleton P. HIV and AIDS-related stigma and discrimination: a conceptual framework and implications for action. Soc Sci Med. 2003;57(1):13-24. [ Links ]
92. Rios LF, Almeida V, Parker R, Pimenta C, Terto JV. Homossexualidade?: produção cultural, cidadania e saúde. Rio de Janeiro: ABIA; 2004. Available at: http://www.bibliotecadigital.abong.org.br/bitstream/handle/11465/604/1.pdf?sequence [ Links ]
Recibido: 14 de Junio de 2019; Revisado: 16 de Julio de 2019; Aprobado: 30 de Agosto de 2019











 texto em
texto em 



