Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Obstetricia y Ginecología
Print version ISSN 0034-7434On-line version ISSN 2463-0225
Rev Colomb Obstet Ginecol vol.59 no.1 Bogotá Jan./Mar. 2008
Eduardo Contreras-Zúñiga, M.D.*, Luis Guillermo-Arango, M.D.**, Sandra Ximena Zuluaga-Martínez, M.D.***, Vanesa Ocampo, M.D.****.
Recibido: septiembre 13/07 - Aceptado: marzo 18/08
* Medicina Interna. Fundación Valle del Lili. Cali, Colombia. Correo electrónico: edo11@hotmail.com
** Medicina Interna - endocrinología. Fundación Valle del Lili. Cali, Colombia.
*** Médico y Cirujano. Angiografía de Occidente S.A. Cali. Colombia.
**** Médico y Cirujano. SENA. Cali, Colombia.
RESUMEN
Objetivo: el objetivo del presente trabajo es revisar la epidemiología, la clasificación clínica, el diagnóstico y el tratamiento de la diabetes pregestacional y gestacional.
Materiales y métodos: con las palabras clave diabetes, diabetes gestacional, diabetes pregestacional, y embarazo se buscó información en la bases de datos de Pubmed/Medline, Cochrane, SciELO, al igual que en las referencias de los artículos de revistas y textos, especialmente de los últimos cinco años. El resultado de esta búsqueda arrojó 79 referencias, de lascualessetomaronlas35másrelevantes,teniendo en cuenta principalmente metaanálisis, artículos de revisión, estados del arte, estudios aleatorizados doble ciego y guías clínicas.
Resultados: el buen control de la glicemia en el embarazo evita o disminuye las complicaciones maternas y fetales. En el 0.2-0.3% de todos los embarazos se conoce que la mujer ha tenido diabetes previa a la gestación, y la diabetes gestacional complica el 1-14 % de los embarazos. El criterio de la OMS exige una glicemia > 140 mg/dl a las dos horas de postcarga con 75 g de glucosa oral para hacer el diagnóstico de diabetes gestacional. También se puede hacer el diagnóstico con dos glicemias de ayuno > 105 mg/dl o una glicemia de ayuno > 126 mg/dl o una glicemia en cualquier momento > 200 mg/dl.
Conclusión: un mejor control de las cifras de glucemia durante el embarazo está asociado a un mayor bienestar fetal.
Palabras clave: diabetes, diabetes pregestacional, diabetes gestacional, embarazo.
SUMMARY
Objective: the objective of the present work is to review the epidemiology, the clinical classification, the diagnosis and the treatment of the pre gestational and gestational diabetes.
Materials and methods: with the key words: diabetes, gestational diabetes, pregestational diabetes,diabetesandpregnancywordsinformation we looked for data bases of Pubmed/Medline, Cochrane, SciELO, like in article references of magazine and texts mainly of last the five years. The result of this search threw 79 references from which they were taken 35 more relevant, vtaking vmainly meta analysis, review articles, state of the art, double-blind, randomized studies and practice guideline. We used the following.
Results: good control of glycemia during pregnancy avoids or reduces maternal and foetal complications. It is known that women have suffered diabetes prior to their becoming pregnant in 0.2%–0.3% of all pregnancies and that gestational diabetes complicates 1%-14% of all pregnancies. WHO criteria require > 140 mg/dl glycemia at 2 hours post-test, 75 g oral glucose being necessary for diagnosing gestational diabetes. Diagnosis can also be made from two glycemia readings of > 105 mg/dl on an empty stomach or one > 126 mg/dl glycemia reading on an empty stomach or a > 200 mg/dl glycemia reading regardless of the time of day and time of the last meal.
Conclusion: a better control of the numbers of glucosa during the pregnancy is associate to a greater fetal well-being.
Key words: diabetes, pre-gestational diabetes, gestational diabetes, pregnancy.
INTRODUCCIÓN
La diabetes es la condición patológica que con mayor frecuencia complica el embarazo, con influencia en el futuro de la mujer y de su hijo. El 0,3% de las mujeres en edad fértil son diabéticas. En el 0,2-0,3% de todos los embarazos se conoce que la mujer ha tenido diabetes previa a la gestación, y la diabetes gestacional complica el 1-14% de los embarazos. La mayor parte de estas complicaciones pueden ser reducidas al nivel de la población general mediante una atención médica adecuada.1-3 En Colombia, la diabetes es una importante causa de morbimortalidad materna y perinatal, con elevados costos para el sistema de salud. El objetivo del presente trabajo es revisar la epidemiología, la clasificación clínica, el diagnóstico y el tratamiento de la diabetes pregestacional y gestacional, con la intención de incrementar el conocimiento del tema por parte de los médicos obstetras, médicos generales y enfermeras que realizan el control prenatal.
Diabetes pregestacional
Es aquella diabetes conocida previamente a la gestación, bien diabetes mellitus tipo 1 (DM1), diabetes mellitus tipo 2 (DM2) o intolerancia a los carbohidratos. Durante el embarazo normal se producen cambios metabólicos por un aumento de la resistencia a la insulina, probablemente debido al lactógeno placentario. Se produce una hiperinsulinemia compensadora, a pesar de la cual los niveles de glucemia posprandial aumentan de forma significativa a lo largo del embarazo.1 Hacia el tercer trimestre, la glucemia en ayunas desciende poraumentodelconsumodeglucosaporlaplacenta y el feto. En la diabética pregestacional puede aparecer cetoacidosis si no ajusta su dosis de insulina conforme suben los requerimientos de esta, particularmente en la DM1.3-5
Efectos sobre el feto
La hiperglucemia materna produce hiperglucemia fetal que provoca hiperinsulinismo en el feto. La hiperglucemia y la hiperinsulinemia producen crecimiento del feto en exceso (macrosomía), muerte fetal intrauterina, retraso en la maduración pulmonar e hipoglucemia neonatal.5,6
La incidencia de malformaciones congénitas está aumentada cuatro veces entre los niños de madre con diabetes pregestacional, debido al medio metabólico alterado durante la organogénesis (primeras semanas del embarazo).3,7,8
Se habla de una mayor posibilidad de diabetes mellitus y obesidad entre los recién nacidos de madre diabética descompensada, por una alteración en la célula beta y en los adipocitos sometidos en las primeras semanas del embarazo a un medio metabólico alterado.5,7
Aborto espontáneo y muerte fetal intrauterina
Numerosos estudios han demostrado una incidencia de abortos espontáneos en mujeres con DM de 2 a 3 veces superior a la de la población en general.4 Parece ser que es el subgrupo de diabéticas con mal control metabólico el que presenta un mayor riesgo de aborto y muerte fetal.9 Numerosos estudios en gestantes diabéticas han observado una tasa de aborto espontáneo del 14-15%, pero esta se incrementa hasta un 32% en aquellas mujeres con una elevación sustancial de los niveles de HbA1c > 6% sobre la media.4,10 En el análisis de las gestantes seguidas en el estudio DCCT, la tasa de aborto espontáneo en pacientes tratadas con terapia insulínica intensiva era aproximadamente de un 14%, similar a la población general.4,9,10
Malformaciones congénitas
Las malformaciones congénitas son de 2 a 4 veces más frecuentes en gestantes con DM. Un pobre control metabólico en las primeras semanas de gestación se ha relacionado con la presencia de malformaciones.1,4 En el estudio realizado por Mills y colaboradores, en gestantes con buen control metabólico, no aparecería asociación entre malformaciones congénitas y control glucémico. Sin embargo, el 80% de las malformaciones aparecen en el subgrupo de diabéticas con cifras de HbA1c superiores a 8%.1,3,11,12
Crecimiento fetal alterado
Tradicionalmente la presencia de diabetes se ha asociado con niños de gran peso. La incidencia de fetos macrosómicos y de fetos grandes para su edad gestacional, es mayor en los hijos de madres diabéticas. Se ha determinado que el mayor factor de riesgo para macrosomía es la diabetes materna. El porcentaje de fetos macrosómicos varía mucho y oscila entre un 25 y un 42% en gestantes diabéticas, comparado con un 8 a un 14% de la población normal.7,13
Los fetos macrosómicos tienen mayor riesgo de muerte intra útero, malformaciones congénitas, parto distócico, miocardiopatía hipertrófica,trombosis hipertrófica, trombosis vascular e hipoglucemia neonatal.9,14 En la etiopatogenia de la macrosomía, la hiperglucemia materna estimula las células pancreáticas fetales que aumentan su producción llevando a un hiperinsulinismo. El aumento de insulina estimula la síntesis lipídica y en última instancia de lugar al feto macrosómico.9,14,15
Por otra parte entre el 8-10% del hijo de madre diabética, en ocasiones resulta de bajo peso para su edad gestacional,8 siendo el factor determinante la presencia de vasculopatía útero-placentaria.8,10,11
Otros factores que también se han relacionado con crecimiento intrauterino retardado (CIR) incluyendo nefropatía diabética, hipertensión crónica y mal control metabólico en el periodo de órganogenesis.16
Hipoglucemia
Es la complicación más frecuente del hijo de madre diabética. Puede existir hipoglucemia hasta en el 50% de los recién nacidos, pero solo un porcentaje es sintomático.5 La hipoglucemia es debida al hiperinsulinismo por hiperplasia de la célula beta pancreática, producida, a su vez, por la transferencia pasiva de cantidades excesivas de glucosa a través de la placenta.5, 17
Distress respiratorio
El hiperinsulinismo fetal implicado en la patogenia de la macrosomía y la hipoglucemia neonatal, parece afectar también la madurez pulmonar. Específicamente, el efecto del hiperinsulinismo produce la supresión de la síntesis de fosfatidilglicerol, el mayor componente del surfactante necesario para la expansión pulmonar.9,17,18
Hipocalcemia
Las alteraciones en el metabolismo mineral son frecuentes en la DM. Aunque la causa no está esclarecida, parece que existe relación entre la severidad de estas alteraciones y el control metabólico materno.2,19
La glucosa plasmática elevada glicosila la albúmina y se observan altos niveles de calcio iónico en la sangre. La hipocalcemia se atribuyó, en principio, a un hipoparatiroidismo funcional transitorio que podría existir en los primeros 2-4 días de vida. Se defendía una respuesta inadecuada de paratohormona (PTHi) a la caída del calcio sérico.11,20
Policitemia e hiperbilirrubinemia
La glicosilación de la hemoglobina reduce la vida media de los hematíes y los niveles de eritropoyetina estarán aumentados. Esta sobreproducción de eritropoyetina fomenta la policitemia y la hiperbilirrubinemia en el neonato.11,21
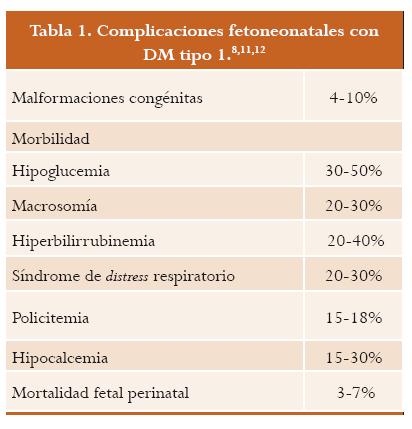
La tabla 1 recoge las complicaciones fetoneonatales más frecuentes que presentan las gestantes con DM tipo 1 y el rango de prevalencia de cada una de ellas.
Efecto de la gestación sobre las complicaciones microvasculares
El embarazo supone un estado de estrés para cualquier mujer y, por supuesto, también para la gestante con DM. Algunos estudios han sugerido que estos meses de gestación pueden agravar temporalmente la enfermedad microvascular subyacente, especialmente la retinopatía diabética(RTD) con cierto grado de recuperación posparto.5 Sin embargo, todavía existe controversia respecto de la influencia que el embarazo tiene en las complicaciones diabéticas presentes en la mujer con DM.11,22
Retinopatía diabética y embarazo
Los cambios hormonales del embarazo y sus efectos diabetogénicos incrementan la predisposición a la retinopatía diabética (RTD). Un hecho claro es que la evolución de la RTD en estas pacientes a lo largo de la gestación está íntimamente relacionada con el grado de afectación ocular.13 Así, en aquellas mujeres sin lesiones retinianas el riesgo de desarrollar microangiopatía ocular es mínimo. En gestantes con retinopatía diabética moderada a severa, en el momento de la concepción se describe una progresión de hasta un 55% de los casos. El riesgo de la progresión está incrementado cuando la HbA1c inicial es elevada.23,24
Nefropatía diabética y embarazo
En pacientes nefrópatas la función renal durante el embarazo permanece estable en la mayoría de los casos. Pero entre el 20 y el 40% presenta una disminución permanente o temporal de la función renal, observándose un descenso en el aclaramiento de creatinina.11,25
El aclaramiento de la creatinina preconcepcional es el parámetro más importante como indicador pronóstico. Los aclaramientos por debajo de 50ml/min. Se han asociado con una alta prevalencia de hipertensión y pérdida fetal.11 Otros factores, como la presión diastólica elevada en el primer trimestre y la HbA1c alta son predictores para finalizar el embarazo pretérmino y obtener niños de bajo peso.11,25 La mayoría de las mujeres con nefropatía diabética no presentan durante la gestación una aceleración de su daño renal, sobre todo con un buen control tensional.9,26
Diabetes gestacional
Es aquella diabetes que se diagnostica por primera vez en la gestación. Afecta al 3-5% de todas las embarazadas.14 En el 80% de los casos parece deberse a una deficiente respuesta pancreática incapaz de compensar la resistencia fisiológica del embarazo a la insulina.Enelotro20%parecehaberunincrementodelainsulino-resistenciaconrespectoalembarazo normal, bien en el receptor insulínico, bien en el posreceptor, que no es adecuadamente compensada por una respuesta pancreática normal.12,14,27
Efectos sobre el feto
Incrementa el riesgo de macrosomía, con los problemas obstétricos asociados.15 En algunos estudios se ha sugerido que también aumenta el riesgo de malformaciones, probablemente por la influencia en etapas precoces de una alteración de la tolerancia a la glucosa existente previamente a la gestación y no conocida.7,15,28
Efectos sobre la madre
La mujer con diabetes gestacional tiene a corto, medio y largo plazo un riesgo incrementado de padecer una diabetes mellitus y datos recientes apuntan a un mayor riesgo de hipertensión, dislipidemia y enfermedad cardiovascular.7,15
Tamizaje
• Actualmente se recomienda no realizar el tamizaje en la mujer de bajo riesgo (edad inferior a 25 años, normopeso, no antecedentes familiares de diabetes, no pertenencia a grupo étnico con alta prevalencia de diabetes).2,6,29
• En mujeres con elevado riesgo (edad superior a 35 años, antecedentes de diabetes gestacional, obesidad, glucosuria, fuertes antecedentes familiares de diabetes en primer grado, malos antecedentes obstétricos, presencia en gestación actual de hidramnios o feto macrosómico en estudio ecográfico) se recomienda realizarlo en el primer contacto con el equipo de salud. Se repetirá a las 24-28 semanas y a las 32-36 semanas siempre que no se confirme el diagnóstico de diabetes gestacional.2,6,29,30
• Se utiliza el test de O’Sullivan con 50 g de glucosa y determinación de la glucemia a la primera hora (independientemente de la hora del día y de la hora de la última comida).2,6
• Un valor ≥ 140 mg/dl en plasma venoso señala a las gestantes con riesgo de diabetes gestacional, y a las que hay que realizar la prueba diagnóstica.2,6,31
Diagnóstico
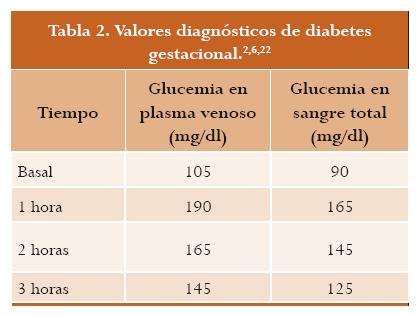
El criterio de la OMS exige una glucemia > 140 mg/dl a las dos horas de poscarga con 75 g de glucosa oral para hacer el diagnóstico de diabetes gestacional. También se puede hacer el diagnóstico con dos glucemias de ayuno > 105 mg/dl o una glucemia de ayuno > 126 mg/dl o una glucemia en cualquiermomento>200mg/dl.LaADAinsisteen que el criterio diagnóstico para diabetes gestacional es una curva de tolerancia a la glucosa (TTG) con 100 g. Este criterio diagnóstico deriva del trabajo originaldeO’SullivanyMahanyfuemodificadopor Carpenter y Coustan; consiste en cuatro muestras: basal, la hora, dos horas y tres horas, con los puntos de corte que aparecen en la tabla 2.1,2,7,32
• Se realiza cuando el test de tamizaje es positivo.
• Debe tomar dieta normocalórica con un aporte mínimo de 150-200 g de carbohidratos tres días antes.
• Debe realizarse a primera hora de la mañana, tras ayuno de 10-12 horas.
• La paciente debe permanecer en reposo y sin fumar las tres horas que dura la prueba.
• Se utiliza la sobrecarga oral de 100 g de glucosa.
• Se realizan determinaciones de glucemia basal, y a las 1, 2 y 3 horas de la sobrecarga de glucosa. Es recomendable la determinación en plasma venoso con métodos enzimáticos.
• Se realiza el diagnóstico de diabetes gestacional si dos o más valores son iguales o superiores a los indicados en la tabla 2
Tratamiento
Importancia del control metabólico
El adecuado control metabólico reduce la incidencia, tanto de aborto espontáneo, como de malformaciones. Sin embargo, hasta la aparición y la utilización cotidiana de la hemoglobina glucosilada como parámetro de control, que informa del promedio de la glucemia mantenida por la paciente durante las 6-8 semanas previas a su determinación, no se disponía de ningún otro indicador que permitiera investigar esta relación causa-efecto con relativa facilidad.1,16,17,31
El adecuado control glucémico debe ser el objetivo en cualquier paciente con DM tipo 1, puesto que la reducción de complicaciones crónicas es notable. En lo que se refiere al embarazo unos niveles de HbA1c preconcepcionales por debajo del 6% reducen el riesgo de malformaciones congénitas, y las complicaciones maternas y fetales también serán menores si la glucemia se mantiene en rangos de normalidad a lo largo de toda la gestación.2,16,32
• El pilar fundamental del tratamiento de la diabetesesladieta.Serecomiendautilizar30-35Kcal/ kg de peso ideal/día (si la paciente es obesa no superar las 30 Kcal/kg de peso ideal/día).3,8,33
• La paciente debe autoanalizar los niveles de glucemia pre y posprandial, al menos un día en semana. Si con el tratamiento dietético la glucemia basal es superior a 105 mg/dl y/o la posprandial es superior a 120 mg/dl en dos o más ocasiones, se indica tratamiento insulínico.2,6,34
• Todavía genera polémica el uso de hipoglucemiantes orales en el embarazo y en diabetes gestacional. Los antiguos estudios con hipoglucemiantes orales se realizaron principalmente en países en desarrollo porque no tenían acceso a la insulina. En estos estudios se trató a las diabéticas tipo 2 con sulfonilureas de primera generación, como la clorpropamida y la tolbutamida, y se vieron intensas hipoglucemias neonatales con complicaciones graves y malformaciones. Los principales temores del uso de hipoglucemiantes es su potencial teratogénico; que sean ineficaces para controlar la diabetes en el embarazo; y el riesgo de efectos colaterales importantes. Sin embargo, estudios posteriores demostraron que las malformaciones congénitas fueron secundarias a la hiperglucemia y no al uso de sulfonilureas. Con estos antecedentes se han realizado nuevos estudios con hipoglucemiantes orales.2,3,19,21,35
Sulfonilureas
En el 2000 se publicó un estudio realizado en alrededor de 400 mujeres diabéticas gestacionales. Se dividieron en dos grupos y recibieron en forma aleatoria glibenclamida o insulina. No se observaron malformaciones ni problemas neonatales en estas mujeres y concluyeron que la glibenclamida en mujeres con diabetes gestacional era una alternativa clínicamente eficaz, porque los resultados fueron satisfactorios y sin mayores complicaciones. Por otro lado, tampoco encontraron hipoglucemias neonatales significativas. De hecho, hay estudios que demuestran que sería segura y que no atraviesa la placenta, a diferencia de las sulfonilureas de primera generación.2,3,11,35
Metformina
La metformina es un tratamiento lógico para la diabetes gestacional desde un punto de vista fisiopatológico, porque este fármaco disminuye la resistencia a insulina propia de la diabetes gestacional; controla el aumento de peso, y disminuye elriesgodediabetes mellitus a largo plazo. El problema es que la metformina atraviesa la placenta, porque es una droga de bajo peso molecular y hasta 50% de la metformina presente en la madre atraviesa la placenta. Esto se ha demostrado por las concentraciones de la metformina en el cordón umbilical al momento del parto y con perfusión dual de placenta. Por lo tanto, se plantea que pueden haber riesgos directos en el feto, ya que la metformina atraviesa la placenta y entra en la circulación fetal; y riesgos indirectos a través del efecto que podría tener la metformina en el funcionamiento de la placenta, pero en los estudios no se ha visto que exista un riesgo mayor.13,26,33
• La insulina recomendada es la humana, para disminuir la posibilidad de problemas en relación con la formación de anticuerpos. Con respecto a la dosis de insulina no existe unanimidad. Se recomienda utilizar 0,2-0,5 UI/kg/día repartidos en dos dosis de insulina intermedia (2/3 antes del desayunoy1/3antesdelacena)alaqueseañadirá insulinaregular(3-6UI,aproximadamente), si en los sucesivos controles las glucemias posprandiales son superiores a 120 mg/dl. 2,16,33 Tabla 3

• En la actualidad se recomiendan la insulina NPH y la insulina rápida o regular. La NPH se utiliza cuando hay un hemoglucotest de ayuno > 90 y se recomienda iniciar con una dosis al acostarse de alrededor de 0,2 U/kg, que equivale a 10 U. La insulina regular se ocupa cuando el principal problema es la hiperglucemia posprandial, con hemoglucotest posprandial a la hora > 140 o a las dos horas > 120. se sugiere una dosis de 1 U/10g de hidratos de carbono, pero se deben ajustar a cada paciente, al peso y a la respuesta, por lo tanto, el automonitoreo es fundamental.2,3,19,21
• Si la paciente está muy descompensada, con glucemias de ayuno y posprandiales alteradas, se indica un esquema intensivo que consiste en dos dosis de NPH más dosis preprandiales de insulina regular en cada comida. Las dosis se suben según la edad gestacional, por el aumento progresivo de los requerimientos. Probablemente una diabética gestacional que termina con un esquema intensivo tenía diabetes desde antes, porque por lo general las diabéticas gestacionales no desarrollan una resistencia a la insulina tan importante como para requerir un esquema intensivo.19,21,33,34
• La lispro es un monómero que a los cinco minutos empieza su acción, por lo tanto, permite lograr un control mejor de la hiperglucemia posprandial. Los estudios han demostrado que tiene un perfil más fisiológico de acción, produce menos hipoglucemia y no atraviesa la placenta o el paso es mínimo. Para atravesar la placenta se debe producir la unión insulina-anticuerpo y como la lispro es una insulina poco inmunogénica, el paso a través de la placenta es mínimo. Los estudios en seres humanos con diabetes gestacional han demostrado que sería segura y eficaz. Sin embargo, la mayoría de los datos sobre lispro provienen de diabéticas tipo 1 y en diabetes gestacional hay menos experiencia.19,21,24
• Ajuste de dosis: aunque no siempre los problemas neonatales se correlacionan con los perfiles glucémicos durante la gestación, y parece que otros factores estén implicados (como la edad, obesidad, ganancia ponderal y otras alteraciones metabólicas), en la actualidad se debe basar en las glucemias pre y posprandiales para realizar los ajustes de tratamiento, por lo que se recomienda la realización de un perfil de cuatro puntos (un punto pre y tres a las dos horas posprandial) al menos una vez en la semana.8,11,23
RECOMENDACIONES GENERALES PARA LA GESTACIÓN EN LA DIABETES MELLITUS
Control preconcepcional
1. Programa adecuado para mantener normoglucemia, que incluya examen físico y de laboratorio, con especial atención a las complicaciones inherentes a la DM, como estado de la retina, función renal y cardiovascular.12,16
2. Mientras se alcanza un adecuado nivel de control metabólico, fijar el objetivo de HbA1c en < 6%, y se debe instaurar un método anticonceptivo. Se ha demostrado que los modernos anticonceptivos orales son seguros para las diabéticas.12,16,17
3. Determinación de TSH basal y anticuerpos antiperoxidasa (TPO-Ab) en todas las pacientes con diabetes pregestacional.
REFERENCIAS
1. Buchanan TA, Xiang A, Kios SL, Watanabe R. What is gestational diabetes? Diabetes Care 2007;30:S105-11. [ Links ]
2. Dunger DB. Summary and recommendations of the Fifth International Workshop-Conference on Gestational Diabetes Mellitus. Diabetes Care 2007;30:S251-60. [ Links ] 3. Carpenter M. Gestational diabetes, pregnancy hypertension, and late vascular disease. Diabetes Care 2007;30:S246-50. [ Links ]
4. Conway DL. Obstetric management in gestational diabetes. Diabetes Care 2007;30:S175-9. [ Links ]
5. Volpe L, Di Cianni G, Lencioni C, Cuccuru I, Benzi L, DelPratoS.Gestationaldiabetes,inflammation,andlate vascular disease. J Endocrinol Invest 2007;30:873-9. [ Links ]
6. Coustan DR. Gestational Diabetes. En: Diabetes in America. 2ª ed. National Diabetes Data Group; 1995. p. 703-18. [ Links ]
7. Shaat N, Groop L. Genetics of gestational diabetes mellitus. Curr Med Chem 2007;14:569-83. [ Links ]
8. Kim C, Berger DK, Chamany S. Recurrence of gestational diabetes mellitus: a systematic review.Diabetes Care 2007;30:1314-9. [ Links ]
9. Sempowski IP, Houlden RL. Managing diabetes during pregnancy. Guide for family phisicians. Can Fam Phys 2003;49:761-7. [ Links ]
10. Kelly L, Evans L, Messenger D. Controversies around gestational diabetes. Practical information for family doctors. Can Fam Phys 2005;51:688-95. [ Links ]
11. Hollander M, Paarlberg KM, Huisies AJ. Gestational diabetes:areviewofthecurrentliteratureandguidelines. Obstet Gynecol Surv 2007;62:125-36. [ Links ]
12. U.S Task Force Guide to Clinical Preventive Services. Screening for Diabetes Mellitus; 2003. [ Links ]
13. Cutchie WA, Cheung NW, Simmons D. Comparison of international and New Zealand guidelines for the care of pregnant women with diabetes. Diabet Med 2006;23:460-8. [ Links ]
14. Steel JM, Johnstone FD. Guidelines for the management of insulin-dependent diabetes mellitus in pregnancy. Drugs 1996;52:60-70. [ Links ]
15. Tàmas G, Hadden DR, Molsted-Pedersen L,Weiss P, Leiva A, Tomazic M, et al. WHO-IDF guidelines for care and management of the pregnant diabetic women. Avances en Diabetología 1992;5:43-6. [ Links ]
16. Grupo Español de Diabetes y Embarazo. Diabetes mellitus y embarazo. Guía asistencial; 2000. [ Links ]
17. Kaaja RJ, Greer IA. Manifestations of chronic disease during pregnancy. JAMA 2005;294:2751-7. [ Links ]
18. Taylor R, Davison JM. Type 1 diabetes and pregnancy. BMJ 2007;334:742-5. [ Links ]
19. Schaefer-Graf UM, Kleinwechter H. Diagnosis and new approachesinthetherapyofgestationaldiabetesmellitus. Curr Diabetes Rev 2006;2:343-52. [ Links ]
20. Corcoy R. Guía para la gestante con diabetes. Monografías en Diabetes. Director serie: Alberto de Leiva. Novocare; 1992. [ Links ]
21. Botallico JN. Recurrent gestational diabetes: risk factors, diagnosis, management, and implications. Semin Perinatol 2007;31:176-84. [ Links ]
22. Thomas-Dobersen D, Saliman GL, Dobersen MJ. Understanding Gestational Diabetes: A Practical Guide to a Healthy Pregnancy. Bethesda, Md., National Institutes of Health, National Institutes of Chile Health and Human Development (NIH Publication No. 93-2788); 1993. [ Links ]
23. Reader DM. Medical nutrition therapy and lifestyle interventions. Diabetes Care 2007;30:S188-93. [ Links ]
24. Bernasko J. Intensive insulin therapy in pregnancy: strategiesforsuccessfulimplementationinpregestational diabetes mellitus. J Matern Fetal Neonatal Med 2007;20:125-32. [ Links ]
25. Fernández I, Durán S. Diabetes gestacional: situación actual. Med Clin (Barc) 1989;93:348-55. [ Links ]
26. Forsbach-Sánchez G, Tamez-Peréz HE, Velásquez J. Diabetes and pregnancy. Arch Med Res 2005; 36:291-9. [ Links ]
27. Blayo A, Mandelbrot L. Screening and diagnosis of gestational diabetes. Diabetes Metab 2004;30:575-80. [ Links ]
28. Coustan DR. Pharmacological management of gestational diabetes: an overview. Diabetes Care 2007;30:S206-8. [ Links ]
29. Skyler JS. Prediction and prevention of type 1 diabetes: progress, problems, and prospects.Clin Pharmacol Ther 2007;81:768-71. [ Links ]
30. Evans E. Management of gestational diabetes mellitus and pharmacists role in patient education. Am J Health Syst Pharm 2004;61:1460-5. [ Links ]
31. Homko CJ, Reece EA. Insulins and oral hypoglycemic agents in pregnancy. J Matern Fetal Neonatal Med 2006;19:679-86. [ Links ]
32. Seshiah V, Das AK, Balaji V, Joshi SR, Parikh MN, Gupta S; Diabetes in Pregnancy Study Group. Gestational diabetes mellitus--guidelines. J Assoc Physicians India 2006;54:622-8. [ Links ]
33. Scollan-Koliopoulos M, Guadagno S, Walker E. Gestational diabetes management: guidelines to a healthy pregnancy. Nurse Pract 2006;31:14-23. [ Links ]
34. Fink J. Diabetes in pregnancy and beyond. RN 2006;69:26-30. [ Links ]
35. Buchanan TA, Xiang AH. Gestational diabetes mellitus.J Clin Invest 2005;115:485-91. [ Links ]
Conflicto de intereses: ninguno declarado.














