Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Latinoamericana de Psicología
Print version ISSN 0120-0534
rev.latinoam.psicol. vol.38 no.2 Bogotá May/Aug. 2006
ARTICULOS
DOLOR, ANSIEDAD, DEPRESIÓN, AFRONTAMIENTO Y MALTRATO INFANTIL ENTRE PACIENTES FIBROMIÁLGICOS, PACIENTES REUMÁTICOS Y UN GRUPO CONTROL*
DEPRESSION, PAIN, ANXIETY, COPING AND CHILDHOOD MALTREATMENT AMONG FIBROMYALGIC PATIENTS, RHEUMATIC PATIENTS AND A CONTROL GROUP
LETICIA TORRES A.,
SANDRA TRONCOSO E.
Universidad Santo Tomás, Chile
RAMÓN D. CASTILLO**
Universidad de Talca, Chile
*Agradecimientos por sus comentarios y sugerencias a los académicos Elvis Flores T., Patricia Kinkead B., Edgar Vogel G., Nadia Ramos A., Sergio Chaigneau O. y María Beatriz Cancino F.
**Correspondencia: RAMÓN D. CASTILLO GUEVARA, Universidad de Talca, Escuela de Psicología, Avenida Lircay s/n., Talca â Chile, E-mail: racastillo@utalca.cl
ABSTRACT
The goal was to find differences among fibromyalgic patients (FM), rheumatoid illness patients, and a healthy control group (n = 15 ea). The variables tested among each group were pain, depressive symptoms, anxiety, coping strategies, and childhood maltreatment. A discriminant analysis was made, obtaining two functions of high levels of fit. Patients with FM and rheumatoid illness showed equal levels of pain; however, patients with FM experienced more childhood maltreatment, currently experiencing more depression, less anxiety symptoms, and coping strategies. These functions correctly classified 53.3% of patients with FM and 60.0% of the other two groups; versus 33.3% expected at random. It is expected that by including sexual abuse in childhood and helplessness in clinical reports, improves the ability to detect patients with FM.
Key words: fibromyalgia, childhood maltreatment, symptoms, coping.
RESUMEN
El objetivo fue comparar mujeres con fibromialgia (FM), con un grupo de mujeres con enfermedad reumática y un grupo control sano (n = 15 cada uno); en las variables dolor, sintomatología depresiva y ansiosa, estrategias de afrontamiento y maltrato en la infancia. Se hizo un análisis discriminante y se obtuvieron dos funciones con altos niveles de ajuste. Los pacientes con FM y enfermedad reumática muestran similares niveles de dolor, sin embargo el primer grupo tuvo más experiencias de maltrato en la infancia y experimenta en la actualidad mayor depresión, menores niveles de ansiedad y menos uso de estrategias de afrontamiento. Estas funciones clasificaron correctamente al 53,3% de los pacientes con FM y el 60% de los otros grupos, versus el 33,3% esperado por azar. Se espera que al incluir informes de experiencias de abuso sexual en la infancia y niveles desesperanza en la actualidad, aumente la capacidad para detectar pacientes con FM.
Palabras clave: fibromialgia, maltrato infantil, síntomas, afrontamiento.
INTRODUCCIÓN
La fibromialgia (FM) es un síndrome clasificado como reumatismo no articular de causa desconocida, de curso crónico, cuyo eje central es el dolor difuso y su diagnóstico se basa en la existencia de puntos sensibles gatillantes a identificar en el examen clínico (Wolfe, 1994; Aris & Valenzuela, 1995; Pastor, López, Rodríguez & Juan, 1995). Las primeras aproximaciones a esta enfermedad datan de principios del siglo veinte, designándola con el nombre de fibrositis, nominación que se desestimó con el paso del tiempo por ser una enfermedad que no presenta inflamación (Uceda, González, Fernández & Hernández, 2000).
Aún cuando la sintomatología es básicamente dolor generalizado, los estudios muestran que entre un 73% a 85% de los pacientes tiene síntomas como alteraciones en el sueño, el que es descrito como poco reparador, con una sensación de cansancio al despertar y con rigidez muscular generalizada (Wolfe, Smythe & Yunus, 1990).
Se ha precisado que los pacientes con FM presentan dolor músculo-esquelético crónico, rigidez matutina y fatiga matinal en un 100%, ansiedad y/o tensión emocional en un 99%, alteraciones del patrón normal de sueño en un 92%, cefalea en un 88%, parestesias en un 82% y colon irritable en un 38% (Vidal, Posadas, Mayta, España, Mayta & Cabello, 1997).
La FM afecta a todas las razas y a ambos sexos, aunque las mujeres representan un porcentaje mayor a un 75% (Rojas, 2000). Afecta a todas las edades, desde la adolescencia a la vejez, pero se diagnostica frecuentemente en los adultos entre los 45 a 50 años. Además se estima que afecta preferentemente a personas de estatus económico y cultural más alto (Aris & Valenzuela, 1995).
Debido a que esta enfermedad no presenta claras evidencias orgánicas, los especialistas han debido realizar estudios que definan los criterios para este diagnóstico. Es así que en el año 1990 el American College of Rheumatology estableció criterios que se basan en dos aspectos básicos: el dolor difuso que presentan los pacientes en un 97% de los casos y la existencia de 11 de 18 puntos sensibles localizados en el cuerpo, estableciendo una exactitud diagnóstica de un 84,5% (Wolfe et al., 1990).
Es importante realizar el diagnóstico diferencial con otros síndromes, como por ejemplo el síndrome doloroso músculofascial, caracterizado por la presencia de puntos sensibles gatillantes localizados dentro de la zona del músculo contracturado, los cuales al ser palpados duelen, produciendo un dolor referido al resto de zonas del cuerpo (Wolfe et al, 1990). En el caso de la FM, se reconocen puntos dolorosos específicos localizados en un músculo, en una prominencia ósea o en una interfase músculo-hueso que al ser palpados duelen, lo cual permite una clara identificación de ellos sin que se produzca el efecto de dolor referido a otras zonas corporales. También es habitual confundirla con un síndrome paraneoplásico, una polimiositis, una polimialgia reumática, un hipotiroidismo o alguna otra enfermedad orgánica grave (Aris & Valenzuela 1995).
Cabe destacar que aún algunos autores y profesionales de la salud no hacen diferencias entre la FM y el Síndrome de Fatiga Crónica (SFC), a pesar de que este último se encuentra clasificado en el CIE-10 dentro de las enfermedades del sistema nervioso y su síntoma predominante es la fatiga generalizada, a diferencia de la FM, cuyo síntoma primordial es el dolor (Besson, 2001).
Etiología y factores asociados
Respecto a la etiología de la FM hay hipótesis biológicas que plantean que la sintomatología dolorosa, posiblemente se deba a un déficit de sueño reparador, lo que traería como consecuencia un estado de contractura muscular (Moldofsky & Scarisbrinck, 1976). Más específicamente, algunos autores han establecido que estos pacientes sufren de un disturbio en la etapa MOR del sueño, observándose en el electroencefalograma interferencias de ondas alfa, altas y rápidas en un periodo cuya característica es presentar ondas delta, bajas y lentas que son las propias del sueño reparador y profundo (Aris & Valenzuela, 1995). El efecto de un sueño no reparador intensificaría el dolor y la rigidez matutina, lo que redundaría en una sensación de cansancio al despertar (Almeida, Roizenblatt, Benedito-Silva & Tufik, 2003; de Gier, Peters & Vlaeyen, 2003; Epstein, et al., 1999; Geisser, Casey, Brucksch, Ribbens, Appleton & Croffor, 2003; Moldofsky, 1975).
Los traumatismos también pueden ser causas precipitantes de esta enfermedad como por ejemplo un daño traumático a nivel de columna cervical (Aris & Valenzuela, 1995). Otros estudios señalan que estos pacientes tendrían el umbral del dolor más bajo que otras personas normales, apreciándose una disminución del flujo sanguíneo cerebral del tálamo y del núcleo caudado, lo que ha sido demostrado con tomografías computarizadas por emisión de positrones (Mountz, Bradley & Modell, 1995).
Para la psicología, este síndrome es una fuente importante de investigación ya que posee características que lo relacionan al malestar psíquico, y porque la calidad de vida de estos pacientes está afectada en lo físico, lo intelectual y lo emocional, redundando sobre la capacidad para el trabajo, así como en la vida familiar y social (Buckhardt, 1994). Además, hay una serie de factores que se encuentran asociados a la FM, que las investigaciones revisadas los mencionan cuando describen y explican este síndrome y que se sintetizan a continuación.
1) Dolor crónico: Este tiene un componente afectivo y está ligado con la afectividad negativa como la ansiedad y la depresión. Sin embargo, no se sabe si esta afectividad negativa es un rasgo de personalidad o es una manifestación psicológica de adaptación al dolor crónico en los pacientes con FM (Hudson, Hudson, Pliner, Goldenberg & Pope, 1985).
Además se postula que las manifestaciones psicológicas de los pacientes con FM pueden ser consideradas aspectos del dolor crónico, ya que las características de éste son coincidentes con las que presentan los enfermos con dolor crónico. Al manifestarse el síndrome, el paciente no puede ser diferenciado de otros pacientes con dolor, ya que éste está presente al menos seis meses, no existe una relación clara entre el dolor y la afección somática, el paciente tiene una historia de numerosos contactos con especialistas y las quejas de dolor están acompañadas por alteraciones del funcionamiento psicosocial (Birnie, Knipping, van Rijswijk, de Blecourt & de Voogd, 1991; Moreno & Montaño, 2000).
Coincidiendo con que la FM se da en las mujeres en una mayor proporción, se encontró que las mujeres son más sensibles al dolor que los hombres, lo que las hace tener mayor probabilidad de padecer este síndrome. De hecho, las mujeres con FM presentan una elevada sensibilidad al dolor en comparación con el común de la gente (Alexander, et al., 1998). Algo que podría explicar el disminuido umbral del dolor de estas pacientes, es el elevado nivel de sustancia P en el líquido cerebroespinal, ya que estaría 3 veces más elevada en pacientes con FM (Mulero, 1997).
2) Eventos traumáticos en la infancia: Estos eventos son un elemento que recurrentemente aparece en las investigaciones, indicando un posible efecto en la aparición de sintomatología en los pacientes con FM. Por ejemplo, los pacientes con FM e historia de abuso sexual reportan más síntomas y dolor que los que no fueron abusados (Taylor, Trotter & Csuka, 1995). En otra investigación, la presencia de abuso sexual era de un 75% en las pacientes con FM, y había un aumento en la percepción de dolor, mayor fatiga e inhabilidad funcional en estas mujeres que en las pacientes con FM que no habían experimentado abuso sexual (Alexander et al, 1998). Otra investigación que comparó un grupo de pacientes con FM contra otra muestra de pacientes con enfermedad reumática, concluyó que los pacientes con FM presentaron mayores índices de abuso sexual en el pasado (17% versus 6%), abuso físico (18% versus 4%), abuso físico y sexual combinado (17% versus 5%). Específicamente en la niñez, el abuso sexual experimentado por las pacientes con FM fue de un 37% contra un 22% en las mujeres del grupo control (Boisset-Pioro, 1995 en Moreno & Montaño, 2000).
Una investigación que analizó la infancia de estos pacientes, encontró mayor frecuencia de crueldad física por parte de los padres y abuso sexual. La relación emocional con ambos padres fue descrita como pobre y con menor expresión de afecto físico; también se informó alto consumo de alcohol y adicción de la madre, experiencias de separación y una precaria situación financiera antes de los 7 años de edad (Imbierowicz & Egle, 2003).
3) Sintomatología depresiva y ansiosa: En el año 1985 una compilación de estudios de pacientes con FM, muestra una alta prevalencia de depresión, ansiedad, irritabilidad y baja autoestima asociada a depresión, advirtiendo también un alto porcentaje de depresión mayor en los familiares de estos pacientes y recomendando que se tenga en cuenta la historia familiar psiquiátrica. Se indica además, que muchos pacientes con FM cumplen con los criterios diagnósticos del DSM-IV para depresión mayor y distimia (Hudson, Hudson, Pliner, Goldenberg & Pope, 1985). Sin embargo, descarta que la FM sea una enfermedad psiquiátrica, y se alerta sobre el papel que puede desempeñar la ansiedad en el desarrollo de la FM (Wolfe, 1994).
En el año 1999, una investigación que además de corroborar que la depresión mayor se asocia con la FM, establece que los síntomas de astenia, trastornos del sueño y trastornos cognitivos que son característicos de la FM, también están presentes en la depresión, sugiriendo una sintomatología común a la base (Goldenberg, 1999).
Consistente con lo anterior, se aplicó a un grupo de pacientes con FM el MMPI -Minnesota Multiphasic Personality Inventory- mostrando una puntuación elevada para la triada neurótica, es decir las escalas de depresión, hipocondriasis e histeria (Moreno & Montaño, 2000). En otra investigación, los pacientes con FM además de mostrar un bajo umbral de tolerancia al dolor, reportaron altos niveles de fantasías de catastrofización y síntomas depresivos (Geisser, et al., 2003).
Comparando un grupo de pacientes con FM, un grupo de pacientes con dispepsia funcional y un grupo control sano, se encontró que el primero experimentaba más ansiedad de mutilación que el grupo de pacientes con dispepsia y que el grupo control. A su vez, el grupo con dispepsia experimentaba más ansiedad a la muerte que el grupo control y los pacientes con FM. El grupo de pacientes con FM se diferenció sólo con respecto al control en que tenía más puntaje de ansiedad total, más depresión asociada a ideas de muerte y mutilación, más desesperanza, más puntaje de depresión total, y más hostilidad interiorizada; dejando en evidencia que experimentan síntomas de la esfera depresiva y ansiosa (Malt & Ursin, 2003).
En adelante, las investigaciones confirman que los pacientes con FM presentan síntomas de depresión y ansiedad, sea en estudios multicéntricos, donde los síntomas depresivos se observan entre un 22% y 68% y los de sintomatología ansiosa en un 35%; o en estudios clínicos, donde aproximadamente el 30% de los pacientes con FM experimenta síntomas en el momento que acuden a la primera visita y un 60% los presenta en algún momento de su historia clínica (Epstein, et al., 1999; Martín, Luque, Sole, Mengual & Granados, 2000; Rotes-Querol, 2003; Villagran, Páez, Campo, Pérez & Salaberri, 2000).
4) Modos de afrontamiento y otras variables cognitivas: El individuo que se enfrenta a una enfermedad física importante o incapacitante, desplegará estrategias de afrontamiento diversas desde el momento en que es avisado de su enfermedad, hasta que se estabilice en alguna condición ya sea de recuperación o detención del avance de la enfermedad (Shortz, 1975 en Lazaruz & Folkman, 1986). Estas estrategias de afrontamiento han sido definidas como "aquellos esfuerzos cognitivos y conductuales constantemente cambiantes que se desarrollan para manejar las demandas específicas externas y/o internas que son evaluadas como excedentes o desbordantes de los recursos de los individuos" (Lazarus & Folkman, 1986, p. 164).
Estos autores mencionan la dificultad que implica valorar las estrategias de afrontamiento en cuanto a cuáles son las más adecuadas o inadecuadas, ya que ante eventos estresantes como la pérdida de seres queridos o enfermedades graves, se despliegan distintas estrategias según la etapa del proceso en el que se encuentre la persona. Lo que sí ha sido posible distinguir son dos modos de afrontamiento, los dirigidos al problema y los dirigidos a la emoción. En estos últimos, hay un grupo de estrategias cognitivas dirigidas a disminuir el grado de trastorno emocional, otro grupo que aumenta el grado de trastorno emocional, y un grupo que se orienta a modificar la forma de vivir la situación sin cambiarla objetivamente (Lazaruz & Folkman, 1986).
Es posible establecer una relación entre las estrategias de afrontamiento, la percepción del dolor y el diagnóstico que reciben los pacientes con FM, ya que el dolor y la dificultad para precisar el diagnóstico pueden ser considerados como una situación estresante de tensión mantenida que suele percibir como amenazante y que lo movilizan para intentar controlar el dolor y ponen en marcha mecanismos para atenuar los daños.
Dicha relación no es extraña en pacientes con dolor crónico, ya que en una investigación realizada en pacientes con desorden temporomandibular, se encontró que el estilo de afrontamiento evitativo a los eventos estresantes, se relacionaba con la intensidad y frecuencia del dolor, en comparación con otros pacientes crónicos dentales que no presentaban dicha asociación (Callahan, 2000).
Otra investigación relacionó neuroticismo con dolor crónico y afrontamiento, encontrando que altos niveles de neuroticismo se convierten en predictores del catastrofismo y de la búsqueda de apoyo social, como estrategia de afrontamiento poco eficaz (Ramírez, Esteve & López, 2001). Mientras que investigando a pacientes con lumbago, se encontró una asociación positiva entre las estrategias de afrontamiento centradas en la emoción y una percepción aumentada del dolor (Guic, Puga & Robles, 2002).
Por otro lado, investigaciones sobre afrontamiento y psicopatología indican que el uso de estrategias de afrontamiento de tipo evitativo se asocian con comportamientos desadaptados, mientras que estrategias de afrontamiento directo, tales como resolución de problemas, se relacionan con una mejor adaptación social (Zanini, Forns & Kirchner, 2003).
Adicionalmente, hay investigaciones que relacionan variables sociodemográficas con variables cognitivas en los pacientes con FM, encontrando que la autoeficacia y competencia percibida, se relaciona negativamente con la edad y que el grupo con más nivel educativo presenta puntuaciones más altas en locus de control interno (Martín-Aragon, et al., 2001).
En síntesis, la FM es un síndrome que se caracteriza por dolor en puntos sensibles, que no están referidos a otras partes del cuerpo y a diferencia de las enfermedades reumáticas, no presentaría inflamación en el área sensible. Este síndrome se asocia a experiencias traumáticas en la infancia, preferentemente de maltrato y abuso sexual; y en la adultez se expresarían síntomas de ansiedad y depresión concomitantes al dolor.
En esta investigación se hipotetiza que las experiencias de maltrato y abuso en la infancia configuran una constitución vulnerable al estrés en la adultez, que se expresa en dolor, síntomas depresivos y ansiosos. Estos pacientes con FM, al manifestar dolor que no tiene un sustrato físico conocido y un tratamiento claramente especificado, tenderían a implementar estrategias de afrontamiento centradas en la emoción, en vez de estrategias para enfrentar el problema.
Para evaluar esta hipótesis, es necesario incluir un grupo control sano y un grupo de pacientes con dolor crónico; más específicamente, pacientes con enfermedad reumática, los cuales deberían experimentar una percepción de dolor similar a los pacientes con FM, informarían menos experiencias de maltrato y abuso en la infancia y experimentarían menos síntomas depresivos
o de ansiedad rasgo ya que evidenciarían una constitución más resistente al estrés en la adultez. Se plantea además que estos pacientes, una vez que experimentan los síntomas de la enfermedad reumática (con sustrato físico conocido), experimentarían una ansiedad situacional e implementarían estrategias de afrontamiento centradas en controlar el problema.
Modelando estas variables se espera encontrar dos dimensiones. En una de ellas se agruparían la historia de maltrato en la infancia, los síntomas de depresión y ansiedad rasgo, en conjunto con los estilos de afrontamiento centrados en la emoción. En esta dimensión los pacientes con FM reportarán más puntaje que el grupo de pacientes con enfermedad reumática y el grupo control sano. Por otro lado, la otra dimensión agruparía los niveles de ansiedad estado y los estilos de afrontamiento centrados en el problema, donde los pacientes con enfermedad reumática tendrían puntuaciones más elevadas que los pacientes con FM.
MÉTODOParticipantes
Se seleccionó una muestra de 15 pacientes con FM, 15 pacientes con enfermedad reumática, ambos diagnosticados por un médico reumatólogo, y 15 personas con buen estado de salud y sin antecedentes de enfermedades crónicas. Los grupos fueron pareados por edad, número de hijos, estado civil y escolaridad, no encontrándose diferencias significativas en ninguna de las variables (véase Tabla 1).
Instrumentos
Escala visual analógica EVA para el dolor: conocida como Visual Analog Scale (VAS), consistente en preguntas seguidas de una línea continua de 10 centímetros, cuyos márgenes a cada lado representan los valores extremos de la sensación que se intenta medir. Al paciente se le solicita que haga una marca vertical en el punto de la escala que cree que representa la intensidad de su dolor. Luego, considerando que la escala tiene un largo de 10 centímetros, la respuesta del paciente se transforma en un valor numérico (Riedemann, 2001).
Inventario de depresión de Beck (BDI): Escala con 21 ítems que mide síntomas cognitivos, fisiológicos y conductuales, de acuerdo con la teoría de Beck sobre la depresión. Cada ítem consta de varias alternativas referente al síntoma (presentado en términos afirmativos o negativos), que oscilan de 0 a 3 puntos, en orden creciente de gravedad del síntoma. La evaluación total se realiza sumando las categorías para cada ítem; así, el puntaje final indica el nivel de depresión que posee la persona. El BDI ha demostrado tener altos niveles de consistencia interna, que fluctúan entre 0,81 y 0,86 para poblaciones psiquiátricas y no psiquiátricas respectivamente (Beck, 1978; Beck, Steer & Harbin, 1988). La versión usada en esta investigación es la versión española adaptada por Comeche, Díaz y Vallejo (1995).
Cuestionario de ansiedad estado rasgo de Spielberger (STAI): Este cuestionario con adaptación y normas para la población chilena, tiene escalas de autoevaluación en ansiedad como estado y otra como rasgo. La consistencia interna varía entre 0,90 y 0,93 para la ansiedad estado y entre 0,84 y 0,87 para la ansiedad rasgo (Spielberger, Lushene & McAdoo, 1977, en Jiménez & Piña, 1995).
Cuestionario de modos de afrontamiento: Diseñado por Lazarus y Folkman, evalúa los modos de afrontamiento utilizados para resolver situaciones estresantes. Consta de 50 ítems, divididos en 8 escalas, las que se agrupan en estrategias de afrontamiento dirigidas a la emoción, que surgen como respuestas al problema e incluye las escalas de distanciamiento, escape-evitación, aceptación de responsabilidad, autocontrol emocional, búsqueda de apoyo social y reevaluación positiva. Por otro lado, están las estrategias de afrontamiento dirigidas al problema, utilizadas por el individuo como una forma de manejar o alterar el problema y está constituida por las escalas de confrontación y plan para resolver problemas. La consistencia interna de las escalas, de la versión en español, fluctúan entre 0,60 y 0,75 (Sánchez-Cánovas, 1991).
Escala tácticas de conflictos: Escala adaptada para Chile por Larraín (1992) a partir del Conflict Tactic Scale de Straus (1979), sirve para evaluar la historia de maltrato en la infancia de las personas y la conforman tres subescalas tipo Lickert, que contemplan cinco indicadores de frecuencia (nunca, casi nunca, a veces, casi siempre y siempre). La primera escala cuenta con 5 ítems que evalúan la percepción general de maltrato en la infancia, la segunda (acerca del padre) y tercera escala (acerca de la madre), cuentan con 14 ítems cada una (los 5 primeros referente a maltrato psicológico, los 6 siguientes referentes a maltrato físico y los últimos 3 son de validación). Los niveles de consistencia interna de las subescalas fluctúan entre 0,82 y 0,90 (Aracena, Castillo, Haz, Cumsille, Muñoz & Román, 2000; Aracena, Muñoz, Streiner, Román, & Bustos, 1997; Haz & Castillo, 2002; Haz, Castillo & Aracena 2003; Haz & Ramírez, 1998;).
Procedimiento
Se obtuvo la autorización de una agrupación de enfermos reumatológicos de un hospital público y de un centro médico privado, para llevar a cabo la investigación con los pacientes. Los pacientes firmaron una carta de consentimiento informado antes de responder los instrumentos; posteriormente se solicitó sólo a los pacientes con FM y a los pacientes con enfermedad reumática el diagnóstico del médico reumatológico según los criterios del American College of Rheumatology. A ambos grupos se les aplicó los siguientes criterios de exclusión al momento de ser seleccionados: no ser menores de 18 años, no presentar una segunda enfermedad reumática concomitante, no presentar otra enfermedad con dolor crónico (por ejemplo, cáncer del colon), no presentar patología psiquiátrica o psicológica severa, que implique daño orgánico o neurológico y no padecer enfermedades del espectro autista o síndrome de Down.
Se visitó a las personas en su domicilio, se administró la pauta de antecedentes sociodemográficos, y luego los instrumentos en orden aleatorio. Cuando se aplicó el cuestionario de estrategias de afrontamiento, se les pidió a los pacientes con FM y con enfermedad reumática que pensaran en la enfermedad como su evento estresante. A las personas del grupo control sano se les dijo que recordaran un problema importante que tuvieran en el último tiempo.
Las mediciones se realizaron entre octubre y noviembre del año 2003, y el tiempo promedio de evaluación fue de alrededor de dos horas en los pacientes con FM y reumáticos, y de una hora y treinta minutos con los del grupo control sano.
Para las escalas se calculó el coeficiente consistencia interna alfa de Cronbach, mientras que las comparaciones se hicieron con la prueba U de Mann-Withney y el análisis de varianza de Kruskal-Wallis. Las variables que obtuvieron valores de probabilidad menor o iguales a 0,2 ingresaron a un análisis discriminante, y con las puntuaciones en las funciones discriminantes transformadas en variables, se volvieron a comparar los grupos con análisis de varianza paramétrico de una vía (ANOVA). Para los cálculos se usó el programa SPSS versión 11,5.
RESULTADOSConfiabilidad: El coeficiente Alfa de Cronbach para la escala visual analógica fue de 0,92; para el cuestionario de depresión de Beck fue de 0,84; y para las escalas de ansiedad estado y rasgo fue de 0,95 y 0,88 respectivamente. La escala de percepción de maltrato en la infancia obtuvo un valor de 0,84, las escalas de maltrato psicológico del padre y la madre valores de 0,85 y 0,72, mientras que para las escalas de maltrato físico del padre y la madre los valores fueron 0,81 y 0,82, respectivamente. Para las subescalas de modos de afrontamiento, los valores fueron de 0,49 para distanciamiento, 0,68 para escape evitación, 0,76 para aceptación de responsabilidad, 0,61 para autocontrol, 0,73 para búsqueda de apoyo social, 0,86 para reevaluación positiva, 0,78 para confrontación y 0,77 para plan para resolver problemas. Considerando los valores obtenidos, se pudo establecer que las mediciones hechas con estas escalas fueron confiables.
Comparación de grupos: Al comparar los pacientes con enfermedad reumática y con FM en el puntaje total promedio en la escala visual analógica del dolor no se observan diferencias significativas (véase Tabla2). Cuando se compararon simultáneamente los tres grupos, los pacientes con FM y enfermedad reumática reportaron mayor ansiedad rasgo que el grupo control sano. El grupo de pacientes con enfermedad reumática informó más ansiedad estado que el grupo control sano, pero no se diferenció del grupo de pacientes con FM.
En las escalas de historia de maltrato en la infancia, los pacientes con FM reportaron más maltrato psicológico por parte del padre que el grupo control sano, no diferenciándose del grupo de pacientes con enfermedad reumática. Del mismo modo, los pacientes con FM reportaron más percepción de maltrato en la infancia y más maltrato físico por parte del padre, que los otros dos grupos.
En cuanto a estrategias de afrontamiento, los pacientes con enfermedad reumática presentaron más distanciamiento, aceptación de responsabilidad, escape evitación, autocontrol, reevaluación positiva y plan para resolver problemas que los demás grupos.
Con estos resultados, se pudo establecer que los pacientes con FM, experimentan un dolor similar al de los pacientes con enfermedad reumática, reportan más historia de maltrato que los demás grupos, y que a diferencia de lo esperado, usan menos los estilos de afrontamiento centrados en la emoción.
Análisis discriminante: Se excluyeron de este análisis la escala visual analógica del dolor, porque se aplicó sólo a pacientes con FM y con enfermedad reumática y la subescala de búsqueda de apoyo social que obtuvo probabilidades mayores a 0,20. Las demás variables ingresaron al análisis discriminante y se organizaron en dos funciones con muy buenos niveles de ajuste (l = 0,153; c2 = 63,79; gl = 30; p < 0,001). La primera función agrupó las estrategias de afrontamiento con las escalas de ansiedad estado y ansiedad rasgo, mientras que la segunda dimensión agrupó los tipos de maltrato en la infancia con la escala de depresión y la ansiedad rasgo (véase Tabla3). Los valores propios de las funciones discriminantes fueron mayores a 1,0; sus correlaciones canónicas fueron altas y ambas se distribuyeron normalmente.
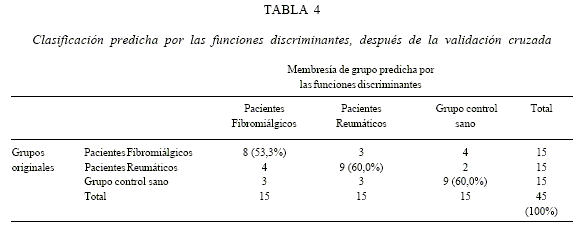
Las funciones discriminantes, previa validación cruzada, clasificaron correctamente al 53,3% de los pacientes con FM, al 60,0% de los pacientes reumáticos y al 60,0% del grupo control sano (ver Tabla4). Si por azar la probabilidad de detectar correctamente a un miembro de un determinado grupo era de un 33,3%; las funciones discriminaron sobre ese valor.
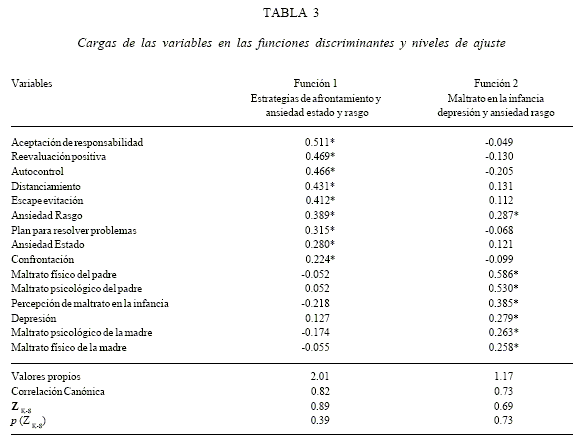
Al comparar los grupos en las funciones discriminantes transformadas a variables, se observó que en la primera función, el grupo de pacientes reumáticos poseía las puntuaciones más altas que el grupo de pacientes con FM y el grupo control sano, y entre estos dos grupos no había diferencias (F = 38,19; p < 0,001; h2 = 0,65; 1-b = 1,0). En la segunda función, el grupo de pacientes con FM tuvo puntuaciones mayores que el grupo de pacientes reumáticos y el grupo control sano, mientras que entre estos dos grupos tampoco se detectaron diferencias (F = 23,06; p < 0,001; h2 = 0,52; 1-b = 0,99). En ambas comparaciones, la variable grupo de pertenencia explicó el 65% y 52% de la variabilidad; y la potencia observada durante el contraste fue del 100% y 99% respectivamente.
Los resultados confirman parcialmente las hipótesis ya que se obtuvieron dos funciones discriminantes y de éstas, la que está en primer lugar, agrupa a la totalidad de estrategias de afrontamiento en conjunto con las escalas de ansiedad estado y rasgo, indicando que bajo tensión emocional, se despliegan estrategias centradas en la emoción y en el problema (Lazaruz & Folkman, 1986). En esta dimensión, las puntuaciones promedio más altas son de los pacientes con enfermedad reumática, mientras que el grupo de pacientes con FM y el grupo control sano poseen puntuaciones promedio bajas.
El resultado que se informa es distinto a lo propuesto por investigaciones que asocian el padecimiento de una enfermedad con dolor crónico al uso estrategias de afrontamiento centradas en la emoción (ver Callahan, 2000; Geisser, et al., 2003; Guic, Puga & Robles, 2002; Ramírez, Esteve & López, 2001). Ya que en esta investigación los pacientes con enfermedad reumática usan con mayor frecuencia ambos tipos de estrategias, centradas en la emoción y en el problema; por otro lado, los pacientes con FM que también padecen de dolor crónico, usan las estrategias de afrontamiento en una baja frecuencia, similar al uso que hace el grupo control sano, que no experimenta dolor crónico.
Una explicación a esta diferencia en las estrategias de afrontamiento y los niveles de ansiedad, radicaría en que el grupo de pacientes reumáticos posee evidencia física de su enfermedad, tiene información y por consiguiente puede usar todas las estrategias de afrontamiento para controlar la enfermedad; sin neutralizar la carga ansiógena que significa padecer una enfermedad con dolor crónico, y con un claro efecto incapacitante (Alvarez, 1999).
La segunda dimensión, que se asemeja a lo hipotetizado, agrupa las escalas de maltrato en la infancia, especialmente la de maltrato del padre, en conjunto con la escala de depresión y en menor medida la escala de ansiedad rasgo. Al ordenar temporalmente estas variables, se pueden asociar la sintomatología depresiva y un rasgo ansioso en la adultez, con las experiencias de maltrato en la infancia, lo que es consistente con otras investigaciones (Imbierowicz & Egle, 2003).
En síntesis, los pacientes con FM y enfermedad reumática tienen similares niveles de dolor; sin embargo, el primer grupo tuvo más experiencias de maltrato en la infancia y experimenta en la actualidad mayor cantidad de síntomas de depresión y tiene sistemáticamente menos niveles de ansiedad y uso de estrategias de afrontamiento.
Considerando el resultado de ambas funciones discriminantes, se conjetura que el menor uso de estrategias de afrontamiento y el disminuido nivel de ansiedad en los pacientes con FM en una primera instancia, tiene que ver con la dificultad para encontrar el componente físico a su enfermedad que redunde en acciones terapéuticas concretas. En una segunda instancia, tiene que ver con experimentar más síntomas de depresión, posiblemente ligados a desesperanza, frente a la baja efectividad de las acciones terapéuticas en la actualidad y las experiencias de maltrato en la infancia.
Las funciones discriminantes que se generaron son altamente estables y consistentes, ya que fueron capaces de clasificar correctamente el 53,3% de los pacientes con FM y el 60% de los otros grupos. Siguiendo el curso actual de la investigación con FM, se espera que el incluir reportes precisos de adversidad en la infancia como los de Imbierowicz y Egle (2003) y la evaluación diferenciada del funcionamiento cognitivo propuestas por Geisser, y cols. (2003) y Malt y Ursin (2003), aumente la capacidad para detectar pacientes con FM.
REFERENCIASAlexander, R., Bradley, L., Alarcón, G., Triana-Alexander, M., Aaron, L., Alberts, K., et al. (1998). Sexual and physical abuse in women with fibromyalgia: association with outpatient health care utilization and pain medication usage. Arthritis Care Research, 11, 102-115. [ Links ]
Almeida, T. F, Roizenblatt, S., Benedito-Silva, A.A. & Tufik, S. (2003). The effect of combined therapy (ultrasound and interferential current) on pain and sleep in fibromyalgia. Pain, 104, 665-672. [ Links ]
Alvarez, M. (1999). Farmacoterapia. Fisiopatología y terapéutica de la fibromialgia. Revista OFFARM, 22, 86-96. [ Links ]
Aracena, M., Muñoz, S., Streiner, D., Román, F. & Bustos, L. (1997). Construcción de un instrumento de medición de potencial maltrato físico infantil en población de nivel socioeconómico bajo. (Proyecto FONDECYT Nº 1960795). Documento interno no publicado. Universidad de La Frontera, Temuco, Chile. [ Links ]
Aracena, M., Castillo, R., Haz, A., Cumsille, F., Muñoz, S. & Román, F. (2000). Resiliencia en el maltrato infantil: variables que diferencian a los sujetos que maltratan y no maltratan físicamente a sus hijos en el presente y que tienen una historia de maltrato físico en la infancia. Revista de Psicología de la Universidad de Chile, 9, 11-28. [ Links ]
Aris, H. & Valenzuela, F. (1995). Reumatología, Fundación de Investigación y Perfeccionamiento Médico. Santiago de Chile. [ Links ]
Beck, A.T. (1978). Depression inventory. Filadelfia: Center for Cognitive Therapy. [ Links ]
Beck, A.T., Steer, R.A., & Harbin, M.G. (1988). Psychometric properties of the Beck Depression Inventory: Twenty-five years of evaluation. Clinical Psychology Review, 8, 77-100. [ Links ]
Besson, P. (2001). La Fatiga Crónica (Fibromialgia) ¿cómo aliviar los síntomas? Barcelona: Oniro. [ Links ]
Birnie D.J., Knipping A.A., van Rijswijk M.H., de Blecourt A.C., & de Voogd N. (1991). Psychological aspects of fibromyalgia compared with chronic and nonchronic pain. The Journal of Rheumatology, 18, 1845-1848. [ Links ]
Callahan, C. (2000). Stress, coping, and personality hardiness in patients with temporomandibular disorders. Rehabilitation Psychology, 45, 38-48. [ Links ]
Collado, A., Alijotas, J., Benito, P., Alegre, C., Romera, M., Sañudo, I., et al. (2002). Documento de consenso sobre el diagnóstico y tratamiento de la fibromialgia en Cataluña. Medicin Clinical, 118, 745-749. [ Links ]
Comeche, M. I., Díaz, M. I. & Vallejo, M. A. (1995). Cuestionarios, inventarios y escalas. Ansiedad, depresión y habilidades sociales, Madrid: Fundación Universidad-Empresa. [ Links ]
de Gier, M., Peters, M. L., & Vlaeyen, J. W. (2003). Fear of pain, physical performance, and attentional processes in patients with fibromyalgia. Pain, 104, 121-130. [ Links ]
Epstein, S., Kay, G., Clauw, D., Heaton, R., Klein, D., Krupp, L., et al. (1999). Psychiatric disorders in patients with fibromyalgia. Psychosomatics, 40, 57-63. [ Links ]
Geisser, M., Casey, K, Brucksch, C., Ribbens, C., Appleton, B. & Croffor, L. (2003). Perception of noxious and innocuous heat stimulation among healthy women and women with fibromyalgia: Association with mood, somatic focus, and catastrophizing. Pain, 102, 243-250. [ Links ]
Goldenberg, D. L. (1999). Fibromyalgia syndrome a decade later: what have we learned? Archives of Internal Medicine, 159, 777-785. [ Links ]
Guic, E., Puga, I. & Robles, I. (2002). Estrategias de afrontamiento en pacientes con lumbago crónico. Psykhe, 1, 159-166. [ Links ]
Haz, A. M. & Ramírez, V. (1998). Preliminary validation of the Child Abuse Potential Inventory in Chile. Child Abuse & Neglect, 22, 869-879. [ Links ]
Haz, A. & Castillo, R. (2002). Variables psicosociales que diferencian a padres que maltratan y no maltratan físicamente a sus hijos en el presente y que tienen similar historia de maltrato físico en la infancia.Revista Latinoamericana de Psicología, 34, 217-228. [ Links ]
Haz, A., Castillo, R. & Aracena, M. (2003). Adaptación preliminar del instrumento Multidimensional Trauma Recovery and Resilience (MTRR) en una muestra de madres maltratadoras físicas con historia de maltrato físico y madres no maltratadoras con historia de maltrato físico.Child Abuse & Neglect, 27, 807-820. [ Links ]
Hudson, J., Hudson, M., Pliner, L., Goldenberg, D. & Pope, H., (1985). Fibromyalgia and Major Affective Disorder: A controlled phenomenology and family history study. Journal of Psychiatry, 142, 441-446. [ Links ]
Imbierowicz, K. & Egle, U. T. (2003). Childhood adversities in patients with fibromyalgia and somatoform pain disorder. European Journal of Pain, 7, 113-119. [ Links ] [ Links ]
Larraín, S. (1992). Estudio de prevalencia de la violencia intrafamiliar y la situación de la mujer en Chile. Investigación realizada para la Organización Panamericana de la Salud y Sernam. Documento OPS. [ Links ]
Lazarus, R. & Folkman, S. (1986). Estrés y procesos cognitivos, Barcelona: Martínez Roca. [ Links ]
Malt, A. E. & Ursin, H. (2003). Mutilation anxiety differs among females with fibromyalgia and functional dyspepsia and population controls. Journal of Psychosomatic Research, 54, 523-531. [ Links ]
Martín-Aragón, G., Pastor, M., Lledo, A., López, R., Terol, M. & Rodríguez-Martin, J. (2001). Percepción de control en el síndrome fibromiálgico. Psicothema, 13, 586-591. [ Links ]
Martín, M., Luque, M., Sole P., Mengual, A. & Granados, J. (2000). Aspectos psicológicos de la Fibromialgia. Revista de Psiquiatría de la Facultad de Medicina de Barcelona, 27, 12-18. [ Links ]
Moldofsky, H. (1975). Musculoskeletal symptoms and non-REM sleep disturbance in patients with "fibrositis" syndrome and healthy subjects. Psychosomatic Medicine, 37, 341-351. [ Links ]
Moldofsky, H. & Scarisbrinck P. (1976). Induction of neurasthenic musculoskeletal pain syndrome by selective stage sleeps deprivation. Psychosomatic Medicine, 38, 35-44. [ Links ]
Moreno, I. & Montaño A. (2000). Aspectos psíquicos y psiquiátricos de la fibromialgia. Revista Española de Reumatología, 27, 436 441. [ Links ]
Mountz, J., Bradley L. & Modell J. (1995). Fibromyalgia in women. Abnormalities of regional cerebral blood flow in the thalamus and the caudate nucleus are associated with low pain threshold levels. Arthritis Rheumatology, 38, 926-928. [ Links ]
Mulero, J. (1997). Fibromialgia. Medicine, 7, 2682-2687. [ Links ]
Pastor, M., López, S., Rodríguez, J. & Juan, V. (1995). Evolución en el estudio de la relación entre factores psicológicos y Fibromialgia. Psicothema, 7, 677-639. [ Links ]
Ramírez, C., Esteve R. & López A. (2001). Neuroticismo, afrontamiento y dolor crónico. Anales de Psicología, 17, 129-137. [ Links ]
Riedemann, P. (2001). Clinimetría: Aspectos Generales sobre medición en enfermedades musculoesqueléticas. Revista Chilena de Reumatología, 17, 173-178. [ Links ]
Rojas, C. (2000). Fibromialgia. Revista Chilena de Reumatología, 16, 50-54. [ Links ]
Rotes-Querol, J. (2003). La fibromialgia en el año 2002. Revista Española de Reumatología, 30, 145-149. [ Links ]
Sánchez-Cánovas, J. (1991). Evaluación de las estrategias de afrontamiento. En G. Buela-Casal & V. Caballo (comps.), Manual de psicología clínica aplicada (pp. 247-270). Madrid: Siglo XXI. [ Links ]
Straus, M. (1979). Measuring intrafamily conflict and violence: The Conflicts Tactics (CT) Scale. Journal of Marriage and Family, 41, 75-88. [ Links ]
Taylor, M., Trotter, D. & Csuka, M. (1995). The prevalence of sexual abuse in women with fibromyalgia. Arthritis & Rheumatism, 38, 229-234. [ Links ]
Uceda, J., González, M., Fernández, D. & Hernández, R. (2000). Fibromialgia. Revista Española de Reumatología, 27, 414-416. [ Links ]
Vidal, L., Posadas, G. Mayta, M., España, J., Mayta, A. & Cabello, E. (1997). Síndrome de Fibromialgia: Características Clínicas. Fronteras medicas, 5(3), 125-134. [ Links ]
Villagrán, J., Páez, M., Campo, F., Pérez, J. & Salaberri, J. (2000). Aspectos Psicopatológicos de la Fibromialgia. Archivos de Psiquiatría, 63(2), 159-181. [ Links ]
Wolfe, F. (1994). Fibromyalgia: Criteria and classification. Journal of Musculoskeletal Pain, 2(3), 23-39. [ Links ]
Wolfe, F., Smythe, N.A. & Yunus, M.B. (1990). The American College of Rheumatology. Criteria for the classification of fibromyalgia. Arthritis Rheumatology, 33, 160-172. [ Links ]
Zanini, D., Forns, M. & Kirchner, T. (2003). Estrategias de afrontamiento: implicación en la salud mental de los adolescentes catalanes. Revista de Psiquiatría, 7(5), 12-15. [ Links ]
Recepción: noviembre de 2004
Aceptación final: diciembre de 2005