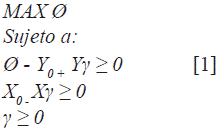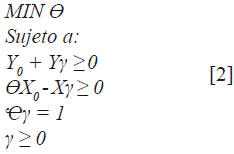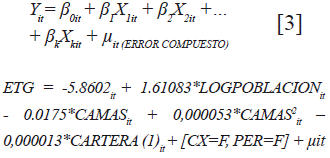INTRODUCCIÓN
Desde que Michael Farrell publicó su artículo La medición de la eficiencia productiva en 1957, ha habido varios avances teóricos y empíricos con respecto al análisis de la eficiencia, uno de los principios económicos que se sustenta en el mejor uso de los recursos relativamente escasos para obtener el mayor beneficio. De esta manera, la evaluación de la eficiencia técnica o productiva en el sector salud y hospitalario se constituye en un caso específico entre los diferentes aportes de la economía aplicada, más aún cuando se presentan las causas de los resultados ineficientes, puesto que estos elementos conducen al conocimiento de un mercado particular y su correspondiente diseño de políticas económicas.
Estudiar la eficiencia técnica hospitalaria y los factores externos con los que esta se relaciona, conduce a evaluar la respuesta de estas empresas públicas ante las condiciones institucionales y presiones del mercado derivadas de la promulgación de la Ley 100 de 1993, situación que ha motivado el desarrollo de algunos estudios en Colombia, los cuales se han especializado en la medición y evaluación de la capacidad productiva de los hospitales y, en contados casos, en la determinación de los factores que inciden sobre estos niveles de eficiencia o ineficiencia, utilizando varias metodologías para la estimación de la frontera de posibilidades de producción eficiente como Data Envelopment Analysis (DEA), las fronteras estocásticas y regresiones econométricas para tales propósitos investigativos.
En la actualidad, el funcionamiento del sistema de salud colombiano debe dirigirse hacia el mejoramiento del acceso y la calidad de los servicios de salud, la eficiencia en la prestación del servicio y lograr la sostenibilidad financiera y social de las instituciones prestadoras del servicio (IPS). Sin embargo, la red que presta el servicio de salud sigue siendo ineficiente, es decir, no se ha cumplido totalmente el objetivo de "obtener mayores y mejores resultados, empleando la menor cantidad posible de recursos" (Ministerio de la Protección Social, 2005, p.28), como consecuencia de las trasformaciones normativas durante las últimas dos décadas, los recientes cambios político-administrativos, el estado de salud de la población (Ministerio de la Protección Social, 2005), y otros factores de tipo financiero, como las fallas en el flujo de los recursos.
En esta investigación se aborda la eficiencia técnica y sus determinantes en los hospitales públicos del departamento de Nariño, durante el periodo comprendido entre 2008 y 2014, periodo en el cual el sector salud colombiano ha experimentado diversas transformaciones económicas, financieras y sociales. Esto con el fin de proporcionar resultados que respondan a las necesidades y características del sector hospitalario público de la región, relevantes y útiles tanto para teóricos, academia, hacedores de política en el nivel local y algunos agentes involucrados en el sistema de salud.
El artículo se organiza de la siguiente manera: en primer lugar, se presentan los fundamentos teóricos en relación con la medición de la eficiencia técnica o productiva y las teorías o factores explicativos de la misma; en segundo lugar, se aborda la revisión de la literatura nacional e internacional sobre el tema; en tercer lugar, se explica la metodología mediante la cual se desarrolló la investigación, y en último término se exponen los resultados y la discusión con respecto a la temática.
FUNDAMENTOS TEÓRICOS
Concepto y medición de la eficiencia técnica o productiva
Uno de los propósitos de la economía radica en realizar la mejor asignación de los recursos o el uso más eficiente de los mismos, dado que estos son relativamente escasos y las necesidades ilimitadas. De esta manera, el término eficiencia económica ha evolucionado teóricamente hasta ser llevado al plano de la investigación aplicada a partir de 1951, cuando Michael J. Farrell realiza una clasificación de la misma, en eficiencia técnica y eficiencia asignativa. Desde el punto de vista de Farrell (1957), la eficiencia técnica es la mínima utilización de insumos como trabajo, tierra, capital, entre otros, para generar un nivel de producto determinado de bienes o servicios (enfoque input orientado), o dado un número de insumos, alcanzar el máximo nivel de producción bajo una determinada tecnología de transformación (enfoque output orientado); en consecuencia, este tipo de eficiencia define su óptimo a partir de la función o frontera de producción.
La eficiencia asignativa, por su parte, se interpreta como la capacidad de una empresa para utilizar los inputs en proporciones óptimas, dados sus respectivos precios, es decir, mide la asignación de recursos en términos monetarios. Y la eficiencia económica global se estima a partir del producto entre la eficiencia técnica y la eficiencia asignativa, o aquella capacidad para utilizar la totalidad de los factores productivos, para generar bienes y servicios que las personas demandan (Cachanosky, 2012).
Representar el proceso productivo en una función de producción es una tarea compleja, puesto que son varios los factores culturales, sociales, psicológicos (empresarios y trabajadores), entre otros, los que inciden en la gestión y organización de la producción. Por esta razón, Michael Farrell propuso calcular la eficiencia técnica relativa a partir de la desviación observada de cada unidad con respecto a la unidad con mejores prácticas o unidades eficientes en la frontera de posibilidades de producción, dentro de una muestra representativa y homogénea. Por tanto, su modelo lleva implícito tres supuestos principales: a) rendimientos constantes a escala, b) los rendimientos constantes a escala permiten que la tecnología se pueda representar mediante una sola curva isocuanta, convexa hacia el origen y con pendiente negativa (un incremento de un input por unidad de output representaría un índice de eficiencia técnica más bajo) y c) la curva eficiente de producción es conocida.
Fuente: modelo de Farell.
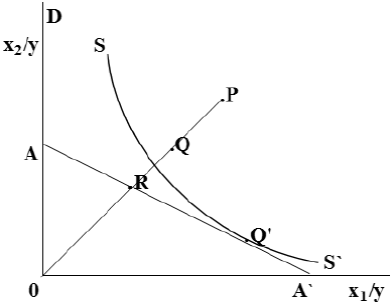
Figura 1 Eficiencia técnica y eficiencia asignativa (enfoque input orientado).
La función de producción, representada por la curva isocuanta (SS'), se deriva de la teoría del equilibrio general de León Walras, e indica la máxima producción (y) que una firma puede lograr, utilizando una combinación de factores como el trabajo, capital o materias primas (x1 x2), la tecnología con que se produce y la restricción presupuestaria (AA') a la que debe enfrentarse en un determinado periodo de tiempo. La eficiencia técnica es igual al ratio entre 0Q/0P o por QP/0P, donde P representa la cantidad de insumo y QP representa una distancia de ineficiencia; así, en el punto Q una firma es eficiente ya que se encuentra sobre la frontera de producción. La eficiencia asignativa se representa por el ratio 0R/0Q, la distancia RQ indica la reducción de los costos de producción si una firma se encuentra produciendo asignativamente de la manera más eficiente en el punto Q'. La eficiencia económica se define a partir del ratio 0R/0P.
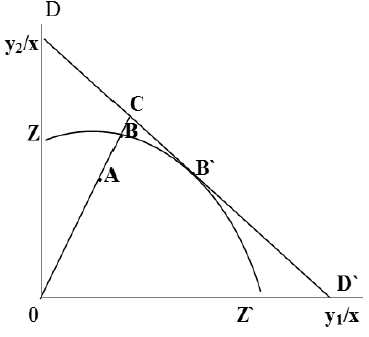
Desde el enfoque output orientado, la distancia de ineficiencia corresponde al punto AB, el ratio que representa la eficiencia técnica, por tanto, será 0A/0B, la información de los precios de los factores se resume en la línea DD'; de esta forma, la eficiencia asignativa se representa por el punto B' y su ratio se expresa como 0B/0C. De igual manera que en el enfoque input orientado, la eficiencia económica aquí resulta del producto de los ratios de la eficiencia técnica y asignativa.
Fuente: elaboración propia con base en Coelli (1996).
Figura 2 Eficiencia técnica y eficiencia asignativa (enfoque output orientado).
Según Charnes, Cooper y Rhodes (1979), la teoría de la eficiencia, además de considerar que las respectivas medidas deben estar orientadas hacia los insumos o productos, también tiene en cuenta los rendimientos de escala de la producción de las firmas. La teoría de la empresa define estos rendimientos como la tasa a la que aumenta la producción cuando proporcionalmente incrementan los factores o insumos, que pueden ser de tres tipos: a) rendimientos constantes a escala, cuando las operaciones de la empresa no afectan su productividad. b) Rendimientos crecientes o economías de escala, cuando el output se incrementa más que el aumento de los input, debido al incremento de la escala de operaciones o al uso de tecnologías más complejas. c) Rendimientos decrecientes o deseconomías de escala, cuando el output se incrementa en menor proporción que el aumento de los input, lo cual se presenta cuando las empresas operan a gran escala o cuando existen problemas de coordinación.
Estos autores reformularon la programación matemática, más conocida como el enfoque análisis de envolvente de datos o DEA (siglas en inglés), para generar mediante esta técnica una extensión del modelo original de Farrell, actualmente concebida no solamente por el supuesto de los rendimientos constantes de escala, sino también por los rendimientos variables de escala. El modelo de Charnes, Cooper y Rhodes para medir la eficiencia técnica global (ETG), conocido por sus siglas DEA-CCR, asume rendimientos constantes de escala, medidas de eficientica radial y convexidad. Por su parte, el modelo de Banker, Charnes y Cooper (1984) o modelo DEA-BCC, permite descomponer la ETG en eficiencia técnica pura (ETP) y eficiencia técnica de escala (ETE).
La ETP hace referencia a la existencia de rendimientos variables de escala (constantes, crecientes o decrecientes) o la incapacidad que tiene una empresa para disponer una entrada no deseada de insumos sin costos, las imperfecciones del mercado, entre otras cosas; mientras que la ETE mide la capacidad de una empresa para operar cerca de la escala más productiva u óptima, teniendo en cuenta el tamaño de la misma. Las medidas de la ETE resultan del cociente entre las medidas de las ETG y la ETP. Para desarrollar lo anterior, la metodología DEA utiliza la programación matemática.
En este sentido, la medición de la eficiencia técnica para cada unidad de análisis o decisión Making Unit (DMU), consiste en:
Resolver para cada DMU, un programa lineal donde se buscan combinaciones lineales de otras DMUs que produzca más outputs dados los insumos. Si no se puede encontrar esa combinación, la DMU es eficiente. Si la DMU resulta ineficiente, DEA ofrece una medida de eficiencia técnica que indica el aumento proporcional en todos los outputs (o caída proporcional de los inputs) que podría lograrse si la DMU se desempeña eficientemente. (Correa, 2015, p.42)
El modelo DEA-BCC o VRS, en su forma dual, representado en términos matriciales, desde el enfoque de output orientado, es el siguiente:
Donde,
• Y es una matriz de output de orden (sxn).
• Y0 representa un vector de coeficientes outputs de la i-ésima unidad evaluada.
• X es una matriz de input de orden (m n).
• X0 representa un vector de coeficientes inputs de la i-ésima unidad evaluada.
• γ es un vector de constantes (nx1), pesos o intensidades que multiplica a la matriz de inputs y outputs.
• La restricción γ ≥0 permite asumir rendimientos constantes a escala.
El modelo DEA-BCC o VRS, en su forma dual, representado en términos matriciales, desde el enfoque de input orientado, es el siguiente:
En el enfoque output orientado, 0 representa el máximo incremento proporcional de los output Y0, sin modificar el vector de los input X0 si Ø es igual a 1, la unidad u hospital evaluado será eficiente. Mientras que en el enfoque input orientado, el escalar θ minimizado dará la medida de eficiencia técnica de la i-ésima unidad evaluada, es decir, la mínima proporción a la que se puede reducir el vector de inputs X0 sin modificar la producción Y0. En la práctica, cuando γ>0 presentan rendimientos decrecientes, o γ<0 resultan rendimientos crecientes, y y=0 se genera con una escala óptima, por tanto, estos modelos consideran una restricción de convexidad
 .
.
La metodología DEA fue empleada desde sus inicios para medir la eficiencia técnica relativa de organizaciones sin ánimo de lucro, como hospitales, instituciones educativas, desempeño de países, entre otros, ya que permite tratar con la naturaleza de los mismos la multiplicidad de productos o insumos y la tecnología de producción desconocida, además, con el tiempo se ha extendido a otros sectores como a las empresas de carácter privado. Estos modelos permiten estimar la frontera de producción mediante una superficie envolvente con los datos de las unidades más eficientes y, de esa forma, comparar estos niveles con cada DMU de análisis, por ende, el resto de observaciones quedará por debajo de la envolvente como unidades ineficientes.
El trabajo de Farrell fue la base para construir una vasta literatura sobre la eficiencia técnica o productiva y sus respectivas metodologías de medición, sobre todo la estimación empírica de las fronteras de posibilidades de producción, que en la práctica, contrario a lo que él pensaba, no son conocidas. Existen varios métodos que se pueden emplear para medir la eficiencia, como los modelos econométricos de producción y las fronteras estocásticas, los cuales implican estimar una función de producción paramétrica más restrictiva, especificando la forma funcional, pero presentan dificultades a la hora de tratar con múltiples insumos y productos. La escogencia de uno u otro método (paramétricos o no paramétricos) depende básicamente del investigador y de las condiciones del estudio, ya que aún no existe un consenso teórico frente a esta situación.
Teorías y factores explicativos de la eficiencia técnica en el sector hospitalario
La teoría económica y, principalmente, la evidencia empírica ofrecen múltiples alternativas frente a los posibles factores explicativos de la eficiencia técnica o productiva de las empresas, como titularidad, regulación, marco competitivo o estructura del mercado, rendimientos de escala, estructura del proceso productivo, entre otras causas. Por su parte, en las empresas de carácter público influyen los objetivos múltiples, heterogéneos, imprecisos y cambiantes, influencia de los grupos de interés, elección de directivos, ausencia de disciplina inducida por los mercados de capitales, restricción presupuestaria blanda, expropiación de inversiones y controles administrativos (Argimon, Artola & González-Páramo, 1997).
En el caso hospitalario, la medición de la eficiencia técnica se ha desarrollado teórica y empíricamente por diferentes autores de los ámbitos nacional e internacional, como Peñaloza (2003), Pinzón (2003), Sarmiento, Castellanos, Nieto y Alonso (2006), Maldonado y Tamayo (2007), Montoya (2013), Bonet y Guzmán (2015), Puig-Junoy y Dalmau (2000), García, Marcuello, Serrano y Urbina (1996), García (2002), Barahona (2011), Santelices et al. (2013), entre otros; sin embargo, el bagaje teórico sobre los determinantes de la eficiencia económica en el sector salud supone un campo levemente explorado, ya que el desarrollo de la economía aplicada a la eficiencia es reciente y surgió a partir del trabajo de Michael Farrell en 1957, mientras que en el sector salud surgió a partir de los cambios instaurados bajo las diferentes reformas a los sistemas de salud en varios países y se encuentra en proceso continuo de construcción.
Hurst y Williams (2012) realizaron una clasificación de los determinantes de la eficiencia productiva hospitalaria en el Reino Unido, en tres dimensiones: proceso operacional, administración hospitalaria y ambiente externo, el cual se relaciona con la demanda potencial o demanda por servicios de salud y la cartera total hospitalaria o cuentas por cobrar a favor de las IPS, y desde la esfera del proceso productivo de los servicios de la salud, con el tamaño del hospital asociado a las economías de escala.
Teoría de la competencia regulada
Esta teoría fue propuesta por el economista Alain Enthoven (1993), la cual explica que la utilización de herramientas flexibles y dinámicas dirigen el mercado hacia la consecución de la eficiencia sin sacrificar la equidad, los proveedores de salud funcionan bajo una estructurada competencia y cantidad demanda, incentivos necesarios para el continuo mejoramiento, desarrollo tecnológico, productividad y mercados eficientes. Además, en la práctica es necesario considerar que cuando aumenta la población también lo hacen sus necesidades en salud y, por tanto, debe cambiar el perfil del portafolio de servicios para la satisfacción de las mismas.
Teoría de las restricciones
La Theory of Constraints (TOC) fue propuesta por el físico israelí Eliyahu M. Goldratt en 1984, quien formuló un programa (Optimized Production Technology) para incrementar la productividad sin realizar mayores gastos dentro de una empresa. Esta teoría, en general, ha sido aplicada en varios sectores económicos y recientemente en las investigaciones económicas aplicadas al sector de los servicios, y al caso de la asistencia sanitaria para estudiar diferentes factores y componentes de los sistemas de salud.
Aguilar, Garrido-Vega y González (2016) establecen que las organizaciones hospitalarias se enfrentan a restricciones físicas o por procesos (incapacidad para atender la demanda), restricciones políticas y restricciones externas; por lo tanto, la disponibilidad de recursos financieros incide en las funciones que conllevan el cumplimiento del objeto social de una firma, de la manera más óptima posible. Kershaw (2000), por su parte, manifestó que la consecución de los objetivos de un hospital público de manera eficiente y la tarea de aumentar la satisfacción de los usuarios presentan varias restricciones y dificultades, por ejemplo, el sector en el que se desenvuelve no busca principalmente el lucro, por lo tanto, los ingresos por cada paciente serán con base en una tarifa fija.
Las economías de escala
Teórica y empíricamente, el tamaño óptimo de la planta física de los hospitales es relevante a la hora de explicar las ineficiencias técnicas, puesto que se puede incrementar la producción utilizando al máximo la capacidad instalada; de esta manera, los hospitales modernos que han surgido desde el siglo XX han crecido tanto en tamaño como en su nivel de complejidad, dado que funcionalmente han tenido que atender la cobertura y las contingencias de la población cada vez mayor, y aunque el número de camas que hace parte de su capacidad instalada se asemeja al tamaño de los hospitales, también es necesario tener en cuenta los factores relacionados con la complejidad de los servicios que prestan, además de las variables asociadas a la calidad (Tobar, 2002).
Las economías de escala, según Berry (1967) se generan por la especialización de los factores de producción; por ejemplo, la división del trabajo entre las enfermeras y los médicos en un hospital permitirá incrementar la productividad, ya que la combinación eficiente de los factores productivos llevará a obtener el nivel más alto de producción. Este autor sugiere que, en la práctica, es fundamental conocer si se presentan economías o deseconomías de escala en la producción de los servicios de un hospital, con el fin de tomar decisiones de política con respecto a los incentivos para la eficiencia.
REVISIÓN DE LA LITERATURA
En relación con las experiencias internacionales, Puig-Junoy y Dalmau (2000) presentan una vasta revisión literaria de las aplicaciones de medida de frontera de posibilidades de producción de las organizaciones sanitarias españolas, y en esta revisión incluyen varios estudios que analizan conjuntamente los determinantes de los niveles de eficiencia técnica. García (2002) efectúa un estudio bajo la aplicación de frontera estocástica, en el que, en primera instancia, hace una estimación econométrica; posteriormente usa un modelo ampliado para determinar los factores que inciden en el nivel de eficiencia que alcanzan los hospitales. El estudio corrobora la presencia de centros hospitalarios públicos tanto técnica como asignativamente ineficientes, cuyos determinantes se relacionan con el consumo excesivo de recursos como el empleo de la fuerza de trabajo en el proceso productivo, el tamaño y el nivel de atención especializada.
Autores como Barahona (2011) y Santelices et al. (2013) han llevado a cabo estudios empíricos de la eficiencia hospitalaria y sus posibles factores determinantes para el caso chileno, analizando una serie histórica de coeficientes de eficiencia y los factores que inciden sobre los diversos niveles de eficiencia y que se constituyen como sus determinantes respectivamente.
En Colombia, los estudios pioneros en las medidas de la eficiencia de las organizaciones en diferentes sectores de la economía del país son relativamente recientes; en el sector salud básicamente este tipo de investigaciones se empezaron a desarrollar con la creación del actual Sistema de Salud y los cambios instaurados bajo las reformas a la salud de 1993. Pinzón (2003) hizo, mediante DEA, una investigación para analizar el desempeño de los hospitales públicos de baja complejidad, según la cual el 70 % de las instituciones presenta ineficiencia técnica relativa o productiva en el ámbito interno. Los hospitales públicos no operan de manera óptima por el sobre dimensionamiento del recurso humano, y en relación con los factores externos, el tamaño de la institución y el gasto de funcionamiento por número de funcionarios se relacionan con el desempeño ineficiente de estas instituciones.
Peñaloza (2003) realizó un análisis para 90 instituciones hospitalarias tanto públicas como privadas, de nivel 1, 2 y 3 de complejidad en todo el país. Esta autora desarrolla su investigación en dos etapas: en primera instancia, calcula los índices de eficiencia mediante la metodología DEA; luego define un modelo de regresiones censuradas Tobit, que incluye variables insumo y producto para estimar los efectos sobre la eficiencia. Las estimaciones econométricas desde un enfoque output orientado indican que el tamaño del hospital y el número de hospitales en el mercado están relacionados directamente con los niveles de eficiencia, mientras que el monto de transferencias por parte del Gobierno se correlaciona de manera inversa con estas medidas.
Posteriormente, Maldonado y Tamayo (2007) se interesaron en la evaluación de la eficiencia técnica relativa de las IPS públicas colombianas durante el período 2002-2005, mediante la conformación de grupos o conglomerados de hospitales comparables, a partir de lo cual se implementan dos métodos de medición: frontera intertemporal y eficiencia pseudoabsoluta. Primero calculan los niveles de eficiencia técnica, teniendo en cuenta los insumos y productos de cada hospital, y posteriormente construyen un modelo econométrico para explicar estos niveles de eficiencia.
Dentro de los estudios más recientes en el ámbito nacional, se encuentra la investigación de Montoya (2013), quien hace una estimación de eficiencia técnica mediante frontera estocástica en dos etapas, para un conjunto de hospitales públicos de primer y segundo nivel de complejidad, donde calcula el vector de eficiencia y luego integra variables consideradas como de ambiente con un modelo Tobit o MCO. De esta manera, propone tres modelos econométricos con datos de panel, teniendo en cuenta variables de ambiente o variables de calidad, entre las que están los esquemas regulatorios, los sistemas de contratación (cartera hospitalaria/ingresos), las características epidemiológicas, los niveles de endeudamiento, entre otros, los cuales se encuentran por fuera del control de los hospitales, pero afectan las mediciones de eficiencia (Montoya, 2013).
METODOLOGÍA
El estudio se desarrolló en dos etapas, primero se calcularon los índices de eficiencia técnica de cada hospital durante cada año comprendido entre 2008 y 2015. Estas medidas se obtuvieron mediante DEA, el software matemático DEAP V2.1, teniendo en cuenta solo las condiciones internas o los insumos y productos similares, y son de carácter relativo en cuanto dependen solo del conjunto de observaciones u hospitales estudiados. Básicamente se ha escogido el enfoque orientado hacia los productos para construir la frontera de posibilidades de producción eficiente, por lo tanto, para obtener la mejor puntuación, los hospitales del departamento de Nariño deben producir la máxima cantidad de servicios, como consultas médicas, estancias, cirugías, entre otros, que permitan mejorar el estado de salud de la población, manteniendo fija la cantidad de insumos o factores productivos disponibles.
Posteriormente, se estimó un modelo econométrico con datos de panel mediante los software estadísticos Eviews 7 y Gretl, para examinar la relación existente entre estos índices obtenidos y los factores económicos del entorno de cada hospital, como la demanda potencial de los servicios de salud, la cartera hospitalaria o cuentas por cobrar a favor de los hospitales y la capacidad física instalada. La información utilizada fue de carácter secundario, compilada en las bases de datos del Sistema de Información Hospitalaria Pública (SIHO) del Ministerio de Salud y la Protección Social, y el Departamento Nacional de Estadística (DANE).
Medición de la eficiencia técnica o productiva hospitalaria
El departamento de Nariño cuenta con 81 instituciones prestadoras del servicio de salud (IPS), según la base de datos SIHO. Pero, de acuerdo con las exigencias de la metodología DEA, la base fue depurada para obtener un conjunto de hospitales con las siguientes características similares:
Hospitales de carácter general. Por lo que cual se excluyó el Centro de Habilitación del Niño CEHANI (Pasto) y trece IPS de carácter indígena.
Todos los hospitales por evaluar reportan datos diferentes de ceros en cada observación temporal, por ello se eliminaron 41 IPS de primer nivel de complejidad.
Los hospitales deben presentar el mismo tipo de insumos y productos.
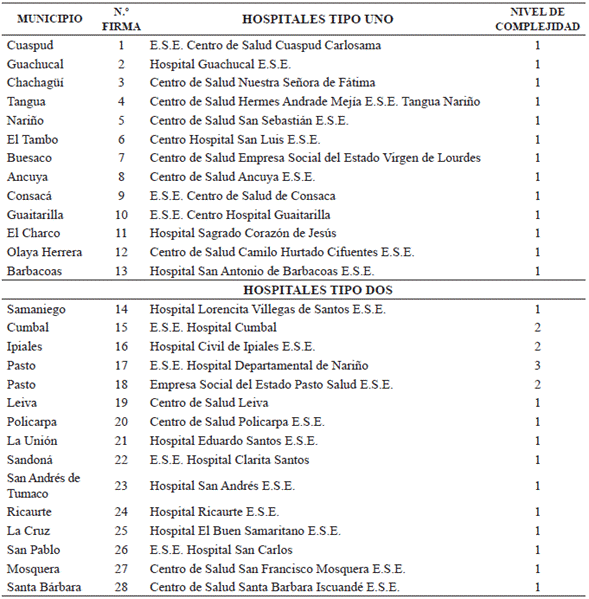
En el estudio se examinaron 28 hospitales públicos distribuidos en diferentes municipios, para el periodo comprendido entre 2008 y 2014, para un total de 196 observaciones. El 85,7 % corresponde a hospitales de primer nivel de complejidad, mientras el 10,7 % y 3,5 %, a hospitales de segundo y tercer nivel respectivamente. Por otra parte, no existe un consenso teórico sobre las reglas para definir el número de variables insumo y producto que debe tener un modelo de medición de la eficiencia; algunos autores, como Webster, Kennedy y Johnson (1998), sugieren el doble de la suma de las variables input más output, la cual no debe superar al número de unidades contenidas en cada submuestra o muestra.
El estudio construyó siete variables que se aproximan a los diferentes factores productivos y los servicios hospitalarios; algunas variables como camas de hospitalización y de observación, consultorios de consulta externa y de urgencias, consultas médicas especializadas y de urgencia, total de egresos y días estancia, cartera hospitalaria o cuentas por cobrar, gasto comprometido, y personal administrativo y asistencial, fueron utilizadas por las investigaciones colombianas de Pinzón (2003), Peñaloza (2003), Mutis, Díaz y Toro (2OO6), Sarmiento et al. (2006), Maldonado y Tamayo (2007), Montoya (2013, entre otros. A continuación se presentan las variables consideradas para medir la eficiencia técnica hospitalaria en esta investigación.
Inputs
Personal total: personal administrativo y personal asistencial.
Número de camas totales: camas de hospitalización y camas de observación.
Número de consultorios totales: consultorios médicos y consultorios de urgencia.
Recursos financieros: gasto comprometido (millones de pesos a precios constantes año 2014).
Outputs
Egresos hospitalarios: egresos obstétricos (partos, cesáreas y otros egresos obstétricos), egresos no quirúrgicos, egresos salud mental, egresos quirúrgicos (sin incluir partos, cesáreas y otros egresos obstétricos).
Total días de estancia: número de días que permanece el paciente en el hospital.
Consultas totales: consulta general electiva, consulta general de urgencias y consulta general de medicina especializada.
Es necesario aclarar que existían diferencias en cuanto a los egresos hospitalarios y las consultas hospitalarias entre las 28 IPS, por tal motivo se segmentó la muestra en dos grupos de hospitales, como se muestra a continuación.
• Hospitales tipo uno: conformado por 13 IPS de primer nivel de complejidad, que no reportan egresos quirúrgicos, partos por cesáreas ni consultas médicas especializadas, además tienen:
Escasa capacidad instalada y capacidad resolutiva, poca integralidad de sus servicios, subutilización de los servicios de hospitalización, bajos porcentajes de ocupación, alta rotación del recurso humano, débil desarrollo del Sistema Obligatorio de Garantía de Calidad, bajas coberturas en los programas de promoción y prevención y modelos de atención no acordes a las necesidades reales de la población. (Instituto Departamental de Salud de Nariño, 2008, p. 5)
• Hospitales tipo dos: conformado por 11 IPS de primer nivel de complejidad que, a diferencia de los anteriores, sí reportaron estos servicios hospitalarios, además son considerados por el IDSN (2008) como unidades de referencia y recepción de usuarios de municipios de su área de influencia. A este grupo se le suman una IPS de tercer nivel y tres IPS de segundo nivel de complejidad.
Modelación econométrica con datos de panel
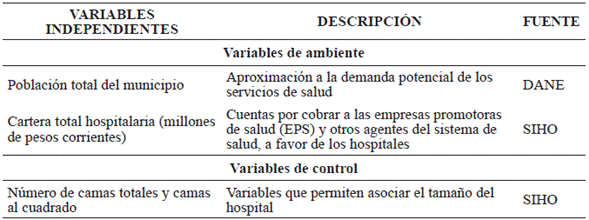
Las variables utilizadas para estimar un modelo explicativo de las variaciones de la eficiencia técnica hospitalaria se clasifican conceptual y metodológicamente como variables de ambiente o aquellas relacionadas con el entorno de cada IPS evaluada, y las variables de control según Puig-Junoy y Dalmau (2000) hacen referencia al ámbito productivo o a la calidad en la prestación del servicio de salud (o a ambos), además tienen en cuenta los posibles errores en la medición de la eficiencia.
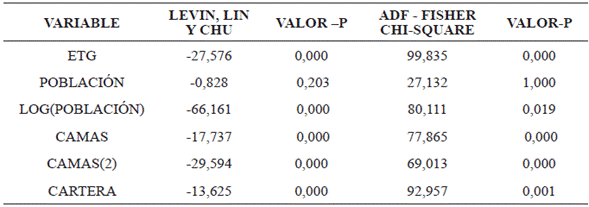
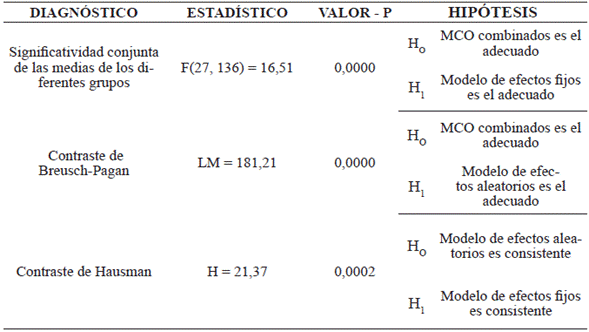
Ahora bien, para estimar el modelo más apropiado que explique los niveles de eficiencia productiva hospitalaria con datos de panel, fue necesario realizar previamente algunos procesos técnicos, como los sugeridos por Gujarati y Porter (2011), a saber: el contraste de raíz unitaria con el fin de realizar un análisis de estacionariedad en el contexto de los datos tipo panel; de lo contrario, se pueden estimar regresiones de tipo espurio o que no tengan validez en la práctica, ya que los parámetros evaluados por mínimos cuadrados ordinarios (MCO) con respecto a la relación entre las variables, serán incorrectos. También es necesario realizar el contraste de modelos estáticos, para escoger entre un modelo de mínimos cuadrados ordinarios (MCO) con datos combinados, efectos fijos o efectos aleatorios.
Los resultados para la mayoría de las variables indican que no existe raíz unitaria común para el panel de datos, excepto para la variable población municipal, por lo cual se decide tomar su transformación en logaritmo, ya que esta no presenta problemas de estacionariedad.
En cuanto al modelo mediante el cual se estime la relación y el impacto de los factores económicos mencionados en la presente investigación, sobre el índice de eficiencia técnica hospitalaria en el departamento de Nariño, debe ser especificado de la manera más apropiada para la situación con datos de panel. En primera instancia se debe escoger entre un modelo con datos agrupados o combinados y un modelo que considere la heterogeneidad de cada uno de los hospitales públicos analizados (condiciones propias de cada hospital estudiado, como la ubicación geográfica, cultura, capacidad gerencial o empresarial, tecnología, factores sociales, entre otros); en este último es necesario elegir entre un modelo de efectos fijos y uno de efectos aleatorios.
Con estos diagnósticos se concluyó que el modelo de mínimos cuadrados ordinarios combinados se debía excluir para realizar las respectivas estimaciones econométricas, y acorde con el contraste de Hausman, el modelo de efectos fijos presenta la estructura más adecuada para el análisis que el modelo de efectos aleatorios. Además, otro criterio para optar por los modelos de efectos fijos radica en que el objetivo del estudio no pretende realizar inferencias, es decir, la muestra de 28 hospitales aquí analizados representa la población total objeto de estudio, ya que el cálculo de la eficiencia técnica relativa se hace mediante un método no paramétrico (DEA) y por tanto, no se deben realizar inferencias estadísticas a otros hospitales del departamento de Nariño.
RESULTADOS Y DISCUSIÓN
Medidas de la eficiencia técnica
Las medidas de la eficiencia técnica global (ETG) (ver Anexo 1) y sus componentes en eficiencia técnica pura (ETP) y eficiencia técnica de escala (ETE) para cada hospital y año analizado, se obtuvieron mediante el modelo output orientado y DEA-BCC.
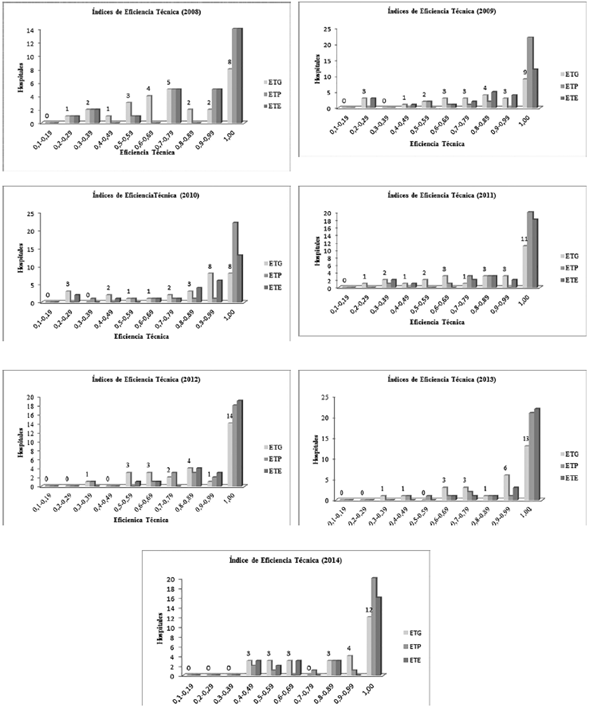
En la figura 3 se presenta la frecuencia hospitalaria por cada uno de los 10 intervalos en los cuales se han divido las mediciones de la ETG, ETP y ETE para cada año, siendo eficientes técnicamente solo aquellos hospitales que alcanzaron un índice igual a 1 o del 100 %. De esta manera, en el año 2008 solo el 28,57 % de los hospitales públicos en Nariño eran eficientes, pero a partir del año 2011, las medidas de la eficiencia productiva empezaron a mejorar hasta llegar a niveles cercanos al 50 % de IPS eficientes.
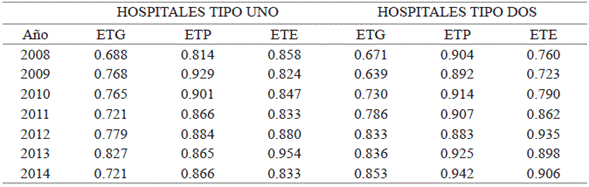
Los resultados sugieren, en general, que la ETG promedio oscila entre 68 % y 83 % para los hospitales de tipo uno, y entre 63 % y 85 % para los comprendidos en el grupo dos; por lo tanto, los hospitales públicos del departamento de Nariño podrían incrementar su nivel de producto entre 32 % y 17 %, y entre 37 % y 15 % respectivamente, dados los niveles de insumo representados por el recurso físico o la capacidad instalada (número de camas y consultorios totales), el recurso humano (personal administrativo y asistencial) y el recurso financiero o gasto total.
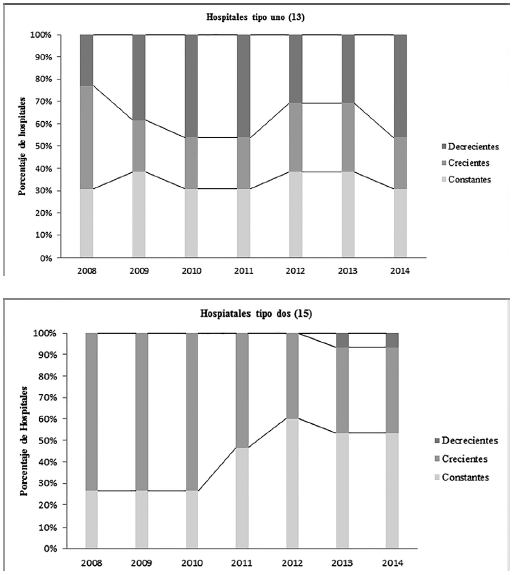
Por otra parte, la Figura 4 aborda el análisis puramente matemático de los retornos variables a escala, donde los resultados sugieren que los hospitales eficientes presentan también rendimientos constantes a escala, mientras que los hospitales que resultaron ineficientes reportan tanto rendimientos crecientes a escala como rendimientos decrecientes.
De acuerdo con estos resultados, el 56,19 % de hospitales tipo dos presentó rendimientos crecientes a escala, por lo que se podría afirmar que si durante el periodo de tiempo referenciado se hubiese incrementado la proporción de recursos productivos disponibles, el nivel de producto hospitalario, como los egresos hospitalarios, días estancia y consultas médicas de urgencia, general y especializada, hubiese incrementado en proporciones mayores.
Con respecto a los hospitales de tipo uno, la proporción de hospitales ineficientes ha permanecido casi constante durante el periodo referenciado, y aproximadamente en el 37,36 % de estos hospitales se generaría un incremento proporcionalmente menor de la producción de egresos hospitalarios, días de estancia consultas médicas de urgencia y general, al incrementar la cantidad de los insumos.
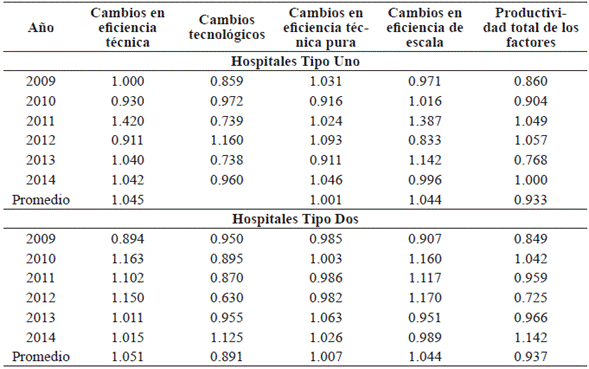
Para complementar los anteriores análisis, se llevó a cabo también el cálculo del índice de productividad de Malmquist1 (ver Anexo 1), con estos resultados y haciendo abstracción de otros factores de tipo externo, se puede concluir que la tendencia creciente del número de hospitales eficientes durante el periodo analizado, particularmente en los últimos años (20112014), obedece a que los cambios en la eficiencia técnica fueron superiores a los cambios tecnológicos, es decir, los hospitales públicos del departamento de Nariño fueron más productivos, aprovecharon de manera óptima sus recursos disponibles y gracias a esfuerzos propios por mejorar sus sistemas productivos en el ámbito interno y no debido a mejoras provenientes de factores externos, como la posible introducción de nuevas tecnologías en el sector salud del departamento (ver Anexo 2).
Modelo econométrico con datos de panel explicativo de la eficiencia técnica
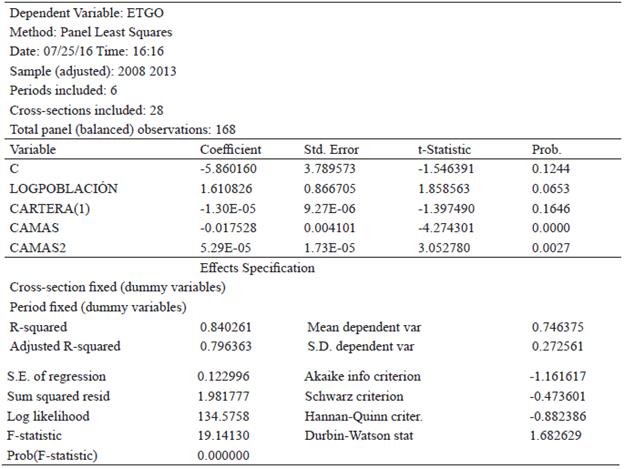
En esta sección se presentan los resultados y el análisis del modelo econométrico con datos de panel y efectos fijos, utilizado para examinar técnicamente la relación y el impacto de la cartera hospitalaria, la demanda potencial de los servicios de salud y el tamaño o capacidad instalada sobre la eficiencia técnica de los 28 hospitales del departamento de Nariño y cada uno de los siete años estudiados.
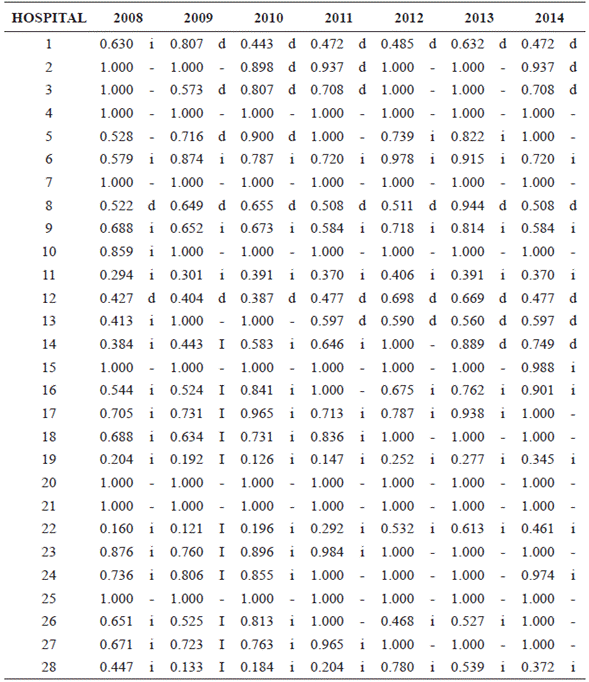
La forma general del modelo y los resultados son los siguientes respectivamente:
El modelo tiene una capacidad explicativa del 84,03 % de las variaciones temporales de la ETG hospitalaria durante el periodo 2008-2014, el 15,97 % de las variaciones restantes son explicadas por otros factores que aquí no son objeto de estudio2. Sin embargo, el intercepto recoge estos efectos inobservables y/o variables omitidas que permanecen fijas tanto en el tiempo como en las secciones cruzadas u hospitales, pero individualmente con efectos diferentes, como por ejemplo la ubicación geográfica, la cultura organizacional, la capacidad para administrar el hospital, la corrupción, entre otros.
Por su parte, la población municipal considerada como una variable proxy de la demanda potencial de los servicios de salud, implica que el incremento temporal de esta en un 1 % por ejemplo, genera un aumento de 0,016 unidades del índice de ETG. En el departamento de Nariño durante los últimos años se ha registrado una tendencia creciente de la cobertura explicada principalmente por la ampliación de cupos y afiliaciones al régimen subsidiado; sin embargo, los avances que se han presentado en materia de salud se ponen en entredicho, dadas las problemáticas que en la actualidad atañen al sistema de salud y al departamento como tal, teniendo en cuenta que en general se muestra que aún persisten disparidades regionales tanto en el estado de salud, como en la oferta de servicios y el acceso a estos (Bonet & Guzmán, 2015).
En cuanto al efecto de la cartera total hospitalaria o las cuentas por cobrar a favor de los hospitales públicos, el efecto rezagado un periodo de tiempo resultó más alto y significativo estadísticamente que el efecto contemporáneo de la misma sobre el índice de ETG; esta relación inversa indica que el incremento de la cartera total de cien millones de pesos en el año anterior, por ejemplo, provocaría una reducción sobre este índice de 0,013 unidades en el año actual.
En la determinación de las causas o raíces de fondo de la cartera hospitalaria que ha generado la crisis financiera, administrativa y técnica de algunos de los hospitales públicos, se contemplan dos posiciones principales. La primera argumenta que la insuficiencia de recursos, entre otras dificultades en el sistema de salud, llevó a realizar una reforma de manera paulatina, soportada en la Ley 1122/07, Ley 1438/11, Ley 1608/13, Ley 1751/15 y la Ley 1753/15; en resumen, se establecen dos estrategias básicas, en primera instancia, proporcionar liquidez a los hospitales mediante varios instrumentos financieros como el giro directo, o de manera transitoria, la compra de la cartera reconocida, y en segunda instancia, mejorar los sistemas de información para que las cuentas reportadas tanto de los proveedores como de los pagadores concuerden, ya que existen discrepancias en el valor de las mismas. La otra posición argumenta la suficiencia de recursos, reclamando así, una reforma estructural del sistema de salud.
Por otra parte, el tamaño de la planta física o capacidad instalada está representado por las variables proxy, camas y camas al cuadrado; la relación de estas variables con el índice de ETG es de tipo cuadrática con forma de U. En la primera parte de la relación, un incremento temporal de 10 camas, por ejemplo, generaría una reducción de 0,175 unidades del índice de eficiencia, mientras que después del punto de cambio de la tendencia, el incremento de 10 camas implica un aumento de 0,00053 unidades del índice. Esto indica que, hasta cierto punto, el incremento del número de camas genera, en promedio, deseconomías de escala e ineficiencia técnica, debido a la subutilización de recursos de las instituciones de primer nivel de complejidad, generadas básicamente por la carencia de algún recurso de carácter técnico o humano que garantice la prestación efectiva de los servicio de salud que les corresponden. Además, la relación positiva entre estas variables sostiene que a mayor capacidad instalada, las instituciones, en provecho de las economías de escala, presentan sistemas mayormente eficientes.
Los problemas que atañen al sistema de salud afectan, a su vez, la dinámica de los recursos destinados a la inversión en infraestructura hospitalaria o capacidad instalada de los hospitales públicos del departamento (Procuraduría General de la Nación, 2012), infraestructura que, además de ajustarse a la normatividad vigente, se caracteriza por diferir entre regiones, subregiones y niveles de complejidad. Se plantea que contar con una infraestructura adecuada es fundamental a la hora de brindar una buena atención de salud a los pacientes, para lo cual deberán identificarse las necesidades de salud de la población de forma precisa y oportuna, para que, a su vez, permita destinar los recursos humanos y físicos necesarios para suplir las necesidades de la población a nivel nacional y principalmente, a nivel regional.
CONCLUSIONES
La primera fase metodológica de esta investigación permite dar cuenta que, durante el periodo comprendido entre 2008 y 2014, en promedio, el 38,27 % de los hospitales públicos estudiados del departamento de Nariño fue eficiente desde el enfoque output orientado, estos presentan rendimientos constantes a escala y constituyen parte de la frontera de posibilidades de producción eficiente.
El 23,98 % de los hospitales debe realizar un esfuerzo moderado, incrementando su producto en 20 % y 1 % para llegar a ser eficientes, puesto que sus índices de eficiencia técnica oscilan entre 80 % y 99 % respectivamente, mientras que el 37,76 % de los hospitales restantes debe realizar un esfuerzo mayor para lograr un desempeño óptimo, ya que presenta índices de eficiencia técnica más bajos.
En la segunda fase de la investigación se empleó un modelo econométrico con datos de panel y de efectos fijos, mediante el cual se encontró que para el departamento de Nariño, permaneciendo todos los demás factores constantes, la demanda potencial por servicios de salud, la cartera hospitalaria y el tamaño o capacidad instalada son factores económicos que inciden sobre el índice de eficiencia técnica relativa de los hospitales públicos.
En consecuencia, los hospitales públicos referenciados poseen sistemas productivos mayormente eficientes de acuerdo con la mayor demanda potencial de sus servicios. En este sentido, las reformas estructurales pro mercado del sistema de salud, implementadas bajo la Ley 100 de 1993 y los posteriores cambios normativos, buscaron incrementar los niveles de demanda a partir de la universalización de la cobertura tanto a nivel regional como nacional.
Con respecto a la cartera hospitalaria o cuentas por cobrar a favor de estas IPS, se comprobó la hipótesis de que este factor tiene una relación inversa con los niveles de eficiencia técnica durante el periodo analizado; en otras palabras, la falta de liquidez, tal como lo explica la teoría de las restricciones, se ha convertido en uno de los cuellos de botella o restricción de tipo externo y financiero, que impide el normal funcionamiento o la operación de los hospitales.
Por lo que se refiere al tamaño de la planta física, se comprobó en el estudio una relación cuadrática en forma de U que representa la correlación de la eficiencia hospitalaria de las IPS analizadas, con la capacidad instalada de estas, cuyos resultados se sustentan tanto en la subutilización de los recursos (técnico o humano) como en el aprovechamiento de las economías de escala.
Los resultados obtenidos mediante la presente investigación son útiles tanto teórica como empíricamente, en la medida que presentan las causas de la eficiencia productiva de los hospitales públicos del departamento de Nariño, los cuales también deben propender al mejoramiento del estado de salud de la población; sin embargo, el estudio presenta algunas limitaciones debido a razones teóricas, metodológicas y a las características de la información disponible. En primer lugar, deja por fuera otros factores y contextos que en la práctica son fundamentales para explicar las medidas de la eficiencia técnica, y en segundo lugar, no se pueden sacar conclusiones más allá de los hospitales aquí referenciados y analizados, ya que dichos índices obtenidos mediante DEA son de carácter relativo, es decir, dependen de las unidades objeto de estudio.