La neurocisticercosis es considerada la parasitosis más frecuente del sistema nervioso central y la primera causa de epilepsia adquirida en regiones de bajos ingresos, como Asia suroriental, áfrica subsahariana y Latinoamérica, en tanto que, en regiones industrializadas, como Estados Unidos y Europa occidental, ha resurgido debido al creciente flujo de inmigrantes desde lugares endémicos 1-4.
Esta parasitosis es causada por la forma inmadura del platelminto Taenia solium, que afecta al ser humano y al cerdo, reconocidos como huéspedes intermediarios, y origina la cisticercosis. El ser humano también es huésped definitivo y desarrolla la forma madura del parásito, causante de la teniasis 5.
El ciclo de vida de T. solium en el humano comienza cuando se transmite por el consumo de carne de cerdo cruda o mal cocida infectada con quistes del parásito (cisticerco); en el tubo digestivo del humano, el escólex o cabeza emerge del quiste debido a la actividad enzimática, se adhiere fuertemente a la pared intestinal mediante ganchos y ventosas, comienza a formar proglótides (segmentos corporales) que se ‘autofecundan’ y originan cientos de huevos que se desprenden del parásito para continuar su ciclo 6.
En el siguiente estadio del ciclo de vida se produce la cisticercosis, debida a la transmisión por vía fecal-oral, o por la ingestión de alimentos o agua contaminados con huevos de T. solium; en el tubo digestivo del humano, la actividad enzimática permite la transformación de los huevos en oncosferas (estadio larvario), las cuales atraviesan la pared intestinal hacia el torrente sanguíneo para, finalmente, invadir diferentes órganos y sistemas, como el músculo-esquelético, el hígado, el corazón o el pulmón, con preferencia por aquellos sitios donde pueden pasar desapercibidas para el sistema inmunológico, como el ojo y el sistema nervioso central. Cuando la infestación se produce en este último causa neurocisticercosis 7.
Las manifestaciones clínicas de la neurocisticercosis son pleomorfas y abarcan desde un estado asintomático hasta complicaciones neurológicas graves. En una revisión sistemática de estudios publicados entre 1990 y 2008, Carabin, et al., encontraron, en orden de frecuencia, las siguientes manifestaciones clínicas: convulsiones o epilepsia (79 %), cefalea (40 %), déficit neurológico focal (16 %) y signos de hipertensión intracraneal (12 %), en tanto que, en menos del 10 % de los casos, se presentaron ataxia, alteraciones visuales, parálisis de nervios craneales, síntomas meníngeos y las alteraciones del estado mental 8,9.
Este espectro clínico depende del estadio y la localización del parásito en el sistema nervioso central. En la neurocisticercosis se pueden encontrar cinco estadios del parásito: el estadio no quístico, en el cual se produce invasión parasitaria sin edema y es generalmente asintomático; el estadio vesicular, en el que se forma un quiste en el cual se evidencia el escólex; el estadio coloidal, en el que el parásito muere (ausencia del escólex) y se presenta una fuerte reacción inflamatoria; el estadio nodular, caracterizado por la absorción y la retracción del quiste, y, por último, el estadio calcificado, el cual se asocia con crisis epilépticas 10,11.
Según la localización del parásito, la neurocisticercosis puede ser intraparenquimatosa o extraparenquimatosa. Esta última, a su vez, se divide en intraventricular y subaracnoidea, localizaciones en las cuales el quiste puede alcanzar un tamaño entre 4 y 12 cm y segmentarse en forma de “racimo de uvas”, originando la variante conocida como neurocisticercosis racemosa (sic) 10,11).
Para ilustrar la heterogeneidad y el carácter inespecífico de las manifestaciones clínicas en la neurocisticercosis, se presentan dos casos de la variente racemosa (sic) atendidos en un hospital de Medellín, en los cuales las neuroimágenes fueron determinantes para llegar al diagnóstico.
Caso 1
Se trata de una mujer de 48 años de edad, residente en la zona rural de San Jerónimo, Antioquia, sin antecedentes personales de importancia; bajo su cuidado tenía perros, patos, vacas y cerdos, y no contaba con servicio de agua potable.
Consultó por cefalea frontal de 10 meses de evolución, asociada con fotofobia y sonofobia, fiebre y vómito intermitente, cuya intensidad y frecuencia habían empeorado progresivamente. Además, presentaba alteraciones cognitivas consistentes en pérdida de la memoria reciente y alucinaciones visuales. Durante la hospitalización, presentó convulsiones parciales simples en el hemicuerpo izquierdo que luego se generalizaron.
En el examen físico de ingreso sus signos vitales eran normales y tenía un adecuado estado nutricional. En el examen neurológico se le encontró alerta, con dificultad para fijar la atención, plenamente orientada en persona y, parcialmente en espacio y tiempo. Su memoria a corto plazo estaba alterada (evocación de 0/3); presentaba rigidez de nuca y el examen del fondo del ojo fue normal. Por otra parte, tenía debilidad leve del VI par craneal en forma bilateral y en facial central izquierdo. El reflejo nauseoso bilateral estaba conservado, así como la movilidad de las cuatro extremidades, con fuerza muscular de 5/5, reflejos miotendinosos ++ simétricos, y la sensibilidad no evidenciaba alteraciones. Presentaba rigidez en rueda dentada del hemicuerpo izquierdo y disminución del balanceo en la marcha del miembro superior del mismo lado.
Debido a la poca especificidad de los síntomas y signos, se hicieron múltiples exámenes de laboratorio: la prueba serológica para sífilis (VDRL), no fue reactiva; las pruebas de HIV 1 y 2 y la de virus hepatotropos fueron negativas, y los niveles de vitamina B12 fueron de 230 pg/ml.
En la tomografía computadorizada de cráneo y en la resonancia magnética cerebral, se encontró ventriculomegalia asimétrica sin edema transependimario y una extensa zona indicativa de infarto en la región parieto-témporo-occipital derecha (las imágenes no se muestran).
En la punción lumbar se encontró una presión de apertura de 14 cm de agua. El líquido cefalorraquídeo era de aspecto claro, tenía 83 mg/dl de proteínas, seis leucocitos, 10 mg/dl de glucosa y 63 eritrocitos. El resultado de la prueba de adenosina deaminasa (ADA) fue de 2,4; la tinción de Ziehl-Neelsen, la prueba de hidróxido de potasio, la tinción de Gram y el cultivo para bacterias fueron negativos.
El perfil autoinmunitario no mostró alteraciones y la arteriografía de circulación cerebral evidenció signos de vasculitis, principalmente de la arteria cerebral media derecha en sus porciones M1 y M2.
Ante el empeoramiento de los síntomas iniciales y los hallazgos relacionados con vasculitis del sistema nervioso central, se hizo una biopsia de meninges y cerebro en la región parietal derecha, cuyos resultados indicaron cambios inflamatorios leves alrededor de los vasos sanguíneos, relacionados con la vasculitis mencionada. En la búsqueda de causas secundarias de la vasculitis, los resultados de las pruebas de detección de los anticuerpos totales para Brucella spp. y los antígenos urinarios para histoplasma también fueron negativos. Además, se hizo una tomografía computadorizada de tórax de alta resolución, en la cual no se evidenciaron masas ni nódulos.
Por último, se recibió un resultado positivo de la prueba de Western blot para cisticerco en suero y en líquido cefalorraquídeo. El análisis retrospectivo de la resonancia magnética cerebral permitió concluir que se trataba de una neurocisticercosis racemosa (sic) (figura 1) y (figura 2) con vasculitis secundaria a la intensa reacción inflamatoria, probablemente generada por la muerte del parásito.
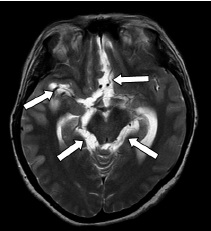
Figura 1 Resonancia magnética cerebral, corte axial potenciado en T2, en la cual se observan múltiples dilataciones en las cisternas de la base, de la lámina terminal y la silviana derecha, debidas a quistes de cisticercosis racemosa (sic) (flechas).
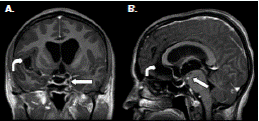
Figura 2 Resonancia magnética cerebral. A. Corte coronal potenciado en T1 con contraste; se observa hidrocefalia por dilatación ventricular asimétrica, realce basal y periquiasmático (flecha recta), y aumento del espacio subaracnoideo en el valle silviano derecho (flecha curva). B. Corte sagital, potenciado en T1 con contraste; se observa realce perimesencefálico por aracnoiditis (flecha recta) y aumento del espacio subaracnoideo en la lámina terminal (flecha curva).
Se prescribieron 30 mg/kg/día de albendazol y 1 mg/kg/día de prednisolona durante un mes, dosis que se redujeron gradualmente, así como un anticonvulsivo. Se le practicó a la paciente una derivación ventrículo-peritoneal en dos ocasiones, cirugía con neuroendoscopio rígido para la exploración y perforación del septum pellucidum, así como traqueostomía y gastrostomía. A pesar de estos esfuerzos, siete meses después de la primera hospitalización y tras múltiples complicaciones, la paciente falleció.
Caso 2
Se trata de una mujer de 60 años de edad, natural y residente de la zona rural de Montebello, Antioquia, con hipertensión arterial sistémica, dislipidemia y gastritis crónica. La mujer cuidaba cerdos y no contaba con servicio de agua potable.
Había consultado una primera vez por cefalea asociada a marcha magnética, sin convulsiones ni alteraciones visuales; en dicha ocasión se le diagnosticó neurocisticercosis después del hallazgo de un quiste en la región postero-medial del lóbulo temporal derecho en las neuroimágenes y con base en los resultados positivos para cisticerco del Western blot en suero. Recibió tratamiento con 10 mg/kg/día de albendazol y 0,2 mg/kg/día de dexametasona durante 15 días, y se le practicó una derivación ventrículo-peritoneal.
Un año después, consultó por vómito incoercible de cuatro meses de evolución sin relación con la ingestión de alimentos ni con cambios de posición, así como por pérdida de peso, aunque no presentaba convulsiones. Previamente se la había hecho una endoscopia digestiva alta con biopsia, la cual evidenció gastropatía crónica antral erosiva, no atrófica y presencia de Helicobacter pylori, pero sin células malignas. A pesar del tratamiento, el vómito persistió y la paciente requirió hospitalización.
En el momento del ingreso hospitalario, presentaba signos vitales sin alteraciones, un peso de 40 kg y emaciación generalizada. La derivación ventrículoperitoneal funcionaba y no había signos de infección. En el examen neurológico, la paciente se mostró alerta, orientada en las tres esferas, con bradipsiquia, lenguaje sin alteraciones y sin signos meníngeos. El examen de fondo del ojo fue normal y los movimientos oculares no tenían limitación. Presentaba simetría facial, el reflejo nauseoso estaba conservado en forma bilateral y la movilidad de la lengua era normal. La fuerza muscular general era de 5/5, reflejos miotendinosos ++ simétricos y ausencia de reflejos anormales. Las pruebas de coordinación fueron normales y la paciente caminaba arrastrando los pies, con pasos cortos, de forma semejante a la marcha magnética.
Se hicieron las siguientes pruebas de laboratorio en busca de otras causas: tirotropina (TSH) (1,75 mUI/ml); tirosina (T4) (0,87 mg/dl), potasio (K) (2,5 mg/dl), sodio (Na) (107 mg/dl), cloruro (Cl) en sangre (99 mg/dl), magnesio (Mg) en sangre (1,8 mg/dl), glucosa (85 mg/dl), creatinina (0,42 mg/dl), y albúmina (3,6 g/dl). Las pruebas de la función hepática fueron normales.
Ante la sospecha de vómito de origen central, se practicó una resonancia magnética cerebral que evidenció múltiples dilataciones de las cisternas y obstrucción del cuarto ventrículo (figura 3) y (figura 4); el líquido cefalorraquídeo tenía aspecto claro, 13 mg/ dl de proteínas, 73 mg/dl de glucosa, no presentaba leucocitos, y se registraron 3 eritrocitos por mm3; la tinción de Gram y el cultivo para bacterias resultaron negativos. Asimismo, se hizo una exploración del cuarto ventrículo por craneotomía suboccipital, mediante la cual se detectó aracnoiditis con obstrucción del agujero de Magendie, e inflamación aguda y crónica confirmada por biopsia. Se diagnosticó, entonces, vómito incoercible de origen central, secundario a neurocisticercosis racemosa (sic) y obstrucción del cuarto ventrículo, probablemente por aracnoiditis grave.
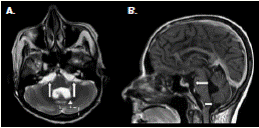
Figura 3 Resonancia magnética cerebral. A. Corte axial potenciado en T2, en el cual se observa dilatación y obstrucción del cuarto ventrículo (deformidad ventricular, flecha discontinua) y dilatación de cisternas pontocerebelosas bilaterales (flechas continuas). B. Corte sagital, potenciado en T1 con contraste, en el cual se observa dilatación de las cisternas prepontina (flecha unidireccional) y peribulbar, y obstrucción del agujero de Magendie (comprobada por cirugía) (flecha bidireccional)
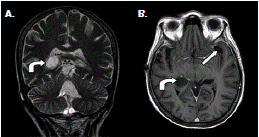
Figura 4 Resonancia magnética cerebral. A. Corte coronal, potenciado en T2, en el cual se observa dilatación de la cisura coroidea posterior derecha con un diámetro mayor de 23 mm, debida a quiste de cisticercosis racemosa (sic) (flecha curva). B. Corte axial, potenciado en T1 con contraste, en el cual se observan quistes por cisticercosis racemosa (sic) en la cisura coroidea posterior derecha (flecha curva) y en valle silviano izquierdo (flecha recta)
La paciente recibió tratamiento con antieméticos, 7,5 mg/día de prednisolona y 15 mg/kg/día de albendazol durante un mes, una intervención quirúrgica para cambiar la derivación ventrículo-peritoneal, así como una gastrostomía. Tres meses después se habían disminuido los episodios eméticos, la paciente se alimentaba por gastrostomía y su estado nutricional mostraba una leve recuperación.
Discusión
El diagnóstico de neurocisticercosis, especialmente de la variante racemosa (sic), es un desafío enorme para el médico clínico. Fleury, et al., han propuesto que la heterogeneidad de las manifestaciones clínicas de la neurocisticercosis en humanos depende de la interacción entre factores relacionados con el parásito, como su localización, estadio, tamaño y número de quistes, con factores del huésped, como la edad, el sexo, la respuesta inmunitaria y genética, y con factores ambientales, como la frecuencia y la intensidad de la exposición, las prácticas culturales y la situación socioeconómica 12.
Debido al pleomorfismo de las manifestaciones clínicas, la variabilidad en la interpretación de las pruebas inmunológicas y los hallazgos inespecíficos en las neuroimágenes, en el 2000, Del Bruto, et al., se reunieron en Lima con el fin de revisar los criterios clínicos, inmunológicos, imagenológicos y epidemiológicos para el diagnóstico de la neurocisticercosis y, como resultado, propusieron dos grados de certeza diagnóstica: definitivo y probable 13.
En los casos que se presentan aquí, las neuroimágenes fueron herramientas cruciales que, conjuntamente con los criterios clínicos, inmunológicos y epidemiológicos, permitieron el diagnóstico definitivo de neurocisticercosis de acuerdo con lo propuesto por Del Bruto, et al., pues se cumplieron los dos criterios fundamentales: lesiones sugestivas de neurocisticercosis en las neuroimágenes y presencia de anticuerpos anticisticerco detectados mediante Western blot, así como un criterio de menor significación: en ambos casos hubo manifestaciones clínicas sugestivas de neurocisticercosis, y, por último, un criterio epidemiológico: la residencia en un país endémico para esta parasitosis, como lo es Colombia 1,13.
Hasta mediados del siglo pasado, el conocimiento sobre la neurocisticercosis se fundamentaba en los hallazgos histopatológicos en las autopsias de pacientes que fallecían con esta parasitosis, pero hacia finales del siglo, dichas características histopatológicas se relacionaron con las neuroimágenes, constituyéndose, así, en herramientas de apoyo para el diagnóstico de la neurocisticercosis 14-17.
La localización intraparenquimatosa de la neurocisticercosis es mucho más frecuente que la extraparenquimatosa. En un reporte de Shandera, et al., de 112 casos de pacientes con neurocisticercosis en Houston, Texas, se encontró la siguiente distribución: parénquima cerebral, 74 a 85 %; intraventricular, 10 a 21 %; espacio subaracnoideo, 4 %, y en la médula espinal, menos de 1 % 18.
Según los hallazgos en las imágenes de resonancia magnética cerebral, los casos informados se clasificaron como neurocisticercosis extraparenquimatosa con quistes racimosos en el espacio subaracnoideo asociados a la intensa reacción inflamatoria (figura 1), (figura 4).
La neurocisticercosis racemosa (sic) puede ocluir la circulación del líquido cefalorraquídeo y causar hidrocefalia; además, la muerte del parásito desencadena una fuerte reacción inflamatoria que da origen a ependimitis y aracnoiditis, lo que, a su vez, puede desencadenar otras complicaciones como arteritis e infartos cerebrales, meningitis y obstrucción ventricular. En un estudio llevado a cabo entre 1993 y 1996, Barinagarrementeria, et al., reportaron 28 pacientes con neurocisticercosis subaracnoidea, de los cuales 15 tenían arteritis cerebral demostrada por arteriografía y 12 presentaban infartos cerebrales 10,19.
En los dos casos que se presentan, la neurocisticercosis racemosa (sic) se acompañó de hidrocefalia y aracnoiditis; en el primer caso, además, se detectó vasculitis de la arteria cerebral media derecha en sus porciones proximales adyacentes a las cisternas de la base y la silviana derecha, relacionada con la presencia de cisticercos (figura 1). En el segundo caso, se detectó dilatación y obstrucción del cuarto ventrículo por aracnoiditis (figura 3), hallazgo que explica la causa del vómito incoercible, debido a su estrecha relación anatómica con el área postrema (control del vómito).
El tratamiento de la neurocisticercosis depende del estado inmunológico del huésped y de factores del parásito, como su estadio, número y localización. El tratamiento con prazicuantel en dosis diarias entre 50 y 100 mg/kg o con albendazol en dosis entre 15 y 30 mg/kg durante ciclos de hasta un mes, ha demostrado ser eficaz en la destrucción de los quistes intraparenquimatosos en 60 a 70 % de los casos con el primero de estos medicamentos, y en 70 a 80 % de los casos con el segundo.
Sin embargo, en las formas extraparenquimatosas, la utilidad de dicho tratamiento es poco clara e, incluso, puede exacerbar el síndrome de hipertensión intracraneal en pacientes con encefalitis por cisticercosis. El tratamiento contra grandes quistes extraparenquimatosos debe utilizarse con precaución y acompañarse siempre de la administración de corticoesteroides para evitar la reacción inflamatoria extrema que desencadena la destrucción del quiste, lo cual podría causar oclusión de vasos sanguíneos por arteritis y obstrucción del flujo del líquido cefalorraquídeo por ventriculitis. En algunos casos se puede utilizar metotrexato en dosis máxima de 20 mg semanales para disminuir la dosis del corticoesteroide 5,20,21.
Hasta hace 10 años, se recurría al uso del neuroendoscopio para el tratamiento de la neurocisticercosis extraparenquimatosa solo con el respaldo de la opinión de expertos, y se había reportado en pocos casos. Actualmente, se utiliza la derivación ventrículo-peritoneal para disminuir la hipertensión intracraneal y la cirugía mínimamente invasiva con neuroendoscopio flexible para la resección y absorción de los quistes 22-25.
En el 2009, Proaño, et al., publicaron un estudio observacional retrospectivo realizado en México, el cual incluía 140 pacientes con neurocisticercosis extraparenquimatosa, 83 de los cuales habían sido tratados con fármacos cisticidas y derivación ventrículo-peritoneal, y en 57 se había practicado una cirugía mínimamente invasiva con neuroendoscopio flexible sin recurrir a los medicamentos. Se compararon estos dos grupos a los seis meses y se encontró que el índice de calidad de vida fue superior en el grupo tratado con dicha cirugía mínimamente invasiva y que la tasa de complicaciones y mortalidad no era mayor a la del tratamiento convencional.
Los autores concluyeron que la cirugía mínimamente invasiva con neuroendoscopio flexible debe ser la primera opción de tratamiento de la neurocisticercosis extraparenquimatosa en hospitales de alta complejidad que dispongan de las condiciones para hacerla, pues la recuperación es más frecuente y se requiere la derivación ventrículoperitoneal en menor medida que en el tratamiento convencional, el cual debe ser la primera opción cuando no se cuente con las condiciones para practicar la cirugía mínimamente invasiva 26.
En el hospital donde se atendieron los dos casos informados no se cuenta con el servicio de cirugía mínimamente invasiva con neuroendoscopio flexible, por lo que, en ambos, la primera opción de tratamiento fue la convencional, es decir, fármacos cisticidas, corticoesteroides y derivación ventrículoperitoneal. Además, en un segundo momento se hizo una exploración con neuroendoscopio rígido en el primer caso y, mediante craneotomía suboccipital, en el segundo caso.
Usualmente, la neurocisticercosis racemosa (sic) es de mal pronóstico, pero cuando se asocia a hidrocefalia, ependimitis o aracnoiditis, infección de la derivación ventrículo-peritoneal o desnutrición, la mortalidad aumenta por encima del 50 % de los casos al cabo de dos años 27,28.
Los casos informados correspondían a mujeres con neurocisticercosis racemosa (sic) y factores de mal pronóstico, como hidrocefalia y aracnoiditis, y en menos de un año una de ellas ya había fallecido.
Conclusión
Las manifestaciones clínicas de la neurocisticercosis son muy variables e inespecíficas, por lo cual es necesario recurrir a otros parámetros que orienten el diagnóstico, como son los epidemiológicos e inmunológicos, pero especialmente en el caso de la neurocisticercosis racemosa (sic), las neuroimágenes.














