Introducción
Las enfermedades no transmisibles son problemas de salud pública a nivel mundial y la Organización Mundial de la Salud ha dado prioridad a cuatro afecciones: enfermedades pulmonar obstructiva crónica, diabetes mellitus (DM), hipertensión arterial (HTA) y neoplasias. La HTA es la principal causa mundial prematura de mortalidad. Se estimó que para el año 2020 existieron 1,130 millones de personas hipertensas y a la vez se reporta que presentan control adecuado uno de cada cinco pacientes1. En Ecuador se estimó que la prevalencia reportada es del 19.8% para el año 2018, de acuerdo con la encuesta ENSANUT2.
En el mundo la prevalencia aproximada de esquizofrenia es del 1.5%, de trastorno bipolar del 1% y trastornos del ánimo (depresión, ansiedad, etc.) del 12.9%3,4.
La literatura reporta varios mecanismos por los que los pacientes con esquizofrenia y con trastorno bipolar puedan desarrollar HTA, primero los vinculados por los niveles elevados de cortisol, disfunción del sistema autónomo, sistema nervioso, inflamación, anomalías lipídicas, estrés oxidativo y aumento de la reactividad plaquetaria, y segundo los que comparten factores de riesgo cardiovascular (RCV) como es bajo peso al nacer, prematuridad y desnutrición materna, entre otros5.
En el paciente con enfermedad mental las condiciones como el reconocimiento tardío de manifestaciones hipertensivas, la dificultad para aplicación de prevención como cambios del estilo de vida, la falta de adherencia a tratamiento antihipertensivo, la presencia de comorbilidad metabólica asociada (DM, obesidad, síndrome metabólico, hipotiroidismo), carga social importante y aumento de costos de salud son factores de riesgo que determinan un aumento de mortalidad6-8.
De la misma manera, la HTA, las interacciones medicamentosas y efectos secundarios pueden ser causa de trastornos psiquiátricos y dificultar el manejo de las comorbilidades. Además, existe la sobreestimulación del sistema nervioso simpático, vía común entre la HTA y varios trastornos del espectro ansioso. Finalmente, estrés psicológico y enfermedad mental diagnosticada funcionan como factores predictores para HTA9.
Todo lo anterior deja en evidencia la relación bidireccional que existe entre la HTA y los problemas de salud mental.
El objetivo del presente trabajo es identificar factores para desarrollar enfermedades metabólicas y su asociación con las diferentes enfermedades atendidas en un hospital especializado de salud mental en un grupo de pacientes en seguimiento ambulatorio con diagnóstico de HTA.
Método
El Hospital Psiquiátrico Julio Endara es un centro de atención especializado para enfermedades de salud metal en el área metropolitana de Quito, Ecuador. Es operado por el Ministerio de Salud Pública del Ecuador y ofrece pruebas de laboratorio, exámenes complementarios y medicamentos de forma gratuita. Ofrece servicios de salud para personas que no cuenta con otra forma de acceso al sistema de salud y predominantemente de recursos limitados.
Diseño del estudio
Se realizó un estudio observacional transversal y analítico en un centro de atención especializado en salud mental, en el área de medicina interna, que brinda atención médica para pacientes con HTA. Se realizó análisis estadístico de los datos con la herramienta IBM SPSS Statistics (versión 23). Las características se analizaron utilizando la frecuencia, medidas de tendencia central y dispersión; diferencia de medias mediante la prueba t de Student (para variables paramétricas), la U de Mann-Whitney (para variables no paramétricas) y la prueba de χ2 (para variables categóricas); de igual manera, se realizó ANOVA para varios grupos. La significancia usada fue del 95%.
Procedimientos
La Clínica de Medicina Interna, como parte de las carteras de servicio de este hospital de salud mental, ofrece atención integral centrada en el creciente número de pacientes con HTA. Además, este programa incorpora las guías de práctica clínica de hipertensión vigentes en el ámbito nacional e internacional. Para la selección de los pacientes se consideró: pacientes mayores de 18 años, diagnóstico de HTA primaria según criterios del séptimo informe del Joint National Comittee (JNC7), por lo menos dos registros ambulatorios en historia que incluyen exámenes de laboratorio durante el año 2019 y diagnóstico definitivo de enfermedad psiquiátrica concomitante. Para los criterios de exclusión: pacientes que estén cursando con embarazo, HTA secundaria, uso crónico de corticosteroides, sin diagnóstico definitivo de enfermedad psiquiátrica concomitante.
Los individuos del estudio debían tener un registro de su consulta inicial, consistente en un análisis de la historia de la enfermedad, su evolución, los pilares del tratamiento que seguir por el paciente y las indicaciones iniciales. Los pacientes deben contar por lo menos con dos registros de laboratorio por año y en el último año a partir del año 2020. Las pruebas de laboratorio incluyeron recuento sanguíneo, glucosa, perfil renal, perfil hepático y perfil lipídico. Se midieron con un analizador de química Croma 150. La presión arterial sistólica, la presión arterial diastólica y el índice de masa corporal (IMC) se determinaron con un promedio de todas las consultas registradas.
Resultados
Se obtuvo un predominio de mujeres (56.1%, n = 59). El grupo de pacientes se encuentra en la quinta década de vida, con una antropometría que tiende a la obesidad grado I para las mujeres. La biometría hemática no demuestra anemia o reacción inflamatoria sistémica. El volumen medio plaquetario aumentado en mujeres de forma significativa. El colesterol total y el colesterol vinculado a lipoproteínas de alta densidad (c-HDL) más bajos en mujeres. Por último, función renal no alterada, pero menor tasa de filtración en hombres.
El 44.8% de los pacientes presentan un diagnóstico psiquiátrico catalogado como trastornos del ánimo, la esquizofrenia de todo tipo conforma el 15.,2% de la muestra y el espectro del trastorno bipolar el 13.3%. Los demás sujetos en la muestra (26.7%) presenta enfermedad psiquiátrica no catalogada dentro de estos grupos previamente mencionados (trastornos mentales debido a lesión o disfunción cerebral, déficit cognitivo, etc.) (Tabla 1).
Tabla 1 Características de enfermedad y de laboratorio según el sexo
| Características | Total | Mujer (n = 59) | Hombre (n = 46) | t de Student/χ2 | p* |
|---|---|---|---|---|---|
| Media (DE) | Media (DE) | Media (DE) | |||
| Edad | 56.48 (± 13.51) | 58.35 (± 11.65) | 54.87 (± 15.38) | –1.618 | 0.109 |
| IMC | 31.60 (± 5.51) | 33.10 (± 5.15) | 29.68 (± 5.42) | –3.301 | 0.001 |
| Hemoglobina | 15.40 (± 1.48) | 15.08 (± 1.43) | 15.82 (± 1.46) | 2.579 | 0.011 |
| Hematocrito | 44.04 (± 5.16) | 43.22 (± 5.41) | 45.09 (± 4.68) | 1.863 | 0.065 |
| Glóbulos blancos | 6,876. 28 (± 1,507.22) | 6,804.74 (± 1,516.90) | 6,968.04 (± 1,506.37) | 0.548 | 0.584 |
| Neutrófilos | 4,016.63 (± 1,306.03) | 3,938.27 (± 1,270.06) | 4,115.43 (± 1,357.60) | 0.685 | 0.495 |
| Linfocitos | 2,482.98 (± 671.99) | 2,597.41 (± 750.14) | 2,338.69 (± 531.67) | –1.977 | 0.051 |
| Índice neutrolinfocitario | 1.756 (± 0.89) | 1.664 (± 0.907) | 1.872 (± 0.876) | 1.177 | 0.242 |
| Índice leucoglucémico | 650.67 (± 176.39) | 639.395 (± 173.306) | 665.14 (± 181.167) | 0.740 | 0.461 |
| Plaquetas | 274.08 (± 79.39) | 271.36 (± 66.78) | 277.52 (± 93.57) | 0.391 | 0.696 |
| VMP | 7.37 (± 1.10) | 7.659 (± 1.291) | 7.00 (± 0.642) | –3.139 | 0.002 |
| Colesterol total | 199.63 (± 44.95) | 208.49 (± 46.51) | 188.26 (± 40.58) | –2.327 | 0.021 |
| c-HDL | 38.40 (± 18.53) | 37.81 (± 9.08) | 39.15 (± 26.09) | 0.3663 | 0.715 |
| c-LDL | 124.39 (± 40.28) | 130.53 (± 43.18) | 116.65 (± 35.24) | –1.762 | 0.081 |
| Triglicéridos | 183.96 (± 97.63) | 174.74 (± 74.14) | 195.79 (± 121.44) | 1.095 | 0.276 |
| Urea | 29.52 (± 8.64) | 30.14 (± 8.72) | 28.72 (± 8.57) | –0.829 | 0.429 |
| Creatinina | 0.87 (± 0.17) | 0.81 (± 0.15) | 0.94 (± 0.16) | 4.100 | 0.0001 |
| Ácido úrico | 5.05 (± 1.29) | 4.73 (± 1.11) | 5.41 (± 1.40) | 2.458 | 0.016 |
| Esquizofrenia | 16 (15.2%) | 5 (8.5%) (68.8%) | 11 (23.9%) (31.3%) | 18.319 | 0.001 |
| Tras. bipolar | 14 (13.3%) | 10 (16.9%) (71.4%) | 4 (8.7%) (28.6%) | - | - |
| Tras. del ánimo | 47 (44.8%) | 35 (59.3%) (74.5%) | 12 (26.1%) (25.5%) | - | - |
| Otros | 28 (26.7%) | 9 (15.3%) (32.1%) | 19 (41.3%) (67.9%) | - | - |
*Estadísticamente significativo: p < 0,05. c-HDL: colesterol vinculado a lipoproteínas de alta densidad; c-LDL: colesterol vinculado a lipoproteínas de baja densidad; DE: desviación estándar; IMC: índice de masa corporal; Tras.: trastorno; VMP: volumen medio plaquetario.
Los pacientes con diagnóstico de esquizofrenia presentan el mayor IMC en el grupo estudiado, la biometría hemática se muestra en los diferentes diagnósticos psiquiátricos, función renal y glucemia no presentan alteración en esta muestra.
En todos los grupos se evidencia algún grado de dislipidemia, siendo más acentuado en el grupo con cuadro clínico de alteración del estado de ánimo presentando colesterol total y colesterol vinculado a lipoproteínas de baja densidad (c-LDL) elevados y c-HDL menor que en el resto de los grupos, estos identificados como factores de RCV.
El nivel de triglicéridos es superior en el grupo de pacientes con esquizofrenia (Tabla 2).
Tabla 2 Características de laboratorio según enfermedad
| Características | Esquizofrenia | Bipolar | ||
|---|---|---|---|---|
| (n = 16) | (n = 14) | |||
| Media (DE) | IC95% | Media (DE) | IC95% | |
| Edad real | 50.56 (± 12.37) | 43.97-57.15 | 52.64 (10.69) | 46.47-58.81 |
| IMC (kg/m2) | 32.32 (± 4.97) | 29.67-34.96 | 31.56 (± 5.19) | 28.57-34.56 |
| Hemoglobina | 15.01 (± 1.54) | 14.19-15.83 | 15.34 (± 1.45) | 14.50-16.17 |
| Hematocrito | 43.12 (± 4.60) | 40.67-45.57 | 44.41 (± 3.87) | 42.18-46.65 |
| Glóbulos blancos | 7.03 (± 1.62) | (6.17-7.89) | 7.71 (± 1.74) | (6.70-8.71) |
| Neutrófilos | 4.60 (± 1.35) | (3.86-5.35) | 4.28 (± 1.59) | (3.36-5.19) |
| Linfocitos | 2.19 (± 3.41) | (1.99-2.38) | 3.05 (± 7.29) | (2.63-3.47) |
| Índice neutrolinfocitario | 2.13 (± 0.71) | (1.74-2.53) | 1.5 (± 0.87) | (0.99-2) |
| Índice leucoglucémico | 671.66 (± 197.84) | (566.24-777.08) | 739.42 (± 241.63) | (599.91-878.93) |
| Plaquetas | 266.27 (± 52.84) | (237-295.53) | 268.57 (± 78.46) | (223.27-313.87) |
| VMP | 7.01 (± 0.42) | (6.79-7.23) | 7.7 (± 1.41) | (6.89-8.51) |
| Glucosa | 94.89 (± 13.02) | (87.95-101.82) | 93.94 (± 13.25) | (86.29-101.59) |
| Urea | 27.79 (± 6.13) | (24.52-31.05) | 29.96 (± 8.87) | (22.85-33.08) |
| Creatinina | 0.90 (± 0.16) | (0.81-0.98) | 0.84 (± 0.23) | (0.70-0.97) |
| Ácido úrico | 5.19 (± 1.7) | (3.97-6.40) | 5.00 (± 1.44) | (4.08-5.91) |
| Colesterol total | 193.08 (± 43.85) | (169.71-216.44) | 193.50 (± 41.19) | (169.72-217.29) |
| c-HDL | 36.96 (± 8.99) | (32.17-41.75) | 38.70 (± 7.83) | (34.18-43.23) |
| c-LDL | 121.63 (± 37.13) | (101.85-141.42) | 113.81 (± 41.64) | (89.77-137.86) |
| Triglicéridos | 212.85 (± 135.25) | (140.79-284.92) | 186.61 (± 68.67) | (146.96-226.26) |
| Características | Estado de ánimo | Otros | ||
| (n = 47) | (n = 28) | |||
| Media (DE) | IC95% | Media (DE) | IC95% | |
| Edad real | 58.12 (± 12.38) | (54.49-61.76) | 59.03 (± 16.21) | (52.75-65.32) |
| IMC (kg/m2) | 31.75 (± 5.56) | (30.12-33.38) | 30.97 (± 6.10) | (28.61-33.34) |
| Hemoglobina | 15.50 (± 1.37) | (15.09-15.90) | 15.52 (± 1.69) | (14.87-16.18) |
| Hematocrito | 44.20 (± 5.77) | (42.50-45.89) | 44.13 (± 5.16) | (42.13-46.13) |
| Glóbulos blancos | 6.45 (± 1.22) | (6.09-6.83) | 7.09 (± 1.60) | (6.47-7.71) |
| Neutrófilos | 3.72 (± 1.18) | (3.38-4.07) | 4.06 (± 1.27) | (3.57-4.55) |
| Linfocitos | 2.36 (± 4.98) | (2.21-2.51) | 2.56 (± 6.71) | (2.23-2.89) |
| Índice neutrolinfocitario | 1.72 (± 0.97) | (1.43-2) | 1.75 (± 0.85) | (1.42-2.08) |
| Índice leucoglucémico | 609.76 (± 140.79) | (568.42-651.10) | 662.98 (± 169.74) | (597.16-728.80) |
| Plaquetas | 285.51 (± 94.3) | (257.82-313.20) | 261.86 (± 63.65) | (237.17-286.54) |
| VMP | 7.5 (± 1.32) | (7.11-7.89) | 7.21 (± 0.41) | (6.93-7.49) |
| Glucosa | 94.29 (± 9.63) | (91.46-97.12) | 93.37 (± 10.99) | (89.11-97.63) |
| Urea | 31.28 (± 8.61) | (28.75-33.81) | 28.34 (± 9.66) | (27.85-31.20) |
| Creatinina | 0.87 (± 0.17) | (0.82-0.92) | 0.90 (± 0.15) | (0.84-0.95) |
| Ácido úrico | 4.83 (± 1.23) | (4.88-5.83) | 5.36 (± 1.16) | (4.88-5.83) |
| Colesterol total | 210.78 (± 47.82) | (172.26-203.23) | 187.74 (± 39.93) | (190.94-208.34) |
| c-HDL | 36.66 (± 9.47) | (33.85-39.47) | 41.96 (± 32.68) | (29.29-54.63) |
| c-LDL | 134.96 (± 43.10) | (122.16-147.76) | 113.91 (± 33.59) | (100.89-126.94) |
| Triglicéridos | 184.26 (± 100.27) | (154.82-213.70) | 165.66 (± 80.05) | (134.62-196.70) |
c-HDL: colesterol vinculado a lipoproteínas de alta densidad; c-LDL: colesterol vinculado a lipoproteínas de baja densidad; DE: desviación estándar; IC95%: intervalo de confianza del 95%; IMC: índice de masa corporal; VMP: volumen medio plaquetario.
Las alteraciones de mayor connotación en la tabla 2 son la elevación de los índices neutrolinfocitario y leucoglucémico en esquizofrenia y trastorno bipolar respectivamente, ese hallazgo no se evidencia en los otros grupos estudiados. El promedio de colesterol total y c-LDL está por encima del valor normal en el grupo de alteración del estado de ánimo, el promedio de valores de triglicéridos se encuentra por encima del valor normal en todos los grupos estudiados.
La función renal en promedio no denota alteración en ningún grupo y al excluirse los pacientes diabéticos los valores de glucosa están dentro de límites normales (Tabla 3).
Tabla 3 Características del riesgo cardiovascular asociadas al uso de antipsicóticos
| Uso de antipsicóticos | Riesgo cardiovascular | Total | |
|---|---|---|---|
| No (bajo) | Sí (medio, alto) | ||
| Sí | 20 (51.3%) | 28 (48.3%) | 48 |
| No | 19 (48.7%) | 30 (51.7%) | 49 |
| Total | 39 | 58 | 97 |
No estadísticamente significativo: p = 0.772.
En la muestra estudiada la relación del uso de antipsicóticos (risperidona, quetiapina, haloperidol, clonidina) con RCV no tuvo significancia estadística.
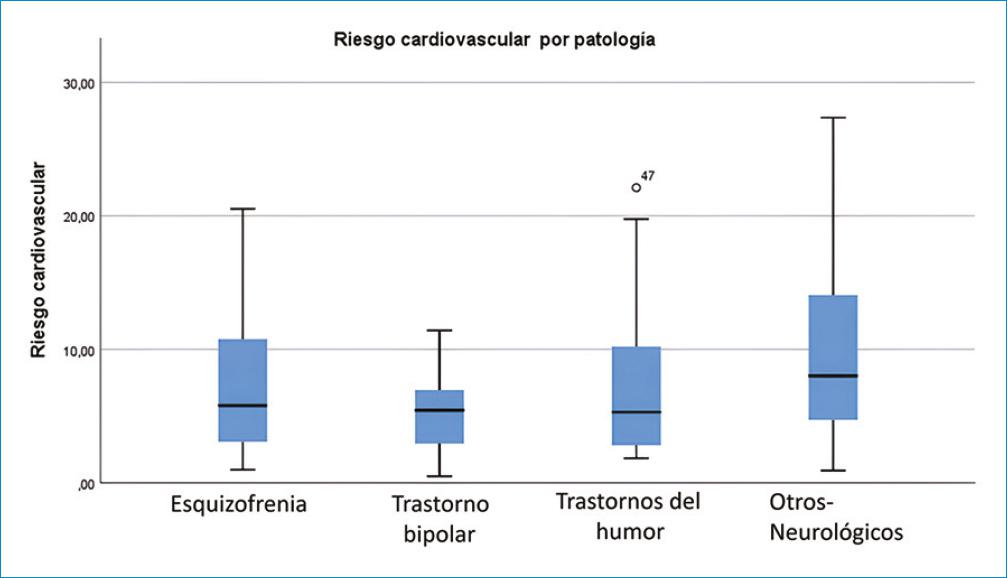
Al calcular el RCV de acuerdo con los criterios de la American Heart Association (AHA) encontramos que el 94% de los pacientes presentan riego moderado o bajo. Se realizó prueba de ANOVA sin encontrar diferencias entre grupos, se consideró a las personas entre 40 y 70 años (Tabla 4 y Fig. 1).
Tabla 4 Características del RCV según enfermedad psiquiátrica
| Enfermedad | media ± DE | IC95% (mín.-máx.) | Riesgo cardiovascular | |||
|---|---|---|---|---|---|---|
| Alto | Medio | Bajo | Total | |||
| Esquizofrenia (n = 13) | 7.04 (± 5.99) | 3.41-10.66 | 1 (25%) | 6 (15.8%) | 6 (19.4%) | 13 (17.8%) |
| Trastorno bipolar (n = 11) | 5.20 (± 3.39) | 2.92-7.48 | 0 (0%) | 6 (15.8%) | 5 (16.1%) | 11 (15.1%) |
| Trastorno del ánimo (n = 34) | 7.44 (± 5.73) | 5.44-9.44 | 1 (25%) | 17 (44.7%) | 16 (51.6%) | 34 (16.6%) |
| Neurológicos (n = 15) | 10.26 (± 7.63) | 6.03-14.49 | 2 (50%) | 9 (23.7%) | 4 (12.9%) | 15 (20.5%) |
| Total | 7.61 (± 6.03) | 4 (5.48%) | 38 (52.05%) | 31 (42.47%) | 73 (100%) | |
ANOVA RCV entre grupos p = 0.189. IC95%: intervalo de confianza del 95%; RCV: riesgo cardiovascular.
Discusión
La patología psiquiátrica mayor, esquizofrenia y trastorno bipolar, y los trastornos de origen orgánico se manifiestan con alteraciones conductuales, por lo que son valorados desde el punto de vista de la salud mental, pese a que son trastornos de prevalencia baja, la carga de la enfermedad, HTA asociada y RCV, aumenta su complejidad clínica, social y económica.
Expectativa de vida
Trastornos más comunes como los asociados al estado de ánimo son mucho más prevalentes y causan una alta morbimortalidad, que en ocasiones se encuentran enmascarados por múltiples factores, sea la falta de búsqueda de atención por los pacientes dada por la estigmatización de un diagnóstico psiquiátrico, o en contraste la falta de una búsqueda activa de morbilidad clínica asociada al momento de una valoración psiquiátrica sin enfoque multidisciplinario10.
El trastorno del sueño, síntoma prevalente en estas enfermedades, tiene una asociación directa con la regulación intrínseca de la presión arterial, como lo reportna Kato et al., la deprivación del sueño aumenta la presión arterial en reposo11. La disrupción del ritmo circadiano se evidencia en la esquizofrenia debido a alteraciones en las vías dopaminérgicas, además de alteraciones en genes relacionados con el ritmo circadiano: GLOCK y ARNTL, mencionados por Orellana et al., lo cual lleva al efecto previamente enunciado10.
Este no es el único nexo fisiopatológico, la depresión altera el tono simpático, parasimpático y la variabilidad cardiaca11.
Un proceso inflamatorio subclínico con aumento en los niveles de citocinas proinflamatorias tales como interleucina (IL) 1, IL-6, factor de necrosis tumoral alfa y proteína C rectiva ultrasensible sirve de vía común para el desarrollo de patología psiquiátrica mayor, así como resistencia a la insulina y posterior desarrollo de síndrome metabólico, que incluye en sus componentes a la HTA. Este evento se presenta incluso sin la exposición a tratamiento antipsicótico12,13. Se remarca en nuestros hallazgos una elevación en el índice neutrolinfocitario y leucoglucémico, ambos marcadores proinflamatorios indirectos, en pacientes con esquizofrenia y trastorno bipolar respectivamente. Estos valores no pueden ser explicados por otra comorbilidad como DM, ya que fue excluida en el estudio, sin embargo no es posible descartar resistencia a la insulina, no se incluye niveles de insulina sérica en la analítica realizada regularmente en consulta externa para hacer cálculo del índice HOMA (modelo homeostásico para evaluar la resistencia a la insulina).
Medicación
Los antipsicóticos son un grupo de medicamentos que tienen dentro de sus efectos adversos aumento de RCV por medio de varios mecanismos: aumento de peso mediado por estimulación de leptina, resultando en dislipidemia e hiperglucemia, las cuales conllevan resistencia a la insulina, con el subsecuente efecto proinflamatorio previamente descrito14. Sin embargo no se encuentra tal relación con antidepresivos tales como los inhibidores de la recaptación de la serotonina15.
A pesar de que los antipsicóticos tienen mecanismos esclarecidos que fomentan un mayor RCV, en la muestra recogida no se encontró relación estadísticamente significativa, esto dado probablemente porque los pacientes se encuentran intervenidos con terapia farmacológica y no farmacológica.
Esto puede ayudar a concluir, y finalmente recomendar el tratamiento intensivo de factores de RCV como una forma de control del factor medicamentoso en el paciente psiquiátrico.
Riesgo cardiovascular
Esta interacción de múltiples mecanismos para el desarrollo de comorbilidades se encuentran íntimamente ligados con un aumento de factores de RCV, y por tanto de mortalidad, expresada en una menor sobrevida en este grupo de pacientes16.
Sin embargo, al buscar una diferencia entre los grupos estudiados, la relación no es estadísticamente significativa (ANOVA 0.189), estudios realizados en Brasil, y por Salvi et al. no encuentran diferencia en el RCV en hombres con enfermedad psiquiátrica grave, pero sí es significativo en mujeres13,17. Clerici et al. reportaron una prevalencia mayor tanto en obesidad como en hipertrigliceridemia, mas no reporta un RCV mayor en comparación con la población general18.
Estos hallazgos similares a otras publicaciones llaman la atención, tomando en cuenta que, si bien los intentos autolíticos tienen el mayor riesgo relativo para mortalidad y siendo estos hasta 20 veces el de la población general, dependiendo de la población, un 75% de las muertes reportadas en pacientes con enfermedad psiquiátrica grave son producidas por enfermedad cardiovascular19.
Se plantean tres tipos de explicaciones posibles:
El grupo estudiado ya ha sido intervenido y por lo tanto el grupo de pacientes con RCV es menor que en otros estudios, pero estos hallazgos no son aislados a esta muestra, como se demuestra en párrafos previos.
El tamizaje para búsqueda de RCV en el paciente psiquiátrico mayor no es similar al del resto de la población, Hardy et al. reportan que en atención primaria hasta el 96% de la población general recibe screening para RCV, mientras que un 21% de los pacientes psiquiátricos son manejados de la misma manera20.
A pesar de que existen recomendaciones internacionales para seguimiento intensivo del RCV en pacientes con enfermedad psiquiátrica grave, no se conoce bien cómo se aplican los modelos de riesgo para predicción en esta población. Se plantea que estas escalas no son exactas para determinar el riesgo a largo plazo por varias razones: en el desarrollo de algunas escalas, como la de Cox Framingham, se excluyeron pacientes con patología psiquiátrica mayor, no se toma en consideración la exposición prolongada a medicación antipsicótica y se dispone de limitada bibliografía que explora esta asociación, uno de ellos plantea el uso de otras escalas, como la de Primrose21.
Conclusiones
En conclusión, se remarca primero que en todo paciente con afectación de salud mental deben ser valorados y tomados en cuenta desde su diagnóstico todos los factores de RCV, así como el tratamiento de estos de forma individual; segundo, sería importante evaluar una escala de RCV validada en pacientes con enfermedad psiquiátrica; tercero, todo personal de salud que maneje medicamentos antipsicóticos debe determinar y tratar factores de RCV para garantizar la seguridad del uso del medicamento, y cuarto, tener en mente los factores no clásicos, para de alguna manera llamar así a factores como sueño, medicación, estrés, etc.