Introducción
Las enfermedades cardiovasculares son la principal causa de muerte y carga de la enfermedad a nivel mundial, se cobraron la vida de 18.6 millones de personas y generaron 34.4 millones de años de vida vividos con discapacidad en el 20191,2. La tendencia en Colombia es similar, en donde se reportaron 94,000 muertes por causas cardiovasculares y 1.3 millones de años de vida ajustados por discapacidad perdidos al año 20193. En términos económicos, para 2015 se estimó que las enfermedades cardiovasculares generaron una pérdida del 0.3% del producto interior bruto del país4. Se espera que la prevalencia aumente a 1.6 millones de personas en 2035 y los costos asociados a la enfermedad a US $14 billones5.
La enfermedad cardiovascular aterosclerótica (ECVA), definida como la manifestación clínica de la aterosclerosis, el proceso patológico de formación de placa aterosclerótica en las arterias coronarias, cerebrales ilíacas, femorales y aórtica agrupa las enfermedades coronarias, accidentes cerebrovasculares y enfermedades arteriales periféricas6,7. La ECVA conforma el grupo de enfermedades con mayor aporte a la mortalidad y carga de la enfermedad en Colombia, representando el 75% de todas las muertes cardiovasculares y el 80% de los años de vida ajustados por discapacidad perdidos3.
El control de factores de riesgo modificables, como la presión arterial, glucosa en plasma, colesterol vinculado a lipoproteínas de baja densidad (c-LDL), índice de masa corporal y dieta, entre otros, se ha identificado como uno de los principales pilares para reducir el riesgo cardiovascular y evitar el incremento exponencial de la enfermedad cardiovascular1,2. De estos, el c-LDL destaca por ser uno de los factores de riesgo modificables más relacionado con ECVA y con mayor impacto en términos de muertes y discapacidad8. Se estima que, en Colombia, reducir los factores de riesgo modificables, excepto el c-LDL, puede evitar US $10.5 billones para 2035 y US $9.2 billones al controlar el c-LDL únicamente5.
Las reducciones consistentes y sostenidas de c-LDL están asociadas a una menor aterosclerosis y riesgo cardiovascular, y por ende a una menor probabilidad de eventos cardiovasculares mayores (ECM), como el infarto del miocardio, accidente cerebrovascular, angina inestable o muerte cardiovascular9,10. Un metaanálisis de más de 50 ensayos clínicos aleatorizados encontró una reducción del 20-25% del riesgo de ECM por cada mmol/l de reducción del c-LDL demostrando que el control de este puede reducir el gasto en salud asociado al tratamiento de los ECM, que en Colombia implica un costo significativo11-13.
El objetivo de este estudio fue cuantificar el impacto clínico y económico del control del c-LDL en pacientes con ECVA fuera de metas de c-LDL con un riesgo cardiovascular alto y muy alto mediante una simulación de cohorte para el contexto colombiano.
Métodos
Para cuantificar el impacto clínico y económico del control del c-LDL se construyó un modelo de Markov con ciclos anuales y corrección de mitad de ciclo, desde la perspectiva del sistema de salud colombiano, considerando los efectos clínicos y costos directos financiados por el sistema de salud. La población fueron pacientes mayores de 18 años con ECVA fuera de metas de c-LDL y con un riesgo cardiovascular alto y muy alto. Se consideró esta población porque es la que tiene mayor riesgo de desarrollar un nuevo ECM y requiere un tratamiento más intensivo14. Se asumió un horizonte temporal de 5 y 10 años, en donde se incluyó la población prevalente como base, así como entradas y salidas a partir del segundo año con la incidencia poblacional y la mortalidad por cualquier causa, sustrayendo la mortalidad cardiovascular para evitar doble conteo, dado que esta ya está incluida en la modelación de los ECM.
El modelo de Markov se construyó teniendo en cuenta análisis de costo-efectividad previos sobre dislipidemias15,16. Como ECM se consideraron el infarto agudo de miocardio, accidente cerebrovascular isquémico, angina inestable, revascularización coronaria y muerte cardiovascular. Se incluyeron 15 estados de salud discretos y mutuamente excluyentes, en donde el paciente puede permanecer estable, experimentar un evento fatal o no fatal, o entrar en un estado postevento. Se incluyeron estados túnel en el año 0-1, año 2 y año 2 en adelante posterior a un evento, para tener en cuenta el riesgo diferencial de nuevo ECM después de un evento previo. En la figura 1 se presenta la representación gráfica del modelo utilizado.
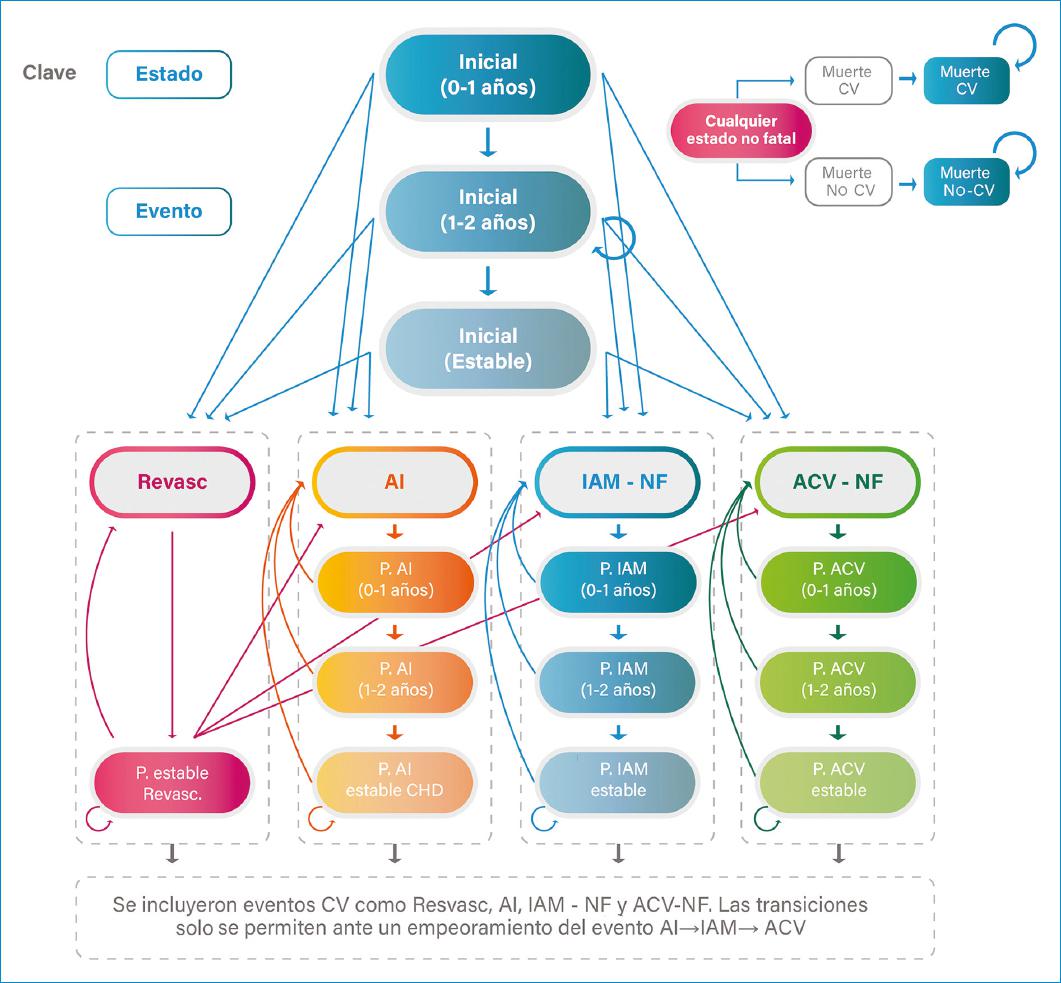
Figura 1 Modelo de Markov empleado para la simulación del impacto económico del c-LDL en Colombia. ACV: accidente cerebrovascular; ACV-NF: accidente cerebrovascular no fatal; AI: angina inestable; CHD: enfermedad cardiaca coronaria; c-LDL: colesterol vinculado a lipoproteínas de baja densidad; CV: cardiovascular; Revasc: revascularización; IAM: infarto agudo de miocardio; IAM-NF: infarto agudo de miocardio no fatal.
Se asumió que los pacientes solo transitan hacia estados peores, para evitar desenlaces ilógicos, como que pacientes con antecedente de dos tipos de ECM tengan una mejora en su calidad de vida relacionada con la salud respecto a un paciente con un solo evento15,16. Por ende, los estados posteriores al evento, que en el modelo se denominan postevento, fueron utilizados para determinar el uso de recursos y el riesgo posterior de eventos fatales y no fatales.
Adicionalmente, se tuvieron en cuenta ajustes en el riesgo basal de desarrollar una ECM según edad, sexo, presencia de diabetes mellitus y tipo y tiempo de ocurrencia de ECM previo. Para este último punto, se construyeron subgrupos poblacionales que permitieron modelar el efecto del control de c-LDL de manera diferenciada. Específicamente, se tuvo en cuenta el riesgo basal diferenciado para pacientes con antecedente de infarto agudo de miocardio o angina inestable en los últimos 12 meses y 12 y 24 meses, otras enfermedades coronarias, accidente cerebrovascular o enfermedad arterial periférica.
Los datos de prevalencia e incidencia de ECVA en adultos, la suma de los datos para enfermedad isquémica del corazón, accidente cerebrovascular isquémico y enfermedad arterial periférica se obtuvieron del Global Burden of Disease para el año 20193. Se utilizaron datos locales del país para estimar la población prevalente con c-LDL fuera de metas y con un riesgo cardiovascular alto y muy alto. Con estas fuentes se estimó un total de 570,629 personas con ECVA y una incidencia de 8,916 casos anuales. Las características poblacionales de la cohorte se extrajeron de estudios locales, descritos en la tabla 1.
Tabla 1 Características poblacionales de la cohorte simulada
| Variable | Estimación | Fuente |
|---|---|---|
| Pacientes adultos prevalentes con ECVA | 2,046,605 | GBD, 20203 |
| Enfermedad isquémica del corazón | 1,091,236 | GBD, 20203 |
| Accidente cerebrovascular isquémico | 365,509 | GBD, 20203 |
| Enfermedad arterial periférica | 589,860 | GBD, 20203 |
| Pacientes adultos incidentes con ECVA | 31,997 | GBD, 20203 |
| Enfermedad isquémica del corazón | 17,566 | GBD, 20203 |
| Accidente cerebrovascular isquémico | 4,560 | GBD, 20203 |
| Enfermedad arterial periférica | 9,831 | GBD, 20203 |
| Porcentaje de pacientes fuera de metas de c-LDL | 48.49% | CAC, 202017 |
| Porcentaje de pacientes con riesgo cardiovascular alto y muy alto | 57.5% | Ruiz, 202018 |
| c-LDL basal de la población de pacientes | 100 mg/dl | CAC, 202217, Ruiz, 202018 |
| Edad promedio en años | 66.4 | Ruiz, 202018 |
| Porcentaje de mujeres | 53.4% | Ruiz, 202018 |
| Porcentaje de pacientes con diagnóstico de diabetes | 27.5% | Ruiz, 202018 |
| Antecedente de infarto agudo del miocardio < 1 año | 9% | Estudios económicos15,16,19 |
| Antecedente de infarto agudo del miocardio > 1 año | 1% | Estudios económicos15,16,19 |
| Antecedente de accidente cerebrovascular | 19% | Estudios económicos15,16,19 |
| Antecedente de enfermedad arterial periférica | 9% | Estudios económicos15,16,19 |
| Antecedente de otras enfermedades coronarias | 62% | Estudios económicos15,16,19 |
CAC: cuenta de alto costo; c-LDL: colesterol vinculado a lipoproteínas de baja densidad; ECVA: enfermedad cardiovascular aterosclerótica; GBD: Global Burden of Disease.
La mortalidad por todas las causas se calculó con tablas de vida ajustadas por edad y sexo del Departamento Administrativo Nacional de Estadística para el 2022, de las cuales se sustrajo la mortalidad cardiovascular para evitar doble conteo. Para estimar el impacto económico del c-LDL se asumió una reducción del 50% respecto a su valor basal de acuerdo con las guías de tratamiento de las dislipidemias para lograr las metas planteadas por riesgo cardiovascular en la población de pacientes modelada14.
Los riesgos basales fueron tomados de la base de datos Clinical Practice Research Datalink, que vincula las estadísticas de episodios hospitalarios y las bases de datos de la Oficina Nacional de Estadística del Reino Unido20. Se utilizó esta base de datos para cuantificar el riesgo anual de eventos cardiovasculares para pacientes con ECVA y para los subgrupos de pacientes según sus antecedentes de eventos y presencia de diabetes. Estos riesgos basales se extrapolaron en el tiempo según lo realizado en otros estudios económicos15,16,19. La relación entre c-LDL y eventos cardiovasculares se modeló usando los metaanálisis del programa Cholesterol Treatment Trialists y se ajustaron según la edad y sexo. En la tabla 2 se sintetizan los efectos de la reducción del c-LDL en la probabilidad de experimentar ECM21.
Tabla 2 Efectos en los eventos cardiovasculares mayores de una reducción de 1 mmol/l del c-LDL
| Variable | Estimación | Intervalo de confianza |
|---|---|---|
| Revascularización coronaria | 0.75 | 0.72-0.78 |
| Angina inestable | 0.73 | 0.70-0.76 |
| Infarto agudo del miocardio | 0.73 | 0.70-0.76 |
| Accidente cerebrovascular isquémico | 0.79 | 0.74-0.85 |
| Muerte cardiovascular | 0.84 | 0.80-0.88 |
| Ajuste por edad-eventos no fatales | 1.03 | ND |
| Ajuste por edad-eventos fatales | 1.05 | ND |
c-LDL: colesterol vinculado a lipoproteínas de baja densidad; ND: no disponible.
Los costos del evento agudo de cada ECM se calcularon a partir de información de los estudios de suficiencia de la unidad de pago por capitación (UPC) para el año 2021 con la forma de reconocimiento de pago por paquete22. Se calculó el costo promedio per cápita de las hospitalizaciones reportadas con los códigos de la Clasificación Internacional de Enfermedades (CIE) 10 de cada ECM desde el ingreso hasta el alta, incluyendo todos los recursos consumidos durante el proceso hospitalario. Dado que la muerte cardiovascular no está asociada a ningún código CIE-10, se asumió el costo del evento agudo igual al de infarto agudo de miocardio.
Adicionalmente, se incluyeron los costos anuales del seguimiento y monitoreo del paciente posterior al evento agudo. Estos fueron extraídos de estudios económicos realizados para el contexto colombiano, calculados con una metodología de microcosteo a partir de múltiples fuentes y consulta a expertos clínicos23,24. En la tabla 3 se sintetizan los costos incluidos para cada ECM.
Tabla 3 Costos del evento agudo y seguimiento de los eventos cardiovasculares mayores
| ECM | Costo evento agudo | Costo anual postevento | Total | Fuente |
|---|---|---|---|---|
| Revascularización coronaria | $53,294,253 | $5,844,188 | $59,138,441 | Avila, 202124 |
| Angina inestable | $15,757,288 | $1,566,760 | $17,324,048 | Arango, 202023 |
| Infarto agudo del miocardio | $21,351,873 | $2,722,866 | $24,074,739 | Avila, 202124 |
| Accidente cerebrovascular isquémico | $19,937,397 | $2,950,517 | $22,887,914 | Arango, 202023 |
| Muerte cardiovascular | $21,351,873* | $0 | $21,351,873 | Avila, 202124 |
*Se asumió igual que el infarto agudo del miocardio. ECM: evento cardiovascular mayor.
Resultados
En un horizonte temporal de cinco años, se estima que para la población colombiana de pacientes con ECVA fuera de metas de c-LDL y con un riesgo cardiovascular alto y muy alto, el control del c-LDL de manera sostenida y consistente evitaría 105,826 ECM, lo que implica una reducción del 36% frente a un escenario de no control del c-LDL. Esto se traduce en costos evitados para el sistema de salud colombiano que ascienden a COP $3.4 billones. En la figura 2 se presentan los eventos y el impacto económico para cada uno de los ECM para el horizonte temporal de cinco años.
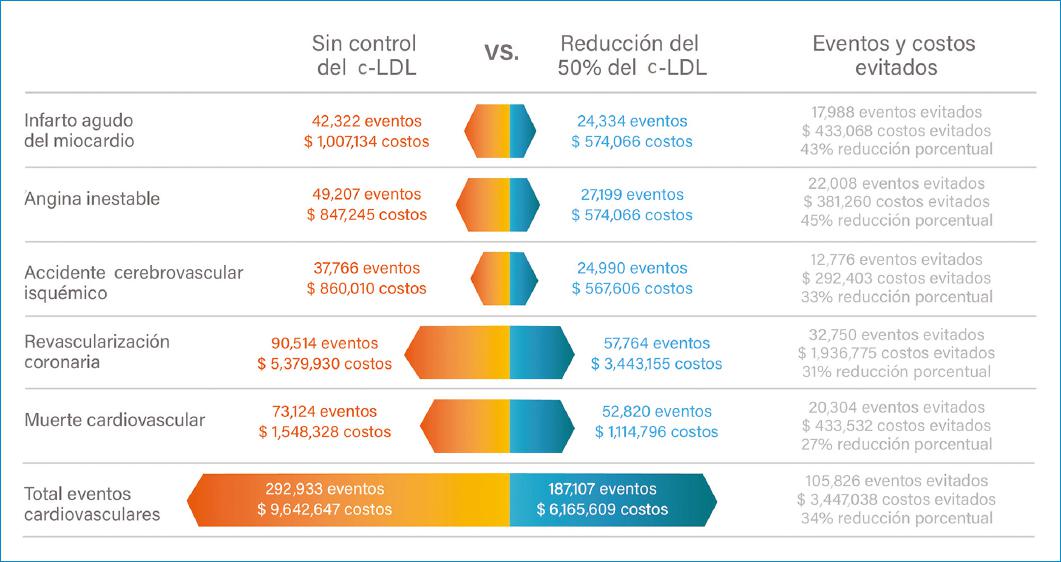
Figura 2 Impacto del control del c-LDL en pacientes con ECVA fuera de metas y con un riesgo cardiovascular alto y muy alto en Colombia, horizonte temporal de 5 años. *Costos en millones de pesos. c-LDL: colesterol vinculado a lipoproteínas de baja densidad.
Por su parte, en un horizonte temporal de 10 años, el control del c-LDL de manera sostenida y consistente evitaría 199,583 ECM y generaría ahorros por COP $6 billones para el sistema de salud. Esto implica una reducción del 34% frente al escenario de no control del c-LDL. En la figura 3 se presentan los eventos y el impacto económico para cada uno de los ECM para el horizonte temporal de 10 años.
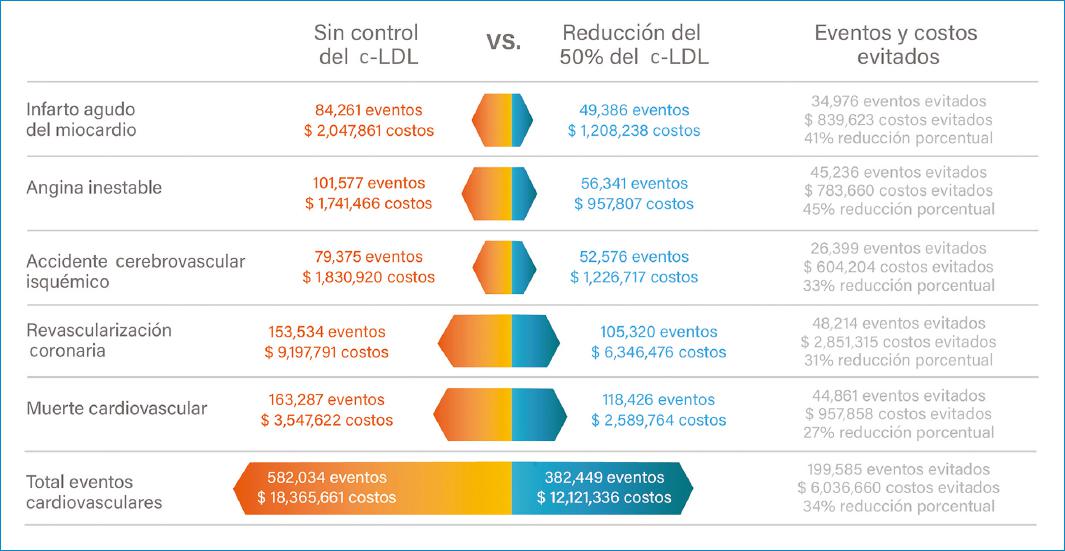
Figura 3 Impacto del control del c-LDL en pacientes con ECVA fuera de metas y con un riesgo cardiovascular alto y muy alto en Colombia, horizonte temporal de 10 años. *Costos en millones de pesos. c-LDL: colesterol vinculado a lipoproteínas de baja densidad; ECVA: enfermedad cardiovascular aterosclerótica.
Discusión
En este estudio se encontró que una reducción sostenida y consistente del 50% del c-LDL en pacientes colombianos con ECVA fuera de metas de c-LDL con un riesgo cardiovascular alto y muy alto evitaría en cinco años 105,826 eventos y reduciría los costos para el sistema de salud en COP $3.4 billones, lo que implica una disminución del 36% frente a un escenario de no control del c-LDL. Por su parte, a 10 años los valores ascienden a 199,583 eventos y COP $6 billones, una reducción del 34% frente a un escenario de no control del c-LDL.
Al conocimiento de los autores, este es el primer estudio que cuantifica el impacto clínico y económico del control del c-LDL en pacientes con ECVA fuera de metas de c-LDL y con un riesgo cardiovascular alto y muy alto en Colombia. Esto se realizó a partir de los datos de una cohorte simulada con un modelo económico y considera los eventos y los costos evitados del control de c-LDL de manera sostenida y consistente a lo largo del tiempo. Los resultados de esta investigación van en la misma línea que lo concluido por Ruiz (2020) para todo el espectro de la enfermedad cardiovascular, estimando que para el año 2035 el control del c-LDL podría evitar US $10.7 billones en Colombia18. A nivel internacional, publicaciones científicas también han estimado ahorros sustanciales derivados del control del c-LDL en costos directos para el sistema de salud, e indirectos para el paciente, sus cuidadores y la sociedad25-28.
En Colombia el control del c-LDL es parte integral de las políticas públicas encaminadas al manejo de la enfermedad cardiovascular, como la Ruta Integral de Atención en Salud para personas con riesgo o presencia de alteraciones cardio-cerebro-vascular-metabólicas manifiestas, así como de las guías de tratamiento de dislipidemia para reducir el riesgo cardiovascular14,29. El control del c-LDL es parte de los factores de riesgo modificables de obligatorio reporte a la Cuenta de Alto Costo para el monitoreo continuo de indicadores de gestión y riesgo30. Sin embargo, a la fecha de realización de este estudio, la Cuenta de Alto Costo aún maneja una meta de c-LDL de 100 mg/dl para toda la población, la cual no está actualizada a la recomendaciones internacionales, que sugieren considerar metas diferenciadas por riesgo cardiovascular: 100 mg/dl para riesgo bajo y moderado, 70 mg/dl para riesgo alto y 55 mg/dl para riesgo alto y muy alto14.
Según la CAC, el 48.5% de los pacientes con hipertensión, diabetes y/o enfermedad renal crónica no logran alcanzar la meta de c-LDL de 100 mg/dl, porcentaje que aumentaría aún más si se actualizan los valores según las recomendaciones internacionales31. En otros estudios locales también se han encontrado porcentajes de pacientes en prevención secundaria fuera de metas de c-LDL cercanos al 50%18,32,33.
El bajo porcentaje de pacientes que logran control del c-LDL en Colombia puede indicar falta de diagnóstico y acceso a tratamientos hipolipemiantes de manera oportuna y continua34. Es por esto que, en cuanto a la intensificación del tratamiento, hay evidencia del impacto del control del c-LDL en los ECM con estatinas, ezetimiba, alirocumab y evolocumab35-38. Sin embargo, hace falta más investigación que muestre este desempeño en la vida real y que evalúe con más profundidad el impacto poblacional en términos de número de eventos evitados y los costos de estos mismos.
Este estudio tiene algunas limitaciones. En primer lugar, algunos datos de la cohorte simulada se tuvieron que extraer de evidencia internacional, dado que no se dispone de datos locales con el suficiente detalle y robustez. En segundo lugar, los resultados están basados en un modelo de simulación, lo que implica la construcción de algunos supuestos, como la reducción del c-LDL sostenida y consistente a lo largo del tiempo, que pueden no reflejarse en todos los casos de la vida real. Esto hace indispensable la generación de evidencia de la vida real sobre el impacto del c-LDL en Colombia como un frente de investigación que permita superar estas limitaciones.
En tercer lugar, los costos agregados de los Estudios de Suficiencia de la UPC, a pesar de que agregan todas las prestaciones de salud del régimen contributivo, no incluye la realidad del régimen subsidiado, que puede tener realidades tarifarias diferentes22. Adicionalmente, esta base de datos no está exenta de errores en el reporte de los códigos CIE-10 utilizados en las prestaciones, por lo que una proporción de los ECM puede no estar siendo visible debido a la falta de reporte y/o codificación adecuada. Es importante que el país avance en la disponibilidad de información de costos para todos los regímenes que permita construir evidencia robusta sobre los costos y tarifas del sistema de salud como un todo.
Finalmente, este estudio solo incluye el impacto económico del c-LDL en costos directos para el sistema de salud, por lo que no se tiene en cuenta costos indirectos para el paciente, sus cuidadores y la sociedad en general. Esto se identifica como una línea de investigación futura, en la medida en que estudios internacionales han encontrado que el control del c-LDL puede tener impactos sociales significativos en los pacientes con ECVA28.
Conclusiones
En pacientes con ECVA fuera de metas de c-LDL y con un riesgo cardiovascular alto y muy alto, el control del c-LDL de manera sostenida y consistente tiene el potencial de evitar ECM y generar ahorros sustanciales para el sistema de salud colombiano en un horizonte temporal de 5 y 10 años.














