Generalidades
El síncope no es un diagnóstico en sí mismo, sino un síndrome con múltiples etiologías. Es una afección común, con una incidencia acumulada cercana al 25-35% a lo largo de la vida, además de una alta tasa de recurrencia tras la presentación inicial, que puede afectar significativamente la calidad de vida de los pacientes. Del 20 al 40% de los síncopes son de origen vasovagal. Este tipo de síncope afecta a las mujeres 1.5 veces más que a los hombres, y la probabilidad de que se produzcan reacciones vasovagales disminuye con la edad. La mayoría de los casos comienzan en la adolescencia y pueden reaparecer después de los cincuenta años. Solo la especie humana se desmaya, lo que sugiere una posible predisposición genética; recientemente, se han identificado tres genes asociados con el síncope vasovagal (SVV)1.
Es fundamental realizar un diagnóstico etiológico, ya que un síncope de origen cardíaco conlleva una alta tasa de mortalidad, a diferencia del vasovagal. Por lo tanto, el primer reto para el médico es obtener un diagnóstico preciso, ya que el tipo de síncope determina el pronóstico y el manejo.
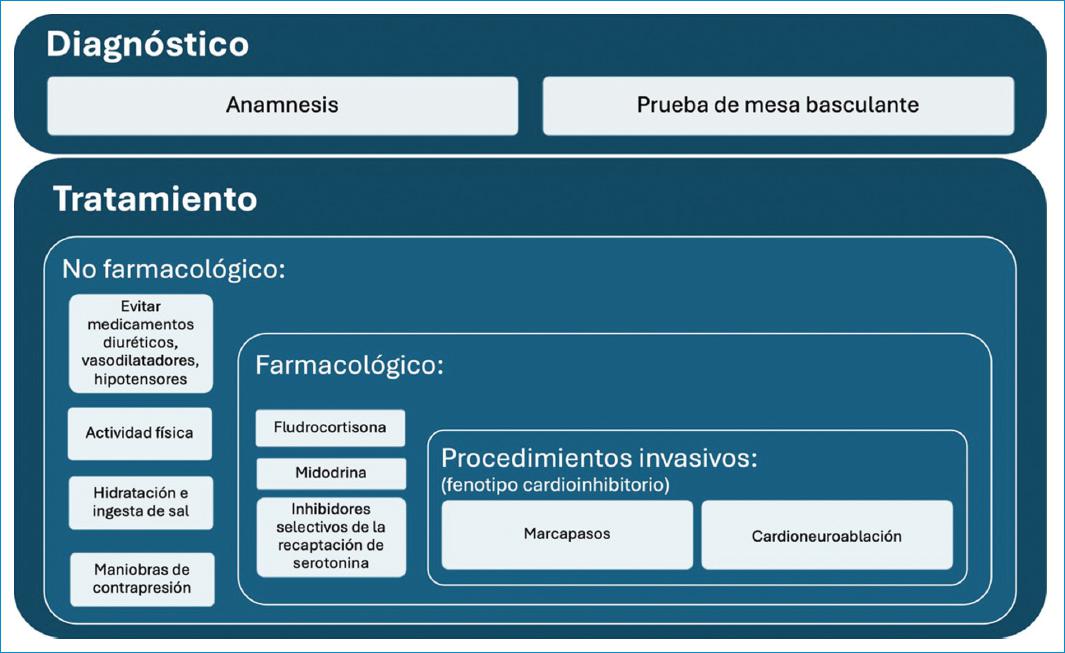
Diagnóstico
El aspecto más importante en el diagnóstico es llevar a cabo un buen interrogatorio. El paciente suele proporcionar la clave para el diagnóstico, ya que el síncope es solo la «punta del iceberg». Este síndrome puede ir acompañado de numerosos síntomas que pueden comenzar en la niñez. Antes de llegar al síncope, los pacientes son multisintomáticos: presentan cansancio, cefaleas frecuentes, frialdad, hipotensión ortostática, palpitaciones, opresión precordial, mareos, tinnitus, intolerancia al ejercicio, síntomas gastrointestinales, genitourinarios, entre otros. El sistema nervioso autónomo coordina todas las funciones involuntarias del organismo. Los síntomas suelen desencadenarse tras un estrés significativo (que no necesariamente es psicológico), como en el caso de las mujeres en edad fértil durante el período menstrual (estrés hormonal) o después de un estrés físico (por ejemplo, en un sauna o jacuzzi o al finalizar un ejercicio extenuante).
El diagnóstico del SVV es clínico y en múltiples ocasiones sobran las pruebas diagnósticas ordenadas por diferentes especialidades dada la diversidad de síntomas.
El uso de la prueba de mesa basculante (“tilt test”) es controvertido; en la práctica clínica no solo tiene utilidad en la confirmación del diagnóstico para el clínico, sino también para clasificar el subtipo y, más importante aún, para la ratificación y tranquilidad del paciente de que sus síntomas sí son explicados por esta patología.
Es importante destacar que este test debe ser realizado por personal capacitado y recibir un monitoreo continuo de la presión arterial y del pulso; de preferencia, se deben incluir parámetros fisiológicos continuos, ya que los cambios autonómicos ocurren en segundos y no pueden ser detectados con métodos como el esfigmomanómetro o el dinamómetro2.
Tratamiento
El tratamiento se divide en tres categorías: a) tratamiento no farmacológico, b) tratamiento farmacológico y c) procedimientos invasivos. El objetivo del tratamiento es mejorar la calidad de vida, ya que esta condición, en sí, no es mortal, salvo por sus consecuencias secundarias a las caídas, por ejemplo, trauma cerebral, fracturas, entre otras.
Tratamiento no farmacológico
Después de un diagnóstico certero es fundamental brindar tranquilidad sobre la naturaleza benigna del síncope y fomentar medidas conductuales para eliminar o reducir los desencadenantes. Estas medidas incluyen explicar al paciente su enfermedad y evitar medicamentos diuréticos y vasodilatadores, que pueden agravar los síntomas. Entre los antihipertensivos, los alfabloqueadores, los nitratos, los betabloqueadores y los antagonistas del calcio presentan un mayor riesgo y deben ser descontinuados siempre que sea posible. Si se requiere medicación antihipertensiva, se deben preferir fármacos con efectos protectores o de bajo riesgo de hipotensión, como los inhibidores de la enzima convertidora de angiotensina o los antagonistas de receptor de angiotensina, administrados preferiblemente antes de acostarse. La mayoría de los medicamentos psicoactivos, incluidos la levodopa, los antipsicóticos, los antidepresivos tricíclicos, las benzodiazepinas, la trazodona y los opioides, pueden inducir hipotensión y agravar los síntomas3.
Las recomendaciones incluyen evitar estar de pie durante períodos prolongados, evitar cambios rápidos de posición y ambientes calurosos o saturados de personas. Es fundamental que los pacientes realicen actividad física moderada, se mantengan hidratados y consuman alimentos salados, ya que esto mejora de manera significativa los síntomas y los síncopes en los pacientes con SVV. Es crucial conocer los pródromos y, en ese momento, adoptar posiciones seguras, junto con maniobras físicas de contrapresión, lo cual, por sí solo, puede reducir significativamente la recurrencia del síncope. Las maniobras de contrapeso físico, como el cruce de piernas, el “hand grip” y la contracción isométrica de los músculos abdominales y de los miembros superiores, han demostrado ser útiles para prevenir el síncope en pacientes con un período prodrómico lo suficientemente largo. El uso de medias de compresión, sobre todo para pacientes que deben estar de pie durante mucho tiempo, es otra medida importante. Períodos de entrenamiento progresivos de ortostatismo han demostrado ser efectivos, así como la práctica de yoga, que tiene efectos benéficos en estos pacientes4.
Tratamiento farmacológico
Si a pesar del manejo no farmacológico los síntomas persisten, se deben considerar medidas farmacológicas. La fludrocortisona aumenta la absorción renal de sodio y contrarresta la cascada fisiológica que desencadena el síncope. Se utiliza en pacientes con presión arterial consistentemente baja, con dosis de 0.1 a 0.3 mg/día. Un metaanálisis reciente mostró que la midodrina, un agonista alfa que actúa como vasoconstrictor, reduce la recurrencia del síncope y puede considerarse en dosis de 2.5 a 10 mg, tres o cuatro veces al día. Las guías consensuadas ofrecen recomendaciones débiles para el uso de betabloqueadores, fludrocortisona y midodrina. También hay recomendaciones para los inhibidores selectivos de la recaptación de serotonina (ISRS), basadas en estudios recientes que indican una mejora en la calidad de vida. Los ISRS pueden prevenir el SVV al modular la detección de aferencias viscerales por parte del sistema nervioso central. Se ha encontrado evidencia moderada, pero consecuente, de que los ISRS reducen la probabilidad de síncope y presíncope vasovagal [RR 0.34 (IC 95%: 0.20 a 0.60), p = 0.01]5,6. Un metaanálisis reciente destaca la eficacia de la midodrina y los ISRS en la reducción de la recurrencia del síncope espontáneo. La midodrina mostró una disminución del riesgo relativo (RR) de 0.55, mientras que la fluoxetina, especialmente en pacientes con ansiedad concomitante, tuvo un RR de 0.36. La midodrina es razonable en pacientes con SVV recurrente sin antecedentes de hipertensión, insuficiencia cardíaca o retención urinaria. Los betabloqueadores, aunque han sido muy utilizados, no tienen respaldo en estudios que apoyen su uso ni para mejorar la calidad de vida, ni para el SVV. La droxidopa, un agonista alfa y beta central y periférico, ha sido aprobada recientemente por la FDA con buenos resultados iniciales, pero requiere más estudios para validarla7,8.
Procedimientos invasivos
Para los casos de síncope recurrente e incapacitante, refractarios a tratamientos previamente descritos, las estrategias terapéuticas dependen de la edad. En pacientes mayores de 40 años, se han realizado varios estudios sobre el implante de marcapasos, específicamente en aquellos con respuesta cardioinhibitoria y síncope recurrente, refractario a tratamiento no farmacológico y farmacológico. Estos pacientes son candidatos para la estimulación bicameral, en especial con CLS (sensor de asa cerrada por su sigla en inglés), lo que puede reducir los episodios sincopales hasta en cuatro veces y mejorar la calidad de vida9.
Cuando el síncope reaparece a pesar de haber implementado estrategias anteriores en pacientes jóvenes, se debe considerar la cardioneuroablación (CNA). Este tipo de manejo ha surgido como una terapia prometedora para pacientes con SVV refractario. Un metaanálisis reciente sugiere una alta tasa de ausencia de síncope tras la CNA, aunque se requieren más ensayos clínicos controlados para confirmar estos hallazgos y ver su evolución con el tiempo. En Colombia, varios servicios ya realizan este procedimiento con un seguimiento hasta de dos años, con éxito y muy pocas complicaciones (Fig. 1)10.
Conclusión
La fuente más importante de aprendizaje para los clínicos sobre el SVV son los pacientes. Por ello es fundamental realizar un interrogatorio preciso y escucharlos ampliamente para que, al trabajar de la mano, se logre impactar su calidad de vida. Pese a que los avances han sido importantes, aún queda mucho por investigar y comprender.