Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
CES Medicina
Print version ISSN 0120-8705
CES Med. vol.24 no.2 Medellín July/Dec. 2010
REPORTE DE CASOS
Hidrocefalia en un niño como manifestación de neurocisticercosis. Reporte de un caso y revisión de tema
Hydrocephalus in children as a manifestation of neurocysticercosis. Case report
SARA HERNÁNDEZ QUICENO1, MAURICIO FERNÁNDEZ LAVERDE2
1 Residente Pediatría. Universidad CES
2 Docente Pediatría. Universidad CES. Correo electrónico: mauriciof@une.net.co
RESUMEN
La cisticercosis es una enfermedad producida por un parásito endémico en muchas regiones de Centro y Suramérica, el cual puede invadir el sistema nervioso central y manifestarse como una epilepsia y con menor frecuencia como hidrocefalia. La infección de Tenia solium en su estado larvario se adquiere por la ingesta de sus huevos, los cuales están presentes en la materia fecal de humanos portadores del parásito adulto. Una vez en la luz intestinal, las oncoesferas invaden la pared del intestino delgado y migran, vía hematógena, a diferentes órganos, entre ellos el cerebro. Presentamos un caso que se manifiesta con hidrocefalia y hacemos una revisión del tema.
PALABRAS CLAVES
Neurocisticercosis, Cisticercosis cerebral, Hidrocefalia, Colombia
ABSTRACT
Neurocysticercosis is a disease caused by an endemic parasite in many regions of Central and South America. It can invade the central nervous system and manifests as an epileptic syndrome and hydrocephalus. Taenia solium infection in their larval stage is acquired by ingestion of the parasite eggs present in the feces of human adult carriers, once in the intestinal lumen the oncospheres invade the bowel wall and migrate hematogenously to different organs including the brain. We present a case that shows hydrocephalus and then review the issue.
KEY WORDS
Neurocysticercoses, Brain cisticercoses, Hydrocephaly, Colombia
INTRODUCCIÓN
Se presenta el caso de un paciente que consulta por cefalea y se encuentra en la tomografía una hidrocefalia importante. Dentro de las posibilidades de la etiología infecciosa de la hidrocefalia es más frecuente entre nosotros la tuberculosis cerebral, la cual se descartó. La cisticercosis es muy común y el compromiso de sistema nervioso central (SNC) es también frecuente, pero que cause hidrocefalia es más exótico.
Además de presentar el caso, que sirve para llamar la atención y volver a poner la mirada sobre una enfermedad parasitaria seria, se revisa el tema de neurocisticercosis (NC) y su manejo actual. El objetivo es presentar un caso de NC manifestado como hidrocefalia que es una complicación común en otro tipo de enfermedades y se revisa el tema de una parasitosis que sí es frecuente en la consulta general, pero que no lo es en el quehacer de los pediatras.
PRESENTACIÓN DEL CASO
Se trata de un paciente masculino de cinco años de edad, quien vive en el municipio de Santa Fe de Antioquia y consultó a la institución de salud por una historia de 24 horas de cefalea intensa de inicio súbito, acompañada de vómito y fotofobia; sin fiebre, ni convulsiones. En este centro de salud el paciente presenta deterioro progresivo de la conciencia, por lo que es remitido de urgencia a un centro de mayor complejidad en el municipio de Medellín. Allí se le realiza una tomografía de cráneo la cual muestra hidrocefalia bilateral con dilatación importante de los ventrículos laterales, en forma simétrica, sin evidencia de sangrados, ni infartos.
Se realiza punción lumbar para estudio de líquido cefalorraquídeo (LCR) la cual mostró un citoquímico, Gram y cultivo negativos para infección bacteriana o por micobacterias. El niño requirió derivación ventrículo-peritoneal de urgencia por el aumento progresivo de la presión intracraneana. Para esclarecer la etiología de la hidrocefalia se le realizó una resonancia magnética con gadolinio de cráneo que reportó:
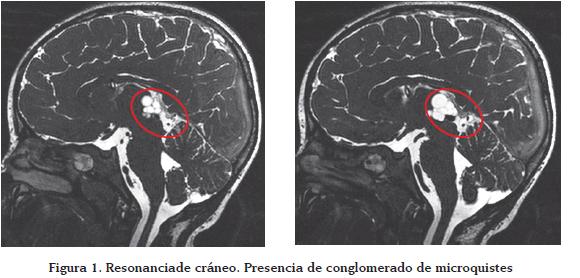
"Conglomerado de microquistes hacia los recesos posteriores del tercer ventrículo y en íntimo contacto con la porción posteromedial del tálamo izquierdo, así como el colículo superior del mismo lado⦠Vecindad estrecha con la porción proximal del acueducto mesencefálico⦠Las lesiones son isointensas con el líquido cefalorraquídeo y presentan captación anular sutil con la administración del medio de contraste: hallazgos compatibles con NC" (Figura 1).
Con los anteriores hallazgos se hizo diagnóstico de NC, por lo que se administró tratamiento con albendazol a dosis de 22 mg/k/día por 14 días. El paciente evolucionó satisfactoriamente, con mejoría completa de sus síntomas y fue dado de alta sin complicaciones.
DISCUSIÓN
Se estima que aproximadamente 50 millones de personas en el mundo presentan cisticercosis (1,2). La enfermedad es endémica en muchas regiones de Centro y Suramérica (3-6). Puede invadir el SNC y manifestarse como epilepsia (2,4) u otras entidades menos frecuentes, como hidrocefalia. Un estudio realizado en Estados Unidos encontró que el 2 % de los pacientes que consultaron a varios servicios de urgencias presentaban esta enfermedad (7).
La cisticercosis es una enfermedad que se presenta, tanto en humanos como en los cerdos, por la infección de la Tenia solium en su estado larvario. Se adquiere por la ingesta de sus huevos, los cuales están presentes en la materia fecal de humanos portadores del parásito adulto. Una vez en la luz intestinal, las oncoesferas invaden la pared del intestino delgado y migran vía hematógena a diferentes órganos como músculo liso, hígado, cerebro y otros órganos, donde en un período de tres a ocho semanas se desarrollan en cisticercos, los cuales consisten en paredes membranosas que contienen líquido y un escólex invaginado; en este caso el humano es el huésped incidental (8).
La infección por el parásito adulto se adquiere por la ingestión de carne de cerdo mal cocida que contiene el cisticerco. Una vez se encuentra en el intestino delgado el escólex se evagina y se adhiere a la pared intestinal donde progresivamente aumenta de tamaño y puede llegar a medir hasta siete metros, convirtiéndose en el huésped definitivo. La gran mayoría de los humanos infectados son asintomáticos, pero constantemente están liberando huevos en la materia fecal poniendo en riesgo de desarrollar la cisticercosis a sus congéneres y a sí mismo (auto inoculación) (8). Con lo anterior queda claro que la cisticercosis se adquiere por la ingestión de materia fecal con huevos de T. solium y no por ingesta de carne de cerdo, por lo tanto la cisticercosis se debe considerar una infección trasmitida de persona a persona, y los cerdos infectados como mantenedores de la infección (9-11).
La localización en SNC puede ser parenquimatosa, donde se manifiesta principalmente con convulsiones, y extraparenquimatosa, manifestándose con hidrocefalia obstructiva (12,13), como en el caso descrito. La NC parenquimatosa corresponde al 60 % de las infecciones en SNC (13-17). Se manifiesta tres a cinco años después de la infección, sin embargo puede tardar hasta 30 años.
La gran mayoría de estos pacientes son asintomáticos y se diagnostican por imágenes incidentales en tomografía axial computarizad (TAC) o resonancia magnética (RM) (18,19). La manifestación clínica más común es la de convulsiones focales (13,16,17,20-22). Se ha descrito un síndrome tipo encefalitis generado por la presencia de múltiples lesiones con respuesta inflamatoria circundante que se caracteriza por cefalea, nauseas, vómito, alteración del nivel de conciencia, convulsiones, alteraciones visuales y ocasionalmente fiebre. El síndrome puede también presentarse una vez instaurado el tratamiento por la liberación de factores inflamatorios al destruirse los quistes (13).
La NC extraparenquimatosa se divide en:
• Quistes intraventriculares, los cuales se presentan en el 10 al 20 % de los pacientes. Estos pueden estar adheridos a los plexos coroideos o flotar en el líquido cefalorraquídeo (LCR). Estos quistes pueden llegar a obstruir las vías de drenaje de LCR generando una hidrocefalia obstructiva que se manifiesta con cefalea, nauseas, vómito, alteración de la conciencia y alteraciones visuales asociado a papiledema. También pueden presentarse convulsiones y signos de focalización. El síndrome de Brune se caracteriza por pérdida súbita de la conciencia asociada a movimientos de la cabeza y es debido a quistes móviles que obstruyen intermitentemente el flujo de LCR (21).
• Quistes subaracnoideos: que se presentan como una aracnoiditis por inflamación crónica, la cual puede estar acompañada de hidrocefalia, meningitis, vasculitis, accidentes cerebrovasculares, ataxia y anomalías visuales debido al engrosamiento de los vasos sanguíneos y de las leptomeninges (22).
• Otras manifestaciones: cisticercosis espinal: presente en un 1 % de los casos (23,24); cisticercosis ocular, presente en 1-3 % de los casos (25).
Diagnóstico
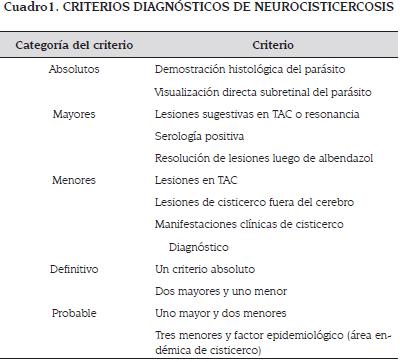
Se basa en las manifestaciones clínicas y en los hallazgos típicos de las imágenes (13,14,26,27), siendo en muchas ocasiones innecesario el diagnóstico serológico para iniciar tratamiento. Hay unos criterios absolutos, unos mayores y unos menores. El diagnóstico definitivo se hace con un criterio absoluto o dos criterios mayores y uno menor. Se hace diagnóstico probable con un criterio mayor y dos menores o tres criterios menores y riesgo epidemiológico. Los criterios absolutos son: demostración histológica del parásito, visualización directa subretinal del parásito. Los criterios mayores son: imagen sugestiva en TAC o RM, serología positiva, resolución de las lesiones luego de albendazol. Los criterios menores son: lesiones en TAC no tan sugestivas, manifestaciones clínicas de cisticerco, lesiones extracerebrales de cisticerco (cuadro 1) (14).
Estudios radiológicos
Para elegir el método de visualización de las lesiones más adecuado se debe tener en cuenta que la TAC es menos costosa, y es excelente para ver calcificaciones y en la mayoría de los casos es suficiente para hacer el diagnóstico. De igual manera la RM es de mayor utilidad para evaluar lesiones pequeñas, intraventriclulares y en médula, también es útil en cambios degenerativos, edema circundante y en visualización del escólex (27,28-34).
En cuanto a los hallazgos en NC parenquimatosa (15):
• El cisticerco se localiza principalmente en la corteza cerebral
• Es raro el desplazamiento de la línea media
• Los quistes y las calcificaciones pueden ser simultáneos
• Los quistes viables son lesiones redondeadas, hipodensas, no captantes, de 5-20 mm.
• Los quistes en proceso de degeneración son hipercaptantes por el edema circundante.
• Las calcificaciones son lesiones nodulares sólidas de 2-4 mm.
Los hallazgos en NC extraparenquimatosa son: (25,28)
• Quistes intraventriculares o subaracnoideos
• Hipercaptación leptomeningea
• Hidrocefalia con dilatación ventricular
• Infestación de ojo: músculos extraoculares
La identificación del escólex es el único hallazgo patognomónico en las neuroimágenes. Aparecen como nódulos redondeados o elongados de 2-4mm dentro de la cavidad del quiste.
Estudio serológico
Es útil en caso de que los hallazgos clínicos y radiológicos no sean concluyentes; sin embargo el estudio serológico negativo no descarta la enfermedad y uno positivo puede ser debido a infección pasada (18).
Tratamiento
1. Terapia anticonvulsivante como tratamiento o como profilaxis en pacientes con alto riesgo de convulsiones, como la presencia de lesiones múltiples, particularmente si están rodeadas de inflamación (35,36). Las opciones más ampliamente estudiadas son la fenitoína a dosis de 10-20 mg/k IV para el estatus convulsivo y la carbamazepina a dosis de 10-20 mg/k/día cada ocho horas vía oral para el mantenimiento.
2. Antiparasitarios: aumentan la velocidad de resolución de los quistes activos, disminuyen el riesgo de convulsiones y la recurrencia de hidrocefalia (37).
Albendazol: 15 mg/k/día. No interactúa con anticonvulsivantes ni con los esteroides.
Duración de la terapia: tres a siete días para lesiones únicas; de 10 a 14 días para las lesiones múltiples (38); y para quistes subaracnoideos se recomienda hasta 28 días (39).
3. Esteroides: indicados en NC parenquimatosa, subaracnoidea y encefalitis, con el fin de disminuir la inflamación que genera la destrucción del parásito por el antiparasitario. Se debe descartar previamente infección tuberculosa latente y parasitosis intestinal.
Prednisona 1 mg/k/día o dexametasona 0,1 mg/k por 5-10 días
Prevención (37)
• Inspección de la carne de cerdo en búsqueda de cisticercos, ya que son visibles.
• Conservar la carne congelada y cocinarla adecuadamente.
• Adecuada higiene de manos previa a la preparación de alimentos.
• Mejorar las condiciones sanitarias con un adecuado desecho de los residuos humanos.
• Mantener a los cerdos alejados de posibles desechos humanos.
• Programas masivos de desparasitación para captar a los portadores del parásito.
• Educación a la población sobre la ruta de transmisión y prevención
CONCLUSIONES
La NC es endémica en muchas regiones del mundo. Puede invadir el sistema nervioso central y manifestarse como hidrocefalia y epilepsia. El diagnostico en muchas ocasiones es incidental. Muchos pacientes son asintomáticos y se diagnostican accidentalmente en TAC o RM. La manifestación clínica más común es la de convulsiones focales. El albendazol sigue siendo la elección en el manejo, acompañado de esteroides y anticonvulsivantes.
Finalmente, el aporte que se pretende dejar es el de recordar la importancia de esta parasitosis y que aunque su manifestación principal son las convulsiones, otras formas, como la hidrocefalia también puede ocurrir. Reportar un caso a la literatura es tratar de sumar y aportar a la recolección de observaciones sobre casos o pacientes en particular que en algún momento permitirán diseñar otros estudios o sacar pautas para el diagnostico y manejo
REFERENCIAS
1. García, HH, Gonzalez, AE, Evans, CA, Gilman, RH. Cysticercosis Working Group in Peru. Taenia solium cysticercosis. Lancet 2003; 362:547. [ Links ]
2. Budkhe, C, White Jr, AC, Garcia, HH. Zoonotic Larval Cestode Infections: Neglected, Neglected Tropical Diseases?.PLoS Neglected Tropical Diseases [ Links ]
3. Montano SM, Villaran MV, Ylquimiche L, Figueroa JJ, Rodriguez S, Bautista CT, Gonzalez AE, Tsang VC, Gilman RH, Garcia HH; Cysticercosis Working Group in Peru. Neurocysticercosis: association between seizures, serology, and brain CT in rural Peru. Neurology 2005 Jul 26;65(2):229-33. [ Links ]
4. Rajshekhar V, Raghava MV, Prabhakaran V, Oommen A, Muliyil J. Active epilepsy as an index of burden of neurocysticercosis in Vellore district, India.Neurology 2006 Dec 26;67(12):2135-9. [ Links ]
5. Willingham AL 3rd, Engels D. Control of Taenia solium cysticercosis/taeniosis. Adv Parasitol. 2006;61:509-66. [ Links ]
6. Nicoletti A, Bartoloni A, Sofia V, Bartalesi F, Chavez JR, Osinaga R, Paradisi F, Dumas JL, Tsang VC, Reggio A, Hall AJ. Epilepsy and neurocysticercosis in rural Bolivia: a population-based survey. Epilepsia 2005 Jul;46(7):1127-32. [ Links ]
7. Ong S, Talan DA, Moran GJ, Mower W, Newdow M, Tsang VC, Pinner RW; EMERGEncy ID NET Study Group. Neurocysticercosis in radiographically imaged seizure patients in U.S. emergency departments. Emerg Infect Dis 2002 Jun;8(6):608-13. [ Links ]
8. Kalra V, Suri M, Jailkhani BL. A profile of childhood neurocysticercosis. Indian J Pediatr. 1994 Jan-Feb;61(1):33-42 [ Links ]
9. Garcia HH, Del Brutto OH; Cysticercosis Working Group in Peru. Neurocysticercosis: updated concepts about an old disease. Lancet Neurol. 2005 Oct;4(10):653-61. [ Links ]
10. García HH, Gilman RH, Gonzalez AE, Verastegui M, Rodriguez S, Gavidia C, Tsang VC, Falcon N, Lescano AG, Moulton LH, Bernal T, Tovar M; Cysticercosis Working Group in Perú. Hyperendemic hu Perú. Hyperendemic human and porcine Taeniasolium Med Hyg 2003 Mar;68(3):268-75. [ Links ]
11. Garcia HH, Gonzalez AE, Gilman RH; Cysticerosis Working Group in Peru.Diagnosis, treatment and control of Taeniasoliumcysticercosis. Curr Opin Infect Dis 2003 Oct;16(5):411-9. [ Links ]
12. White, AC, Jr., Robinson, P, Kuhn, R. Taeniasoliumcysticercosis: Host-parasite interactions and the immune response. In: Immunopathogenetic aspects of disease induced by helminth parasites, Freedman, DO (Ed), Basel 1997. p. 209. [ Links ]
13. Garcia, HH, Wittner, M, Coyle. Cysticercosis. In: Tropical Infectious Diseases: Principles, Pathogens, and Practice, Guerrant, RL, Walker, DH, and Weller, PF (Eds), Churchill-Livingstone, Elsevier, Philadelphia 2006. p. 1289 [ Links ]
14. Serpa JA, Yancey LS, White AC Jr..Advances in the diagnosis and management of neurocysticercosis. Expert Rev Anti Infect Ther 2006 Dec;4(6):1051-61. [ Links ]
15. Sáenz B, Ruíz-Garcia M, Jiménez E, Hernández- Aguilar J, Suastegui R, Larralde C, Sciutto E, Fleury A. Neurocysticercosis: clinical, radiologic, and inflammatory differences between children and adults. Pediatr Infect Dis J 2006 Sep;25(9):801-3. [ Links ]
16. Singhi P, Ray M, Singhi S, Khandelwal N. Clinical spectrum of 500 children with neurocysticercosis and response to albendazole therapy.J Child Neurol. 2000 Apr;15(4):207-13. [ Links ] 17. Shandera WX, White AC Jr, Chen JC, Diaz P, Armstrong R. Neurocysticercosis in Houston, Texas. A report of 112 cases. Medicine (Baltimore) 1994 Jan;73(1):37-52. [ Links ]
18. Montano SM, Villaran MV, Ylquimiche L, Figueroa JJ, Rodriguez S, Bautista CT, Gonzalez AE, Tsang VC, Gilman RH, Garcia HH; Cysticercosis Working Group in Peru. Neurocysticercosis: association between seizures, serology, and brain CT in rural Peru. Neurology. 2005 Jul 26;65(2):229-33. [ Links ]
19. Prasad A, Gupta RK, Pradhan S, Tripathi M, Pandey CM, Prasad KN. What triggers seizures in neurocysticercosis? A MRI-based study in pig farming community from a district of North India. Parasitol Int 2008 Jun;57(2):166-71. [ Links ]
20. Del Brutto OH, Santibañez R, Noboa CA, Aguirre R, Díaz E, Alarcón TA. Epilepsy due to neurocysticercosis: analysis of 203 patients. Neurology 1992 Feb;42(2):389-92. [ Links ]
21. Carpio A, Hauser WA. Prognosis for seizure recurrence in patients with newly diagnosed neurocysticercosis. Neurology. 2002 Dec 10;59(11):1730-4. [ Links ]
22. Singh G, Singh P, Singh I, Rani A, Kaushal S, Avasthi G. Epidemiologic classification of seizures associated with neurocysticercosis: observations from a sample of seizure disorders in neurologic care in India. ActaNeurol Scand 2006 Apr;113(4):233-40. [ Links ]
23. George A. Alsina J.P, Johnson D.Q McBride, Patrick R.L Rhoten, C.M Mehringer, Jhon K. Stokes. Spinal neurocysticercosis. Neurosurg Focus 2002; 12:e8. [ Links ]
24. Bandres JC, White AC Jr, Samo T, Murphy EC, Harris RL. Extraparenchymal neurocysticercosis: report of five cases and review of management. Clin Infect Dis 1992 Nov;15(5):799- 811. [ Links ]
25. Pushker N, Bajaj MS, Chandra M, Neena. Ocular and orbital cysticercosis. Acta Ophthalmol Scand. 2001 Aug;79(4):408-13. [ Links ]
26. Garcia HH, Del Brutto OH; Cysticercosis Working Group in Peru. Neurocysticercosis: updated concepts about an old disease. Lancet Neurol. 2005 Oct;4(10):653-61. [ Links ]
27. Del Brutto OH, Rajshekhar V, White AC Jr, Tsang VC, Nash TE, Takayanagui OM, Schantz PM, Evans CA, Flisser A, Correa D, Botero D, Allan JC, Sarti E, Gonzalez AE, Gilman RH, García HH. Proposed diagnostic criteria for neurocysticercosis.Neurology. 2001 Jul 24;57(2):177-83. [ Links ]
28. Sharma T, Sinha S, Shah N, Gopal L, Shanmugam MP, Bhende P, Bhende M, Shetty NS, Agrawal R, Deshpande D, Biswas J, Sukumar B. Intraocular cysticercosis: clinical characteristics and visual outcome after vitreoretinal surgery. Ophthalmology. 2003 May;110(5):996-1004. [ Links ]
29. Chang KH, Han MH. MRI of CNS parasitic diseases .J Magn Reson Imaging 1998 Mar- Apr;8(2):297-307. [ Links ]
30. Zee CS, Go JL, Kim PE, DiGiorgio CM. Imaging of neurocysticercosis. Neuroimaging Clin N Am 2000 May;10(2):391-407. [ Links ]
31. Garcia HH, Del Brutto OH. Imaging findings in neurocysticercosis. Acta Trop 2003 Jun;87(1):71-8. [ Links ]
32. Castillo M. Imaging of neurocysticercosis. Semin Roentgenol 2004 Oct;39(4):465-73. [ Links ]
33. Gupta RK, Kumar R, Chawla S, Pradhan S. Demonstration of scolex within calcified cysticercus cyst: its possible role in the pathogenesis of perilesional edema. Epilepsia 2002 Dec;43(12):1502-8. [ Links ]
34. Garcia HH, Harrison LJ, Parkhouse RM, Montenegro T, Martinez SM, Tsang VC, Gilman RH. A specific antigen-detection ELISA for the diagnosis of human neurocysticercosis. Trans R Soc Trop Med Hyg 1998 Jul-Aug;92(4):411-4. [ Links ]
35. Garcia HH, Pretell EJ, Gilman RH, Martinez SM, Moulton LH, Del Brutto OH, Herrera G, Evans CA, Gonzalez AE; Cysticercosis Working Group in Peru. A trial of antiparasitic treatment to reduce the rate of seizures due to cerebral cysticercosis. N Engl J Med 2004 Jan 15;350(3):249-58. [ Links ]
36. Verma A, Misra S. Outcome of short-term antiepileptic treatment in patients with solitary cerebral cysticercus granuloma. Acta NeurolScand. 2006 Mar;113(3):174-7. [ Links ]
37. Garcia HH, Evans CA, Nash TE, Takayanagui OM, White AC, David Botero, et al. Current Consensus Guidelines for Treatment of Neurocysticercosis. Clin Microbiol Rev 2002; 15:747. [ Links ]
38. Bustos, JA, Pretell, EJ, Llanos-Zavalaga. Efficacy of a 3-day course of albendazole treatment in patients with a single neurocysticercosis cyst. Clin Neurol Neurosurg 2006; 108:193. [ Links ]
39. Proano JV, Madrazo I, Avelar F. Medical treatment for neurocysticercosis characterized by giant subarachnoid cysts. N Engl J Med 2001; 345:879. [ Links ]
Recibido en: septiembre 14 de 2010; revisado en: octubre de 2010; aceptado en: noviembre 15 de 2010.
Forma de citar: Hernández-Quiceno S, Fernández-Laverde M. Hidrocefalia en un niño como manifestación de neurocisticercosis. Reporte de un caso y revisión de tema. Rev CES Med 2010;24(2):91-98.