Introducción
Los trastornos neurológicos funcionales (TNF) son un grupo heterogéneo de síntomas genuinos e involuntarios que incluyen movimientos anormales, debilidad, síntomas sensitivos, disfunción cognitiva, eventos similares a crisis epilépticas, entre otros, y que pueden ser reconocidos por sus características clínicas típicas. En su génesis no se logra demostrar alteración estructural causal en el sistema nervioso, sin embargo, comparten un mecanismo fisiopatológico subyacente que representa un problema de control atencional, errores en el procesamiento predictivo y percepción voluntaria 1-3, así como una combinación de factores predisponentes como historia del trauma, comorbilidad psiquiátrica, exposición a enfermedades, síntomas somáticos y factores neurobiológicos 4.
Los síntomas funcionales son frecuentes en la vida diaria, son transversales a la medicina y no solo se refieren a síntomas neurológicos, sino que incluyen síntomas urinarios, gastrointestinales, dolor, entre otros, que han sido reconocidos y ampliamente estudiados en otros campos como la gastroenterología 5. Se habla de TNF cuando los síntomas neurológicos funcionales se vuelven problemáticos, se mantienen en el tiempo y generan afectación en la funcionalidad o en otras esferas de la vida.
Los TNF representan uno de los motivos de consulta más frecuentes y se sitúan entre los tres primeros diagnósticos en la consulta externa 6-7. En urgencias, hasta un cuarto de los pacientes con sospecha de crisis epilépticas presentan crisis funcionales/ disociativas (CFD) 8 y el 8 % de los pacientes que acuden a unidades de ACV (ataque cerebrovascular) tienen un TNF 9. La incidencia estimada de los TNF es de 4-10 por cada 100 000 personas y son más comunes en adultos y en mujeres (con una relación aproximada de 3:1 para las mujeres), aunque pueden presentarse a cualquier edad.
Las dificultades para reconocer los TNF en la práctica clínica resultan en un retraso promedio de siete años para el diagnóstico 10. A lo largo de este periodo, los pacientes se exponen a diagnósticos que aumentan los costos emocionales, físicos y económicos. Además de los costos directos de la atención médica, los pacientes suelen: buscar terapias adicionales, son llevados a procedimientos invasivos y riesgosos, reconsultan a los servicios de urgencias y terminan demandando grandes recursos del sistema de salud que se han estimado en alrededor de 4964 a 86 722 dólares al año (datos principalmente de América del Norte, Dinamarca y Reino Unido) 11; costos que son innecesarios y que podrían evitarse con un diagnóstico correcto y precoz. Por todo lo anterior, se decidió llevar a cabo esta revisión de la literatura, que reúne los resultados de las bases de datos de Pubmed y Scopus en los últimos 15 años, en idioma inglés, utilizando como descriptores: "functional neurological disorders", "definition", "epidemiology", "cost", "clinical features", "diagnosis", "management" y "treatment". Se seleccionaron los artículos con mayor relevancia según el criterio de los autores, así como las referencias bibliográficas de estos.
Problemas al abordar los TNF
El dualismo entre mente y cerebro (es decir, que hay enfermedades que afectan al uno o al otro y que están separadas como si se tratara de problemas en el "software" y el "hardware") ha dificultado el entendimiento de condiciones como los TNF y llevó a que, por mucho tiempo, los neurólogos no se interesaran por estos pacientes y hasta llegaran a demostrar franca aversión 12; sin embargo, con la mayor investigación de los TNF ha surgido la necesidad y el deber por parte de los neurólogos de hacer el diagnóstico, continuar el seguimiento y coordinar el tratamiento de estos pacientes 13-14.
Los TNF no son diagnósticos de exclusión que se hacen después de agotar todos los recursos. Al contrario, solo es necesaria una buena anamnesis y una exploración física detallada que busque signos positivos que permitan afirmar el diagnóstico 15. A pesar de la preocupación de que un paciente con una enfermedad neurológica sea mal clasificado con un TNF, esto ocurre en menos del 1 % de los casos 16 y es igual o menor al error de diagnóstico clínico en otras condiciones neurológicas (por ejemplo, diferenciar entre cefalea tipo migraña y tensional).
La consulta en los pacientes con TNF requiere de suficiente tiempo para escuchar a un paciente que viene a menudo con una variedad de síntomas "misteriosos" que han sido estudiados a profundidad, trae consigo una alta carga de ansiedad y ha pasado por un proceso médico tedioso. La escucha y la comunicación empiezan desde la primera consulta y en esta se establecerá el vínculo de confianza con el paciente 17.
En muchos casos hay rechazo por parte de los médicos hacia los pacientes, al considerar que están "si mulando" sus síntomas o intentan llamar la atención en su papel de enfermo, por lo que se llega a estigmatizarlos e incluso al maltrato 18-19. Esto surge desde el desconocimiento de la naturaleza involuntaria e inconsciente de los TNF, así como del grado de discapacidad que pueden llegar a generar. Por esta misma razón, con frecuencia los pacientes son dados de alta sin explicación del diagnóstico, pautas de seguimiento o indicaciones para su tratamiento.
Mecanismos fisiopatológicos
Históricamente, los TNF se han atribuido a alteraciones psicológicas o problemas de la conducta 20. El modelo cognitivo integrado de Brown es una teoría psicoanalítica que propone que los TNF se relacionan con las creencias sobre la enfermedad, dado que los pacientes muestran un acoplamiento anormal entre los desencadenantes emocionales y la producción de respuestas conductuales automáticas que, en el caso de las CFD, toman la forma de eventos convulsivos; según esto, los pacientes desconocen la conexión entre el estado emocional que ha actuado como desencadenante y el comportamiento automático disfuncional resultante 21; sin embargo, aunque hasta un tercio de los pacientes tienen antecedente de trauma psicológico o problemas en la regulación emocional y hay una mayor prevalencia de comorbilidades psiquiátricas y estrés, estos factores por sí solos no son suficientes para explicar la génesis de los TNF 22-24.
Las investigaciones por neuroimágenes han encontrado disfunción en redes cerebrales asociadas a la voluntad, la atención, el procesamiento emocional y el control motor 25, lo cual se refleja en una activación distinta de los patrones de conectividad entre la ínsula y las áreas asociativas parietales 26, y es un proceso que ocurre sin pasar por el control consciente 27. Adicionalmente, se han encontrado alteraciones en los centros relacionados con el sentido de agencia (experiencia de ser causante de las acciones propias), lo cual es un proceso de integración/retroalimentación sensoriomotora localizado en la unión temporoparietal (UTP), la corteza prefrontal y el cerebelo. Esto puede explicar la percepción de los síntomas funcionales como involuntarios, a pesar de que exhiban características de origen voluntario como la distractibilidad y la variabilidad 28. También se han encontrado alteraciones en la red de modo por defecto que interviene en la autorrepresentación y la agencia 29.
Se ha planteado que la incapacidad para inhibir resultados conductuales en respuesta a estímulos emocionales resulta de la hiperconectividad disfuncional que se produce entre subregiones de la ínsula y regiones sensoriomotoras, parietales y occipitales 26-27. Estos hallazgos respaldan la idea de que los TNF se producen por alteraciones en los mecanismos cognitivo-emocionales-conductuales que se originan en experiencias de vida adversas o aprendizaje desadaptativo, y pueden ser el resultado de la sinergia de factores biológicos, neuronales y ambientales que se relacionan con anomalías dentro y entre los circuitos cerebrales implicados en la agencia motora, el procesamiento de emociones, la atención, el equilibrio homeo/alostático, la interocepción, la integración multimodal y el control cognitivo/ motor (figura 1), los cuales hacen parte del sistema de inferencia que utiliza el cerebro para el procesamiento predictivo de los estados corporales, la respuesta a las percepciones sensoriomotoras y a otras experiencias conscientes, y cuya disfunción lo hace más propenso a errores que terminan dando lugar a la aparición de síntomas funcionales 30-31.
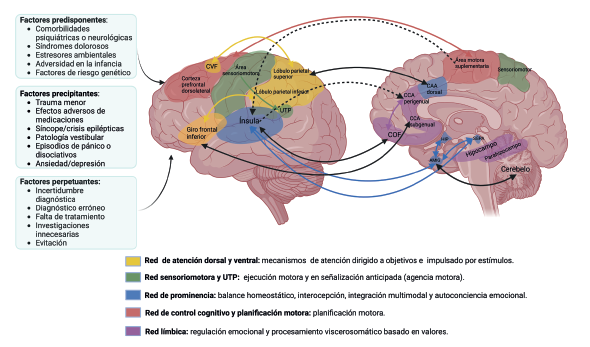
Nota: se muestran algunos circuitos cerebrales que están cobrando importancia en la fisiopatología de los TNF, los factores predisponentes/perpetuantes y el sistema de procesamiento predictivo 32-33. AMIG: amígdala; CCA: corteza cingulada anterior; COF: corteza orbitofrontal; CVF: campos visuales frontales; HIP: hipotálamo; SGPA: sustancia gris periacueductal; UTP: unión temporoparietal.
Fuente: adaptación personal con permiso de 32.
Figura 1 Fisiopatología de los TNF
Diagnóstico y espectro clínico
Los criterios para TNF se han continuado mejorando y recientemente se han detallado en la clasificación DSM-V y CIE-11. En este último se agruparon bajo la categoría de "Trastorno de síntomas neurológicos disociativos".
Los dos pilares del diagnóstico se basan en la inconsistencia y la incongruencia. El primer pilar se refiere a la discrepancia entre el rendimiento voluntario (bajo foco atencional) y el automático, lo cual se puede observar en la variabilidad de los síntomas (cambios en el patrón o severidad a lo largo del tiempo o en diferentes contextos), distractibilidad (cambios al emplear maniobras que redirigen la atención, como tareas cognitivas o ejercicios de complejidad) y maniobras o signos específicos, como el signo de Hoover, que evalúan las respuestas automáticas. Si bien se ha considerado a la sugestionabilidad (respuestas a maniobras provocativas que pueden ser verbales o incluir intervenciones tipo placebo) como un signo de inconsistencia, el uso de esta debe ser bajo el consentimiento previo del paciente. Por su parte, el segundo pilar: la incongruencia, hace referencia a la incompatibilidad "superficial" con enfermedades neurológicas conocidas, las leyes de la anatomía, biología o física; sin embargo, aunque esto se ha utilizado ampliamente como un criterio para TNF, en la actualidad es tema de debate, debido a que puede ser otra forma de hacer un diagnóstico de exclusión, presupone un conocimiento universal de la neurología, la anatomía y la fisiología, y puede llevar al diagnóstico de TNF en condiciones de presentación inusual o "extrañas", que podrían tener otro mecanismo fisiopatológico no descubierto hasta el momento 34.
Aun cuando los datos de la anamnesis pueden ayudar a sospechar el diagnóstico de TNF, estos no son necesarios ni suficientes, por lo que el diagnóstico se debe basar principalmente en demostrar la inconsistencia interna para evitar errores y sobrediagnóstico de TNF (se puede ver los errores frecuentes en la tabla 1). Además, se debe tener cuidado en el diagnóstico de TNF cuando haya sospecha de condiciones neurológicas que puedan tener presentaciones inusuales y con variabilidad temporal, tales como la epilepsia del lóbulo frontal, encefalitis autoinmune, síndrome de persona rígida, demencia frontotemporal, apraxia de las extremidades, marcha distónica, trastornos vestibulares, disquinesia paroxística y parálisis periódica 17,35.
Tabla 1 Aspectos principales en el diagnóstico de los TNF
| Error frecuente | Consideración |
|---|---|
| Considerar cuando un síntoma aparece tras una "situación de estrés" | Casi todas las personas pueden describir "estrés". Además, menos de la mitad de los pacientes con TNF reportan un desencadenante. |
| Diagnosticar sin evidencia positiva | Se debe buscar siempre los signos típicos de TNF. |
| No se debe basar solamente en un solo signo, sino en el cuadro clínico completo. | Pensar que los signos por separado no son totalmente específicos |
| Diagnosticar cuando una presentación clínica es "rara" | Debe haber evidencia objetiva y no es un diagnóstico de exclusión. |
| Sobreestimar la comorbilidad psiquiátrica | La comorbilidad psiquiátrica no debe sugerir el diagnóstico. Está ausente en muchos casos de TNF y es frecuente en otras enfermedades neurológicas. |
| No considerar la comorbilidad neurológica | Es frecuente con otras condiciones neurológicas, especialmente esclerosis múltiple, epilepsia y migraña 36. |
| Descartar el desarrollo de una enfermedad neurológica | En algunos pacientes, como en la enfermedad de Parkinson, puede haber síntomas funcionales en la fase prodrómica 37. |
| No pensar en simulación | Aunque rara, considerarla cuando hay posibles ganancias, presentaciones "demasiado raras'; mentiras o discordancia entre lo reportado y lo visto. |
| Sobrestimar: la belle indifference | Es posible observarla en pacientes con apatía y síntomas que simulan origen funcional como las apraxias. |
Fuente: elaboración propia.
Las manifestaciones clínicas de los TNF son variadas y la forma de demostrar inconsistencia depende del tipo de TNF. A continuación, se describen los principales grupos de síntomas funcionales. Las explicaciones detalladas aparecen en la tabla 2 y la figura 2.
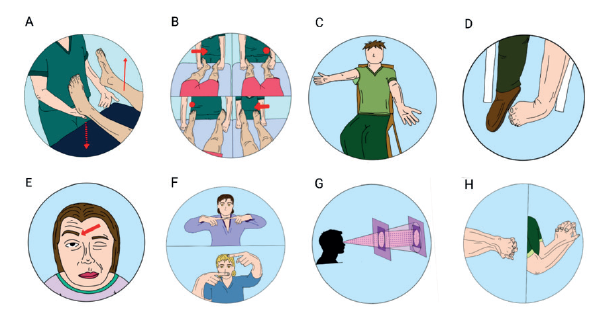
Nota: A. Signo de Hoover. B. Signo del abductor de la cadera. C. Caída sin pronación. D. Postura fija en inversión del tobillo. E. Distonía facial funcional. F. Pruebas de los dedos en ceguera binocular. G. Visión tubular H. Prueba de Bowlus-Currier.
Fuente: elaboración propia.
Figura 2 Algunos signos útiles en el diagnóstico de TNF
Tabla 2 Signos usados comúnmente para el diagnóstico de TNF
| Trastorno }neurológico funcional | Signo | Descripción |
|---|---|---|
| Debilidad de extremidades |
Signo de Hoover Signo del abductor de la cadera Signo del abductor de los dedos Caída de extremidad superior sin pronación |
Debilidad en la extensión de la cadera que mejora con la flexión contrarresistencia de la cadera contralateral. Debilidad en la abducción de la cadera que mejora con la abducción contrarresistencia de la cadera contralateral. Debilidad en la abducción de los dedos de la mano que mejora con la abducción contrarresistencia de los dedos contralaterales. Caída sin pronación de la mano débil al cerrar los ojos y elevar las manos en supinación. |
| Temblor |
Entrenamiento o arrastre Variabilidad de la frecuencia y la amplitud Signo de "golpea al topo" |
Cambio en el patrón del temblor al escuchar música, pedir que siga un ritmo, hacer movimientos de "tapping" contralaterales o con la lengua. Cambios en las características del temblor al ejecutar maniobras de distracción o con movimientos balísticos como la prueba dedo-nariz. Aparición inmediata de un movimiento involuntario en otra parte del cuerpo luego de parar activamente la parte afectada inicialmente. |
| Distonías |
Puño cerrado fijo Tobillo en inversión o flexión plantar del pie sostenida Distonía facial funcional |
El paciente mantiene posturas en flexión de los dedos constantemente (sin afectar la función de pinza de la mano). El paciente mantiene posturas en inversión del tobillo o flexión plantar del pie. Suele acompañarse de dolor. Contracción episódica del platisma u orbicular, con desviación ipsilateral de la mandíbula y la lengua. |
| Parkinsonismo | Signos inconsistentes | Lentificación excesiva sin disminución de la amplitud. Resistencia variable a la movilización pasiva. Velocidad normal en los movimientos espontáneos. |
| Sacudidas y mioclonías | Sacudidas tronculares (belly dance) con movimientos faciales | El paciente sacude el tronco como en la danza del vientre y como parte del mismo acto realiza muecas faciales. |
| Marcha |
Signo de jadeando y resoplando Signo de marcha sobre hielo Debilidad exagerada Otras inconsistencias Otros patrones de marcha sugestivos Test del hombro |
Demostración excesiva de esfuerzo durante la marcha. Lentificación y precaución excesiva, con los brazos abiertos y movimiento excesivo del tronco. Marcha con arrastre del antepié sobre el suelo. Inconsistencias en la fuerza demostrada, la marcha en tándem, la postura sobre un pie, el balanceo, la marcha hacia atrás o al correr. Mantenimiento de posturas poco económicas. Pandeo de la rodilla (knee buckling). Marcha en cuerda de equilibrista (tigthrope). En tijeras (scissoring). Se aplica una leve retropulsión sobre el hombro y se observa una inestabilidad exagerada. |
| Sensitivo |
Prueba de Bowlus-Currier Inconsistencias sensitivas Inconsistencias anatómicas |
Se pide al paciente entrecruzar los dedos con las palmas en pronación y se flexionan y aducen los brazos. Se aprovecha la confusión espacial para evaluar la sensibilidad. Al repetir las pruebas, en los diferentes tipos de sensibilidad, el paciente refiere cambios no consistentes. Distribución no anatómica del déficit sensorial. |
| Ceguera binocular |
Prueba de los dedos y la firma Prueba del espejo Prueba del tambor optocinético Visión en túnel |
Imposibilidad para juntar los dedos con los ojos cerrados o para hacer la firma. Se gira lentamente un espejo frente al paciente y se observa el seguimiento ocular. Se evalúa la aparición de nistagmo optocinético. Defecto visual que se mantiene de igual tamaño a una distancia de 50 cm y 150 cm. |
1. Crisis funcionales/disociativas (CFD)
Son la presentación más frecuente del espectro. Están presentes en el 10-20 % de los casos de eventos paroxísticos referidos a centros de epilepsia y en el 20 % de los pacientes con epilepsia. Se asocian a una peor calidad de vida y cursan con más comorbilidades psiquiátricas 1,41. Es necesario un interrogatorio exhaustivo e, idealmente, registro en video, ya que sus características pueden ser confundidas con las crisis epilépticas, por lo que suelen recibir manejo farmacológico e incluso cuidado intensivo 1,42. En algunos casos es necesario confirmar el diagnóstico con estudio de videotelemetría, particularmente donde la semiología no sea suficiente para distinguir el evento o si hay sospecha de crisis epilépticas del lóbulo frontal 1. En la tabla 3 se ilustran las características semiológicas y su rendimiento diagnóstico.
Tabla 3 Características semiológicas de las crisis funcionales/disociativas
| Característica del evento | Sensibilidad | Especificidad |
|---|---|---|
| Duración mayor a dos minutos | 65 % | 93 % |
| Patrón ictal oscilante (aumento y disminución de intensidad) | 36-90 % | 96-100 % |
| Movimientos asincrónicos de extremidades | 43-96 % | 82-100 % |
| Impulso pélvico | 8-60 % | 88-100 % |
| Susurros en etapa postictal/respuesta motora parcial a la orden del movimiento | 75 % | 100 % |
| Arqueamiento de la espalda | 13 % | 87 % |
| Opistótonos | 6-33 % | 98-100 % |
| Movimientos de la cabeza de lado a lado | 19-70 % | 92-100 % |
| Ojos cerrados | - | 98-100 % |
| Pestañeo | 0-19 % | 88-100 % |
| Llanto | 7-32 % | 98-100 % |
| Ausencia de lesiones en boca y de incontinencia urinaria | 94 % | 41 % |
| Cierre forzado de los ojos | - | 100 % |
| Capacidad de recordar el evento | 50-88 % | 94-100 % |
| Resolución de la crisis con un estímulo | 0-83 % | 77-100 % |
| Característica pos-evento | Sensibilidad | Especificidad |
| Rápida recuperación, sin confusión | 15-73 % | 38-85 % |
| Taquipnea | 3 % | 98 % |
2. Debilidad
Es un motivo frecuente de consulta a urgencias. Los pacientes suelen ser jóvenes sin factores de riesgo cardiovascular. La debilidad suele afectar ambas extremidades de forma unilateral, tiene un inicio súbito, con fluctuaciones del compromiso durante el día y se puede acompañar de dolor y alteración sensitiva parcial o total en la misma distribución 3,38.
Al examen físico no se suelen encontrar alteraciones en los reflejos miotendinosos, en el tono muscular u otros hallazgos objetivos. Además, se deben buscar signos positivos que demuestren la preservación de respuestas motoras automáticas, como el signo de Hoover o del abductor 3,46.
3. TNF motor y de la marcha
Los TNF motores se pueden presentar con aumento del movimiento: temblor, distonía, mioclonías, tics, espasmos, corea, etc.; disminución o pérdida: parkinsonismo, drop attacks (caídas súbitas sin pérdida del estado de conciencia); o alteración de la marcha: astasia (incapacidad para mantener la postura erguida), abasia (incapacidad para la marcha), astasia-abasia (combinación) u otros patrones de marcha característicos 47-49. También puede presentarse en un fenotipo mixto hiperquinético (temblor y tics, distonía y mioclonía).
Se deben evaluar las variaciones del acto motor durante la total atención, bajo distracción y al ejecutar acciones automáticas, así como la demostración de esfuerzo. Estos pacientes son especialmente sensibles a las pruebas de distractibilidad, sugestionabilidad y muestran variabilidad o cambio en el patrón del movimiento 3,49. En casos de duda diagnóstica o sospecha de coexistencia con otro desorden del movimiento, se pueden emplear estudios electrofí-siológicos, especialmente en temblor y mioclonías funcionales.
4. TNF sensitivo
Es frecuente que se presente con otros TNF y menos común como síntoma aislado, por lo que los signos para el diagnóstico diferencial son más limitados. Usualmente es de inicio súbito y unilateral, y en el caso de déficit en un hemicuerpo, se puede encontrar la división precisa del sentido de la vibración en la línea media sobre la frente o el esternón, o la sensación asimétrica de vibración en la cara. En hipoestesia/anestesia de extremidades, se puede demostrar el cambio marcado de sensibilidad al atravesar la línea del hombro o la ingle, o la pérdida de sensibilidad en patrones de compromiso anatómicamente no explicables 39,50.
Los trastornos sensitivos son una manifestación subjetiva, por lo que pueden conllevar a errores diagnósticos, especialmente cuando se presentan aisladamente. Incluso, en algunos casos será prudente descartar compromiso a través de neuroimágenes o pruebas de electrodiagnóstico 35. Finalmente, se puede facilitar el diagnóstico cuando se presentan en conjunto con otros síntomas funcionales motores o de la marcha.
5. TNF cognitivo
Representa el 25 % de los casos referidos a clínica de memoria. Predominan las fallas atencionales o lapsos de memoria para periodos y eventos específicos, los cuales podrían considerarse como normales en la vida diaria. Al interrogatorio, se evidencia inconsistencia interna entre los síntomas autorreportados, las habilidades durante la entrevista, el funcionamiento diario y las pruebas cognitivas, así como discrepancia entre el nivel de preocupación demostrado por el paciente y sus acompañantes 51-53. La mayoría de los pacientes suelen acudir solos y son capaces de dar un relato detallado de sus problemas y del inicio de los síntomas 51,54. Es importante su reconocimiento para evitar clasificarlos como trastorno cognitivo leve y porque su pronóstico es más favorable que en las patologías neurodegenerativas 55-56.
6. TNF visual
Suele coexistir en un 26-53 % de los casos con un trastorno visual primario, especialmente en el caso de síntomas monoculares, por lo que debe hacerse una evaluación cuidadosa.
En los casos de ceguera bilateral, los pacientes refieren pérdida de visión de la periferia de sus campos visuales (visión en túnel) u otros patrones en forma de estrella, cuadrado o trébol, que no son compatibles con una alteración anatómica. El comportamiento y la marcha del paciente pueden dar datos de inconsistencia, como la marcha con movimientos exagerados, el choque desproporcionado contra los objetos y el uso de gafas oscuras sin un trastorno de fotosensibilidad. El diagnóstico se realiza buscando evidencia objetiva de que el paciente ve mejor de lo que refiere y por medio de pruebas que evalúan funciones automáticas, como el reflejo optocinético o funciones propioceptivas no dependientes de la visión 40,57.
7. Mareo perceptivo posicional persistente (MPPP)
Es la patología vestibular crónica más común en pacientes de 30 a 50 años 58-59. Los pacientes pueden experimentar mareos, inestabilidad o vértigo no rotatorio. Las pruebas vestibulares y las imágenes diagnósticas son en general normales, y los sedantes vestibulares no tienen efecto en los síntomas o pueden agravarlos. Su fisiopatología no se conoce por completo, pero se considera que, tras una lesión vestibular, una afectación en la salud o un evento estresante agudo, se produce una dependencia del paciente de las señales visuales y somatosensoriales, la vigilancia del entorno y los cambios posturales 59.
Los pacientes suelen presentar mareo sin vómito, inestabilidad o vértigo no rotatorio sin una provocación específica. Generalmente los síntomas son prolongados, se presentan solamente al mantener la postura vertical (no en el asiento), con los cambios posturales o la exposición a estímulos visuales complejos o en movimiento 59-60.
8. TNF de la voz o el habla
Los pacientes pueden mostrar habla esforzada, disfemia, acento extranjero, alteraciones en la prosodia, habla pueril, afonía/disfonía o mutismo. Sus características pueden ser muy similares a las alteraciones estructurales, pero un examen clínico juicioso ayuda en su correcta diferenciación. Frecuentemente hay otros síntomas de TNF como espasmo facial funcional, exageración de los movimientos faciales o mioclonías funcionales, y pueden coexistir con un compromiso estructural 61.
Comunicación del diagnóstico
El primer acercamiento al paciente es primordial para establecer un nivel de confianza que permita comunicar el diagnóstico. Se necesita un tiempo de consulta prudente para escuchar todos los síntomas, examinar el grado de ansiedad asociado y realizar las pruebas del examen físico que conduzcan al diagnóstico de TNF 15. En algunos centros de referencia se recomienda al menos una hora para la primera consulta y un tiempo prudencial para la consulta de control, con el fin de permitir que el paciente afronte y procese la información 17. La comunicación debe ser clara, intentar resolver los mitos y transmitir seguridad en el diagnóstico para que el paciente lo entienda y acepte 62. Se debe evitar usar expresiones despectivas que minimicen la importancia de la condición o que puedan culpabilizar al paciente. En muchas ocasiones, puede ser terapéutico el solo dar una etiqueta a los síntomas del paciente y explicarle que es una condición frecuente 17,63-64. Algunos sitios en internet como neurosymptoms.org y trastornoneurologicofuncional.com ofrecen material informativo y pueden ser proporcionados al paciente para complementar el proceso educativo y de rehabilitación.
Seguimiento
Idealmente, el seguimiento debe ser hecho por el neurólogo que hizo el diagnóstico inicial. Las consultas de control reforzarán la comunicación, permitirán explicar la naturaleza cambiante de los síntomas, las variaciones día a día, la falta de soluciones rápidas y ayudarán a confrontar cualquier otra barrera al tratamiento 17,65. Una vez se logre entendimiento en estos puntos, se pasará a plantear un plan de rehabilitación 15. En los casos en que pueda haber dudas diagnósticas, se podrá dar espera al resultado de exámenes complementarios y es necesario esperar a que haya la confianza suficiente en el diagnóstico, evaluar el control de comorbilidades psiquiátricas, las expectativas del paciente, el interés por mejorar y otros factores perpetuantes, antes de referir al paciente a otras disciplinas 15,17.
Estrategias para el tratamiento
El pilar del tratamiento es la comunicación con el paciente, el seguimiento y el trabajo multidisciplinario en el que se involucran psicólogos, psiquiatras, terapeutas físicos, ocupacionales y fonoaudiólogos, de acuerdo con las necesidades y los síntomas del paciente.
Se debe intentar dar la oportunidad de recuperación a todos los pacientes, independiente del tiempo de evolución o la presencia de múltiples síntomas funcionales 17, aunque hay que tener cuidado en prometer resultados maravillosos o mejoría total, dado que muchos pacientes pueden no lograrlo 65. Se debe explicar y aclarar a los pacientes que la solución no reside en "ponerle ganas" o "hacer que esté bien"; al contrario, el plantear estrategias de rehabilitación y de seguimiento más realistas puede ser más apropiado. Una vez se ha preparado el terreno, se puede tener la suficiente confianza para que el paciente acepte el rol de la rehabilitación 15,17,66. A continuación, se explican las principales estrategias de rehabilitación.
1. Psicoterapia
Las terapias cognitiva-conductuales (TCC) y terapias psicodinámicas han mostrado resultados favorables sobre los síntomas físicos, salud mental, percepción de bienestar, funcionalidad y uso de recursos cuando se las dirige a los factores involucrados en el desarrollo y mantenimiento del TNF 67. Para ello, es importante individualizar al paciente, identificar los síntomas que lo afectan y conocer su situación biop-sicosocial 65. El ensayo clínico CODES hizo un seguimiento por seis meses a pacientes con CFD que tuvieron atención médica estandarizada, comparado con TCC personalizada para TNF, luego de lo cual se evidenció una mejoría significativa en la angustia, menos síntomas somáticos, menor frecuencia de los episodios y aumento en las escalas de ajuste social y laboral 68.
La TCC se enfoca en identificar cómo el pensamiento afecta los estados emocionales o los comportamientos. Busca reducir los síntomas, desafiar las creencias desadaptativas, revertir la evitación y otras conductas inútiles, como la angustia o la percepción de discapacidad 65. Puede ser también útil para actuar tempranamente sobre los síntomas de ansiedad por la salud 69-70. Para las CFD, la TCC incluye intervenciones educativas, habilidades para controlar las convulsiones y el reconocimiento de los desencadenantes 71.
La terapia psicodinámica se basa en conectar los síntomas con los conflictos y experiencias emocionales e interpersonales. Se busca mejorar la capacidad de reconocer, tolerar y comunicar experiencias difíciles, así como en gestionar los factores estresantes 65. Los estudios clínicos en pacientes con CFD demostraron que en el 26 % de los casos hubo una reducción de las crisis y el 40 % de los pacientes experimentó una reducción del 50 % de sus convulsiones y el uso de servicios de salud 72-73.
2. Fisioterapia
Es particularmente útil en el manejo del TNF motor o de la marcha. El consenso de expertos de Edimburgo enfatizó la necesidad de una evaluación completa de todos los síntomas experimentados (dolor, fatiga, etc.) y sus implicaciones en la vida cotidiana 74. El pilar de la rehabilitación está en lograr desviar la atención del paciente y evitar que se realicen movimientos erróneos bajo control voluntario. Esto se hace por medio de ejercicios con funciones automáticas (caminar, correr, bailar), con elementos de distracción (caminar mientras se hace rebotar una pelota, aplaudir o concentrarse en un problema matemático), o con ayudas (rueda de caminar), mientras que la intensidad se va escalando para añadir movimientos más complejos y novedosos (caminar hacia atrás). Otras técnicas de distracción, como la retroalimentación visual (moverse frente a un espejo o grabarse), sirven para redirigir la atención del seguimiento de las sensaciones corporales 37. Un estudio piloto con este tipo de fisioterapia de forma intensiva por una semana mostró una mejoría del 72 % a los seis meses en el grupo de intervención, comparado con un 28 % en el grupo de fisioterapia estándar 75.
3. Terapia ocupacional
Existe también un consenso para la terapia ocupacional en TNF 76. Se prioriza el reentrenamiento del movimiento normal, el restablecimiento de la rutina del trabajo y del ocio, la reintroducción gradual de las actividades diarias, a la vez que se busca eliminar o reducir la dependencia de otras actividades improductivas 76.
4. Terapia del lenguaje, el habla y vestibular
Se busca restaurar los patrones normales del habla, la respiración y de la deglución 77. En los pacientes con MPPP, la terapia de rehabilitación vestibular es bien tolerada y ha mostrado una mejoría significativa 59.
5. Tratamiento farmacológico
El solo tratamiento con psicofármacos no ha demostrado eficacia y se debe evitar caer en polifarmacia 78. El manejo farmacológico está indicado para el tratamiento de trastornos psiquiátricos comórbidos, como depresión, ansiedad, trastorno obsesivo-compulsivo, así como para el dolor 12,74.
En el MPPP son útiles los inhibidores de la recaptación de serotonina e inhibidores de la recaptación de serotonina y norepinefrina 59.
Pronóstico
Los TNF tienen un pronóstico igual o peor que otras condiciones neurológicas. Aunque en muchos pacientes se ha considerado que en algún momento los síntomas funcionales mejorarán y desaparecerán, este no es siempre el caso y algunos pacientes pueden persistir con un alto grado de discapacidad. Entre los factores de buen pronóstico se encuentra la aceptación del diagnóstico, evolución corta, ausencia de comorbilidad psiquiátrica, dolor o ganancia secundaria; mientras que otros factores como la poca comprensión del diagnóstico, trastorno de personalidad y retraso del tratamiento podrían ser factores de mal pronóstico 79.
Conclusiones
Los TNF son un grupo heterogéneo de síntomas con signos característicos que hacen posible su diagnóstico con un gran margen de seguridad. A pesar de su heterogeneidad, comparten mecanismos fisiopatológicos similares que residen en el funcionamiento de las redes neuronales, la capacidad de procesamiento predictivo del cerebro, en la contribución de las vivencias personales y mecanismos adaptativos. Es fundamental para los neurólogos entender que no es posible separar la mente y el cerebro en un mismo enfermo, y esto no debe ser motivo de frustración, sino una oportunidad para mejorar el diagnóstico de TNF o ponerlo en duda, dar respuestas a pacientes que llevan largas jornadas buscándolas, mantener un seguimiento cercano y establecer estrategias de tratamiento.















