Introducción
Las enfermedades autoinmunes/reumatológicas a menudo comprometen múltiples órganos, entre ellos, las meninges, el encéfalo, la médula espinal, los nervios craneales y los periféricos. El compromiso neurológico es de alta relevancia en las distintas patologías reumatológicas, debido a su impacto en términos de morbimortalidad. Un ejemplo destacado es el lupus eritematoso sistémico (LES), cuya afectación al sistema nervioso se conoce como lupus neuropsiquiátrico. Esta condición puede comprometer tanto el sistema nervioso central como al periférico de diversas maneras, siendo las manifestaciones más conocidas el estatus epiléptico, las convulsiones, la mielitis transversa y la disfunción cognitiva. Los síntomas del lupus neuropsiquiátrico pueden aparecer en cualquier etapa del curso del LES. La frecuencia de estas manifestaciones ha aumentado debido a su detección temprana y al desarrollo de nuevas herramientas de identificación, como biomarcadores específicos. En este contexto, el estatus epiléptico y la mielitis transversa presentan una prevalencia del 1-2 %, mientras que la disfunción cognitiva afecta casi al 38 % de los pacientes 1-4. En otras patologías reumáticas como Behçet y sarcoidosis, la prevalencia del compromiso neurológico es un poco más baja, estando en el 10 % 5-6.
Las manifestaciones neurológicas pueden ser el síntoma inicial que lleve al diagnóstico de una enfermedad autoinmune sistémica, o pueden presentarse en una enfermedad sistémica activa o inactiva. Las manifestaciones en el sistema nervioso central están relacionadas con la inflamación de las meninges o el parénquima cerebral y pueden indicar la actividad de enfermedades reumáticas autoinmunes, como el LES, el síndrome de Sjögren, la artritis reumatoide y la vasculitis, entre otras. Estas condiciones pueden presentar síntomas como accidente cerebrovascular, meningoencefalitis, meningitis, mielopatías, psicosis, corea, trastornos convulsivos y diversas formas de cefalea, entre otros 7.
Su presentación puede asociarse con otros síndromes neurológicos distintos, lo que complica aún más su diagnóstico y clasificación. En muchos casos, se requiere de un reconocimiento rápido y el inicio del tratamiento para prevenir la disfunción neurológica permanente o la progresión de la enfermedad. Por ello, es importante conocer las terapias disponibles para el manejo de dichas manifestaciones y, de este modo, evitar las complicaciones mencionadas.
Al tener en cuenta los puntos anteriores, se decidió realizar esta revisión panorámica, cuyo objetivo fue describir las principales características (farmaco-cinética, farmacodinamia, dosis, eventos adversos, monitoreo) de los principales medicamentos utilizados en las patologías neurorreumáticas.
Metodología
Para la revisión panorámica, se realizó una búsqueda ampliada de la literatura en las diferentes bases de datos (Pubmed, Cochrane, BVS) y en literatura gris, incluyendo artículos publicados hasta diciembre de 2022 y limitada a los idiomas inglés y español, sin límites al tipo de publicación.
Se utilizaron los siguientes términos de búsqueda relacionados: "cyclophosphamide", "immunoglobulin", "rituximab", "mycophenolate", "azathioprine", "neurologic manifestations", "rheumatic diseases", "rheumatoid arthritis", "systemic sclerosis", "systemic lupus", "behcet", "sarcoidosis" y "vasculitis".
Dos revisores realizaron la selección de los artículos relacionados con el tema mediante el aplicativo Rayyan® y un tercer revisor aclaró los desacuerdos, se descargaron los artículos incluidos, con extracción posterior de los datos en una base creada en Excel®, evaluando como principales aspectos: farmacociné-tica, farmacodinamia (figura 1), dosis de los medicamentos, eventos adversos (figura 2), monitoreo de la terapia (figura 3) e indicaciones en patologías neu-rorreumatológicas.
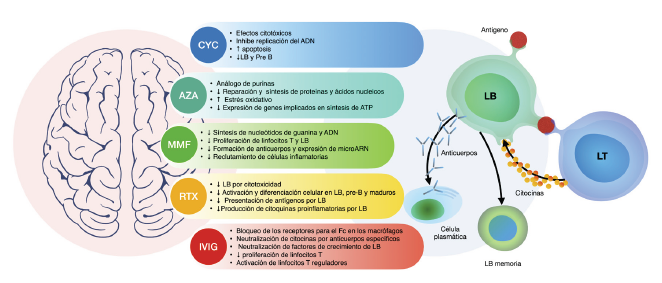
Nota: se presentan los principales mecanismos de acción sobre el sistema inmune de los cinco medicamentos. ADN: ácido desoxirribonucleico; ARN: ácido ribonucleico; ATP: adenosín trifosfato; AZA: azatioprina; CYC (siglas en inglés): ciclofosfamida; IVIG (siglas en inglés): inmunoglobulina intravenosa; LB: linfocito B; LT: linfocito T; MMF: micofenolato mo-fetil y RTX: rituximab; Pre-B: estadio de la célula dentro del proceso de la diferenciación hacia linfocito B, previo a la célula B inmadura; Fc: región constante de la fracción cristalizable (del inglés fragment crystallizable) de los anticuerpos.
Fuente: elaboración propia.
Figura 1 Mecanismos de acción
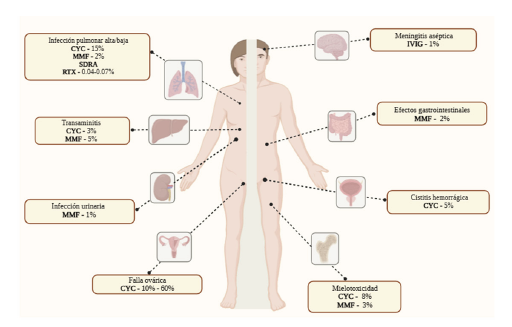
Nota: en la figura 2 se presenta el porcentaje aproximado, según la literatura, de las reacciones adversas más frecuentes relacionadas al uso de inmunosupresores en el manejo de manifestaciones neurológicas en pacientes con enfermedades reumáticas. CYC (siglas en inglés): ciclofosfamida; IVIG (siglas en inglés): inmunoglobulina intravenosa; MMF: micofenolato mofetil; RTX: rituximab; SDRA: síndrome de dificultad respiratoria aguda.
Figura 2 Reacciones adversas más frecuentes según órgano afectado
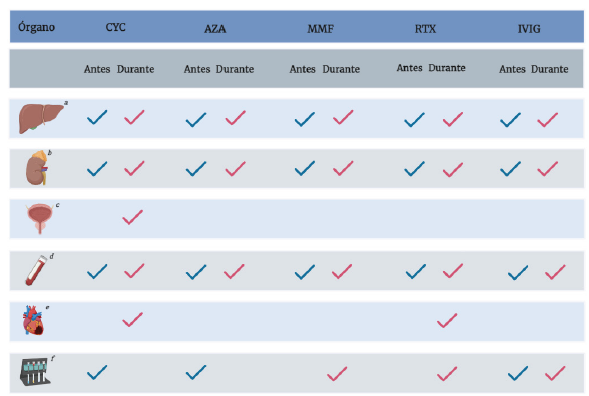
Nota: la figura 3 muestra los exámenes de laboratorio que deben realizarse tanto antes como durante la terapia farmacológica. Cada marca de verificación indica los exámenes que deben solicitarse, siendo de color azul para los laboratorios previos al inicio del tratamiento y de color rojo para aquellos que se deben realizar durante la terapia farmacológica: a: transami-nasas (AST/ALT); b: FR (creatinina, BUN); c: uroanálisis; d: cuadro hemático; e: ECG; f: otros laboratorios.
ALT: alanina aminotransferasa; AST: aspartato aminotransferasa; AZA: azatioprina; BUN (siglas en inglés): nitrógeno ureico en sangre; CH: cuadro hemático; CYC (siglas en inglés): ciclofosfamida; ECG: electrocardiograma; ECOTT: ecocardiograma transto-rácico; ESP: extendido de sangre periférica; FR: función renal; IVIG (siglas en inglés): inmunoglobulina intravenosa; LDH: lactato deshidrogenasa; MMF: micofenolato mofetil; RTX: rituximab; TPMT: tiopurina metiltransferasa; VHB: virus de la hepatitis B.
CYC antes: CH 10-14 días antes de la dosis. CYC durante: CH, FR cada 2-4 semanas. Transaminasas y uroanálisis mensual. Cistoscopia en caso de hematuria. ECG y ECOTT en antecedentes de enfermedad cardiaca.
AZA antes: medición de TPMT antes del tratamiento (solo si es posible realizarlo). AZA durante: CH semanal por 15 semanas, luego cada 3 meses. FR cada 3-4 meses. Transaminasas cada 3-4 meses.
MMF antes: CH, FR y transaminasas previo al inicio. MMF durante: CH cada 2 semanas el primer mes, luego mensual por 3 meses. FR cada 2 semanas en el primer mes, luego mensual por 3 meses. Transaminasas cada 2 semanas en el primer mes, luego mensual por 3 meses. Para todos los casos, si la dosis es constante cada 2 meses. Prueba de embarazo en edad fértil.
RTX antes: determinar los niveles séricos de inmunoglobulina (especialmente en sospecha de hipogammaglobulinemia). RTX durante: CH cada 2-4 meses. FR: transaminasas (solo en casos de riesgo de reactivación de VHB). Monitoreo cardiaco en pacientes con antecedentes de enfermedad cardiaca.
IVIG antes: CH, ESP y LDH (en grupos sanguíneos de riesgo). FR y electrolíticos (sodio y potasio). Transaminasas y bilirrubinas. Niveles séricos de todas las IG. IVIG durante: CH, ESP, LDH y Coombs 12-14 horas después de infusión (en grupos sanguíneos de riesgo). FR y electrolitos. Transaminasas 12-24 horas posinfusión.
Fuente: adaptado de 19-21,47,49,56,62,65-66,73.
Figura 3 Monitoreo del tratamiento
Resultados
Ciclofosfamida
La ciclofosfamida (CYC, según sus siglas en inglés) es un agente antineoplásico e inmunosupresor derivado de las mostazas nitrogenadas y perteneciente a los fármacos alquilantes. Es un profármaco que se convierte en metabolitos citotóxicos alquilantes mediante el sistema de oxidasas mixtas P-450-de-pendientes. Se metaboliza en su forma activa principalmente en el hígado y, en menor medida, en otros órganos.
En enfermedades autoinmunes, la CYC muestra eficacia al actuar sobre las células linfoides sensibles, especialmente durante la fase primaria de división celular. Las células B son más sensibles que las células T cuando el fármaco se administra antes de la inmunización o en el momento de la respuesta al antígeno.
La administración temprana inactiva las células precursoras y reduce el número de células B, mientras que la administración posterior a la inmunización elimina las células B que se dividen en respuesta al antígeno. Además, la CYC inhibe las células Th2 y promueve la respuesta citotóxica de las células Th1, lo que explica el incremento observado en las respuestas inmunitarias mediadas por células después del uso de este medicamento.
Gracias a sus propiedades inmunomoduladoras, se ha utilizado en condiciones como la granulomatosis con poliangeitis, especialmente con compromiso por paquimeningitis hipertrófica (principal síntoma: cefalea), vasculitis del sistema nervioso central (SNC) (generalmente presentación con compromiso motor) y compromiso periférico por mononeuritis múltiple 8; artritis reumatoide, cuando se asocia a meningitis aséptica (principalmente en pacientes con enfermedad establecida, con enfermedad articular quiescente, presentándose con cefalea, convulsiones o déficit focal neurológico) y vasculitis de SNC 9, LES (compromiso por psicosis, estado confusional agudo desmielinizantes (mielitis/neuritis óptica, polineuropatías), compromiso axonal, neuropatías craneales, vasculitis del SNC y mononeuritis múltiple), entre otras patologías autoinmunes. La CYC también se utiliza en la preparación de pacientes receptores de trasplantes de médula ósea para prevenir el rechazo del huésped 10-11.
Una característica destacada de este medicamento es que las soluciones reconstituidas de CYC se pueden mezclar con 50-150 ml de dextrosa al 5 %, solución salina al 0,45 % o al 0,9 %, o lactato de Ringer para su administración. Además, la CYC se encuentra inactiva al ser administrada, lo que reduce el riesgo de infiltración subcutánea 12-18.
Farmacodinamia
La CYC ejerce efectos citotóxicos mediante la formación de enlaces covalentes en grupos alquilo del ADN, lo que lleva a la formación de entrecruzamientos entre las cadenas de ADN. Esto resulta en fragmentos de ADN resistentes a la desnaturalización, inhibiendo finalmente la replicación del ADN y desencadenando apoptosis 19-22.
También tiene efectos específicos en la respuesta inmunitaria, incluyendo la disminución de linfocitos en sangre periférica y tejidos, así como la reducción de la producción de IL-1 y TNF. Además, influye en la activación y diferenciación de las células B, tanto dependientes como independientes de las células T.
Farmacocinética
La CYC se absorbe rápidamente por vía oral y no muestra diferencias de eficacia frente a la administración intravenosa. Su metabolismo principal ocurre en el hígado, generando 4-hidroxiciclofosfamida y alofosfamida, que producen fosforamida mostaza (metabolito activo) y acroleína (tóxica para la vejiga). La acroleína se detecta en la orina hasta 24 horas tras la administración, donde la respuesta terapéutica y la toxicidad pueden variar según los polimorfismos genéticos. Los metabolitos alcanzan varios tejidos, incluyendo el cerebro, cruzan la barrera placentaria y están presentes en pequeñas cantidades en la leche materna. La vida media es de 6,5 horas, y su eliminación renal ocurre en 48 horas 13-18 (tabla 1).
Tabla 1 Indicaciones y dosificación de ciclofosfamida
| Indicación | Manifestaciones clínicas neurológicas | Protocolo | Dosificación | Consideraciones en el uso del medicamentod | ||
|---|---|---|---|---|---|---|
| Lupus neurop- siquiátrico | Psicosis Estado confusional agudo Des- mielinizantes (mielitis/neuritis óptica, polineuropatías) | Protocolo NIH 23 | Función renal normal Dosis inicial: 500- 750 mg/m² |
Infusión intermitente con seis infusiones mensuales. Ajuste posterior según respuesta y nadir de glóbulos blancos. El punto más bajo del recuento de linfocitos suele ser el día 7 y el del recuento de granulocitos el día 14. Si el nadir de leucocitos después de la primera administración es <3500/mm3 o el recuento absoluto de neutrófilos es <1500/mm3, la dosis en la siguiente perfusión debe reducirse entre un 20 % y un 25 %. |
||
| Compromiso axonal Neuropatías craneales a Vasculitis del SNC Mononeuritis múltiple | Pacientes con alto riesgo de infección o adultos mayores (>70 años o TFG <40 | |||||
| Síndrome de Sjögren |
Mononeuritis múltiple Desmielinizantes (mielitis/neuritis óptica) Vasculitis del SNC |
ml/min) Reducción de la dosis a: 500 mg/ m² | ||||
| Angeítis primaria del SNC | Vasculitis del SNC |
Ajuste por función renal Reducción de la dosis: 30% si la TFG es <30 ml/ min y reducción del 50 % si la TFG es <10 ml/ min. |
||||
| Artritis reumatoide | Meningitis reumatoide | |||||
| Neuro-Behçet |
Lesiones focales parenquimatosas Encefalitis/vasculitis de vasos medianos, uveítis (severas y refractarias) |
|||||
| Vasculitis sistémica | Paquimeningitis hipertrófica Vasculitis del SNC | Esquema CYCLOPS 24 |
Función renal normal Dosis inicial: 15 |
Ajuste según función renal en administración oral b,c | ||
| Neurosar- coidosis | Paquimeningitis hipertrófica Vasculitis del SNC | mg/kg cada dos semanas (prim- eras tres dosis) y luego cada tres semanas (de tres a seis meses) | ||||
| Artritis reumtoide | Vasculitis del SNC | Pacientes >60 años | Edad | Creatinina (de 1,6 a 3,3 mg/dl) | Creatinina (de 3,3 a 5,6 mg/dl) | |
| Ajuste de dosis: se ajusta el 25 % | <60 | 15 mg/kg/ pulso | 12,5 mg/kg/ pulso | |||
| Pacientes >75 años | >60 y <70 | 12,5 mg/kg/ pulso | 10 mg/kg/ pulso | |||
| Ajuste de dosis: se ajusta el 50 % | >70 | 10 mg/kg/ pulso | 7,5 mg/kg/ pulso | |||
Nota: a: sin respuesta a corticoides; b: en pacientes obesos ajustar dosis por peso ideal, no por el peso real del paciente; c: oral 1,5 mg/ kg-2 mg/kg; d: ver la figura 4 sobre inmunización y tamizaje; SNC: sistema nervioso central; TFG: tasa de filtración glomerular; Kg: kilogramo; mg: miligramo.
Azatioprina
La azatioprina (AZA) es un profármaco introducido en 1960, inicialmente como inmunosupresor en el contexto de trasplante de órganos. Junto con su metabolito, se consideran la 6- mercaptopurina (6-MP) y los medicamentos tiopurínicos, los cuales son inmunosupresores que se utilizan ampliamente para tratar enfermedades autoinmunes, algunas formas de cáncer y prevenir el rechazo de trasplantes de órganos 39-41.
Farmacodinamia
El mecanismo de acción se explica por su acción como análogo de las purinas. Los 6-TGN se unen al ADN o ARN, generando la ruptura de las cadenas, inhibiendo el mecanismo de reparación e interfiriendo con la síntesis de novo de proteínas y ácidos nucleicos. Se ha sugerido que también puede inhibir el interferón y y la maduración y proliferación de los linfocitos T y B se ve impedida, lo que aumenta la apoptosis de estas células. Además, se incorpora al ADN mitocondrial, inhibiendo su replicación y ocasionando alteraciones en la expresión de genes implicados en la biosíntesis de ATP. Por último, se ha observado en ratones que origina alteraciones en la expresión de genes relacionados con el metabolismo lipídico, la respuesta inflamatoria, el estrés oxidativo y la muerte celular 42.
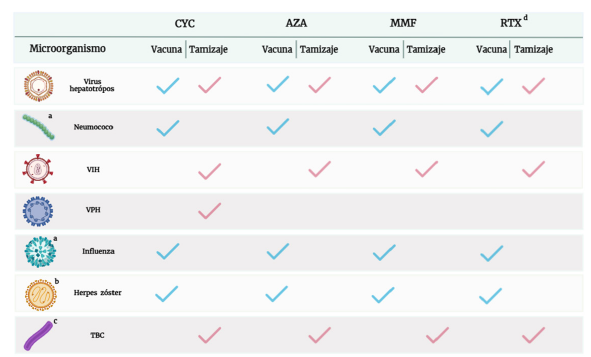
Nota: la figura ilustra tanto el tamizaje microbiológico que debe realizarse al momento de prescribir medicamentos, como las indicaciones de vacunación según el fármaco seleccionado. Cada marca de verificación frente al agente microbiológico indica el tamizaje o vacunación a realizar, siendo de color rojo para tamizaje y de color azul para la vacunación. a: vacunación para influenza y neumococo para todos sin importar edad (se recomienda iniciar con PCV13 y ocho semanas después PPSV23), b: vacuna recombinante en mayores de 18 años para todos los medicamentos, si es vacuna viva atenuada, administrar según tiempos indicados, c: TBC latente y activa, d: realizar tamizaje de otras enfermedades infecciosas según sospecha clínica y particularidades geográficas.
AZA: azatioprina; CYC (siglas en inglés): ciclofosfamida; CYC IV (siglas en inglés): ciclofosfamida intravenosa; IGIV: inmunoglobulina intravenosa; MMF: micofenolato mofetil; RTX: rituximab; TBC: tuberculosis; VIH: virus de inmunodeficiencia humana; VPH: virus del papiloma humano.
Evitar vacunas vivas atenuadas en lo posible. Si es necesario administrarlas, se debe tener en cuenta: AZA / MMF / CYC IV: pausar el medicamento cuatro semanas antes de la vacunación o esperar cuatro semanas para reiniciar el medicamento posterior a la vacunación; RTX/ IGIV: colocar vacunación seis meses posterior a la última dosis o un mes antes de nueva dosis de RTX.
Figura 4 Tamizaje e inmunización
Farmacocinética
Su biodisponibilidad oral es variable, entre 27 % y 83 %. Esta se calcula a partir de la medición de su metabolito, 6-MP, dado que la AZA es indetectable después de su administración. Al ser una prodroga, requiere ser metabolizada para ejercer sus efectos citotóxicos. Esta acción se lleva a cabo principalmente en el hígado, aunque también puede ocurrir en la pared intestinal y en la membrana eritrocitaria. El 90 % de la AZA sufre una transformación no enzimática a 6-MP y 1-metil-4-nitro-5-tioimidazol. Por otro lado, el 10 % se escinde a otros productos, como hipoxantina y S-metil-4-nitro-5-tioimidazol. Estas conversiones son mediadas por glutatión 39-41.
La 6-mercaptopurina (6-MP) es metabolizada principalmente por tres enzimas: xantina oxidasa, tio-purina S-metiltransferasa (TPMT) e hipoxantina fosforribosiltransferasa (HPRT). La xantina oxidasa transforma la 6-MP en el metabolito inactivo ácido-6-tiúrico (6-TUA), mientras que la TPMT la convierte en 6-metilmercaptopurina (6-MMP), también inactiva. La HPRT convierte la 6-MP en 6-tioguanina nucleótido (6-TGN), el metabolito activo con efecto inmunológico. Los polimorfismos en TPMT pueden aumentar la producción de 6-MMP, lo que incrementa la toxicidad y reduce la formación de 6-TGN, disminuyendo así su eficacia. La 6-MP tiene un volumen de distribución de 0,1-1,7 l/kg, una baja unión a proteínas (20-30 %) y una vida media de 1-2 horas, siendo eliminada principalmente por la orina y, en menor medida, por las heces 43-48 (tabla 2).
Tabla 2 Indicaciones y dosificación de la azatioprina
| Indicación | Dosis | Consideraciones Generales a |
|---|---|---|
| Espectro de neuromielitis óptica 49) (compromiso de la agudeza visual, debilidad bilateral de miembros superiores e inferiores dependiendo del sitio de afectación medular, compromiso sensitivo y disfunción esfinteriana, entre otros) 50 | Dosis: 2-3 mg/kg/día por 6-12 meses | En general se debe comenzar a 1 mg/kg/día y aumentar la dosis gradualmente cada 2-4 semanas hasta llegar a 2-2,5 (dosis estándar) o 3 mg/kg/día |
| Lupus neuropsiquiátrico 51 Es frecuentemente usada como terapia de mantenimiento (meningitis aséptica, neuropatías periféricas y craneales, y psicosis) | Dosis estándar | |
| Neuro-Behçet 52 Compromiso agudo parenquimatoso no severo (síndrome meníngeo subagudo, seguido de síntomas de afectación del tronco encefálico, la médula espinal o los hemisferios cerebrales) 53 | Dosis estándar | |
|
|
Dosis estándar |
Nota: a: ver la figura 4 sobre inmunización y tamizaje; Kg: kilogramo; mg: miligramo.
Micofenolato
El micofenolato mofetil (MMF) es una prodroga del ácido micofenólico (MFA), descrita en el año 1913, con propiedades antibióticas, antivirales y antiinflamatorias. El uso del MFA en el tratamiento de trastornos inmunomediados data desde finales de la década de 1970, mostrando eficacia en el tratamiento de la psoriasis y, posteriormente, se comenzó a usar en otras patologías autoinmunes, así como en trasplantes 58.
Farmacodinamia
El MFA se une reversiblemente a la deshidrogenasa monofosfato (IMP), una enzima que convierte la inosina monofosfato en guanosina monofosfato. Esta unión inhibe la vía de formación de nucleótidos de guanina de novo, favoreciendo su disminución y, por lo tanto, la reducción de la síntesis de ADN. Además, disminuye la proliferación de linfocitos T y B, la formación de anticuerpos y la expresión de microARN. Por otro lado, reduce la expresión de selectinas, suprimiendo así el reclutamiento de células hacia los sitios de inflamación 40,58-59.
Farmacocinética
El MMF mejora la biodisponibilidad, alcanzando un 94 % tras su absorción en el tracto gastrointestinal. Se convierte rápidamente en MFA por acción de esterasas plasmáticas. Aproximadamente, el 40-60 % del MFA experimenta una circulación enterohepática y se metaboliza en el hígado a ácido micofenólico glucurónido fenólico (MPAG, mycophenolic acid phenolic glucuronide, en inglés), un metabolito inactivo. El MFA y el MPAG se unen principalmente a la albúmina (97 % y 82 %, respectivamente). Las for mas oral e intravenosa de MMF son equivalentes en biodisponibilidad y el MMF es tan efectivo y seguro como el micofenolato sódico. Su vida media inicial es de 1,5 horas, con una eliminación que ocurre en 1218 horas, excretándose principalmente por la orina (90 %) y en menor proporción por las heces (40, 5859) (tabla 3).
Tabla 3 Indicaciones y dosificación del micofenolato mofetil*
| Indicación | Dosis | Consideraciones Generales a |
|---|---|---|
| Espectro de neuromielitis óptica | Dosis: 500 mg/día las primeras dos semanas y luego continuar a 1 gr/día |
Dosificación Ácido micofenólico: 720 mg cada 12 horas Micofenolato mofetilo: comenzar con 250-500 mg cada 12 horas, aumentando cada dos semanas hasta la dosis objetivo; la dosis máxima común en estudios es de 2 g/día 58. |
| Angiitis primaria del SNC 60 Presentación más común: cefalea y compromiso cognitivo, seguidos por hemiparesia y déficits neurológicos focales. Sospechar en contexto de isquemia cerebral recurrente o infarto en múltiples territorios vasculares sin factores de riesgo 61. |
Usado como terapia de mantenimiento Dosis: de 1 a 2 g/ día. |
|
| Miopatías inflamatorias 62 Principalmente se presenta con pérdida de fuerza de músculos proximales (en el caso de cuerpo de inclusión, es asimétrica, tanto distal con proximal), puede tener compromiso articular, pulmonar y en piel 63. |
El uso es limitado. Se reserva para casos refractarios Dosis: de 1,5 a 2 g/día |
Consumir las cápsulas con abundante agua. Se pueden consumir con o sin alimentos. |
| Otras patologías neurorreumatológicas Neurosarcoidosis y manifestaciones neurológicas de la enfermedad de Behçet. | La evidencia está basada principalmente en reportes de caso. |
Nota: a: ver la figura 4 sobre inmunización y tamizaje. SNC: sistema nervioso central, Kg: kilogramo, g: gramo, mg: miligramo.
Rituximab
El rituximab (RTX) es un anticuerpo monoclonal anti-CD20, utilizado en enfermedades linfoproliferativas y autoinmunes 67. Su aplicación puede ser intravenosa (IV) o subcutánea; en nuestro medio, principalmente se utiliza por vía intravenosa. Requiere diluyentes específicos, premedicación y un plan de vigilancia para detectar y manejar posibles reacciones adversas asociadas a su mecanismo de acción, lo que puede requerir ajustes de dosis o la suspensión del tratamiento 68-69.
Farmacodinamia
El rituximab (RTX), un anticuerpo monoclonal anti-CD20, se une al antígeno CD20, que regula las etapas iniciales de activación y diferenciación celular en linfocitos B, pre-B y maduros, a través de su componente Fab, mientras que la región constante de la fracción cristalizable (Fc, del inglés fragment crystallizable) activa las funciones inmunitarias para destruir las células B. El RTX promueve la lisis de células B por citotoxicidad dependiente del complemento y de anticuerpos, y puede inducir la liberación de cito-cinas como TNF-α e IL-6, lo que se asocia con efectos adversos durante la infusión 70.
Farmacocinética
El RTX es un medicamento que se administra únicamente por vía parenteral debido a su baja biodisponibilidad oral 71. Se sugiere premedicar y administrar diluido con solución salina isotónica o dextrosa al 5 %. El metabolismo del RTX ocurre mediante la proteólisis enzimática intracelular, seguida de la endocitosis por parte del sistema reticuloendotelial 72. En cuanto a la distribución, el RTX tiene un volumen de distribución de 9,6 l, lo que implica una distribución extravascular en los tejidos, excepto en el SNC, donde está limitado por la barrera hematoencefálica 71. El RTX tiene una vida media de eliminación prolongada, aproximadamente de tres semanas.
La unión del anticuerpo al antígeno CD20 desempeña un papel fundamental en la determinación de la velocidad y el alcance de la distribución y eliminación del anticuerpo 71. La eliminación total del RTX se da mediante la internalización mediada por el efecto en la diana específica, también se puede dar por la endocitosis y proteólisis enzimática en el sistema reticuloendotelial 71 (tabla 4).
Tabla 4 Indicaciones y dosificación del rituximab*
Nota: SNC: sistema nervioso central; LES: lupus eritematoso sistémico; ANCA: anticuerpos anticitoplasma de neutrófilos; SAF: síndrome antifosfolípidos; IV: intravenoso; mg: miligramo; h: hora; VO: vía oral; a: ver la figura 4 sobre inmunización y tamizaje.
Fuente: adaptado de 73.
Inmunoglobulina
La inmunoglobulina G (IgG) policlonal agrupada del suero de miles de donantes, administrada por vía intravenosa (inmunoglobulina intravenosa o IVIG, según sus siglas en inglés), se utiliza como terapia de reemplazo para pacientes que carecen de inmunoglobulinas o como agente antiinflamatorio e inmuno-modulador en el tratamiento de varias enfermedades autoinmunes 74-75.
Farmacodinamia
La IVIG tiene múltiples mecanismos de acción que contribuyen a sus efectos terapéuticos. Estos incluyen el bloqueo de los receptores para el Fc en los macrófagos del sistema reticuloendotelial en el hígado y bazo, el restablecimiento del complejo idio-tipo/antidiotípico, la supresión o neutralización de citocinas por anticuerpos específicos presentes en las IVIG, el bloqueo de la unión de moléculas en los leucocitos al endotelio vascular y la inhibición de la captación de complemento en los tejidos diana 76,77.
Las IVIG neutralizan toxinas, bloquean o inducen apoptosis y saturan receptores FcRn para eliminar autoanticuerpos. También promueven la expresión de receptores Fcy en macrófagos, neutralizan factores de crecimiento de linfocitos B, inhiben la proliferación de linfocitos T y activan linfocitos T reguladores 76-78.
Igualmente, las IVIG pueden fomentar la vía de la COX-2 a través del aumento de la PGE2 derivada de las células dendríticas 72.
Farmacocinética
Al administrar IVIG, su concentración alcanza el punto máximo en cuestión de minutos. La vida media es de aproximadamente de 21 a 30 días, lo que permite que las infusiones se repitan cada tres a cuatro semanas. Además, se cataboliza siguiendo una cinética de primer orden. Tras la administración, durante los siguientes dos o tres días, el nivel sérico de IgG disminuye aproximadamente a la mitad, a medida que se distribuye en el volumen total del líquido extracelular 76,79 (tabla 5).
Tabla 5 Indicaciones y dosificación de la inmunoglobulina*
| Indicación | Dosificación | Consideraciones a |
|---|---|---|
|
|
|
Si tiene antecedente de reacciones con la infusión, se debe realizar premedicación con analgésicos, AINE, antihistamínicos o GC intravenosos. |
|
| ||
| Accidente cerebrovascular en SAF 82. | ||
| Angiitis del SNC 83. |
Nota: IV: intravenoso; SC: subcutâneo; SNC: sistema nervioso central; AINE: antiinflamatorio no esteroideo; GC: glucocorticoides; SAF: síndrome antifosfolípidos; SNC: sistema nervioso central; mg: miligramo; Kg: kilogramo; a: ver la figura 4 sobre inmunización y tamizaje.
Discusión y conclusiones
Las afecciones neurológicas ocasionadas por enfermedades reumatológicas son frecuentes y tienen un gran impacto, tanto en la morbilidad como en la mortalidad de los pacientes. El LES puede producir compromiso neurológico hasta en un 20-40 % de los pacientes, como vasculitis, lo que genera finalmente diferentes manifestaciones de la enfermedad cerebrovascular 1. De manera similar, pero con menor prevalencia, otras enfermedades autoinmunes como la enfermedad de Behçet y la sarcoidosis también pueden causar afecciones neurológicas 5-6.
Actualmente, existen varias opciones farmacológicas para el manejo del compromiso neurológico de las patologías reumáticas, tales como: CYC, AZA, MMF, RTC e IGIV. Es importante conocer a fondo los contextos farmacológicos de estos tratamientos, como la farmacocinética, farmacodinamia, indicaciones, dosis, entre otros.
La CYC es un agente alquilante utilizado en el tratamiento de afecciones neurológicas asociadas a enfermedades como el LES, el síndrome de Sjögren, la sarcoidosis y la enfermedad de Behçet. Forma parte de esquemas terapéuticos como el NIH y el CYCLOPS, y entre sus efectos adversos se incluyen la falla ovárica, la reducción del conteo de espermatozoides, así como un mayor riesgo de cistitis y cáncer de vejiga. Por su parte, la AZA, un análogo de las purinas, se emplea en enfermedades como el lupus neuropsiquiátrico y la enfermedad de Behçet, y comparte indicaciones con el MMF. Entre los efectos adversos de la AZA, se encuentran efectos dosis-dependientes como náuseas, vómitos, anorexia e infecciones de diversa índole. Además, su uso puede inducir mielosupresión, especialmente en pacientes con ciertos tipos de mutaciones, lo que resulta en linfopenia o neutropenia, y también puede provocar hepatotoxicidad, principalmente manifestada por una elevación de la GGT.
El MMF, que también se utiliza en patologías similares, presenta efectos adversos gastrointestinales como diarrea, náuseas y dolor abdominal, razón por la cual, la forma de liberación entérica es mejor tolerada. A nivel hematológico, la leucopenia es más frecuente que la anemia o la trombocitopenia. Además, en algunos casos, el MMF puede provocar elevación de las transaminasas. Además, este medicamento aumenta la susceptibilidad a infecciones, incluidas las oportunistas, y puede ocasionar problemas urinarios como disuria.
El RTX, un anticuerpo monoclonal que actúa contra el antígeno CD20 de las células B, se utiliza en diversos trastornos neurorreumatológicos. Sus principales efectos adversos incluyen reacciones tras la infusión, tales como urticaria, hipotensión, angioedema, hipoxia, broncoespasmo y, en algunos casos, síndrome de dificultad respiratoria aguda. Por su parte, la IVIG puede causar eventos adversos inmediatos, tales como síntomas similares a los del resfriado común, erupciones cutáneas, urticaria, arritmias, hipotensión y daño pulmonar agudo, así como eventos tardíos que incluyen trombosis, meningitis aséptica, lesión renal, entre otros.
La monitorización de la administración de estos fármacos es muy importante, debido al riesgo significativo que tienen de causar reacciones adversas (tabla 6), tales como mielotoxicidad, infecciones (a excepción de IVIG) y reacciones de hipersensibilidad al momento de la aplicación (RTX e IVIG), siendo algunas de las más frecuentes y severas 24,35.
Tabla 6 Reacciones adversas, contraindicaciones, interacciones farmacológicas y consideraciones en lactancia y embarazo de diferentes medicamentos indicados en patologías neuroreumatológicas
| Medicamento | Reacciones adversas | Contraindicaciones | Interacciones | Consideraciones especiales con el uso |
|---|---|---|---|---|
| Ciclofosfamida 19-21,25-30 |
|
|
|
|
| Azatioprina 52,54,57 |
|
|
|
Es seguro mantener la terapia durante el embarazo y la lactancia. |
| Micofenolato 60,62,64-66 |
|
*Hipersensibilidad al micofenolato mofetilo, ácido micofenolato o cualquier componente del medicamento. |
|
|
| Rituximab 73 |
|
*Infección grave y activa, hipersensibilidad, insuficiencia cardiaca grave o descompensada y enfermedad cardiaca no controlada. | Se debe tener precaución con el uso de otra terapia inmunosupresora concomitante por la predisposición a enfermedades oncológicas e infecciosas. |
|
| Inmunoglobulina 82-83 |
|
|
|
|
Nota: VPH: virus del papiloma humano; CYC (siglas en inglés): ciclofosfamida; ANCA: anticuerpos anticitoplasma de neutrófilos; TPMT: tiopurina metiltransferasa; GGT: gamma-glutamil transferasa; AZA: azatioprina; MMF: micofenolato mofetil; RTX: rituximab; VHB: virus de la hepatitis B; IVIG (siglas en inglés): inmunoglobulina intravenosa; IgA: inmunoglobulina A; IgG: inmunoglobulina G.
Fuente: adaptado de 18-22,25-30,49,51-52,54,56-57,60,62,64-66,73-74,82-83.
Finalmente, se puede concluir que una fundamentación profunda sobre los diferentes tratamientos farmacológicos disponibles actualmente para el manejo de las complicaciones neurológicas de las enfermedades reumáticas, incluyendo la monitorización de los diversos medicamentos inmunosupresores, es crucial para el control oportuno y la prevención de las reacciones adversas que pueden ocasionar. Esto, sin duda, genera beneficios para los pacientes mediante la optimización de su terapia.















