Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO  Similars in Google
Similars in Google
Share
Revista colombiana de Gastroenterología
Print version ISSN 0120-9957On-line version ISSN 2500-7440
Rev Col Gastroenterol vol.19 no.3 Bogotá Sept. 2004
Manejo endoscópico de las estenosis benignas de la vía biliar
Arecio Peñaloza Ramírez (1)
(1) MD. Instructor asistente. Servicio de gastroenterología y Endoscopia Digestiva. Hospital de San José. Fundación Universitaria de Ciencias de la Salud. Sociedad de Cirugía de Bogotá. Bogotá, Colombia. Apenaloza@fucsalud.edu.co
Resumen
La CPRE es una técnica de amplia utilidad diagnóstica y terapéutica en el manejo de la patología biliopancreática. La colecistectomía es la principal causa de lesiones benignas de la vía biliar. El diagnóstico de estas lesiones es en su mayoría tardío. Recientemente, se ha descrito la clasificación del Centro Médico Académico de Ámsterdam para lesiones benignas de la vía biliar, grupo que además ha demostrado que los resultados de la terapia endoscópica de estas es al menos comparable con los resultados del manejo quirúrgico tradicional, razón por la cual el tratamiento endoscópico debe ser la primera opción de manejo en los pacientes con esta patología.
Palabras clave: CPRE, Estenosis, Vía biliar, Colecistectomía.
Summary
ERCP has a valuable place in the diagnosis and management of biliopancreatic diseases. Cholecystectomy is the principal cause of biliary benign injuries. The diagnosis of these injuries usually is late. Recently the Academic Medical Center of Amsterdam has described a classification for these injuries, and has shown that the results of endoscopic therapy are, at least, similar to surgical therapy becoming the first management option for these patients.
Key words: ERCP, strictures, bile duct, cholecystectomy.
Desde su introducción mundial en 1968 (1) siete años después en Colombia por el grupo del Hospital de San José (2-5) la colangiopancreatografía retrograda endoscópica (CPRE) se ha convertido en una técnica de amplia utilidad diagnóstica y terapéutica para el manejo de la patología biliopancreática aunque últimamente, y en algunas especiales circunstancias diagnósticas, se ha visto suplantada por la endosonografía biliopancreática y la colangiopancreatografía por resonancia magnética (CPRNM). Sus indicaciones terapéuticas iniciales, que incluían el tratamiento de la coledocolitiasis y el drenaje biliar transpapilar, se han ampliado al tratamiento de las estenosis biliares de origen benigno, entre otras. Aunque por definición este tipo de estenosis son benignas por no ser de origen neoplásico, esta definición es discutible si tenemos en cuenta que estos pacientes en la mayoría de ocasiones presentan cuadros clínicos que alteran su calidad, y en ocasiones, su expectativa de vida en forma importante (6,7) asociándose a una significativa morbimortalidad (8).
La gran mayoría de estenosis biliares benignas son de origen iatrogénico secundarias a un acto quirúrgico, por lo cual esta revisión se enfocará en dicho problema.
Etiología
Como se anotó arriba, la principal causa de estenosis biliares benignas es la cirugía digestiva, siendo la principal responsable para las mismas la colecistectomía. La incidencia relacionada para el procedimiento abierto es hasta de 0.5% (9,10) pero superando hasta en 6 veces este valor, la estadística para el procedimiento por vía laparoscópica (2.7%) (10). Otros traumas quirúrgicos relacionados son las cirugías hepáticas tipo trasplante hepático con 8% de estenosis colédoco-coledocianas (11) o hepatectomías parciales, las pancreatoduodenectomías y las gastrectomías (Tabla 1) (6,8). Los factores relacionados con su presentación asociada a la realización de una colecistectomía son: (1) una inadecuada exposición del área quirúrgica; (2) no practicar una colangiografía intraoperatoria (CIO); (3) presencia de obesidad; y (4) una disección temprana del triángulo de Calot; además de dos factores comunes a toda intervención médica: (1) el nivel de entrenamiento y experiencia del médico tratante; y (2) el tipo de centro donde se practica la intervención (8).
Tabla 1.Etiología de las estenosis benignas de la vía biliar.
Diagnóstico
El diagnóstico se sospecha en 10% de los pacientes durante la primera semana postoperatoria, en los primeros 6 meses en 70% de los casos y en el primer año en 80% de los mismos (8). La presentación clínica depende del tiempo transcurrido entre la cirugía y el inicio de los síntomas (8), si es que los hay. En las fases tempranas se puede observar dolor abdominal y/o solo una alteración paraclínica en las pruebas de función hepática, progresando en fases tardías al desarrollo de ictericia y/o colangitis o incluso al daño hepatocelular con cirrosis (8). El diagnóstico se confirma por imágenes, siendo mi preferencia en el contexto clínico adecuado por la alta posibilidad de necesidad terapéutica asociada, la CPRE, que ha demostrado evidentes ventajas sobre su directo competidor en este caso: la colangiografía transparietohepática (CTH) (6,12).
Clasificación
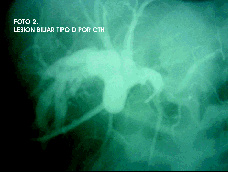
Se clasifican anatómicamente en 5 tipos de acuerdo con Bismuth (9) (Tabla 2), siendo las tipo II las más comunes en Colombia (8). Las estenosis distales son usualmente debidas a pancreatitis crónicas mientras que las localizadas medialmente son usualmente postquirúrgicas (12). Con base en la clasificación de las lesiones biliares postquirúrgicas del Centro Médico Académico de Ámsterdam (Tabla 3), las estenosis pueden ser de dos tipos C y D (10). Las lesiones tipo A (Figura 1) y B son de manejo endoscópico y las D (Figura 2) de manejo claramente quirúrgico, persistiendo una zona gris en las de tipo C: ¿son quirúrgicas? ¿son endoscópicas?
Tabla 2. Estenosis benignas de la vía biliar.
| I. Estenosis bajas II. Estenosis medianas III. Estenosis altas IV. Estenosis que comprometen la confluencia V. Estenosis que ocasionan un hepático derecho anormal |
Tabla 3. Lesiones postquirúrgicas de la vía biliar.
| TIPO A: Fístula a partir de la vía biliar menor (conducto cístico o vía biliar intrahepática periférica) TIPO B: Fístula a partir de la vía biliar mayor (conducto coledoco, hepático común, derecho o izquierdo) TIPO C: Estenosis de la vía biliar TIPO D: Sección completa de la vía biliar |
Figura 1. Lesión biliar tipo A por CPRE.
Figura 2. Lesión biliar tipo D por CTH.
Tratamiento
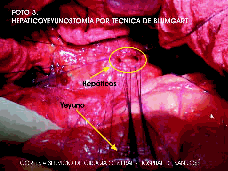
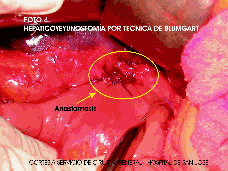
Tradicionalmente, las estenosis benignas de la vía biliar han sido de manejo reconstructivo quirúrgico (Figuras 3 y 4) especialmente por medio de una hepaticoyeyunostomía en y de Roux con resultados de eficacia a largo plazo que oscilan entre 76 y 90% (13). Sin embargo, la cirugía presenta niveles de morbilidad (18 - 51%) y mortalidad (4 - 13%) significativos (13) y tasas de recurrencia de la estenosis que van entre 12 y 45% (13), aun en centros de reconocida experiencia en el manejo de la cirugía hepatobiliopancreática donde han reportado la necesidad de reintervención en 21% de los casos (14). Además, en algunos pacientes la edad y la comorbilidad asociada hacen inoperable el caso lo que ha estimulado el uso cada vez más frecuente de terapias alternativas no quirúrgicas de tipo imagenológico por vía percutánea y endoscópico. La técnica endoscópica no se asocia al riesgo que significa atravesar el espacio intercostal, la cavidad peritoneal y el parenquima hepático (6), además de no requerir una vía biliar dilatada para su práctica (15). El uso de la CTH debe reservarse para aquellos casos en que el procedimiento endoscopico único falle, siendo entonces necesaria una aproximación combinada del tipo rendez vous (6,12).
Figura 3. Hepaticoyeyunostomía por técnica de Blumgart.
Figura 4. Hepaticoyeyunostomía por técnica de Blumgart.
El protocolo de tratamiento endoscópico usual incluye la práctica de una esfinterotomía y el establecimiento de una o más prótesis biliares plásticas del mayor tamaño posible a través de la estenosis sobre una guía metálica. Esta prótesis se cambia cada 3 meses o antes en caso de considerarse necesario clínica o paraclínicamente durante 1 año. Con este protocolo, y otros de mayor agresividad (13), se obtienen resultados al menos comparables a los quirúrgicos, con porcentajes de eficacia catalogados como excelentes o buenos entre 74 y 90% de los pacientes (13) y porcentajes de morbimortalidad y recurrencia en el corto y mediano plazo, en el peor de los casos, comparables a los quirúrgicos. La mayor crítica a los procedimientos de terapia endoscópica había sido su desconocido porcentaje de recurrencia a largo plazo, que les permitía a los cirujanos argumentar el hipotético punto final en la vía común del tratamiento quirúrgico, que ha sido despejado por el reciente trabajo del Centro Médico Académico de Amsterdam donde se demostró un porcentaje de reestenosis de 20% con un seguimiento promedio de 9.1 años (10) ocurriendo la mayoría como se ha demostrado en otras publicaciones- en el primer año de seguimiento (10,16). El porcentaje general de éxito se situó en 75% con complicaciones severas en 8% de los casos (cirugía, UCI u hospitalización prolongada) y una mortalidad asociada de 3% (10).
La comparación del tratamiento endoscópico con el quirúrgico es difícil. No existen, a la fecha, estudios prospectivos, controlados y aleatorizados que lo hagan. Existe un estudio retrospectivo que hizo la comparación y demostró un similar porcentaje de eficacia terapéutica, con una recurrencia de las estenosis de 17% para ambos grupos (15).
Con la evidencia disponible, que no demuestra claras diferencias a favor o en contra de alguna medida terapéutica, la decisión de manejo se debe basar en la potencial necesidad de retratamiento y en la opción escogida por el paciente (10) además de la experiencia local con cada procedimiento- donde creo que la terapia endoscópica obtiene la ventaja al no complicar o imposibilitar una potencial corrección quirúrgica futura; situación que sí ocurre en la vía contraria (10,15).
Las prótesis metálicas autoexpandibles de Pared para las estenosis biliares secundarias a cirugía digestiva han arrojado resultados desalentadores (17,18) por lo que no se recomienda su uso en este contexto.
En los pacientes con estenosis biliares secundarias a pancreatitis crónica o post-radioterapia se viene recomendando, cada vez con mayor ímpetu, el uso de prótesis metálicas autoexpandibles tipo Prótesis de Pared y Diamante, con porcentajes de eficacia hasta de 90% con seguimientos promedio de 33 meses para la primera, y de 100% con seguimientos promedio de 17 meses para la segunda (18). Estos resultados deben ser valorados con base en criterios netamente experimentales. Algunos autores recomiendan el uso de prótesis plásticas como medida terapéutica inicial, durante un tiempo prudencial, en este contexto (19).
La colangitis esclerosante primaria es una enfermedad hepática de curso progresivo hasta la falla hepática crónica y/o el desarrollo de colangiocarcinoma para el que siempre debemos estar atentos. El tratamiento endoscópico busca mejorar la función hepática disminuyendo la presión intraluminal de la vía biliar. Esto se puede lograr mediante el uso único o combinado de una esfinterotomía biliar, dilatación con balones, establecimiento de prótesis o de catéteres nasobiliares, estos últimos para la irrigación continua de solución salina normal 0.9% sola o mezclada con esteroides. La anterior mezcla busca afectar el curso clínico de la enfermedad. Aunque hacer recomendaciones firmes en cuanto al uso de la terapia endoscópica es difícil, la misma es posible en 88% de los pacientes con respuestas satisfactorias para las estenosis extrahepáticas con dilatación y establecimiento de prótesis hasta en 94% de los pacientes, y mejoría clínica a largo plazo después de la remoción de la prótesis hasta en 69% de los mismos (9).
En conclusión, la terapia endoscópica debe ser la primera opción de manejo en los pacientes con lesiones benignas de la vía biliar secundarias a un trauma quirúrgico, pancreatitis crónica y radioterapia. La opción quirúrgica debe reservarse a los pacientes con secciones completas de la vía biliar, con terapia endoscópica fallida o para aquellos que así la prefieran (10,15). El uso de terapia endoscópica en el contexto clínico de una colangitis esclerosante primaria es controvertido, debiéndose indicar solo como medida paliativa en protocolos de investigación (6,13).
Referencias
1. McCune WS, Shorb PE, Moscovitz H. Endoscopic cannulation of the ampulla of Vater: a preliminary report. Ann Surg 1968; 167: 752-756. [ Links ]
2. Peñaloza - Rosas A, Fassler S, Castañeda LE, Mendez G, Tenorio R, Alvarez S. Cateterismo de vías biliar y pancreática por duodenoscopia. XXIV Convención Nacional de Gastroenterología y V Convención Nacional de Endoscopia Digestiva. Noviembre 19 - 22, Montería - Colombia, 1975. [ Links ]
3. Peñaloza - Rosas A, Fassler S, Castañeda LE. Colangiopancreatografía retrograda. Tribuna Médica 1977 Vol. LVI(5): 29-33. [ Links ]
4. Peñaloza - Rosas A, Fassler S, Castañeda LE. Colangiopancreatografía retrograda. GEN 1978 Abril - Junio; 32(4): 427-432. [ Links ]
5. Peñaloza - Rosas A. Cincuentenario de una escuela de Gastroenterología. Medicina 2002 Agosto; 24(2): 124-131.
6. Smith MT, Sherman S, Lehman GA. Endoscopic Management of Benign Strictures of the Biliary Tree. Endoscopy 1995; 27(3): 253-266.
7. Hammett RJ. The endocoil for benign biliary obstruction. Gastrointest Endosc Clin N Am 1999; 9(3): 533-539. [ Links ]
8. Quintero GA, Patiño JF. Surgical management of benign strictures of the biliary tract. World J Surg 2001; 25(10): 1245-1250. [ Links ]
9. Meenan J, Rauws EA, Huibregtse K. Benign biliary strictures and Sclerosing Cholangitis. Gastrointest Endosc Clin N Am 1996; 6(1): 127-138. [ Links ]
10. Bergman JJ, Burgemeister L, Bruno MJ, Rauws AJ, Gouma DJ, Tytgat GN y cols. Long-term follow-up after biliary stenting for postoperative bile duct stenosis. Gastrointest Endosc 2001; 54: 154-1461. [ Links ]
11. Mahajani RV, Cotler SJ, Uzer MF. Efficacy of endoscopic management of anastomotic biliary strictures after hepatic transplantation. Endoscopy 2000; 32(12): 943-949. [ Links ]
12. Soehendra N, Binmoeller KF, Grimm H. Endoscopic therapy for biliary obstruction. World J Surg 1992; 16(6): 1066-1073. [ Links ]
13. Costamagna G, Pandolfi M, Mutignani M, Spada C, Perri V. Long-term results of endoscopic management of postoperative bile duct strictures with increasing number of stents. Gastrointest Endosc 2001; 54: 162-168. [ Links ]
14. Chapman WC, Halevy A, Blumgart LH, Benjamin IS. Postcholecystectomy bile duct strictures: Management and outcome in 130 patients. Arch Surg 1995; 130(6): 597-602. [ Links ]
15. Davids PH, Tanka AK, Rauws EA, van Gulik TM, van Leeuwen DJ, de Wit LT y cols. Benign biliary strictures. Surgery or endoscopy? Ann Surg 1993; 217(3): 237-243. [ Links ]
16. Vitale GC, George M, McIntyre K, Larson GM, Wieman TJ. Endoscopic management of benign and malignant biliary strictures. Am J Surg 1996; 171(6): 553-557. [ Links ]
17. Dumonceau JM, Deviere J, Delhaye M, Baize M, Cremer M. Plastic and metal stents for postoperative benign bile duct strictures: the best and the worst. Gastrointest Endosc 1998; 47(1): 8-17. [ Links ]
18. Dumonceau JM, Nicaise N, Deviere J. The ultraflex diamond stent for benign biliary obstruction. Gastrointest Endosc Clin N Am 1999; 9(3): 541-545. [ Links ]
19. Smits ME, Rauws EA, van Gulik TM, Gouma DJ, Tytgat GN, Huibregtse K. Long-term results of endoscopic stenting and surgical drainage for biliary stricture due to chronic pancreatitis. Br J Surg 1996; 83(6): 764-768. [ Links ]