Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista colombiana de Gastroenterología
Print version ISSN 0120-9957On-line version ISSN 2500-7440
Rev. colomb. Gastroenterol. vol.40 no.1 Bogotá Jan./Mar. 2025 Epub June 09, 2025
https://doi.org/10.22516/25007440.1180
Reporte de casos
Síndrome de Wilkie, una causa rara de dolor abdominal crónico en un paciente joven
1Residente de Medicina Interna, Grupo Interinstitucional de Medicina Interna (GIMI), Universidad Libre. Cali, Colombia.
2Médico asistencial UCI, Clínica Versalles. Cali, Colombia.
3Médico Internista, Universidad Libre Grupo Interinstitucional de Medicina Interna (GIMI). Cali, Colombia.
4Médica Internista, Grupo Interinstitucional de Medicina Interna (GIMI) Universidad Libre. Cali, Colombia.
5Médico Internista Intensivista, coordinador Unidad de Cuidados Intensivos, Clínica Versalles. Cali, Colombia.
6Médico Internista Gastroenterólogo, coordinador del servicio de Gastroenterología, Clínica Versalles. Cali, Colombia.
El síndrome de Wilkie hace parte de los síndromes de compresión vascular, cuya incidencia es rara. A continuación, se presenta el caso de un paciente joven que acudió por historia de dolor abdominal crónico, síntomas de obstrucción intestinal crónica y pérdida significativa de peso. Después de múltiples hospitalizaciones y de la realización de una tomografía de abdomen contrastada, se realizó el diagnóstico de síndrome de la arteria mesentérica superior. Luego de la instauración de terapia médica, su evolución fue favorable. Se realizó una discusión centrada en la literatura encontrada al respecto y se concluyó sobre la importancia de una alta sospecha clínica que permita un diagnóstico oportuno y la orientación efectiva de la terapia médica o quirúrgica.
Palabras clave: Síndrome de la arteria mesentérica superior; síndrome de compresión duodenal mesentérica
Wilkie’s syndrome is classified among vascular compression syndromes, with a low incidence rate. This case report details a young patient who presented with chronic abdominal pain, symptoms of chronic intestinal obstruction, and significant weight loss. Following multiple hospitalizations and a contrast-enhanced abdominal CT scan, the patient was diagnosed with superior mesenteric artery syndrome (SMAS). After initiating medical therapy, the patient’s condition improved significantly. This report also includes a literature review on the topic and underscores the importance of maintaining a high index of clinical suspicion to ensure timely diagnosis and appropriate guidance for medical or surgical management.
Keywords: Superior mesenteric artery syndrome; duodenal mesenteric compression syndrome
Introducción
El síndrome de arteria mesentérica superior (SAMS), también conocido como síndrome de Wilkie, síndrome de Cast o íleo duodenal crónico, fue descrito por primera vez por Carl von Rokitansky en 1842. En 1907, Bloodgood reportó la duodenoyeyunostomía laterolateral como tratamiento de elección de dicha entidad; sin embargo, no fue hasta 1921 que Wilkie publicó la primera serie de casos quirúrgicos con éxito1. Dicha entidad se caracteriza por el pinzamiento aortomesentérico a nivel duodenal ocasionando síntomas gastrointestinales crónicos2. Se trata de un reto diagnóstico dado que es un síndrome poco frecuente. Se presenta el caso de un paciente joven con historia de dolor abdominal crónico y pérdida de peso significativa.
Caso clínico
Se trata de un paciente masculino de 34 años con antecedente quirúrgico de apendicectomía abierta e historia de múltiples consultas a urgencias desde abril de 2021 hasta enero de 2022 (cinco consultas en total por el mismo motivo), con un promedio de estancia en el servicio de 3-4 días. En la última consulta, ingresó el 4 de enero de 2023 por cinco días de evolución de cuadros intermitentes de dispepsia y dolor abdominal tipo cólico, de predominio en el epigastrio y el mesogastrio, con una escala visual análoga del dolor 8/10, dolor que empeora con los alimentos y se acompaña en ocasiones de emesis y plenitud gástrica temprana. En la revisión por sistemas se evidenció hematemesis en dos ocasiones y una pérdida de peso de 30 kilogramos en seis meses. Los signos vitales de ingreso fueron los siguientes: presión arterial (PA): 123/70 mm Hg, frecuencia cardíaca (FC): 67 latidos por minuto (lpm), frecuencia respiratoria (FR): 18 respiraciones por minuto (rpm), temperatura: 36 ºC, saturación de oxígeno: 93% ambiente, glucometría: 87 mg/dL; se registró un peso actual de 54 kg, talla: 171 cm, e índice de masa corporal (IMC): 18,5 kg/m2. Dentro de sus paraclínicos de extensión se descartó anemia, alteraciones renales, alteraciones hidroelectrolíticas, causas gastroentéricas agudas y crónicas, pancreatitis, infección gastrointestinal, infección por virus de la inmunodeficiencia humana (VIH) y sífilis. La ecografía de abdomen total descartó signos de colecistitis o colelitiasis, colecciones o masas. La endoscopia de vías digestivas altas reveló gastritis crónica y el paciente recibió un tetraconjugado como tratamiento de erradicación de Helicobacter pylori.
En previas hospitalizaciones se documentó el manejo sintomático del dolor con mejoría parcial. Por parte del servicio de Medicina Interna y ante la persistencia del dolor, se solicitó una tomografía axial computarizada (TAC) de doble contraste que reportó una dilatación entre la segunda y tercera porciones del duodeno, y se observó una zona de transición a nivel de la pinza aortomesentérica, con una disminución del ángulo entre la arteria mesentérica superior y la aorta menor de 8º, con una amplitud del espacio aortomesentérico de 5 mm, sin dilatación o estenosis de la vena renal izquierda, lo que condiciona un síndrome por compresión aortomesentérico-duodenal (Figura 1).
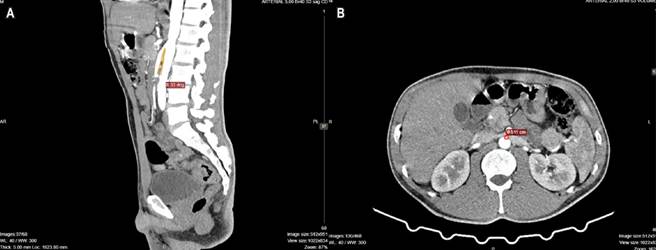
Imágenes propiedad de los autores.
Figura 1 Tomografía de abdomen total doble contraste. A. Corte sagital, fase arterial. Se visualiza la pinza aortomesentérica con un ángulo de 8º. B. Corte transversa, fase arterial. Se visualiza la distancia aortomesentérica de 5 mm.
Ante los hallazgos y los síntomas recurrentes de dolor, fue derivado a atención de cuarto nivel de complejidad para una valoración conjunta por cirugía vascular y gastroenterología, donde se definió el manejo médico guiado por nutrición clínica, que definieron el manejo con dieta fraccionada alta en carbohidratos y proteína. Junto con la dieta, se definieron medidas posturales y descompresión gástrica por sonda nasogástrica a necesidad, con una evidente mejoría. A las tres semanas, el paciente egresó con un peso de 56 kg, IMC de 19,2 kg/m2 y control ambulatorio por nutrición clínica, medicina interna y gastroenterología. Cabe aclarar que hubo negación por parte del paciente al manejo quirúrgico. El paciente durante la hospitalización tuvo un aumento de 2 kilos con el manejo médico; sin embargo, luego del egreso se perdió el contacto con el paciente, por lo que no fue posible saber si esta medida ponderal se mantuvo en el tiempo.
Discusión
El síndrome de arteria mesentérica superior o síndrome de Wilkie es una enfermedad vascular rara con una incidencia entre el 0,2% y 0,78%3, que afecta principalmente a mujeres4,5, con una edad promedio entre los casos reportados de 33,5 años6. Dada su rareza, es de interés que este caso se presentó en un paciente de sexo masculino. Dada su baja incidencia, es obligatorio descartar patologías más comunes en el estudio del paciente con pérdida de peso no intencionada, tal como se realizó con este paciente: se descartaron causas infecciosas agudas y crónicas, inmunosupresión adquirida, causas neoplásicas, síndrome de malabsorción, medicamentos o psicotóxicos, trastornos metabólicos, trastornos renales, hepáticos y psicosociales. Una esofagogastroduodenoscopia como parte del abordaje inicial evidenció como hallazgo incidental y no relacionado con la patología de estudio una gastritis crónica y la biopsia de mucosa gástrica reveló la presencia de H. pylori, infección para la cual se le indicó un esquema de erradicación. Es de resaltar que dicha endoscopia no mostró dilatación de los segmentos duodenales, hallazgo que suele reportarse debido al pinzamiento vascular a este nivel en pacientes con Wilkie. Resulta importante anotar que una endoscopia normal no descarta el diagnóstico de una compresión vascular.
El síndrome de Wilkie se caracteriza por la disminución del ángulo de la pinza aortomesentérica desde un promedio normal de 45º con un rango entre 25° y 65º3,7,8 a una angulación menor de 22º-25º3,4 o a una distancia aortomesentérica menor de 8-10 mm (Figura 2)3, que ocasiona una compresión mecánica del duodeno que, a su vez, conlleva a síntomas de obstrucción intestinal crónica (Tabla 1)6,8,9. Además, puede coexistir junto con esta entidad la compresión de la vena renal izquierda, que en conjunto ocasionarían hematuria, varicocele, dolor en el flanco izquierdo o trombosis de la vena renal, el llamado síndrome de Cascanueces3. En Colombia se ha descrito coexistencia entre estos dos síndromes, como el caso reportado por Suárez y Rivera y colaboradores10. Debido a lo anterior, es de gran importancia el reporte radiológico de este caso, en el que se enfatiza la ausencia de compromiso de la vena renal izquierda. Otros hallazgos escanográficos son la distensión gástrica, la pérdida de grasa mesentérica y la distensión duodenal posterior a la pinza (tercera porción del duodeno)3.
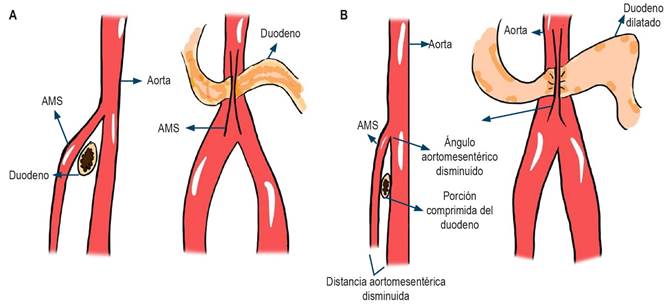
Imagen propiedad de los autores.
Figura 2 Mecanismo de compresión de la pinza aortomesentérica en el síndrome de Wilkie. A. Ilustración normal del espacio aortomesentérico. B. Compresión de la tercera porción del duodeno por un estrechamiento del ángulo aortomesentérico menor de 22°-25º. Distancia aortomesentérica menor de 10 mm. Dicha disminución conlleva a síntomas gastrointestinales crónicos. AMS: arteria mesentérica superior.
Tabla 1 Síntomas gastrointestinales más frecuentes en el síndrome de Wilkie
| Síntoma |
|---|
| Dolor abdominal (59%): posprandial, difuso o localizado en el epigastrio, cede en decúbito lateral izquierdo |
| Náusea o emesis posprandial de contenido gástrico o bilioso (40%-50%) |
| Reflujo gastroesofágico |
| Hiporexia-anorexia |
| Pérdida de peso |
Tabla elaborada por los autores.
El paciente de este caso presentó una angulación de 8º y una distancia de 5 mm. Aunque no existe una subclasificación dependiente del grado de estrechamiento o su distancia del ángulo, consideramos estos valores significativos para generar la sintomatología descrita en el caso. El síndrome de Wilkie puede ser congénito o adquirido, y dentro de los factores de riesgo del síndrome adquirido se encuentra la pérdida de peso secundaria a malignidad, cirugía bariátrica, trastornos de la conducta alimenticia, insuficiencia cardíaca, cirugías de columna que ocasionen tracción vertical, traumatismos, quemaduras, hospitalizaciones prolongadas, desnutrición, procesos infecciosos crónicos o síndromes de malabsorción que ocasionen una rápida pérdida de la grasa intraabdominal del mesenterio y la consecuente disminución del diámetro y ángulo de la pinza3,6,8. Este paciente no presentó ningún factor de riesgo relacionado, como en el 40% de los casos descritos en la literatura11; sin embargo, se considera que la pérdida de peso en los últimos meses pudo ser no solo consecuencia de su estrechamiento sino contribuir más a la gravedad de los síntomas dada la pérdida de la grasa mesentérica8.
El diagnóstico clínico requiere una alta sospecha diagnóstica6, especialmente en pacientes con dolor abdominal y emesis posprandial asociados a una pérdida significativa de peso7. Este caso resalta la importancia de una sospecha diagnóstica a tiempo, de modo que se ahorran costos al sistema de salud por hospitalización, se mejora la calidad de vida del paciente y se previene la pérdida excesiva de peso que empeora los síntomas. Aunque dicha entidad goza de un amplio diagnóstico imagenológico, se ha propuesto como elección la TAC de abdomen contrastada3,6,8. La ultrasonografía abdominal, bajo la mirada de un experto, permite la medición confiable del ángulo entre la aorta y la arteria mesentérica superior8.
En primera instancia, el tratamiento es conservador3; dada la baja incidencia o subdiagnóstico, no se reconoce un porcentaje ni se cuenta con estudios respecto a la remisión de sintomatología que compare el manejo conservador con respecto al manejo quirúrgico. No obstante, se reconoce que la mayoría de pacientes presenta una evolución favorable al manejo conservador, como se realizó en este caso, con un tiempo de prueba terapéutica de seis semanas. Dicho manejo está orientado a la descompresión gástrica a través de sonda nasogástrica, aporte de líquidos endovenosos, corrección de trastornos electrolíticos, antieméticos, medidas posturales, dietas hipercalóricas con sondas avanzadas al yeyuno hasta que el paciente tolere la vía oral6 en aras de promover la ganancia de peso8 y nutrición parenteral3,9.
Aquellos pacientes que no respondan al manejo médico se benefician de tratamiento quirúrgico8, el cual incluye la gastroyeyunostomía, duodenoyeyunostomía en asa, duodenoyeyunostomía en Y de Roux o la operación de Strong (división del ligamento de Treitz) (6,7, de los cuales la duodenoyeyunostomía es el procedimiento de elección8, dado que es el que menos complicaciones perioperatorias ha presentado, aunque no hay estudios que comparen las distintas intervenciones entre sí.
Conclusión
El síndrome de Wilkie es una condición médica rara, por lo cual requiere de una alta sospecha diagnóstica, especialmente en pacientes con una historia de hiporexia-anorexia, emesis posprandial y pérdida de peso. La realización temprana de una imagen abdominal puede revelar hallazgos sobre la angulación de la pinza aortomesentérica y descartar otras entidades que ocasionen dolor abdominal y signos de obstrucción intestinal crónica, especialmente con la TAC contrastada. Un tratamiento conservador guiado por nutrición en la mayoría de los casos puede ser suficiente en el manejo del síndrome de Wilkie, y la cirugía está indicada en aquellos que fallen al manejo conservador con excelentes resultados perioperatorios, especialmente con la duodenoyeyunostomía laparoscópica, aunque faltan estudios que comparen entre sí las distintas intervenciones. El diagnóstico temprano puede evitar la pérdida de peso y el empeoramiento de los síntomas; sin embargo, precisamente por su baja incidencia no existe una herramienta de diagnóstico precoz o de tamizaje que permita identificar a estos pacientes temprano, por lo que los autores invitan al clínico a considerar este diagnóstico como una posibilidad en población con los síntomas mencionados y los factores de riesgo previamente expuestos una vez el abordaje del paciente con pérdida de peso no intencionada no arroje resultados que expliquen la sintomatología en curso.
REFERENCIAS
1. Cienfuegos JA, Hurtado-Pardo L, Valentí V, Landecho MF, Vivas I, Estévez MG, et al. Minimally Invasive Surgical Approach for the Treatment of Superior Mesenteric Artery Syndrome: Long-Term Outcomes. World J Surg. 2020;44(6):1798-1806. https://doi.org/10.1007/s00268-020-05413-5 [ Links ]
2. Aranda Escaño E, Valero AP, Iglesia MT, Gómez-Cruzado LF, Martinez JIS. Síndrome de la pinza aorto-mesentérica (Sind. de Wilkie). Análisis de una serie de 7 casos. Cir Española. 2020;8(98):48-57. https://doi.org/10.1016/j.ciresp.2019.02.011 [ Links ]
3. Ciortescu I, Nemteanu R, Hincu C, Gheorghe L, Plesa A. An Underrated Diagnosis of Superior Mesenteric Artery Syndrome: A Case Report. Diagnostics (Basel). 2022;12(9):2159. https://doi.org/10.3390/diagnostics12092159 [ Links ]
4. Farina R, Valerio P, Giuseppe F, Valeria C, Costanzo G, Conti A, et al. Wilkie syndrome. J Ultrasound. 2017;20(4):339-42. https://doi.org/10.1007/s40477-017-0257-2 [ Links ]
5. Waheed KB, Shah WJ, Jamal A, Mohammed HR, Altaf B, Amjad M, et al. Brief Communication. Br Commun. 2021;42(10):1145-8. https://doi.org/10.15537/smj.2021.42.10.20210509 [ Links ]
6. Martínez H, Martínez S, Sánchez-Ussa S, Pedraza M, Cabrera LF. Laparoscopic management for Wilkie´s syndrome. Cir Cir. 2019;87(S1):22-27. https://doi.org/10.24875/CIRU.18000571 [ Links ]
7. Zachariah SK. Wilkie’s syndrome: a rare cause of intestinal obstruction. BMJ Case Rep. 2014;2014:bcr2013203059. https://doi.org/10.1136/bcr-2013-203059 [ Links ]
8. Sahni S, Shiralkar M, Mohamed S, Carroll R, Jung B, Gaba R, Yazici C. Superior Mesenteric Artery Syndrome: The Dark Side of Weight Loss. Cureus. 2017;9(11):e1859. https://doi.org/10.7759/cureus.1859 [ Links ]
9. Gibson D, Hong M Jr, Mehler PS. Superior Mesenteric Artery Syndrome. Mayo Clin Proc. 2021;96(12):2945-2946. https://doi.org/10.1016/j.mayocp.2021.09.017 [ Links ]
10. Suárez Correa J, Rivera Martínez WA, González Solarte KD, Guzmán Valencia CF, Zuluaga Zuluaga M, Valencia Salazar JC. Síndrome de cascanueces acompañando un caso de síndrome de Wilkie: a propósito de un caso. Rev Colomb Gastroenterol. 2022;37(3):306-10. https://doi.org/10.22516/25007440.797 [ Links ]
11. Mathenge N, Osiro S, Rodriguez II, Salib C, Tubbs RS, Loukas M. Superior mesenteric artery syndrome and its associated gastrointestinal implications. Clin Anat. 2014;27(8):1244-52. https://doi.org/10.1002/ca.22249 [ Links ]
Citación: Orjuela-Quiroga JE, Sierra-Morcillo JP, Paredes-Fernández AJ, Patiño-Arboleda M, Garcés-Villabón L, Jaramillo-Trujillo G. Síndrome de Wilkie, una causa rara de dolor abdominal crónico en un paciente joven. Revista. colomb. Gastroenterol. 2025;40(1):68-72. https://doi.org/10.22516/25007440.1180
Recibido: 17 de Febrero de 2024; Aprobado: 31 de Mayo de 2024











 text in
text in 



