INTRODUCCIÓN
Desde que inició la implementación del sistema de salud colombiano creado por la Ley 100 de 1993 han surgido múltiples disputas por aspectos como la financiación, la cobertura, la gestión de los recursos, el modelo de salud, el acceso a los servicios y el derecho a la salud. El diseño de este sistema fue el modelo conocido como ‘pluralismo estructurado’, que promueve la separación de funciones como la financiación, la prestación de servicios y la regulación, e incentiva la competencia de mercado en el sector de la salud (Londoño y Frenk, 1997; Uribe, 2017). Aunque la mayoría de los países de América Latina reformaron sus sistemas de salud durante los años noventa, en los casos de Colombia y Chile esta perspectiva fue tomada como referencia para crear un nuevo esquema de aseguramiento y transferir recursos públicos a actores privados (Laurell, 2016). Se argumenta que las decisiones gubernamentales sobre las políticas de salud son el resultado de procesos políticos complejos que involucran múltiples actores cuyos roles y acciones estratégicas están influenciados por la naturaleza de las interacciones que establecen, los recursos de poder, intereses en juego, valores en conflicto, ideologías y arreglos institucionales que enmarcan tanto los acuerdos como las disputas (Navarro, 2008; Uribe-Gómez, 2016; Stone, 2022).
En un comunicado de prensa emitido en agosto de 2022 por la Comisión Económica para América Latina (CEPAL) y la Organización Panamericana de la Salud (OPS), titulado “Es hora de transformar los sistemas de salud en América Latina y el Caribe”, se menciona que la pandemia por covid-19 abrió una ventana de oportunidad para avanzar en la consolidación de un pacto social centrado en derechos, vinculado a un compromiso fiscal progresivo que garantice la sostenibilidad financiera de los sistemas de salud (CEPAL, 2022). Este propósito recoge principios discutidos por largo tiempo en la región y vuelve a poner en la agenda pública el debate sobre la forma de lograrlo.
Una hipótesis subyacente a este análisis es que, más allá de los criterios objetivos sobre las necesidades del sector o las evaluaciones económicas exhaustivas para reformar el sistema de salud, se requiere conocer las posibilidades políticas para implementar estos cambios. En particular, interesan los procesos para llegar a consensos, así como los conflictos detrás de las decisiones. El análisis muestra cómo se han ido configurando y reconfigurando los actores, sus coaliciones, interacciones e intereses en cuatro coyunturas políticas desarrolladas en “un marco institucional que influye tanto en el comportamiento de los actores como en los resultados de las políticas” (Zurbriggen, 2006, p. 69).
Al explorar la dimensión política de los cambios, se pone el lente en las relaciones entre los actores del Estado y de la sociedad con el fin de comprender “qué actores dentro y fuera del Estado desempeñan un papel y qué intereses están en juego; quiénes conciben, promueven u obstaculizan una iniciativa o reforma al estatus quo; qué procesos de intermediación e inercia institucional se interponen en la definición e implementación de dicha iniciativa” (Maldonado y Palma, 2013, p.12; Medellín, 2004).
Pese a los múltiples análisis que existen sobre el sistema de salud en Colombia, la discusión sobre los consensos y conflictos entre actores interesados en el sector de la salud aporta elementos novedosos. Al estudiar las dinámicas políticas de estos procesos es posible comprender la forma como se materializan o se obstaculizan las reformas mediante la legitimación de unos intereses o la exclusión de otros.
ENFOQUE METODOLÓGICO
Se realizó un estudio de caso cualitativo sobre los procesos políticos en torno a los consensos y conflictos por la salud. El análisis se centró en cuatro coyunturas recientes en las cuales se intentó reformar el sistema de salud; fueron divididas en períodos de tiempo, así:
2010-2012: período marcado por la promulgación de la Ley 1438 de 2011, que buscó introducir modificaciones al sistema de salud a través de la estrategia de Atención Primaria en Salud (APS).
2013 2015: se gestiona y aprueba la Ley Estatutaria 1751 de 2015, que reconoce la salud como derecho fundamental.
2019- 2021: en el cual se archivó el proyecto de ley 010 de 2020, propuesto por el Ejecutivo para reformar el sistema de salud en el contexto de la pandemia por covid-19.
2023-2024: se promueve el proyecto de ley 339 de 2023, que propuso una reforma estructural al sistema de salud en un nuevo contexto político nacional.
Para rastrear las dinámicas mencionadas fueron consultadas fuentes documentales, como actas de las comisiones séptima y primera de Senado y Cámara, documentos de proposiciones para proyectos de ley, sentencias constitucionales, prensa nacional, comunicados de los grupos interesados, material audiovisual y páginas institucionales. Con estos insumos se construyó una base de datos en la que se registraron categorías como identificación y naturaleza del actor, tipo de vinculación, ideas sobre el sistema de salud, posición en el poder, rol en las discusiones y temporalidad de sus intervenciones, objetivos de su participación, intereses, nivel de incidencia y relacionamiento con otros actores. En este ejercicio se identificaron 35 actores colectivos de los sectores público y privado, la sociedad civil, la academia y de organismos internacionales, lo que sirvió de base para establecer las trayectorias y tendencias de las demandas, acuerdos y conflictos en las discusiones por la salud.
MARCO ANALÍTICO PARA RASTREAR LOS ACUERDOS Y DISENSOS EN LAS POLÍTICAS DE SALUD
Este trabajo asume los planteamientos de Deborah Stone (2022), quien propone que resolver problemas públicos desde el Estado es un proceso político, con actores, intereses contrapuestos, valores en conflicto y paradojas. Esto significa que las políticas públicas, más allá de responder a lógicas racionales, están supeditadas a correlaciones de fuerza, ideologías e inercias institucionales. El marco analítico combina ideas y conceptos del enfoque sobre los procesos políticos de las decisiones públicas, el institucionalismo centrado en los actores y algunas discusiones sobre consensos y conflictos en las políticas públicas.
Los consensos y acuerdos pueden entenderse como tipos de arreglos generados entre actores colectivos sobre temas políticos o distributivos en disputa. Estos pueden llevar a pactos formales o informales de larga duración, o mantenerse sólo en las coyunturas específicas de las modificaciones (Martínez y Sánchez, 2020). Al reconocer que la construcción de consensos trasciende las interacciones racionales, también se recuperan discusiones del enfoque de coaliciones promotoras (ECP) propuesto por Sabatier (2010, 1998), quien hace énfasis en el peso de las ideas, las creencias y los valores entre los actores que promueven un modelo particular sobre las políticas. Una coalición está sujeta a la regularidad de las interacciones en el tiempo entre los diversos actores (públicos, privados, de la sociedad civil) que la componen y por los recursos que estos pueden movilizar a favor o en contra de proyectos de política.
El conflicto, por otro lado, puede entenderse como disenso, enfrentamiento o divergencia. Para autores como Rancière (1999) y Mouffe (1999, 2019), la política es siempre disensual y conflictiva; incluso esta última autora plantea la categoría de ‘consenso conflictual’ para referirse a las contiendas detrás de los acuerdos políticos.
El enfoque del institucionalismo centrado en los actores (ICA) complementa estas perspectivas, pues asume que las decisiones y las propuestas políticas, más que ser elaboradas exclusivamente desde el Gobierno, son el resultado de múltiples interacciones estratégicas entre distintos actores, cada uno con su propia concepción de la naturaleza del problema, de las soluciones a aportar y de los recursos de poder para influir en los resultados (Scharpf, 1997).
Este enfoque da un carácter relacional a las decisiones en cuyo proceso tanto las instituciones como los actores son partes importantes del juego político. Las instituciones se entienden como conjuntos de reglas sociales que responden a una temporalidad e historicidad específica, mientras que los actores se caracterizan por sus preferencias, percepciones de la realidad y recursos de poder que pueden tener variabilidad en el tiempo. Las dimensiones analíticas del ICA pueden resumirse como: 1) actores con sus preferencias, percepciones y capacidades, 2) marcos institucionales, 3) constelaciones de actores y 4) modos de interacciones (Zurbriggen, 2006, p. 77).
El énfasis en la dinámica política de las decisiones se agrega a este marco analítico al definir a los actores como agentes que llevan a cabo acciones relevantes para modificar, defender o mantener el statu quo de una política (Dente y Subirats, 2014; Maldonado y Palma, 2013). Estos pueden ser individuales o colectivos, y se sitúan en la arena política según roles específicos, su posición en el poder y los recursos a su disposición; “los actores movilizan los recursos y forman coaliciones en el marco de coyunturas específicas, siempre con un grado variable de contingencia” (Palma y Maldonado, 2013, p. 40).
LA ARENA POLÍTICA DE LOS CONSENSOS Y LOS CONFLICTOS POR LA SALUD
Los acuerdos y disensos en las políticas de salud se dan dentro de un marco constitucional y reglas institucionales nacionales. Sin embargo, como ya se ha venido argumentando, “las decisiones están afectadas por la interacción propia del subconjunto de actores e instituciones involucrados” (Eslava, 2011, p. 45). Para otros autores, como Lindblom (1997), la elección de una política pública debe hacerse en la arena política por medio de un proceso político.
En la Constitución de 1991 se define a Colombia como un Estado social de derecho, lo que implica un Estado de tipo democrático y pluralista, donde se reconocen derechos individuales y colectivos. En su artículo 365 la Constitución abrió la puerta a las asociaciones público-privadas al señalar que los servicios públicos podrán ser prestados por el Estado directa o indirectamente, y por comunidades organizadas o particulares, aspecto que cobrará gran importancia en las discusiones del sector a lo largo de los años.
En este marco institucional se establece la Ley 100 de 1993, el mayor desarrollo legislativo para la salud de los últimos años, que crea el sistema general de seguridad social y establece los mecanismos para reorganizar los servicios de salud. Las propuestas de reforma, por otro lado, surgen de iniciativas del Gobierno, los congresistas, las altas cortes, los órganos de control, los partidos políticos, organizaciones de la sociedad civil y/o movimientos sociales, quienes gestionan sus proyectos ante la comisión séptima del Congreso (conformada por representantes de la Cámara y el Senado), la cual es la encargada de estudiar y debatir los asuntos relacionados con la seguridad social y la salud.
A pesar de estos referentes institucionales, la arena política donde se desarrollan los acuerdos y los conflictos por la salud no es un escenario estático. Con los años se han dado cambios en la correlación de fuerzas, las ideas sobre el modelo de salud, y han surgido nuevos actores (formales e informales), mientras que otros han permanecido en el tiempo o desaparecido de los espacios de discusión.
LA INCORPORACIÓN DE LA ATENCIÓN PRIMARIA EN SALUD (LEY 1438 DE 2011): ENTRE BUENAS INTENCIONES Y OBSTÁCULOS PARA EL CAMBIO
Un ejemplo del proceso político en materia de reformas a la salud fue la discusión en torno a la Ley 1438 de 2011, que se propuso incorporar la estrategia de Atención Primaria en Salud (APS) como un marco para el fortalecimiento del servicio público y la acción coordinada de las acciones del Estado. Además, buscó la construcción de un plan decenal centrado en la prevención, promoción y atención primaria en salud junto con la unificación de los servicios a los que podían acceder los usuarios, quienes hasta entonces tenían paquetes diferenciados de acuerdo con el régimen en el que estaban clasificados1.
La sentencia T-760 de 2008 de la Corte Constitucional, que declara la salud como derecho fundamental autónomo, constituyó un antecedente para el debate sobre el derecho a la salud, discusión que tomaría mayor relevancia con los años. Las dificultades para acceder a la atención se reflejaban en el aumento de las acciones judiciales —conocidas en Colombia como acciones de tutela2— instauradas por ciudadanos debido a la negación de servicios médicos, el acceso a medicamentos y la posibilidad de elegir libremente el proveedor de los servicios. Posteriormente, en el año 2009, el Gobierno nacional declaró la emergencia social en salud, mediante el Decreto 4975 de 2009, como una medida para afrontar la crisis financiera del sistema de salud. Mientras la Corte señalaba que el Ejecutivo no había intervenido estructuralmente el problema, este último atribuía la crisis a una creciente demanda de servicios no incluidos en el Plan Obligatorio de Salud (POS), lo que comprometía de manera significativa los recursos del sector.
En este escenario incrementaron las protestas de inconformidad de actores organizados y de la sociedad civil y trabajadores de la salud. Estos pronunciamientos ciudadanos incidieron para que, en febrero de 2010, la Corte se pronunciara nuevamente al declarar inexequible la medida de emergencia social con el Decreto 4975 de 2009, el cual mostró que la crisis, más que un asunto coyuntural de falta de recursos, procedía de fallas en la regulación y problemas en la intermediación. Por tanto, emitió un conjunto de órdenes que incorporaron las demandas expresadas por los múltiples actores (Uribe, 2016, p. 118). Estos antecedentes son muestra de la relevancia que había tomado para la primera década de este siglo la discusión sobre las decisiones en políticas de salud.
En el marco de las sentencias y comunicados constitucionales anteriormente mencionados, se constituyó la Comisión de Seguimiento a la Reforma y a la Sentencia T-760 (CSR)3 como una coalición que articuló diferentes actores de la academia, la sociedad civil, los gremios de trabajadores de la salud, movimientos sociales y asociaciones de pacientes. La CSR fue reconocida por la Corte (Auto 316 de 2010) como un interlocutor relevante en las decisiones de la salud. Dentro de sus funciones estaba monitorear y hacer seguimiento a las medidas implementadas por el Ejecutivo para acatar las recomendaciones de la Corte.
En la etapa de discusión legislativa del Proyecto de ley 1438 de 1911 primaron las voces de la Academia Nacional de Medicina (ANM)4 en su rol de consultor del Gobierno, la Comisión Séptima del Senado (C7) en sus funciones legislativas, e informalmente de actores privados agrupados en la Asociación Colombiana de Empresas de Medicina Integral (ACEMI)5, y de prestadores privados en la Asociación Colombiana de Hospitales y Clínicas (ACHC) que abogaban exclusivamente por la sostenibilidad financiera del sistema. Estos últimos constituyeron grupos de presión importantes mediante recursos políticos como el cabildeo6 ante el Ministerio de Salud y Protección Social y los parlamentarios de la Comisión Séptima; su interés era fortalecer el modelo existente. Otros actores, como el Banco Interamericano de Desarrollo (BID) y el Banco Mundial (BM), también tuvieron un papel clave con recomendaciones de política y acompañamientos técnicos. Ambos tenían interés en fortalecer la rectoría, el papel de los agentes privados y la sostenibilidad financiera del sistema de salud.
Por su parte, la CSR se destacó como un actor que desde sus alianzas estratégicas presionó para que las modificaciones del sistema de salud superaran la preocupación por los asuntos financieros y retomaran la dimensión de la salud pública. A la vez, varios de los actores que confluyeron en la CSR hacían parte del Movimiento Nacional por la Salud y la Seguridad Social (MNSSS), otra coalición significativa de actores de la sociedad civil con posturas más críticas y beligerantes con las decisiones gubernamentales en puntos como el papel de intermediación de las EPS. Además, estos actores convirtieron la lucha por el reconocimiento del derecho a la salud en el punto más importante de su agenda e implementaron recursos de movilización como tomas del espacio público y foros de discusión sobre los problemas del sistema de salud (Borrero, Torres y Echeverry, 2021).
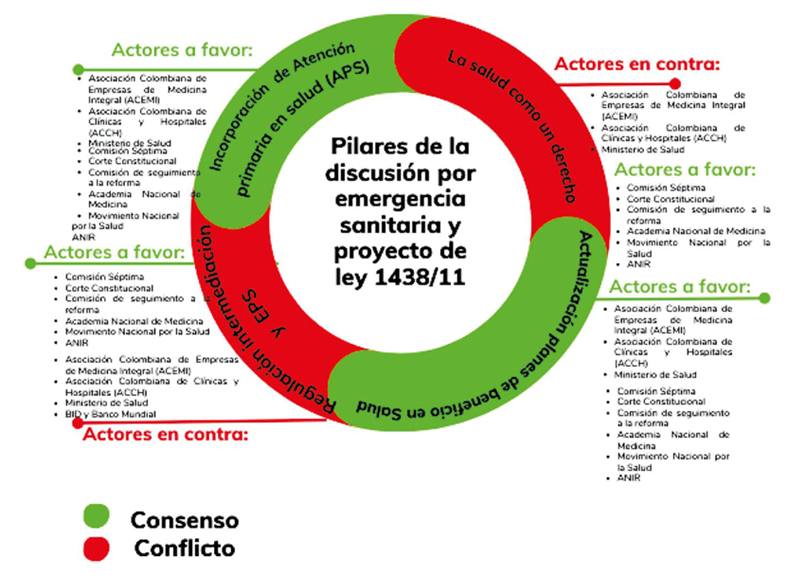
CONSENSOS Y DISENSOS FRENTE A LA LEY 1438 DE 2011
Como puede observarse en el siguiente esquema, la discusión sobre la reforma al sistema de salud se centró en cuatro aspectos fundamentales: 1) la incorporación de la estrategia APS, 2) la unificación de los planes de beneficios de los usuarios subsidiados y contributivos, 3) la intermediación financiera y la regulación de las EPS, y 4) el reconocimiento de la salud como un derecho humano fundamental. Se establecieron acuerdos en los dos primeros puntos entre actores de distintas tendencias políticas e ideológicas, como los gremios privados articulados en ACEMI, los públicos como la Corte Constitucional, los de la sociedad civil como la CSR, además de otros gremios como la Academia Nacional de Medicina (ANM) y la Asociación Nacional de Internos y Residentes (ANIR); los disensos, por otro lado, se produjeron en torno a los temas de intermediación financiera, el papel del Estado en el funcionamiento del sistema de salud y el reconocimiento de la salud como un derecho, todos temas estructurales del modelo. En estas discusiones los actores privados defendieron la permanencia de la intermediación y la sostenibilidad financiera, en tanto los representantes de la sociedad civil reafirmaron la defensa de la salud como derecho y la necesidad de articular un modelo público basado en lo colectivo y territorial.
En este período la correlación de fuerzas se mantuvo inclinada a favor de los interesados en mantener el modelo de competencia regulada y la sostenibilidad financiera. Aunque logró consensos para la creación de una estrategia de APS y la unificación de los planes de beneficios, no incluyó demandas fundamentales como el reconocimiento de la salud como un derecho autónomo. Según algunos expertos, más que una reforma para atenuar el conflicto y resolver las fallas estructurales que se presentaban en el sector, fue una regulación de aspectos relacionados con la gestión de la salud y “no resolvió desatinos sustantivos del sistema como la crisis de los servicios de salud, la intermediación y la corrupción” (Franco, 2012, p. 869).
EL RECONOCIMIENTO DE LA SALUD COMO DERECHO HUMANO FUNDAMENTAL: LEY ESTATUTARIA 1751 DE 2015
Con la aprobación de la Ley 1438 de 2011 la contienda por los cambios en el sistema de salud no se atenuó; por el contrario, la demanda de las organizaciones sociales y algunos gremios médicos, sociales y académicos para que el Ejecutivo acogiera las recomendaciones promulgadas en la sentencia T-760/2008 se mantuvo. Organizaciones de la sociedad civil como el MNSSS, la ANIR y algunas de las agremiaciones sindicales como la Asociación Nacional de Trabajadores de Hospitales y Clínicas (ANTHOC) fueron claves para canalizar la voz de los inconformes. Durante los años previos a la aprobación de la Ley Estatutaria 1751 de 2015, estos actores organizaron jornadas de protesta, foros, plantones, entre otros mecanismos de acción, los cuales solían convocar con nombres como: “por la defensa de la salud pública”. Entre sus demandas estaban el reconocimiento del derecho humano a la salud y la formalización laboral de los trabajadores del sector.
Existía un consenso sobre la necesidad de resolver problemas financieros y disminuir las barreras de acceso que se reflejaban en las acciones de tutela instauradas por los usuarios de los servicios7. Pese a que los actores de la salud se habían diversificado y otros se habían mantenido en el tiempo, también se conservaba la tendencia que ha caracterizado al sistema político colombiano, que hasta entonces coincidía con las ideas e intereses de los grupos con mayores recursos económicos.
Entre los años 2012 y 2015 se presentaron varios proyectos de ley estatutaria que buscaban responder a las recomendaciones emitidas anteriormente por la Corte Constitucional para regular el derecho a la salud. El proyecto 105 de 2012 fue una iniciativa multipartidista de la oposición, la cual involucró representantes del partido Polo Democrático Alternativo, Partido Liberal, Partido Conservador, Partido Verde y la Alianza Social Independiente, y tuvo el apoyo de actores de la sociedad civil agrupados en la Alianza Nacional por la Salud (ANSA); además de establecer criterios para el acceso al derecho a la salud, este proyecto proponía un papel más activo del Estado y la inclusión de temas como igualdad en el acceso a los servicios, consulta previa para comunidades étnicas, la creación de un Sistema Único Descentralizado para la Seguridad Social en Salud y de mecanismos para garantizar el flujo de recursos y la regulación de las EPS (que, según los ponentes, mantenían una posición dominante en el sector). Otra iniciativa fue el proyecto 51 de 2012, presentado por la entonces ministra de salud, Beatriz Londoño, con el apoyo de la Gran Junta Médica (GJMN)8, que proponía crear un modelo de salud centrado en el paciente, con mayor intervención estatal y sin intermediación financiera de las EPS. Estas propuestas produjeron diversas manifestaciones de inconformidad por parte de los actores privados y apoyo proveniente de actores de la sociedad civil, académicos y organizaciones. (Arias, Gómez y Borrero, 2022).
El proyecto 048 de 2012 fue presentado por el Gobierno de Juan Manuel Santos, promovido por los representantes del partido de la U Roy Barreras y Jorge Eliécer Ballesteros, y retomaría varios elementos presentados en los proyectos 105 y 51 en temas como la creación de un plan de beneficios unificado para ambos regímenes de salud, menores costos de cuotas moderadoras y atención inmediata de las IPS para urgencias vitales. Sin embargo, también mantendría diferencias en asuntos estructurales como el establecimiento de límites en los servicios para los usuarios, la intermediación de las EPS y la administración de los recursos financieros (Observatorio Legislativo, 2012). A pesar de las discusiones y propuestas que se dieron en este período y el involucramiento de múltiples actores en la discusión, ninguno de estos proyectos logró consensos mayoritarios que les permitiera su sanción, a diferencia de la Ley 1715 de 2015, que se analiza a continuación.
Durante esta coyuntura política, los actores de la sociedad civil tuvieron un papel clave; sus posturas críticas frente a la propuesta gubernamental fueron discutidas en distintos foros y eventos sobre la reforma. Ante los cuestionamientos, el Gobierno propuso una nueva iniciativa que se convertiría en la Ley Estatutaria 1715 de 2015, que retomó varios puntos sugeridos en el proyecto 048 de 2012, que se estableció como punto de partida para la nueva propuesta que regula y reconoce la salud como un derecho humano fundamental.
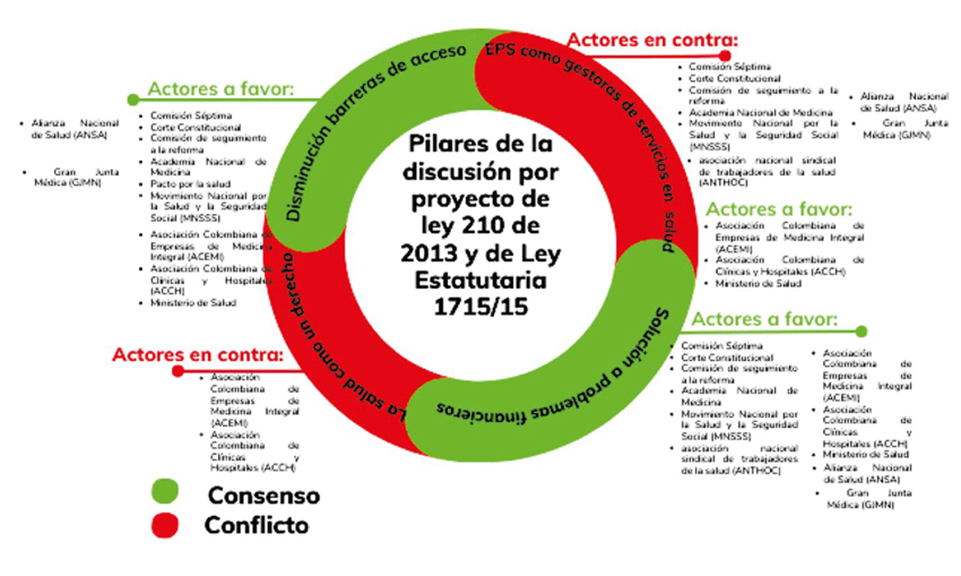
CONSENSOS Y DISENSOS EN EL PERÍODO 2013-2015
Como puede observarse en el siguiente esquema, la discusión sobre la reforma al sistema de salud en este período se centró en cuatro aspectos: i) el reconocimiento de la salud como derecho autónomo fundamental, ii) la disminución de barreras de acceso a los servicios, iii) las EPS como gestoras de servicios de salud, y iv) la solución a problemas financieros. Aunque la discusión por el derecho a la salud estuvo presente desde el 2010, para este momento tuvo un papel más relevante y se activaron las recomendaciones que había hecho la Corte Constitucional, además de incluirse demandas importantes de los grupos sociales organizados como la ANSA, sindicatos como la Central Unitaria de Trabajadores (CUT), asociaciones de usuarios y representantes de partidos políticos como Jorge Robledo del Polo Democrático Alternativo (Arias, Gómez y Borrero, 2022).
La aprobación de esta ley fue vista como un logro de la sociedad civil organizada; según un comunicado divulgado en febrero de 2015 por la Mesa Nacional por el Derecho a la Salud, marcaba un nuevo rumbo para introducir cambios en la estructura del sistema de salud9. Sin embargo, el tiempo y la intensidad de las discusiones para reconocer el derecho fundamental a la salud evidencian que aún no existía un consenso entre actores sobre el contenido y significado del mismo, sobre todo los del Ejecutivo (presidencia y ministerios de salud y hacienda) y privados (ACEMI, ACHC), y lo que esperaban otros actores de índole académica o social (ANSA, ANM, MNSSS) y otras instancias judiciales y estatales, como la Corte Constitucional y la Defensoría del Pueblo.
CAMBIOS EN EL CONTEXTO DE LA PANDEMIA: ANULACIÓN DEL PROYECTO 010 DE 2020
La pandemia por covid-19 mostró las debilidades de los sistemas de salud en el mundo. En Colombia, puso en evidencia las inequidades en el acceso a los tratamientos, la falta de dotación hospitalaria, las condiciones laborales desfavorables del personal de la salud y las desigualdades entre regiones (Acosta, Uribe y Velandia, 2021). La gestión de la crisis se inició en el mes de marzo de 2020 en medio de choques entre el Gobierno nacional y los Gobiernos locales, fenómeno poco habitual en el país (Rodríguez, 2020).
En el marco de una emergencia de salud pública extendida en todo el territorio, y de condiciones de pobreza y desigualdad en aumento, creció el malestar social que se expresaría en las protestas masivas de ciudadanos ante lo que consideraban una falta de respuestas efectivas del Gobierno frente a la crisis de salud pública. Aunque las protestas habían comenzado desde 2019 por oposición a un proyecto de reforma tributaria, para 2020 habían aumentado y se habían diversificado las demandas por atención a las necesidades básicas de la población más afectada por la pandemia (Torres, 2021). Dentro de este marco, el Ejecutivo y el partido Cambio Radical presentaron el proyecto 010 de 2020 en el mes de julio con mensaje de urgencia, lo que implicaba que pudiera tener un trámite legislativo más ágil en la aprobación de ajustes al sistema de salud. Según el entonces ministro de salud, Fernando Ruiz, la propuesta buscaba fortalecer planes territoriales a través de la regionalización de las EPS, mejorar las condiciones laborales del personal sanitario, la transición de medicina general a la medicina familiar, el fortalecimiento de las estrategias de promoción, prevención y gestión de riesgos colectivos, y reestructurar el modelo de aseguramiento.
La propuesta produjo una respuesta crítica de actores que argumentaban que iba en detrimento del derecho a la salud y favorecía la rentabilidad financiera (Palomino, 2021). En el debate sobre los cambios necesarios en el sistema de salud participaron más de 140 organizaciones sociales, agremiaciones, la comunidad académica y los jóvenes estudiantes que se venían movilizando contra el Gobierno desde el 2019. En esta coyuntura, las universidades públicas (como la Universidad de Antioquia, la Universidad Nacional de Colombia y la Universidad del Valle) tuvieron gran protagonismo. En un debate convocado por estas instancias el 16 de octubre de 2020 se planteó la inconveniencia de seguir adelante con dicha iniciativa, que en su visión restringía el derecho a la salud (Restrepo, 2020).
La coalición de representantes agrupados en el Pacto Nacional por la Salud y la Vida (PNS) participó en las audiencias públicas convocadas por el Congreso, donde sustentó la exigencia de archivar esta propuesta, lo que contó con el apoyo de 37 parlamentarios de la Comisión Séptima de Senado y Cámara, quienes manifestaron estar de acuerdo con las inconsistencias señaladas en la propuesta. El sector privado, con actores como ACEMI y la ACHC, apoyó la propuesta gubernamental y manifestó preocupación por las demandas de las organizaciones sociales, las cuales asociaban al deseo de volver a esquemas estatistas que, a su juicio, habían demostrado su mal funcionamiento.
Finalmente, el 19 de mayo de 2021, el proyecto de ley 010 fue archivado como efecto del estallido social y por no contar con suficiente legitimidad para ser sancionado. En un pronunciamiento del grupo de congresistas que solicitaron retirar esta propuesta, se expresa que:
En el proyecto no hay ninguna propuesta de ampliación de la red de hospitales públicos, ni de inversión para suplir sus problemas de infraestructura, falta de pago al personal que allí trabaja, entre muchas medidas urgentes, especialmente, cuando estos son prestadores únicos en las zonas más apartadas del país (Consultorsalud, 2020).
En este pronunciamiento se critica también el gran poder otorgado a las EPS, las condiciones laborales del personal de la salud y la falta de regulación de la autonomía médica que la pandemia había mostrado tan necesaria. Tras el hundimiento de este proyecto de reforma, diversos actores, entre ellos el Gobierno, la academia, los sindicatos, los gremios y las organizaciones sociales, “advirtieron la necesidad de un cambio profundo, mediado por una discusión más amplia, que reconozca la diversidad del país” (Restrepo, 2021).
CONSENSOS Y DISENSOS EN LA ANULACIÓN DEL PROYECTO DE REFORMA 010 DE 2020
Como puede observarse en el siguiente gráfico, en este período se mantenían demandas discutidas en momentos anteriores, incluso reglamentadas, como el caso de la garantía del derecho a la salud y la estrategia de APS. Además, se incluyeron aspectos que no habían tenido suficiente relevancia hasta entonces, como las condiciones laborales de los médicos y trabajadores de la salud y las condiciones de infraestructura hospitalaria para responder a las necesidades de servicios de salud en zonas apartadas de Colombia.
Para este momento, algunos actores consolidaron su participación en las discusiones, como el Pacto Nacional por la Salud y la Vida, que mantuvo un rol de interlocutor relevante en el tiempo, de forma semejante a actores privados como ACEMI y la ACHC, que también mantuvieron su presencia en la arena política durante los distintos intentos de reforma. No obstante estas continuidades, también aparecieron nuevos actores en este período como las universidades públicas y los movimientos de jóvenes estudiantes que en un principio se movilizaron en contra de una propuesta de reforma tributaria y posteriormente se articularon como actores en rechazo al proyecto de ley 010. De nuevo, uno de los puntos más álgidos de estas disputas giró en torno a la garantía del derecho fundamental a la salud que, aunque contaba para entonces con una ley estatutaria, sus alcances de implementación aún eran mínimos. Pese a la trayectoria de discusión sobre este tema, y a que no existía un consenso sobre el derecho a la salud, las demandas por su cumplimento constituyeron el consenso principal que permitió archivar el proyecto de ley 010 de 2020.
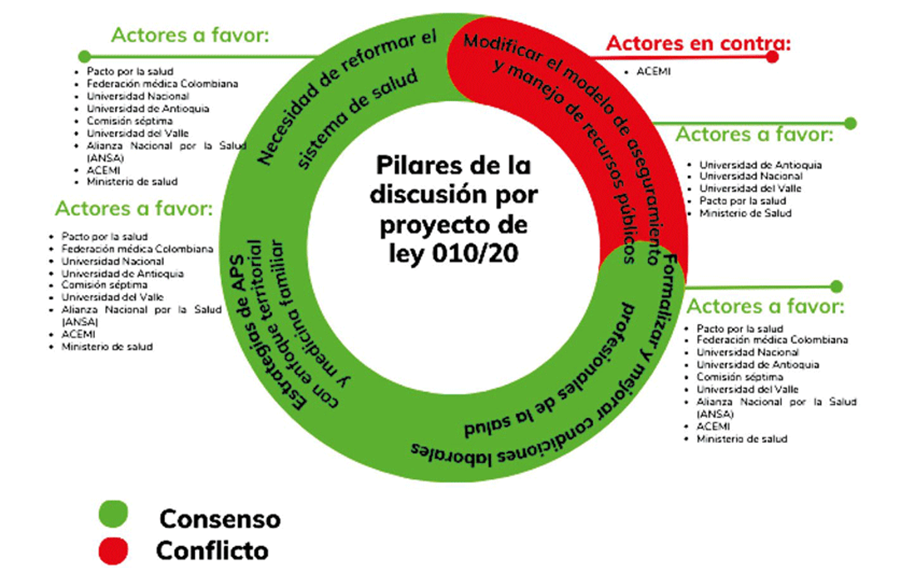
Fuente: Elaboración propia
Gráfico 3 Consensos y disensos para reformar el sistema de salud: proyecto 010 de 202010
¿REFORMA ESTRUCTURAL DEL SISTEMA DE SALUD? PROYECTO DE LEY 339 DE 2023
La transición entre Gobiernos nacionales es un momento en el que es posible reorganizar acuerdos, pues, como menciona Stone (2022), están sujetos a cambios ideológicos. Gustavo Petro se posesionó como presidente de Colombia (2022-2026) en un contexto nacional en el que existía un descontento ciudadano hacia propuestas que, entre otras cosas, buscaban fortalecer a los actores privados del sistema de salud. En concordancia con el ánimo político y con sus declaraciones en campaña, el presidente decidió nombrar a Carolina Corcho como ministra de salud; Corcho había sido una de las principales críticas del modelo de competencia gerenciada y desde 2011 había participado activamente en organizaciones de la sociedad civil y gremios académicos que defendían el derecho fundamental a la salud. Participó, desde organizaciones como la ANIF, como coautora en la Ley Estatutaria 1715 de 2015; además, había rechazado públicamente la participación de las EPS en el sistema de salud (El Espectador, 2022).
El 13 de febrero de 2023 el Gobierno radicó ante el Poder Legislativo el proyecto de ley 339 de 2023 de reforma estructural al sistema de salud, que buscaba crear mecanismos para la gobernanza y rectoría del sistema con enfoque territorial, articular las instituciones prestadoras de servicios de salud, reorganizar destinos y usos de los recursos financieros, crear un sistema público unificado, transformar las EPS en gestoras de salud y vida, y, en suma, modificar el modelo de salud con la estrategia de APS, los determinantes sociales de la salud y la intervención estatal. Partidos como Cambio Radical presentaron proyectos alternativos al del Ejecutivo. Aunque desde el apelativo “contrarreforma” se pudiese pensar en una propuesta diametralmente opuesta, lo cierto es que estos guardaban algunas similitudes con la propuesta presentada por el Ejecutivo en puntos como la APS y la necesidad de mejorar el acceso a los servicios en las zonas apartadas. No obstante, las diferencias entre proyectos se concentraban, al igual que la opinión pública, en el papel de la administración de recursos por parte de las EPS y en la alternativa gubernamental de concentrar esa gestión en un administrador estatal (Redacción Cambio, 2023).
Para el mes de marzo de 2023 se aprobó un grupo de artículos sin modificación, los cuales apuntaban a la identificación de determinantes sociales en salud, la promoción de la salud, prevención de la enfermedad y predicción basada en información como nuevos ejes del sistema de salud (El Espectador, 2023).
Como era de esperarse, la opinión pública nacional también se pronunció, específicamente sobre puntos como los “cambios radicales frente al rol de las EPS, la financiación para dar cumplimiento a cada una de las propuestas y la ruta que los usuarios tendrán que seguir para ser atendidos” (Montaño et al., 2023). Los pronunciamientos no fueron sólo de los medios de comunicación, las organizaciones civiles o los empresarios., pues el proyecto de ley también provocó posturas institucionales y coaliciones políticas. Mientras actores como el Ministerio de Salud y una comisión accidental creada para participar en las mesas de diálogo nacional (diferente a la Comisión Séptima) fueron promotores de la reforma al apoyar su trámite legislativo, otros como el partido Cambio Radical con su contrapropuesta de reforma, el Partido Liberal en cabeza de César Gaviria y las representantes a la cámara como Katherine Miranda, Catherine Juvinao del partido Alianza Verde y Jennifer Pedraza del movimiento Dignidad y Compromiso tuvieron un rol de oposición frente a aspectos de forma y contenido en la reforma, como el mecanismo de votación en bloque de los artículos y puntos del proyecto relacionados con la administración de los recursos públicos para la salud (Duarte, 2023).
La discusión trascendió los espacios parlamentarios. Para el mes de mayo de 2023, una vez superado el primer debate en la Cámara de Representantes, surgió el Pacto Nacional para la mejora del sistema de salud como una nueva constelación de actores conformado por opositores a la propuesta gubernamental, el grupo Pacientes Colombia, las ligas de usuarios de distintas EPS, y gremios privados como la Asociación Nacional de Industriales (ANDI), ACEMI, GestarSalud, grupos farmacéuticos, entre otros (Rico, 2023). Sus comunicados coincidían con el Gobierno en la búsqueda de un mejor acceso al sistema de salud en el país, el fortalecimiento del acceso en zonas apartadas, una mejora en la infraestructura hospitalaria y de las condiciones laborales del talento humano. No obstante, unos de los puntos con mayores desacuerdos entre los actores interesados a lo largo de los años ha sido el de los alcances de la participación privada.
Los partidarios de archivar el proyecto argumentaban que había pocos incentivos para la participación del sector privado, mientras que el esquema de manejo de recursos estaría concentrado en un fondo en la Administradora de Recursos del Sistema General de Seguridad Social (ADRES), propuesto como un fondo público (Montes, 2023). Sin embargo, otros actores colectivos que ya habían participado en discusiones sobre el sistema de salud (como la GJMN) desempeñaron un rol de apoyo al proyecto dado su interés en las condiciones laborales de los trabajadores del sector y en darle cumplimiento a la Ley Estatutaria de 2015 (Jaramillo, 2023).
Pese a los desacuerdos, el proyecto continuó su discusión y para el mes de octubre se aprobaron otros artículos como el fortalecimiento de la red pública hospitalaria, el desarrollo de un sistema único de información en salud y la política de formación y educación superior en salud, junto a un régimen laboral con garantías para los trabajadores del sector de la salud, entre otros (Ministerio de Salud y Protección Social, 2023).
Finalmente, para diciembre de 2023 la propuesta del Gobierno había superado dos debates en la Cámara de Representantes, pese a las álgidas disputas que habían surgido entre sus defensores y contradictores. Tras distintas modificaciones, artículos eliminados y una comisión accidental para las mesas de diálogo nacional, parecía que el escenario era favorable para la continuidad de su trámite en el Senado (Hernández, 2023). La propuesta contó con una votación mayoritariamente positiva tras su paso por la Cámara de Representantes, con 87 votos por el sí y 37 por el no (Cámara de Representantes, 2023).
En el 2024 se hicieron más visibles las coaliciones entre los opositores y sus estrategias de presión. En el momento en que la reforma debía continuar su trámite en el Senado aumentaron las voces críticas como las de ocho exministros y diez viceministros de salud11, quienes por medio de una carta dirigida a la Comisión Séptima pedían archivar el proyecto liderado por el Gobierno y llamar a una mesa de concertación nacional, debido a que consideraban que la ponencia en trámite era regresiva y desconocía las ventajas de mantener el modelo de libre competencia y los avances del goce efectivo del derecho a la salud. En este contexto, el ministro de salud en funciones, Guillermo Alfonso Jaramillo, buscaba llegar a acuerdos con representantes de distintos partidos. Tras los debates definitivos, ocho de los catorce senadores de la Comisión Séptima manifestaron impedimentos por conflictos de interés por haber recibido aportes de empresas del sector salud para sus campañas, y aun con este antecedente firmaron la ponencia de archivo (El Espectador, 2024). Después de dos debates en la Cámara de Representantes en los que el Gobierno había logrado los votos suficientes para avanzar en el proyecto, el 3 de abril de 2024 nueve senadores votaron en contra de la ponencia que daba vía libre a un sistema de salud con más control del Estado y menos participación del capital privado, con énfasis en la salud preventiva y en centros de atención primaria en las regiones más apartadas del país, con lo cual se hundió el proyecto (Ramos, 2024).
CONSENSOS Y DISENSOS DEL PROYECTO 339 DE 2023
Como resultado de la discusión del proyecto 339 de 2023 se alcanzaron consensos, pero subsistió la ruptura fundamental que ha caracterizado las disputas entre los actores que defienden una mayor presencia del Estado o la prevalencia de las lógicas del mercado.
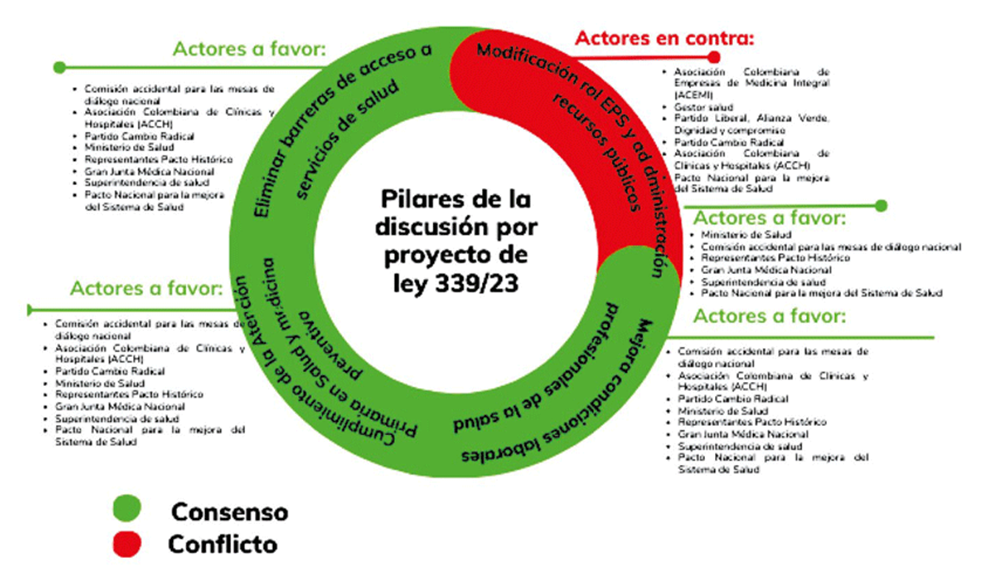
Fuente: Elaboración propia
Gráfico 4 Consensos y disensos en la reforma al sistema de salud (2023-2024)
Algunas declaraciones de actores parlamentarios como Norma Hurtado, miembro de la Comisión Séptima y quién votó por archivar el proyecto, manifestaban que aunque habían construido un consenso en torno a la atención primaria en salud y la mejora de infraestructura hospitalaria en zonas rurales, eran más los desacuerdos sobre el rol de las EPS en el sistema de salud, el aumento de funciones para la ADRES y el período de transición entre el sistema de salud anterior y el que proponía la reforma.
Al igual que el proyecto de ley 010 de 2020, este tampoco prosperó, pero bajo condiciones distintas. Mientras en 2020 la ciudadanía se tomó las calles para pronunciarse en contra de una reforma que amenazaba la garantía del derecho a la salud, la discusión de los años 2023 y 2024 estuvo condicionada por el cálculo político de actores legislativos, gubernamentales y privados. No hubo un desacuerdo completo, pero los consensos alcanzados no lograron blindar el proyecto. Aunque el Ejecutivo accedió a un punto medio sobre el papel de las EPS, en el que pasaban a ser Gestoras de Salud y Vida y no desaparecerían del entramado de la salud pública, no fue suficiente para convencer a un grupo de actores interesados en la sostenibilidad financiera (Quiceno, 2024).
Para este punto se hizo evidente el poder adquirido por actores privados en el sistema de salud, quienes encontraron eco a sus inconformidades en medios de comunicación, exfuncionarios públicos, organismos internacionales, agremiaciones de empresarios e incluso en asociaciones de pacientes como Pacientes Colombia12, quienes incorporaron en sus discursos la defensa de la competencia público-privada y la permanencia de las EPS tal como han existido hasta la fecha.
CONCLUSIONES
Los intentos por reformar el sistema de salud en Colombia han logrado algunos acuerdos que podrían definirse como ‘consensos conflictuales’, como los llama Mouffe (1999). Aunque se han aprobado modificaciones a la Ley 100 de 1993 que implican reorganizaciones institucionales y variaciones en las reglas de juego, las diferencias sobre la visión y el funcionamiento del sistema de salud han persistido en el tiempo y se han materializado en dos perspectivas: la primera está conformada por una constelación de actores que defienden la libre competencia y el aseguramiento individual (como aseguradoras privadas, representantes de organismos como el Banco Mundial, de organismos gubernamentales y de partidos políticos), los cuales cuentan con los recursos económicos y el poder político que les han permitido que el modelo del pluralismo estructurado se mantenga pese a las constantes crisis y debates sobre su sostenibilidad, versus aquellos que han sido críticos a esta perspectiva y han abanderado la lucha por recuperar la presencia estatal en el sector y defienden la necesidad de hacer efectivo el derecho fundamental a la salud (sindicatos de trabajadores de la salud, movimiento por la salud, sectores académicos y de grupos de pacientes y representantes de partidos políticos).
Aunque los grupos sociales organizados han mantenido sus demandas durante los años y le han hecho un contrapeso a la perspectiva de mercado en la salud sacando adelante iniciativas importantes como la Ley Estatutaria de 2015 e incluso accediendo a instancias de decisión como el Ministerio de Salud (en el Gobierno reciente de Gustavo Petro), no han afectado el pacto público-privado. Esto ha provocado el crecimiento de actores privados en el sector, que han concentrado el manejo de los recursos y las decisiones de la salud, lo que aglutina intereses, valores y perspectivas técnicas que buscan la rentabilidad.
En los procesos políticos analizados no es posible dar cuenta de posturas permanentes. Varios actores se han reconfigurado a partir de las distintas luchas y transitado de instancias gubernamentales a instituciones privadas o a la representación parlamentaria. Hay actores que han permanecido más de dos décadas defendiendo la salud como un derecho fundamental, como el MNSSS, la Corte Constitucional, sectores académicos y algunos sindicatos como la ANIR. Durante las coyunturas estudiadas, las disputas por la salud han fluctuado entre procedimientos y espacios formales (como el Congreso, la academia o el Ministerio de Salud) e informales (como las protestas en la calle, las tomas temporales de instituciones, los vetos públicos a gobernantes).
En este análisis se evidenció una diversificación de los actores públicos en la discusión. Además del Ejecutivo, las comisiones encargadas de dar trámite a los proyectos de ley también han sido claves en las decisiones. En tales coyunturas, el ente gubernamental, más que ser un mediador o articulador de los distintos intereses, ha asumido distintos roles, como liderar modificaciones, hacer alianzas con actores privados y/o gremiales, o vetar normas o iniciativas discutidas en el ámbito parlamentario. Algunas veces las posturas de los tomadores de decisión son de cooperación y reconocimiento, y otras de oposición a las iniciativas, debido a la compleja red de interrelaciones en este sector.
Analizar los cambios y continuidades del sistema de salud colombiano desde la perspectiva de los consensos y disensos entre los actores interesados implicó pensar las reformas de este sector como un conjunto de procesos políticos moldeados por acuerdos y disputas entre actores diversos con distintos recursos de poder. Esto significa que las coaliciones promotoras de los cambios no cuentan con los mismos recursos económicos, institucionales o de alianzas estratégicas, a la vez que sus acciones también están restringidas por las reglas de juego formales de la arena política, las cuales suelen adaptarse para respaldar a los defensores o a los opositores de las reformas según la coyuntura política del país.
Este análisis muestra que la perspectiva desde la cual se observa un proceso de toma de decisiones públicas permite construir hipótesis distintas. Desde el papel del Ejecutivo (al menos en los tres primeros períodos analizados), se podría afirmar que las instituciones colombianas han sido fuertes para salvaguardar su modelo de salud y oportunas para incorporar modificaciones, eliminar fallas y reorganizar componentes del sistema de salud. Por otro lado, si el foco está en las demandas ciudadanas y la vulneración de sus derechos, se podría concluir que las peticiones de estos grupos no han tenido respuestas suficientes del Estado a sus demandas y que su descontento no ha surtido el efecto esperado. Sin embargo, al explorar la interacción del todo con las partes, esto es, de las instituciones y los actores, es posible entender los entramados detrás de los debates legislativos, de las movilizaciones sociales o la acción y/o inacción gubernamental.
Finalmente, se puede concluir con las palabras de Lindblom (1997), quien señala que no existe el interés público ni el bienestar general, y nos recuerda que los intereses de una población son muchos, variados y en conflicto