Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Reumatología
Print version ISSN 0121-8123
Rev.Colomb.Reumatol. vol.16 no.4 Bogotá Oct./Dec. 2009
INVESTIGACIÓN ORIGINAL
Adult Still's Disease: Cohort Study
Uriel Panqueva1, Luis Alberto Ramírez2, José Félix Restrepo1, Federico Rondón1
Sergio Mora3, Rafael Valle3, Gerardo Quintana1 María C. Díaz4, Antonio Iglesias1
1 Universidad Nacional, Bogotá, Colombia.
2 Universidad de Antioquia.
3 Universidad Militar Nueva Granada.
4 Hospital San Ignacio Universidad Javeriana.
Recibido: Octubre 15/2009 Aceptado: Diciembre 10/2009
Resumen
Objetivo: Describir las características clínicas, paraclínicas y manejo de la enfermedad de Still del adulto (E.S.A.).
Métodos: Análisis retrospectivo de una cohorte de 24 pacientes.
Resultados: Las características clínicas fueron: fiebre (100%), rash (79.1%) y artritis (66.66%). Leucocitosis (75%) fue la alteración paraclínica más frecuente, seguida por un incremento de la PCR, VSG y ferritina en 70.8%, 66.65% y 62.5%, respectivamente. El 50% de los pacientes presentaron un curso monocíclico; el 33%, policíclico sistémico y el 17%, policíclico articular. No se presentaron casos de monocíclico poliarticular.
Se evidenciaron manifestaciones inusuales de enfermedad tales como: urticaria en 7 pacientes (29%); enfermedad pulmonar intersticial, en 6 pacientes (25%); meningitis aséptica, 4 pacientes (16.6%) y SDRA, en 4 pacientes (16.6%).
Por su parte, todos los pacientes recibieron esteroides y 9 de ellos (37.5%) necesitaron tratamiento con pulsos de metilprednisolona.
Dentro de las drogas modificadoras, el metotrexate fue el medicamento más usado en 15 casos (62.5%), seguido por cloroquina sola o combinada en 11 pacientes (45.8%).
Además, 3 pacientes (12.5%), requirieron tratamiento con terapia anti TNF por pobre respuesta a la terapia convencional. Fallecieron 2 pacientes (8.4%) asociados a cuadros de SDRA.
Conclusiones: La ESA tiene un amplio y difícil diagnóstico diferencial a pesar de manifestaciones clásicas. La presencia de expresiones clínicas poco usuales puede retardar el diagnóstico y tratamiento de ESA. La ESA no es una enfermedad benigna y puede cursar con alta mortalidad cuando se asocia a manifestaciones pulmonares severas.
Palabras clave: enfermedad de Still del adulto, pronóstico, refractario.
Summary
Purpose: describe the clinical and laboratory finding, as well as the treatment, of adult still's disease (ASD).
Methods: retrospective analysis of a 24 patients cohort.
Results: clinical features were: fever (100%), rash (79.1%) and arthritis (66.6%). Most frequent laboratory alterations were: leukocytosis (75%), followed by increased PCR, VSG and ferritin, 70.8%, 66.65% and 62.5% respectively.
50% of the patients showed a monocyclic course, while 33% showed polycyclic systemic and 17% joint polycyclic. No joint monocyclic cases were found.Besides, some unusual manifestations such urticaria in 7 patients (29%); interstitial lung disease in 6 patients (25%); aseptic meningitis in 4 patients (16.6%) and SDRA in 4 patients (16.6%) were found.
All the patients received steroid and 9 of them (37.5%) required therapy with IV methilprednisolone.
Methotrexate was the most used medication between all; DMARD in 15 cases (62.5%), followed by chloroquine, alone or in combination, in 11 patients (45.8%). Besides, 3 patients (12.5%) required treatment with anti TNF due to poor response to conventional therapy. 2 patients died (8.4%) due to adult respiratory distress syndrome.
Conclusions: ASD has a broad and difficult differential diagnosis despite classical features. The presence of unusual manifestations may delay the diagnosis and treatment of this disease.
ASD in not a benign disease and may appear with high mortality when it is associated with severe lung involvement.
Key words: adult still's disease, prognostic, refractory.
Introducción
La enfermedad de Still del adulto (ESA) es una enfermedad de tipo inflamatorio sistémico de causa desconocida y patogenia no clara. Se manifiesta clínicamente por picos febriles de presentación característica1, artritis y artralgias, además de brote evanescente que aparece durante los periodos febriles2. Comúnmente se presentan linfadenopatías, serositis, odinofagia, hepatoesplenomegalia y otras manifestaciones poco usuales3. No existe una prueba de laboratorio patognomónica, pero se encuentra frecuentemente leucocitosis importante con neutrofilia, trombocitosis y anemia con incremento de los reactantes de fase aguda, las cuales, finalmente, son sólo la manifestación paraclínica de la respuesta inflamatoria sistémica asociada. Cuando se tiene un alto índice de sospecha, las determinaciones de los niveles de ferritina y ferritina glicosilada pueden ayudar al diagnóstico4.
El diagnóstico diferencial de la ESA es bastante amplio. Se deben descartar patologías de origen neoplásico, enfermedades infecciosas de diferente origen, enfermedades inflamatorias sistémicas granulomatosas y otras patologías de origen autoinmune que pueden presentar un cuadro clínico similar. En algunos estudios se ha considerado de buen pronóstico5,6; sin embargo, en otros se ha demostrado una importante morbilidad asociada al Síndrome de Dificultad Respiratoria del Adulto (SDRA); el Síndrome de Activación del Macrófago, infección y pobre respuesta a los esteroides7-9.
Materiales y Métodos
Analizamos las historias clínicas de 24 pacientes con diagnóstico de ESA, con seguimiento regular en 4 centros reumatológicos de Bogotá y Medellín, Colombia, entre los años 2000 y 2008, con la metodología de cohorte retrospectiva.
Los pacientes cumplieron con los criterios de Yamaguchi para ESA10. En todos los casos se realizaron estudios microbiológicos, inmunoserológicos e imagenológicos; así como biopsia de medula ósea, ganglio linfático o hepática, cuando estuvo indicada. Por parte de los investigadores se descartaron enfermedades infecciosas, neoplásicas o autoinmunitarias.
Se definió como remisión la ausencia de enfermedad articular, sistémica o anormalidades de laboratorio por dos meses consecutivos9. La aparición, nuevamente, de síntomas articulares, sistémicos o anormalidades de laboratorio, después de un periodo de remisión, se definió como recurrencia11.
De acuerdo al curso de la enfermedad, los pacientes se clasificaron en 4 grupos:
Patrón monocíclico sistémico: fiebre como síntoma principal y duración menor a un año seguida por remisión completa.
Patrón policíclico sistémico: dos o más episodios de predominio febril, de menos de un año de duración cada episodio y con remisión completa entre cada uno.
Enfermedad articular crónica monocíclica: síntomas articulares predominantes de más de un año de duración, en ausencia de síntomas sistémicos, sin recurrencia.
Enfermedad articular crónica policíclica: con los mismos parámetros de la anterior, pero con evidencia de recurrencia.
Se realizó una base de datos donde se consignaron las variables demográficas, clínicas, paraclínicas, microbiológicas, histopatológicas, tratamiento y complicaciones. Se registró la información de los seguimientos realizados y se realizó un paralelo entre nuestros resultados con otras series de la literatura.
Resultados
Durante el periodo de estudio, 24 pacientes fueron recolectados: 15 mujeres y 9 hombres con una edad promedio de 31,58 años en un rango de 16 a 56.
Características clínicas
Los hallazgos clínicos se encuentran en la Tabla 1.
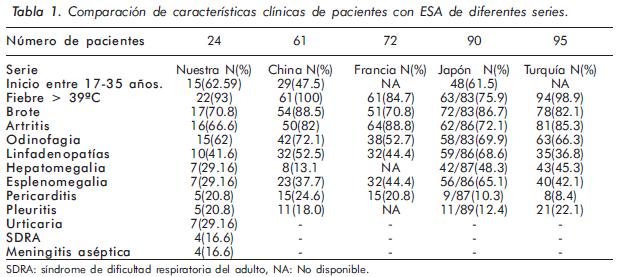
Síntomas articulares: las artralgias fueron referidas por 23 pacientes (95.8%); la artritis simétrica en 16 (66.66%); 13 poliarticular y 3 oligoarticular, de predominio en muñecas, rodillas, tobillos y metacarpofalángicas.
Manifestaciones cutáneas: 19 casos (79.1%) presentaron síntomas cutáneos, 14 (58.33%), brote evanescente de predominio en tronco y extremidades; 5 casos (20.8%) sin evanescencia y 7 (29.16%) urticaria con prurito.
Odinofagia: se encuentra dentro de los primeros síntomas referidos por los pacientes. Se presentó en 15 casos (62%) sin presencia de exudados.
Linfadenopatías: se evidenciaron en 10 casos (41.66%). La localización cervical fue más común, seguida por la axilar.
Siete pacientes (29.6%) presentaron esplenomegalia.
Características paraclínicas
Los datos más frecuentes se encuentran en la Tabla 2.
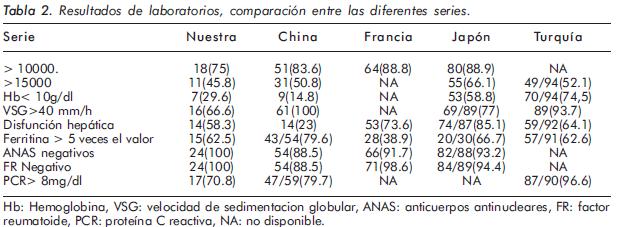
La leucocitosis fue la alteración predominante en el 75% de los casos, seguida por un incremento de la Proteína C Reactiva (PCR), la Velocidad de Sedimentación Globular (VSG) y ferritina en 70.8%, 66.65% y 62.5%, respectivamente. Se encontró disfunción hepática, dada por alteración en las transaminasas, en el 58.3% y anemia en 29.6% de los casos.
En todos los pacientes el factor reumatoide y los anticuerpos antinucleares fueron negativos. Los estudios imagenológicos, microbiológicos e histopatológicos descartaron enfermedades infecciosas asociadas.
Curso de la enfermedad y seguimiento
El diagnóstico de ESA, en promedio, se realizó entre los dos y tres meses del curso de la enfermedad, cuando presentaba urticaria o importante compromiso respiratorio.
La media de seguimiento fue 20 meses, en un rango de 12 meses y 10 años. El 50% de los pacientes presentaron un curso monocíclico; 33% policíclico sistémico y el 17% policíclico articular. No se presentaron casos de monocíclico poliarticular.
Manifestaciones inusuales de enfermedad
En 7 casos (29.16%) se presentó urticaria; en 6 (25%) enfermedad pulmonar intersticial; en 4 (16.6%) meningitis aséptica y SDRA en 4 casos (16.6%) respectivamente.
Fallecieron 2 pacientes (8.4%) asociados a cuadros de SDRA.
Tratamiento
Todos los pacientes recibieron esteroides a dosis de prednisolona de 30 mg/día y 9 de ellos (37.5%) requirieron tratamiento con pulsos de metilprednisolona. Dentro de las drogas modificadoras, el metotrexate fue el medicamento más usado en 15 casos (62.5%), seguido por la cloroquina sola o combinada en 11 pacientes (45.8%). 3 pacientes (12.5%) requirieron tratamiento con terapia anti TNF por pobre respuesta a la terapia convencional.
Discusión
Describimos 24 pacientes con ESA y comparamos sus características clínicas y de laboratorio con otras series.
Encontramos una alta frecuencia de manifestaciones severas y poco comunes. En ESA la presencia de brote típico tiene alta sensibilidad y especificidad12; sin embargo, hay informes de otras lesiones cutáneas que acompañan a esta enfermedad13-16. La urticaria ha sido informada como poco frecuente17-19 , pero en nuestra serie se presentó en el 29.6% y no se relacionó con la severidad de la enfermedad. En uno de nuestros pacientes, el estudio histopatológico mostró un marcado infiltrado intersticial y perivascular de predominio neutrofílico, sin evidencia de vasculitis y llamando la atención la ausencia de eosinófilos.
El compromiso de sistema nervioso central (SNC) es raro. Diversas complicaciones han sido informadas: hemorragia de SNC, convulsiones, parálisis de nervio craneal, signos piramidales transitorios, oftalmoplejía, encefalopatía, entre otros20-22. En el registro japonés, 8% de los pacientes presentaron alguna manifestación de SNC y 4.5% meningitis aséptica23 ; ésta se presenta con pleocitosis de predominio neutrofílico, aumento en la proteinorraquia y glucorraquia normal, en ausencia de infección.
Cuatro de nuestros casos se asociaron con meningitis aséptica, todos de predominio neutrofílico, a quienes se les descartó compromiso infeccioso concomitante, sin antecedentes de consumo de AINES, ni alteraciones imagenológicas. Tres casos se asociaron a episodios convulsivos, uno de ellos a estatus sin presentar finalmente secuelas neurológicas importantes.
Las manifestaciones pulmonares incluyen pleuresía, neumonitis aguda o crónica. El derrame pleural es generalmente exudativo, con alto contenido de neutrófilos en ausencia de infección. La infiltración intersticial es poco frecuente24, 25 y en raros casos cuando se presenta compromiso alveolar el SDRA se puede presentar26-30. Diez pacientes (41.66%) en nuestra serie presentaron compromiso pulmonar; 24% con neumonitis intersticial y 4 (16.66%), con SDRA, con una mortalidad del 50%.
Presentamos una serie con manifestaciones poco usuales y severas. Creemos que este no es el curso de la ESA en nuestro medio, ya que los casos fueron tomados de hospitales de referencia, donde se presentan los casos de mayor complejidad.
Hay un retraso en el diagnóstico cuando las manifestaciones predominantes son poco usuales, lo cual se asocia a un inicio más tardío del tratamiento y a la aparición de complicaciones más severas.
No se puede establecer una correlación confiable entre el tratamiento recibido y el pronóstico, porque los casos más severos recibieron pulsos de esteroides, terapia modificadora de la enfermedad combinada o terapia biológica.
Conclusiones
La ESA tiene un amplio diagnóstico diferencial y en ocasiones difícil, a pesar de manifestaciones clásicas. La presencia de expresiones clínicas poco usuales puede retardar el diagnóstico y manejo de ESA. La ESA no es una enfermedad benigna y puede cursar con alta mortalidad cuando se asocia a manifestaciones pulmonares severas.
Referencias
1. Larson EB. Adult Still's disease: recognition of a clinical syndrome and recent experience. West J Med 1985;142:665-671. [ Links ]
2. Wouters JM, van de Putte LB. Adult-onset Still's disease; clinical and laboratory features, treatment and progress of 45 cases. Q J Med 1986;61:1055- 1065. [ Links ]
3. Rodelo J, González LA, Velásquez MP, Vásquez G, Uribe O, Ramírez LA. Neumonía intersticial usual en enfermedad de Still del adulto. Rev Colomb Reumatol 2005;12:148-154. [ Links ]
4. Fautrel B, Le Moel G, Saint-Marcoux B, Taupin P, Vignes S, Rozenberg S, et al. Diagnostic value of ferritin and glycosylated ferritin in adult onset Still's disease. J Rheumatol 2001;28:322-329. [ Links ]
5. Louthrenoo W, Aramsareewong T, Sukitawut W. Adult onset Still's disease: Clinical features and outcome in 16 Thai patients. J Clin Rheumatol 2001;7:301- 307. [ Links ]
6. Uppal SS, Al-Mutairi M, Hayat S, Abraham M, Malaviya A. Ten years of clinical experience with adult onset Still's disease: Is the outcome improving? Clin Rheumatol 2007;26:1055-1060. [ Links ]
7. Reginato AJ, Schumacher HR Jr, Baker DG, O'Connor CR, Ferreiros J. Adult onset Still's disease: experience in 23 patients and literature review with emphasis on organ failure. Semin Arthritis Rheum 1987;17:39- 57. [ Links ]
8. Cabane J, Michon A, Ziza JM, Bourgeois P, Blétry O, Godeau P,et al. Comparison of long term evolution of adult onset and juvenile onset Still's disease, both followed up for more than 10 years. Ann Rheum Dis 1990;49:283-285. [ Links ]
9. Zeng T, Zou YQ, Wu MF, Yang CD. Clinical features and prognosis of adult-onset still's disease: 61 cases from China. J Rheumatol. 2009;36:1026-1031. [ Links ]
10. Yamaguchi M, Ohta A, Tsunematsu T, Kasukawa R, Mizushima Y, Kashiwagi H,et al. Preliminary criteria for classification of adult Still's disease. J Rheumatol 1992;19:424-430. [ Links ]
11. Pay S, Türkçapar N, Kalyoncu M, Sim°ek I, Beyan E, Ertenli I, et al. A multicenter study of patients with adult-onset Still's disease compared with systemic juvenile idiopathic arthritis. Clin Rheumatol 2006;25:639-644. [ Links ]
12. Masson C, Le Loet X, Liote F, Dubost JJ, Boissier MC, Perroux-Goumy L. Comparative study of 6 types of criteria in adult Still's disease. J Rheumatol 1996;23:495-497. [ Links ]
13. Suzuki K, Kimura Y, Aoki M, Takezaki S, Tuchida T, Takano T, et al. Persistent plaques and linear pigmentation in adult-onset Still's disease. Dermatology. 2001;202:333-335. [ Links ]
14. Pouchot J, Sampalis JS, Beaudet F, Carette S, Décary F, Salusinsky-Sternbach M, et al. Adult Still's disease: manifestations, disease course, and outcome in 62 patients. Medicine (Baltimore). 1991;70:118-136. [ Links ]
15. Kaur S, Bamberry P, Dhar S. Persistent dermal plaque lesions in adult-onset Still's disease. Dermatology 1994; 188:241-242. [ Links ]
16. Lübbe J, Hofer M, Chavaz P, Saurat JH, Borradori L. Adult-onset Still's disease with persistent plaques. Br J Dermatol 1999;141:710-713. [ Links ]
17. Salaffi F, Filosa G, Bugatti L, Maestrini MD. Urticaria as a presenting manifestation of adult-onset Still's disease. Clin Rheumatol. 2000;19:389-391. [ Links ]
18. Affleck AG, Littlewood SM. Adult-onset Still's disease with atypical cutaneous features. J Eur Acad Dermatol Venereol. 2005;19:360-363. [ Links ]
19. Setterfield JF, Hughes GR, Kobza Black A. Urticaria as a presentation of adult Still's disease. Br J Dermatol. 1998;138:906-908. [ Links ]
20. Denault A, Dimopoulos MA,Fitzcharles MA. Meningoencephalitis and peripheral neuropathy complicating. J Rheumatol. 1990;17:698-700. [ Links ]
21. Garrote FJ, Marco J, Obeso G, Rodríguez E, del Ser T. Aseptic meningitis and focal central nervous system involvement in a case of adult onset Still's disease. J Rheumatol. 1993 Apr;20(4):765-767. [ Links ]
22. Sisselman SG. Adult onset Still's disease presenting as aseptic meningitis in a young healthy female. Del Med J. 1999;71:181-184. [ Links ]
23. Ohta A, Yamaguchi M, Tsunematsu T, Kasukawa R, Mizushima H, Kashiwagi H. Adult Still's disease: a multicenter survey of Japanese patients. J Rheumatol 1990;17:1058-1063. [ Links ]
24. Sampalis JS, Esdaile JM & Medsger TA. A controlled study of the long-term prognosis of adult Still's disease. American Journal of Medicine 1995; 98:384- 388. [ Links ]
25. Wakai K, Ohta A, Tamakoshi A, Ohno Y, Kawamura T, Aoki R, et al. Estimated prevalence and incidence of adult Still's disease: findings by a nationwide epidemiological survey in Japan. Journal of Epidemiology 1997;7:221-225. [ Links ]
26. Hirohata S, Kamoshita H, Taketani T, Maeda S. Adult Still's disease complicated with adult respiratory distress. Arch Intern Med 1986;146:2409-2410. [ Links ]
27. Stoica GS, Cohen RI, Rossoff LJ. Adult Still's disease and respiratory failure in a 74 year old woman. Postgrad Med J. 2002;78:97-8. [ Links ]
28. Suleiman M, Wolfovitz E, Boulman N, Levy Y. Adult onset Still's disease as a cause of ARDS and acute respiratory failure. Scand J Rheumatol 2002;31:181- 183. [ Links ]
29. Cheema GS, Quismorio FP. Pulmonary involvement in adult- still's onset Still's disease. Curr Opin Pulm Med 1999;5:305-309. [ Links ]
30. Iglesias J, Sathiraju S, Marik P. Severe systemic I inflammatory treat response syndrome with shock and ARDS resulting Still's disease. Chest 1999; 115:1738-1740. [ Links ]














