Introducción
La hipertensión arterial (HTA) resistente es una enfermedad crónica no transmisible que genera un alto impacto en el deterioro de la función renal de los pacientes. Se define por una elevación de las cifras tensionales sistólica y diastólica iguales o superiores a 140/90 mmHg, a pesar del uso de tres o más fármacos antihipertensivos de diferentes grupos farmacológicos, como inhibidores de la enzima convertidora de angiotensina (IECA), antagonistas de los receptores de angiotensina II (ARA II) y bloqueadores de los canales de calcio (BCC), en combinación con diuréticos, ya sean tiazidas o ahorradores de potasio. Incluso administrados a dosis máxima tolerada y con la frecuencia adecuada, estos medicamentos no logran controlar los niveles elevados de presión arterial, lo que incrementa significativamente el riesgo cardiovascular 1.
Este estudio busca proporcionar información detallada sobre la frecuencia de presentación de esta patología en pacientes con enfermedad renal crónica terminal en terapia de reemplazo renal tipo hemodiálisis, considerando variables sociodemográficas y clínicas asociadas a la HTA resistente y a la ERC 2.
Metodología
Se realizó un estudio de tipo descriptivo transversal de carácter analítico relacional para establecer la asociación entre factores de riesgo tanto demográficos y clínicos para HTA resistente. Se analizó al total de pacientes con ERC en estadio 5 en terapia de remplazo renal mediante hemodiálisis. El estudio se llevó a cabo en una institución de tercer nivel prestadora de servicios de salud, centro de referencia en la terapia de reemplazo renal de la ciudad de Pereira, Colombia.
Recolección de datos: se solicitó permiso institucional para acceder a las historias clínicas. La recolección de información se realizó durante ocho meses, con una dedicación de dos horas semanales, obteniendo datos retrospectivos de las historias clínicas de los pacientes atendidos entre 2022 y 2023. Estos registros se encontraban almacenados en el sistema de información de la unidad y su recolección manual fue realizada por la autora del estudio. Se incluyeron datos personales de las pacientes como variables sociodemográficas y clínicas para la conformar la base de datos.
Tabulación de la información y análisis estadístico: se creó una base de datos electrónica en Microsoft Excel 2021 versión 16.55, la cual se exportó al software SPSS versión 26, licenciado por la Universidad de Caldas, para su análisis estadístico. Se realizó inicialmente un análisis descriptivo de cada una de las variables. Las variables cualitativas se expresaron como frecuencias absolutas y relativas y las cuantitativas con medidas de dispersión y tendencia central, como media, desviación estándar, moda, mediana con intervalo de confianza y valores mínimos y máximos de cada distribución. Para las variables cuantitativas se comprobó la distribución normal a través de la prueba estadística Kolmogórov-Smirnov.
Posteriormente, con el fin de establecer los factores asociados a la hipertensión arterial resistente se calculó la asociación de la variable dependiente con respecto a las variables independientes mediante pruebas de chi cuadrado, se consideró significancia estadística con un valor de p< 0.05. La estimación del riesgo es a través de la Odds ratio o razones de prevalencia (OR) con su intervalo de confianza del 95%.
Por último, se aplicó un análisis multivariado que incluyó las variables estadísticamente significativas mediante el modelo de regresión logística binaria con pasos sucesivos hacia atrás. El objetivo fue confirmar la asociación entre la variable dependiente HTA resistente y las variables independientes con significancia estadística, a la vez controlar los factores confusión.
Muestra: se tomó el total de pacientes con enfermedad renal crónica en estadio 5 que cumplieron criterios de selección del estudio.
Criterios de inclusión: pacientes con diagnóstico de enfermedad renal crónica estadio 5 que se encuentran en terapia de remplazo renal de tipo hemodiálisis. Pacientes de ambos sexos, mayores de 18 años atendidos en una institución de salud de alta complejidad de la ciudad de Pereira durante el periodo 2022-2023. Pacientes con diagnóstico de hipertensión arterial y enfermedad renal crónica estadio 5 y con otras comorbilidades de base.
Criterios de exclusión: pacientes con enfermedad renal crónica estadio 5 en terapia de remplazo renal tipo diálisis peritoneal, debido a que el seguimiento en estos pacientes es de tipo ambulatorio. Pacientes menores de 18 años con diagnóstico de enfermedad renal crónica estadio 5.
Resultados
La prevalencia de la hipertensión arterial resistente en la población con ERC estadio 5 en terapia de hemodiálisis fue del 44,0%.
1.Etiología de la ERC:
Las etiologías de ERC en estadio 5 con mayor prevalencia fueron la HTA, con un 46,7%, seguida de la diabetes, con un 33,3% de los casos. La prevalencia de HTA resistente fue del 44%, siendo la hipertensión arterial la etiología más frecuente de ERC, con un 46,7%.
En cuanto a las variables sociodemográficas, se observó que el 61,7% de los pacientes eran hombres, el 87,5% procedían de Pereira, y la edad promedio fue de 61 años, con una edad mínima de 24 años y una máxima de 89 años. Respecto al estado civil, el 58,2% eran solteros. En relación con el régimen de afiliación en salud, el 78,1% estaban en el régimen subsidiado, y el 80,1% tenían un nivel educativo de primaria.
Entre las variables clínicas, se identificó que el 59,6% de los pacientes tenían diabetes, el 44,1% presentaban HTA resistente, el 82,7% tenían un riesgo cardiovascular alto, el 54,7% padecían enfermedad cardiovascular, el 1,7% sufrían de enfermedad cerebrovascular, el 38,3% tenían sobrepeso, y el 73,0% no se adherían al tratamiento.
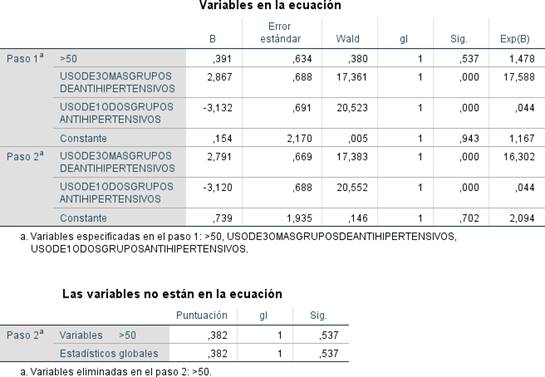
La significancia estadística se determinó mediante un valor de p ≤ 0,005 para las variables edad, uso de dos grupos de antihipertensivos y uso de tres grupos farmacológicos de antihipertensivos. La relación entre variables se estableció a través de análisis bivariado, y el riesgo se calculó mediante la razón de momios (OR). En el análisis multivariado, se describió la probabilidad de asociación encontrada en el cruce de variables.
Para el modelo de regresión logística binaria, se utilizó el método de pasos sucesivos hacia atrás. En el análisis multivariado, se demostró que las variables "uso de uno o dos grupos de antihipertensivos" y "uso de tres o más grupos de antihipertensivos" estaban asociadas a la HTA resistente. En el paso 2 del modelo, se eliminó la variable "mayor de 50 años", lo que indica que no existía asociación entre esta variable independiente y la variable dependiente (HTA resistente), tras ajustar el efecto de posibles factores de confusión. A continuación, se muestran las gráficas y tablas de resultados:
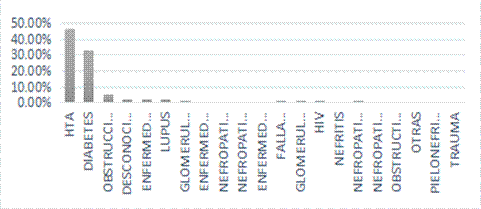
Gráfica 1 Distribución porcentual de la etiología de los pacientes con enfermedad renal crónica estadio 5.
Tabla1. Distribución absoluta y porcentual de variables sociodemográficas de los pacientes con enfermedad renal crónica estadio 5.
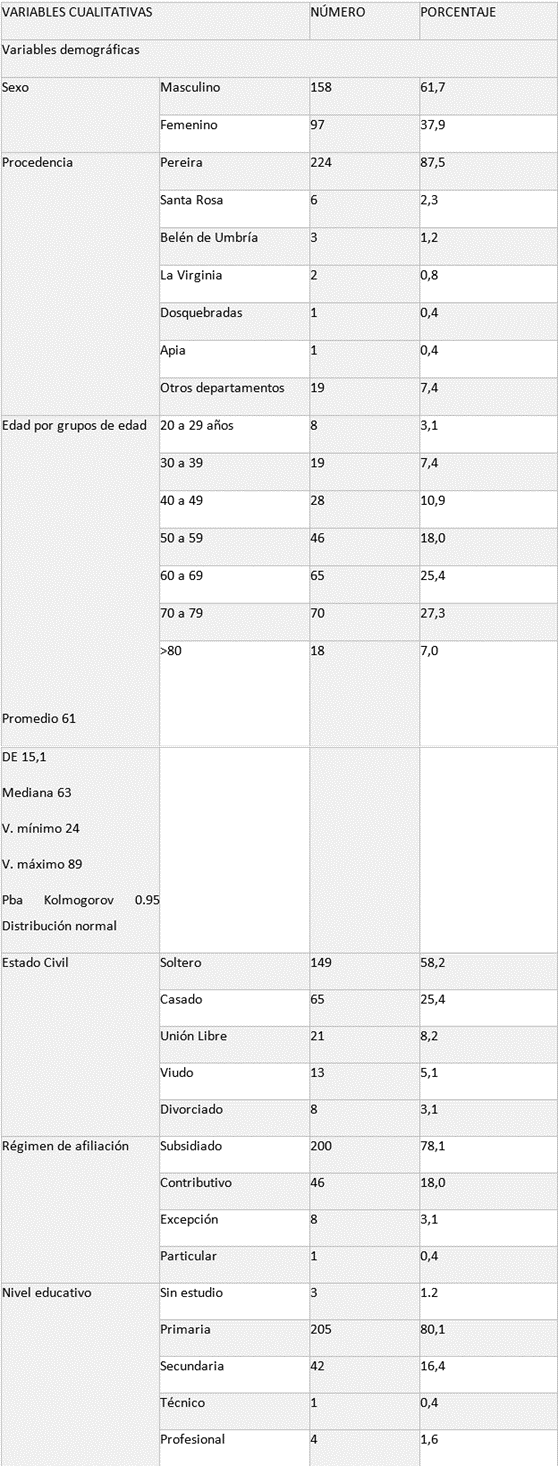
*Elaboración propia.
Tabla 2 Distribución absoluta y porcentual de frecuencias de variables clínicas de pacientes con ERC.
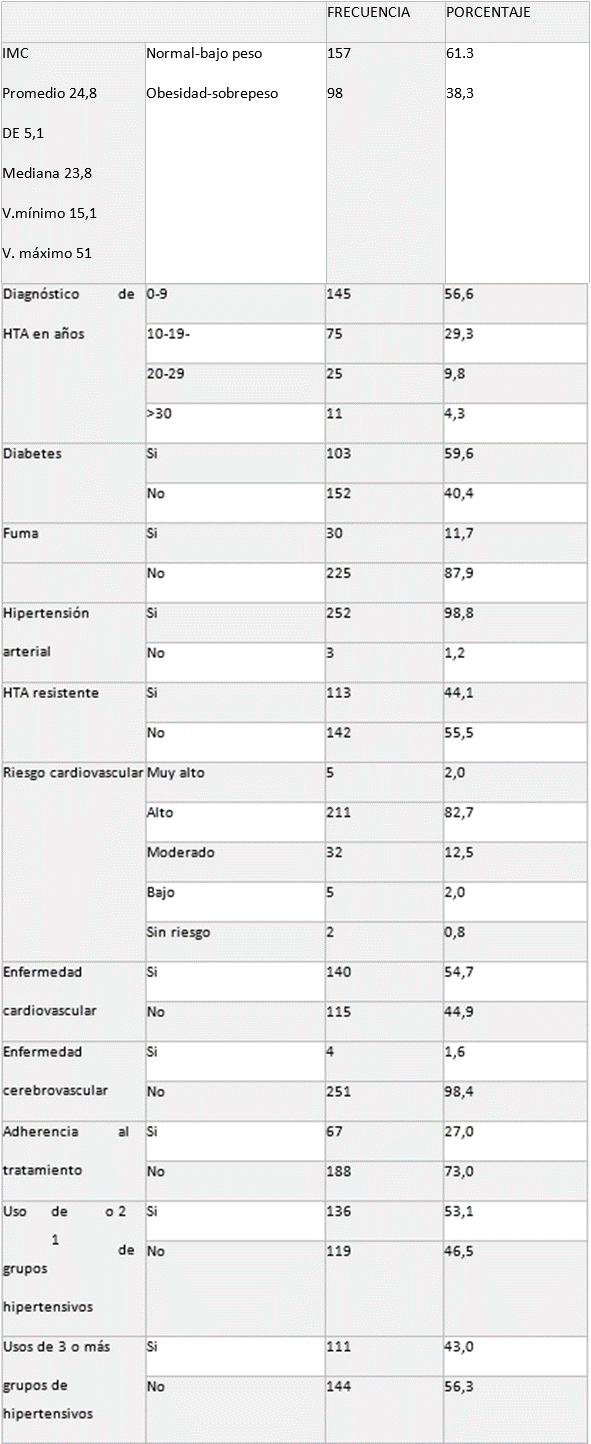
*Elaboración propia
Tabla 3 Variables de riesgo sociodemográficas asociadas a la Hipertensión Arterial Resistente en pacientes con Enfermedad renal crónica estadio 5.
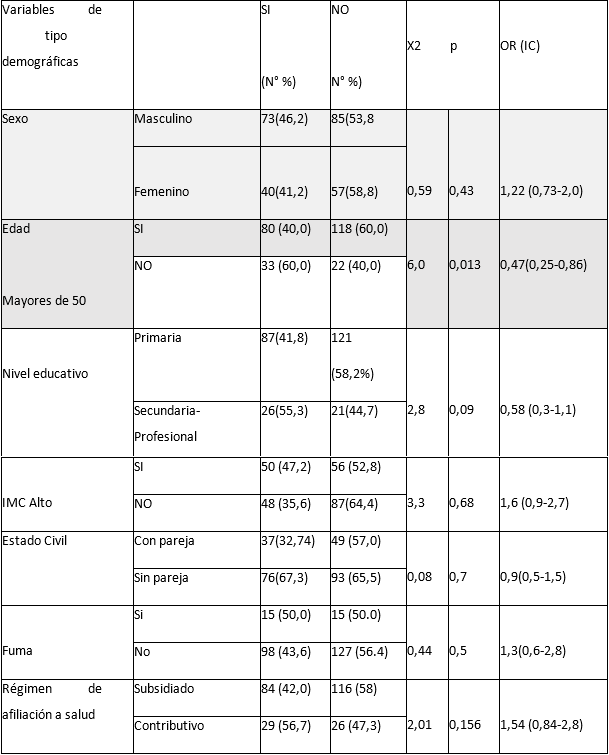
*Elaboración propia.
Tabla 4 Variables clínicas de riesgo asociadas Hipertensión Arterial Resistente en pacientes con Enfermedad renal crónica estadio 5.
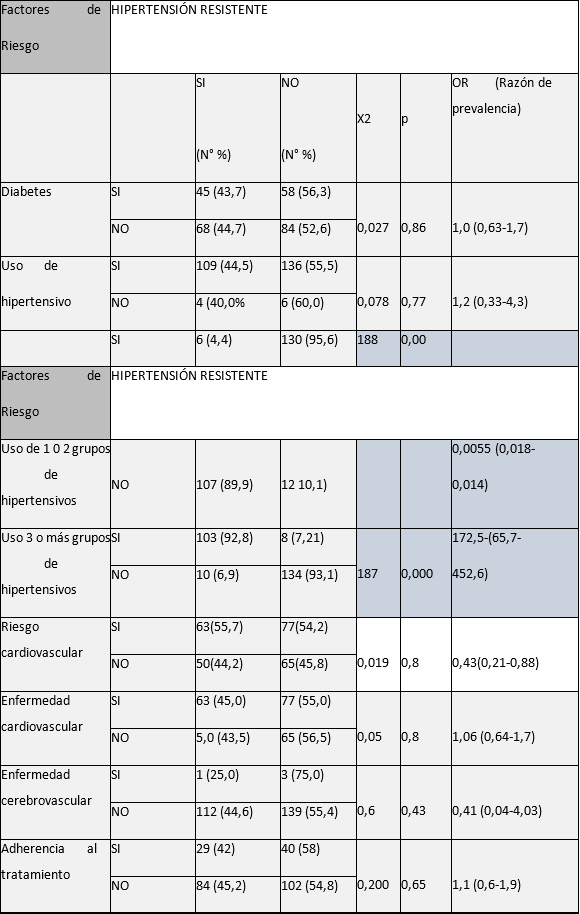
*Elaboración propia
Discusión
El presente estudio tuvo como objetivo determinar la relación entre los factores asociados a la HTA resistente en pacientes con ERC estadio 5, en terapia de reemplazo renal, atendidos en una institución de salud de alta complejidad en Pereira, Colombia. Se encontró que la prevalencia de HTA resistente fue del 44%, un porcentaje superior al reportado en estudios específicos, como la declaración científica de la American Heart Association (AHA) de 2018, donde la prevalencia osciló entre el 12 % y el 15 % en pacientes con HTA resistente 4.
La edad promedio de los pacientes en este estudio fue de 61 años, y se observó que la mayor proporción de casos ocurrió en mayores de 70 años. Al aplicar la prueba de Kolmogorov-Smirnov, se determinó que la variable edad no seguía una distribución normal. Estos resultados son comparables a los de un estudio realizado en un hospital universitario de Egipto, donde se reportó una mayor incidencia de ERC en pacientes de edad avanzada, con un promedio de 62,1 años 24.
Respecto a las variables sociodemográficas, el 61,7% de los pacientes eran hombres, la mayoría procedían de Pereira, y el 58,2% no tenían pareja. El régimen de salud predominante fue el subsidiado (78,1%), y el 80% de los pacientes tenían como nivel educativo la primaria. Estos factores pueden influir en la comprensión de la enfermedad y en la adherencia al tratamiento antihipertensivo. Además, el índice de masa corporal (IMC) promedio fue de 24,8, indicando sobrepeso. Esta condición está documentada como un factor asociado a la hipertensión, ya que los individuos con IMC ≥30 kg/m² tienen el doble de probabilidades de desarrollar HTA resistente 25.
En cuanto al consumo de tabaco, el 89,7% de los pacientes no fumaban. Sin embargo, estudios recientes han señalado que el uso de nicotina, incluso en dispositivos de vapeo, incrementa las cifras de presión arterial. Se recomienda a los pacientes con HTA resistente abandonar el tabaquismo para reducir los eventos cardiovasculares asociados 25.
La HTA fue identificada como la principal causa de ERC, seguida de la diabetes mellitus. A nivel mundial, la diabetes es la etiología más frecuente de ERC; sin embargo, los resultados de este estudio destacan la relevancia de la hipertensión arterial en el desarrollo de esta patología. Se estima que el 65%-75% de los pacientes con obesidad desarrollan hipertensión, considerada un importante predictor de ERC y factor de riesgo para diabetes mellitus 26.
El 82,4% de los pacientes con ERC presentaron un riesgo cardiovascular alto. La presión arterial elevada no solo es un factor de riesgo, sino también un predictor de complicaciones cardíacas, cerebrales y vasculares, como enfermedad coronaria, insuficiencia cardíaca, fibrilación auricular y accidente cerebrovascular. Además, la falta de adherencia al tratamiento farmacológico se identificó como un factor de riesgo importante. La adherencia puede estar afectada por barreras económicas, regímenes de medicación complejos y condiciones crónicas asociadas, como depresión y disfunción cognitiva 25.
A pesar de la importancia de la adherencia, actualmente es difícil de evaluar en la práctica clínica, por dificultades en el seguimiento, claridad en los protocolos de manejo antihipertensivo e incluso la falta de un método o prueba estandarizada y clínicamente disponible. El recuento de pastillas, el método más utilizado en los ensayos clínicos, se asocia con una sobre estimación de la adherencia. Otros métodos son la monitorización electrónica y los análisis de metabolitos de fármacos cuya disponibilidad en el país no es extendida.
Los esfuerzos para mejorar la adherencia a la medicación son importantes para disminuir el riesgo de la enfermedad y sus complicaciones secundarias. Por tanto, también se debe promover la educación del paciente para mejorar la autoconciencia de las condiciones médicas y la necesidad de una atención adecuada.
En cuanto al seguimiento y control estricto de la ingestión de medicamentos antihipertensivos, los esfuerzos terapéuticos de los médicos para reducir el recuento de pastillas también son importantes ya que los estudios han demostrado una asociación inversa significativa entre el recuento de pastillas antihipertensivas y la adherencia a la medicación. Al respecto, en un estudio sobre pacientes con hipertensión mal controlada a los que se les brindó herramientas como la atención habitual e incluso una aplicación para teléfono inteligente que proporcionaba alertas recordatorias, informes de cumplimiento y apoyo opcional de pares, se encontró que los pacientes que recibieron la intervención habían mejorado el cumplimiento autoinformado, pero la intervención no afectó el control de la PA (25). Igualmente, se ha informado que el uso de combinaciones de dosis fijas o formulaciones de liberación prolongada es eficaz para mejorar la adherencia, por tanto, cambiar las recetas de un paciente a regímenes de una vez al día usando combinaciones de dosis fijas para reducir el recuento total de pastillas puede ayudar a mejorar la adherencia a la medicación en pacientes con enfermedad hipertensiva (25).
En el presente estudio, la HTA resistente como variable dependiente presentó asociación estadísticamente significativa ya que el uso de 1 o 2 antihipertensivos se considera un factor protector para la HTA resistente, en contraste con la variable clínica “uso de tres grupos farmacológicos de antihipertensivos”, la cual se comporta como un factor de riesgo para la HTA resistente, lo que se comprobó al realizar la regresión logística binaria donde se obtuvo que los pacientes con régimen farmacológico de 3 grupos de antihipertensivos tienen 17,5 veces más riesgo de presentar HTA, relacionado con las escasa adherencia a los esquemas de tratamiento antihipertensivo.
La falta de adherencia a la medicación antihipertensiva es uno de los principales factores que contribuyen al descontrol de la tensión arterial, estudios han indicado que más del 30% de los adultos que toman antihipertensivos presentan una baja adherencia en el año siguiente al inicio del tratamiento. El metaanálisis de la prevalencia de la falta de adherencia entre adultos con hipertensión arterial resistente en 42 estudios con 71.353 participantes mostró una prevalencia media del 37%, con una amplia variación entre los estudios que oscilaba entre el 3-86% en donde se evaluaron varios factores como el nivel socioeconómico, la demografía y los factores ambientales, los cuales se asocian a la no adherencia farmacológica 25.
La HTA se considera un factor de riesgo cardiovascular importante en la población general, pero aún más en los pacientes con ERC. A su vez, la ausencia de factores de riesgo cardiovascular se considera un factor protector en la población con enfermedad renal crónica. Al respecto, es recomendable para el tratamiento farmacológico de la HTA resistente la individualización con indicación de una combinación de dosis optimas o máximas toleradas de inhibidores del sistema renina angiotensina de acción prolongada, antagonistas de calcio y tiazidas o similares 25.
El tratamiento de la hipertensión resistente requiere de optimización de los regímenes de medicación mediante el ajuste de las dosis, la adición de medicamentos de diferentes clases o el uso de combinaciones de dosis fijas. Las modificaciones del estilo de vida, como la pérdida de peso, el ejercicio regular y una dieta baja en sodio, también son importantes en los pacientes de edad avanzada. Mediante la presente investigación se identificó la necesidad e importancia de establecer protocolos que incluyan identificación , factores de riesgo, diagnóstico, tratamiento farmacológico y de estilos de vida enfocados de forma individual en el manejo del paciente con HTA resistente. Igualmente, es importante realizar el seguimiento adecuado mediante el monitoreo ambulatorio de la presión arterial con el fin de obtener resultados objetivos 25.
Finalmente, aunque en este estudio la variable “no adherencia al tratamiento farmacológico” no se consideró como variable estadísticamente significativa, la proporción de pacientes no adherentes fue mayor que la de pacientes adherentes con un porcentaje de 73%, el cual es relevante ya que se comporta como factor de riesgo importante detectado en el estudio de la población. Por tanto, se sugiere que deber ser medido y controlado en los protocolos futuros desarrollados para pacientes con ERC e HTA asociada, con el fin de verificar el régimen de tratamiento, cantidad de antihipertensivos combinados para cada caso especial, formulación adecuada, horario diario y ajuste y seguimiento realizado por especialista tratante 25.
El tratamiento de la HTA resistente debe incluir la optimización de los regímenes farmacológicos y modificaciones del estilo de vida, como la pérdida de peso, el ejercicio regular y una dieta baja en sodio. Es fundamental establecer protocolos que incluyan la identificación de factores de riesgo, diagnóstico, tratamiento personalizado y seguimiento riguroso, utilizando métodos como el monitoreo ambulatorio de presión arterial para obtener resultados más objetivos 25.
En relación con el análisis estadístico, el uso de uno o dos grupos de antihipertensivos se identificó como un factor protector contra la HTA resistente, mientras que el uso de tres o más grupos de medicamentos se asoció con un aumento significativo del riesgo (OR=17,5). Esto puede estar relacionado con la baja adherencia a esquemas complejos de tratamiento antihipertensivo 26.
Finalmente, aunque la variable "no adherencia al tratamiento farmacológico" no fue estadísticamente significativa, el 73% de los pacientes no adherentes representa un porcentaje relevante. Este hallazgo sugiere la necesidad de evaluar la adherencia como parte de los protocolos futuros en pacientes con ERC e hipertensión arterial. Implementar estrategias como la educación al paciente, la simplificación de regímenes y el uso de combinaciones de dosis fijas puede mejorar la adherencia y reducir el riesgo de complicaciones asociadas 26.