Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Infectio
Print version ISSN 0123-9392
Infect. vol.15 no.4 Bogotá Oct./Dec. 2011
1Ministerio de Salud y Protección Social
2Organización Panamericana de la Salud - Colombia
Introducción
A pesar de los esfuerzos realizados, la malaria - o paludismo- es todavía uno de los más graves problemas de salud pública mundial (1). En las Américas, se estima que 14 % de la población se encuentra en riesgo de enfermar y morir por malaria, y existe transmisión endémica de paludismo en 21 países de la región. En promedio, en la región se registran anualmente cerca de un millón de casos. La contribución de la carga global de los casos de malaria es de 3 %; la contribución global de los casos de Plasmodium falciparum es de 1 % y se estima que la mortalidad producida por esta enfermedad es de 1 %. Los desplazamientos de población asociados a fenómenos de colonización y diversas formas de uso de la tierra en las áreas endémicas, la explotación de minas de oro y bosques, los conflictos armados y los cultivos ilícitos, han provocado epidemias aisladas (2-4).
La malaria es una de las enfermedades infecciosas más importantes en Colombia, y su vigilancia, prevención y control revisten especial interés en salud pública. Es endémica en 75 % de las áreas localizadas por debajo de los 1.500 metros de altitud. En el país, aproximadamente, 12 millones de personas habitan en las zonas de riesgo para la transmisión de esta enfermedad. Se registran cerca de 150.000 casos anuales, con predominio de la producida por Plasmodium vivax, pero la proporción de casos de malaria por P. falciparum es una de las más altas entre los países del continente (30 %) (5,6).
En Colombia, las muertes por paludismo registradas en los certificados de defunción del DANE oscilaron, en la última década (1999-2009), entre 65 y 165 muertes al año7. A su vez, los registros de notificación semanal del Sivigila revelan cifras de mortalidad entre 20 y 60 muertes al año8. La detección precoz de los casos y el tratamiento oportuno, eficaz y seguro de los casos de malaria, son la estrategia más costo-efectiva para evitar o reducir las complicaciones y la mortalidad por malaria; en la atención individual, permite la rápida reducción de la incapacidad y la curación en el 100 % de los casos, y en la atención colectiva, es la acción más importante de prevención primaria e interrupción de su transmisión. Esta estrategia es uno de los elementos fundamentales recomendados en la Estrategia Global de Control de la Malaria, Hacer Retroceder el Paludismo, los Objetivos de Desarrollo del Milenio y el Plan Nacional de Salud Pública (9,10).
El Ministerio de la Protección Social, con el apoyo de la OPS/OMS, a través de RAVREDA, vigila la sensibilidad y resistencia de los plasmodios a los medicamentos antipalúdicos utilizados en los diferentes esquemas terapéuticos en el país, y los resultados obtenidos se utilizan en su revisión y actualización. Recientemente, mediante la Resolución 2257 de 2011, el Ministerio adoptó oficialmente los "Protocolos y guías para la gestión de la vigilancia en salud pública", las "Guías de atención clínica integral" y las "Guías de vigilancia entomológica y control para las enfermedades transmitidas por vectores"; una de ellas es la "Guía de manejo clínico integral de la malaria". El objetivo del presente artículo es presentar los contenidos fundamentales de la estrategia de diagnóstico y tratamiento de la malaria de la nueva "Guía de manejo clínico integral de la malaria" en Colombia.
Diagnóstico
El diagnóstico de la malaria se basa en criterios clínicos, epidemiológicos y de laboratorio que, con una adecuada anamnesis y examen físico, pueden orientar con alto grado de certeza sobre la sospecha de la enfermedad.
Criterios para el diagnóstico
Los siguientes criterios clínicos y epidemiológicos permiten configurar un caso probable de malaria.
Criterios clínicos
Estos son: historia de un episodio palúdico en el último mes, fiebre actual o reciente (menos de una semana), paroxismos de escalofríos intensos, fiebre y sudoración profusa, cefalea, síntomas gastrointestinales, mialgias, artralgias, náuseas, vómitos, anemia, esplenomegalia y evidencia de manifestaciones graves y complicaciones de malaria por P. falciparum.
Criterios epidemiológicos
Se incluye: antecedentes de exposición en los últimos 15 días, en áreas con transmisión activa de la enfermedad (ocupación, turismo, desplazamientos, etc.); nexo epidemiológico (tiempo y lugar) con personas que hayan sufrido malaria; antecedentes de hospitalización y transfusión sanguínea y antecedentes de medicación antipalúdica en las últimas cuatro semanas.
En todo paciente que se considere un caso probable de malaria, debe confirmarse o descartase el diagnóstico mediante la visualización del parásito en muestras de sangre o la detección de antígenos parasitarios mediante pruebas rápidas.
Diagnóstico parasitológico por microscopía o pruebas rápidas
El diagnóstico parasitológico puede hacerse mediante microscopía, con el examen de gota gruesa o de extendido de sangre periférica, o mediante técnicas inmunocromatográficas. El examen de gota gruesa es el método diagnóstico más ampliamente difundido para la malaria y el recomendado como primera opción en el proceso diagnóstico. La gota gruesa consiste en el examen al microscopio de una gota de sangre obtenida mediante punción de un dedo de la mano o del pie, sobre una lámina portaobjetos.
El examen microscópico permite identificar formas y características parasitarias o estadios, y presencia o ausencia de granulaciones del glóbulo rojo; con el conjunto de hallazgos se logra diagnosticar tanto el género (Plasmodium) como la especie o especies implicadas en la infección y determinar la parasitemia. Llevada a cabo de forma adecuada, la gota gruesa tiene mayor sensibilidad que el extendido y que las pruebas rápidas. Todo esto hace que sea la primera alternativa para los servicios de salud. El protozoo puede ser detectado en la gota gruesa con bajas densidades parasitarias, del orden de 5 a 10 parásitos por μl de sangre. El recuento parasitario es necesario para la evaluación clínica del paciente. Para considerar el examen de gota gruesa como negativo, es necesario que hayan sido leídos, al menos, 200 campos microscópicos. En general, se recomienda que, ante un caso probable de malaria con gota gruesa negativa, el examen se repita en las siguientes 24 horas.
Cuando se detecten menos de 100 parásitos por μl, es decir, el equivalente a 2-3 parásitos en toda la placa, debe repetirse el examen en un lapso de 8 a 12 horas. En tales circunstancias, el reportar una lámina como positiva sin informar el reducido número de formas parasitarias observadas, puede llevar a un médico no familiarizado con el paludismo a desconocer otros diagnósticos diferenciales y retardar el adecuado manejo de otra enfermedad, lo que puede tener consecuencias lamentables.
Pruebas rápidas de diagnóstico
Las pruebas rápidas de diagnóstico permiten detectar antígenos de los parásitos en una pequeña cantidad de sangre, usualmente entre 5 y 15 μl. Consisten en un ensayo inmunocromatográfico con anticuerpos monoclonales impregnados en una tira diagnóstica, dirigidos contra el antígeno del parásito presente en la sangre del paciente. El resultado, usualmente una línea de color, se obtiene en 5 a 20 minutos. Las pruebas rápidas no requieren una inversión capital o electricidad, son simples de practicar y fáciles de interpretar (22).
Las pruebas rápidas de diagnóstico son una alternativa importante en muchas situaciones cuando no es posible garantizar una microscopía de gran calidad o el mantenimiento de una estructura de red. Por su rapidez en el diagnóstico y su fácil transporte, han sido útiles en la atención de brotes y epidemias, para la búsqueda activa de casos de malaria y, en general, como alternativa a la gota gruesa en localidades donde no es viable la implantación de un puesto de microscopía. Además, pueden ser de utilidad para complementar el diagnóstico microscópico, ante la duda sobre una de las especies de Plasmodium observadas al microscopio, en bancos de sangre como prueba de tamización de donantes.
En general, la OMS considera las pruebas rápidas de diagnóstico adecuadas para el diagnóstico, cuando tienen una sensibilidad de 95 % o más27. La mayoría de las pruebas disponibles hoy cumplen esa característica para P. falciparum, pero no para las otras especies22. La sensibilidad disminuye ante densidades parasitarias menores de 500 por μl en infecciones por P. falciparum y de menos de 5.000 por μl en infecciones por P. vivax22. El desempeño de las pruebas rápidas depende de aspectos como la calidad en la fabricación, la conservación adecuada durante el transporte y el almacenamiento, su adecuada manipulación y su uso en campo; para su conservación, los fabricantes normalmente recomiendan una temperatura entre 4 y 30 ºC22.
Diagnóstico diferencial
En el diagnóstico clínico diferencial de la malaria se debe incluir una gran variedad de cuadros febriles infecciosos que tienen un curso agudo y manifestaciones clínicas generales; en especial, es importante considerar los cuadros clínicos que cursan con fiebre y esplenomegalia. Sin embargo, los síntomas iniciales pueden ser sugestivos, incluso, de cuadros virales como influenza u otro cuadro viral de resolución espontánea.
Entre las enfermedades que es importante considerar, cabe mencionar la leishmaniasis visceral, la toxoplasmosis aguda, la fiebre tifoidea, la endocarditis infecciosa, la enfermedad de Chagas en fase aguda, la tuberculosis miliar, la brucelosis y las arbovirosis como el dengue.
Cuando el cuadro clínico cursa con ictericia, especialmente en un caso indicativo de malaria complicada, habría que considerar como diagnósticos diferenciales la posibilidad de hepatitis grave, leptospirosis icterohemorrágica, fiebre amarilla, septicemia o colangitis.
Debe destacarse que, en áreas endémicas donde la prevalencia de malaria puede ser alta, la presencia de pocos parásitos no implica que el cuadro clínico sea producido exclusivamente por la infección por Plasmodium. En los menores de cinco años, la estrategia de Atención Integral a las Enfermedades Prevalentes de la Infancia (AIEPI) constituye una herramienta esencial para el abordaje de los casos febriles. El seguimiento de los procedimientos de esta estrategia para evaluar, clasificar y tratar, garantiza la detección y el manejo oportuno de los casos con cuadros febriles de diversa etiología que deben recibir medidas inmediatas, y orienta sobre el diagnóstico diferencial de los principales episodios infecciosos en los menores de cinco años. El abordaje integral promovido por la estrategia AIEPI permite la detección oportuna de otras enfermedades concomitantes y factores determinantes.
Tratamiento del paludismo en Colombia
El tratamiento antipalúdico debe iniciarse tan pronto como se obtenga la confirmación parasitológica con el examen de la gota gruesa o mediante pruebas inmunocromatográficas. Salvo en situaciones especiales, en general, debe evitarse la administración de tratamientos bajo presunción clínica. Por lo tanto, el énfasis en la gestión por parte de entidades territoriales, aseguradoras e IPS, debe estar en ampliar la red de servicios para proveer diagnóstico parasitológico y tratamiento de fácil acceso en todos los focos de transmisión de malaria.
Objetivos del tratamiento antipalúdico
Considerando las características epidemiológicas del paludismo en Colombia y las características del sistema de salud, los objetivos de la política de tratamiento de esta enfermedad en el país, son la curación clínica, la curación radical y el control de la transmisión.
La curación clínica del paciente consiste en la eliminación de los síntomas y signos de la enfermedad, y la prevención del recrudecimiento y de las complicaciones, mediante la administración oportuna de medicamentos antipalúdicos eficaces y seguros. La curación radical de la infección palúdica consiste en la curación clínica más la eliminación de todas las formas de Plasmodium en el organismo humano, evitando así las recaídas (P. vivax). El control de la transmisión de la enfermedad se logra mediante la curación radical de la infección palúdica, evitando la infección de los anofelinos vectores.
Criterios para definir el esquema terapéutico
La selección del esquema terapéutico debe hacerse entre aquellos oficialmente establecidos el país, observando los siguientes criterios básicos. Independientemente de la especie de plasmodio, se debe: primero, establecer si se está ante un paciente con un paludismo no complicado, uno con posibilidades de complicarse (es decir, con algunos signos de peligro) o ante un paludismo grave; identificar la especie de Plasmodium causante de la infección, y evaluar la densidad parasitaria, es decir, el número de parásitos por μl de sangre. En infecciones por P. falciparum se deben contar sólo de las formas asexuales y, por P. vivax, todas las formas indistintamente. También, se debe tener en cuenta la tolerancia del paciente al tratamiento por vía oral, valorar las contraindicaciones según la edad y el estado de embarazo, e informarse sobre episodios palúdicos y tratamientos anteriores.
Tratamiento del paludismo no complicado
La malaria no complicada se define como aquella sintomática sin signos graves o de disfunción de un órgano vital.
Tratamiento del paludismo no complicado por P. falciparum
El esquema de primera línea para tratamiento de la malaria no complicada por P. falciparum en Colombia, es la combinación de arteméter más lumefantrina (cuadro 2). Otras ACT que eventualmente podrían ser consideradas por el Ministerio de la Protección Social para su uso en Colombia, son la combinación artesunato más mefloquina y la combinación artesunato más amodiaquina.
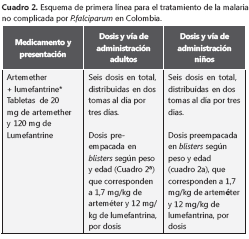
En las cuadro 2 y cuadro 2a se presenta la forma de dosificación de esta primera línea para el paludismo no complicado por P. falciparum. La combinación arteméter más lumefantrina está disponible como tabletas que contienen 20 mg de arteméter y 120 mg de lumefantrina. El tratamiento recomendado son seis dosis en total, dos veces al día, durante tres días. Las dosis para cada grupo de edad y peso se presentan en el cuadro 2a. La dosis corresponde a 1,7 mg/kg de arteméter y 12 mg/kg de lumefantrina por dosis (con un rango de 1,4 a 4 mg/kg de arreméter y 10 a16 mg/kg de lumefantrina)25.
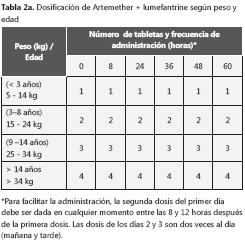
La absorción de la lumefantrina se mejora con la ingestión simultánea de grasas. Si el medicamento se toma sin alimentos con algún contenido graso, pueden presentarse bajos niveles en
sangre y falla terapéutica. Por lo tanto, es esencial que a los pacientes se les informe la necesidad de tomar el medicamento, por ejemplo, con leche, especialmente en el segundo y el tercer días. Los derivados de la artemisinina son seguros y bien tolerados, y el único efecto secundario serio reportado es la reacción de hipersensibilidad de tipo 1.
Debido a la importante y rápida reducción en los gametocitos que se observa durante el tratamiento con los derivados de artemisinina, la primaquina no hace parte regular de este esquema de primera línea. Sin embargo, en el control de focos específicos, cuando se quiera reducir a niveles mínimos la transmisión por P. falciparum, puede complementarse el esquema de arteméter más lumefantrina con primaquina, en dosis única al tercer día de tratamiento (día 2): 45 mg en los adultos y 0,6 mg/kg en niños.
La segunda línea para el tratamiento del paludismo no complicado por P. falciparum es la combinación de sulfato de quinina más clindamicina (cuadro 3). El esquema de segunda línea debe usarse en las siguientes situaciones:
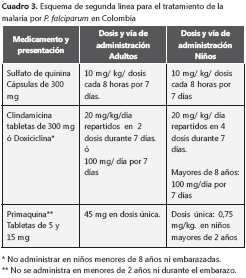
• Falla terapéutica dentro de los primeros 14 días del inicio del tratamiento (falla terapéutica posterior a los 14 días debe ser nuevamente tratado con arteméter más lumefantrina).
• Paciente con hipersensibilidad al arteméter, a otros compuestos de la artemisinina o a la lumefantrina.
• Pacientes que no puedan suspender el uso de medicamentos que produce prolongación del intervalo QT, o pacientes recibiendo tal medicación: eritromicina, terfenadina, astemizol, probucol, antiarrítmicos clase 1ª (quinidina, procainamida, disopiramida), antiarrítmicos clase III (amiodarona, bretilio), bepridil, sotalol, antidepresivos tricíclicos, algunos neurolépticos y fenotiacinas.
Según la OMS (24), la quinina puede usarse como segunda línea terapéutica en pacientes que no mejoran con la primera línea o que presentan hipersensibilidad a los medicamentos de la primera opción, pero debe ir acompañada de otro medicamento y tiene que ser usada durante siete días. En Colombia, los medicamentos recomendados para la combinación con quinina son la clindamicina o la doxiciclina. El esquema se tiene que prolongar por siete días y el paciente debe estar acompañado, pues se pueden presentar reacciones secundarias y, por lo tanto, se incumpliría con el tratamiento. Se deben brindar instrucciones adecuadas para favorecer el cumplimiento del tratamiento o, incluso, supervisar algunas de las dosis.
Tratamiento del paludismo no complicado
producido por Plasmodium vivax El objetivo del tratamiento en el paludismo por P. vivax es eliminar los parásitos en sangre y los hipnozoítos que permanecen en el hígado y, de esta forma, evitar las recaídas. Esto se conoce como "curación radical". Por lo tanto, además de un esquizonticida sanguíneo (cloroquina), el tratamiento incluye un esquizonticida tisular. La primaquina, que en las infecciones por P. falciparum se usa por su efecto gametocida, en P. vivax tiene el papel de eliminar los hipnozoítos (cuadro 4 y cuadro 4a).
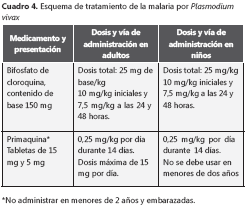
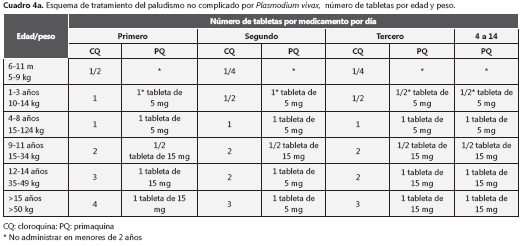
Para obtener la curación radical, las recaídas deben prevenirse usando primaquina en una dosis total de 3,5 mg/kg. El esquema clásico, que es el recomendado en Colombia, consiste en la administración de 0,25 mg/kg por día durante 14 días.
En el cuadro 4a se presenta la dosificación según edad y peso. Lo ideal es que la dosis siempre se calcule con base en el peso, con un máximo de 15 mg diarios. La primaquina causa molestias abdominales si se suministra con el estómago vacío, por lo cual se recomienda tomarla con las comidas. La importancia de este componente del esquema radica en que los hipnozoítos representan un importante reservorio para nuevas infecciones, que escapa completamente de las medidas de control (insecticidas, toldillos impregnados, diagnóstico precoz). Por lo tanto, en términos epidemiológicos, una falla en atacar los hipnozoítos tendrá la misma consecuencia que fallar en los otros métodos y permite que el ciclo de P. vivax continúe en la población humana (15).
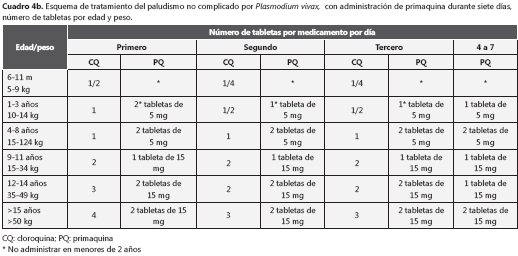
Un inconveniente del esquema de 14 días de primaquina, es que el paciente no complete el tratamiento. La rápida mejoría de los síntomas después de los tres días de cloroquina, puede contribuir a que no complete el esquema de primaquina. Con base en el concepto de que la dosis total de primaquina es lo más importante para combatir a los hipnozoítos, algunos programas de malaria han modificado el esquema administrando la misma dosis total (3,5 mg/kg), pero en sólo siete días, a una dosis diaria de 0,5 mg/kg. Los datos sobre la eficacia de este esquema son contradictorios y, además, genera intranquilidad la administración de dosis más elevadas de primaquina en poblaciones en las que se desconoce la prevalencia de deficiencia de la glucosa-6-fosfato deshidrogenasa (G6FD). Por este motivo, en Colombia esta alternativa sólo se recomienda cuando se instaure una vigilancia adecuada de las reacciones adversas y se pueda garantizar un adecuado seguimiento médico del paciente (cuadro 4b).
Manejo de recrudecimientos y recaídas en paludismo por Plasmodium vivax
Los recrudecimientos (una eliminación incompleta de la parasitemia) por P. vivax son raros en nuestro medio, porque las cepas siguen siendo muy sensibles a la cloroquina, pero pueden ocurrir, especialmente por problemas de absorción, mala administración en niños o falta de cumplimiento del esquema prescrito. En caso de presentarse, se esperaría que fueran tardíos, entre el día 21 y 28 del inicio del tratamiento, pero podrían ocurrir antes, especialmente si el tratamiento se ha tomado incorrectamente.
Ante esta situación, debe indagarse sobre cómo se cumplió con el tratamiento y si se presentó vómito en los primeros 30 minutos después de alguna de las dosis. Debe revisarse si la dosificación estuvo acorde con el peso y debe descartarse, también, que no se trate de un error diagnóstico ante un paludismo mixto o uno por P. falciparum. Si se confirma la persistencia de formas asexuales de P. vivax y ante la sospecha de una ingestión inadecuada, lo indicado es repetir la cloroquina (25 mg/kg, dosis total en tres días) (cuadro 4) y hacer un seguimiento cuidadoso de la respuesta terapéutica, con controles los días 3, 7, 14, 21 y 28 después del tratamiento. Como alternativa, se puede usar arteméter más lumefantrina en la misma dosis que para P. falciparum; también es una opción cuando se considere que la dosificación de cloroquina fue adecuada. En estos casos de recurrencia después del día 16, se recomienda también repetir la primaquina a una dosis diaria de 0,25 mg/kg durante 14 días.
Ante la presencia de una recaída, que en áreas endémicas es imposible de diferenciar de una reinfección, lo indicado es el tratamiento completo con cloroquina (25 mg/kg, dosis total en tres días) y repetirlo con primaquina en la misma dosificación que en el episodio inicial, como se indica en el cuadro 4c (0,25 mg/kg por día, durante 14 días). En caso de una segunda o tercera recaída, debe prescribirse la cloroquina en la misma dosis y la primaquina al doble de la dosis (7 mg/kg, dosis total), dosificando a 0,5 mg/kg por día durante 14 días o 0,25 mg/kg por día durante 28 días. Cuando el paciente haya permanecido en zona libre de transmisión y refiera haber cumplido con la dosificación completa de primaquina, también puede considerarse este esquema de dosis doble para tratar la primera recaída.

Tratamiento del paludismo mixto no complicado La infecciones mixtas (P. falciparum más P. vivax) pueden ser más frecuentes de lo que se registra en la práctica rutinaria de la microscopía. En Colombia, la proporción de casos de paludismo mixto registrados anualmente es de, aproximadamente, 1 % del total de los casos. Dada la diseminación de las dos especies en todas las áreas endémicas y los movimientos de población entre las regiones, la frecuencia de este tipo de infecciones en el país debe ser considerablemente mayor.
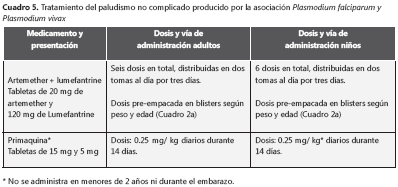
Es importante que los bacteriólogos y los microscopistas conozcan la relevancia que este diagnóstico tiene en el manejo de los casos y que el médico sepa interpretar el reporte de las formas parasitarias. El error en este diagnóstico puede llevar a falla terapéutica con persistencia de la infección por P. falciparum, por la mala respuesta de este parásito a la cloroquina en Colombia, o en el caso contrario, a la presentación de recaídas por la falta de administración de la primaquina para P. vivax. El tratamiento recomendado para este tipo de infección es el mismo esquema para el paludismo no complicado por P. falciparum (cuadro 5) con la adición de primaquina durante 14 días, en la misma dosificación que lo indicado en la infección por P. vivax (cuadro 4a). Esta recomendación se basa en opiniones de expertos a favor de la efectividad de los derivados de la artemisinina en infecciones por P. vivax24.
Tratamiento del paludismo no complicado por Plasmodium malariae y Plasmodium ovale
Las infecciones por P. malariae y P. ovale no son frecuentes en Colombia. Los casos autóctonos por P. malariae se notifican en números bajos y se considera que no hay transmisión por P. ovale en el país. La resistencia de P. ovale y P. malariae a los antipalúdicos no está bien caracterizada y, a nivel mundial, se considera que estos parásitos generalmente son sensibles a la cloroquina. La dosificación de la cloroquina en estas dos situaciones es la misma que la usada para el paludismo por P. vivax (cuadro 4). Plasmodium ovale puede presentar recaídas, al igual que P. vivax; por eso, en caso de un diagnóstico de infección por P. ovale (raro en nuestro medio), la cloroquina debe acompañarse de primaquina a 0,25 mg/kg diarios durante 14 días.
Las infecciones mixtas por P. falciparum y P. ovale, deben tratarse con el esquema recomendado para la infección por P. falciparum y P vivax (cuadro 5).
Para el tratamiento de paludismo por P. malariae, no se requiere administrar primaquina.
Seguimiento de los casos tratados de paludismo no complicado
En los casos de paludismo no complicado, la remisión de los síntomas comienza rápidamente después del inicio del tratamiento parasitológico. En el paludismo por P. falciparum, el uso de los derivados de la artemisinina lleva a una rápida reducción de la parasitemia con mejoría clínica en pocos días. La respuesta a la cloroquina en el paludismo por P. vivax también se caracteriza por una mejoría clínica rápida. En todos los casos, los pacientes deben ser cuidadosamente instruidos sobre la necesidad de volver a consultar en caso de persistencia de la sintomatología y, en tales circunstancias, debe practicarse nuevamente la gota gruesa.
Normalmente, con los medicamentos usados en Colombia para las dos formas de malaria, se espera una reducción total de la parasitemia para el día 4 del tratamiento. La persistencia de fiebre a partir del día 3 debe alertar sobre posible falla del tratamiento, que debe confirmarse inmediatamente con la gota gruesa. A partir del día 7 después del tratamiento, la presencia de parásitos en la gota gruesa (así no haya fiebre) se considera una falla terapéutica; cualquiera de las siguientes condiciones también se consideran fracaso terapéutico en el tratamiento del paludismo no complicado por P. falciparum y deben llevar a las conductas definidas:
i) la persistencia de parásitos el día 2 en un nivel superior a la parasitemia del día 0 (considerando como 0 el día del inicio del tratamiento), o
ii) parasitemia el día 3 igual o mayor al 25 % de la parasitemia inicial (del día 0), o
iii) la persistencia de fiebre con parasitemia el día 3.
En situaciones ideales, es recomendable citar a los pacientes a un control parasitológico los día 3 y 7 de tratamiento, alertándoles sobre consultar antes en caso de persistencia de fiebre; cuando la transmisión es alta o durante los brotes epidémicos, esta conducta puede sobrecargar innecesariamente los servicios. Los pacientes con parasitemia elevada, así no cumplan los criterios de paludismo grave, deben ser cuidadosamente seguidos diariamente con gota gruesa durante los primeros días, por el mayor riesgo de cursar con falla terapéutica.
En la atención individual de cada caso, el seguimiento de la respuesta terapéutica debe articularse con las acciones de vigilancia de la resistencia que la nación y los departamentos desarrollen ante este fenómeno. Por lo tanto, es fundamental la oportuna notificación de los casos a través de los instrumentos del sistema de vigilancia. En el caso de la vigilancia en salud pública, es deseable que en los departamentos con alta endemia se seleccionen, como parte de una estrategia nacional, puestos de diagnóstico que puedan funcionar como sitios centinela para implementar un protocolo de seguimiento sistemático de casos, en el que se establecen procedimientos clínicos y parasitológicos con el rigor requerido para la vigilancia de la resistencia.
El seguimiento de pacientes también debe contemplar la evaluación y notificación de la presentación de reacciones adversas a los medicamentos.
Tratamiento del paludismo durante el embarazo
Las mujeres embarazadas con paludismo son un grupo de alto riesgo y deben ser objeto de atención médica y seguimiento durante todo el embarazo. La malaria en el embarazo se asocia con bajo peso al nacer, incremento de la anemia y mayor riesgo de malaria complicada. La infección por P. vivax durante el embarazo, al igual que con P. falciparum, reduce el peso al nacer. En primíparas, la reducción es de dos terceras partes, aproximadamente, de lo que se observa con P. falciparum (110 g comparados con 170 g), pero este efecto adverso no declina con embarazos posteriores. Por el contrario, en una de las largas series en que esto se ha estudiado, se demostró que este efecto aumenta. La reducción en el peso al nacer (menos de 2.500 g), incrementa el riesgo de muerte neonatal (24).
Tratamiento del episodio de paludismo en la mujer embarazada
Hay insuficiente información sobre la seguridad de la mayoría de los antipalúdicos en el embarazo, en particular, sobre su uso en el primer trimestre; por lo tanto, los esquemas recomendados difieren un poco con los de la población general, tanto en la malaria por P. vivax como en la malaria por P. falciparum. La organogénesis ocurre principalmente en el primer trimestre y es, por lo tanto, el período de mayor preocupación por potencial teratogénesis, aunque el sistema nervioso continúa desarrollándose durante todo el embarazo. En realidad, con frecuencia las mujeres no declaran sus embarazos en el primer trimestre y, por lo tanto, los embarazos tempranos pueden estar expuestos de forma inadvertida a la primera línea disponible de medicamentos. La exposición inadvertida a los antipalúdicos no es, bajo ninguna circunstancia, indicación para la terminación del embarazo.
Los antipalúdicos considerados seguros en el primer trimestre de embarazo son la quinina, la cloroquina, el proguanilo, la pirimetamina y la sulfadoxina-pirimetamina. De estos, la quinina es el más efectivo para el paludismo por P. falciparum y puede usarse en todos los trimestres, incluyendo el primero. En infecciones por P. falciparum, el esquema recomendado en Colombia (cuadro 6) consiste, por lo tanto, en la administración de quinina más clindamicina durante siete días, en las mismas dosis del esquema de segunda línea indicado para la población general (cuadro 3). La diferencia con los esquemas indicados para la población general, es no usar primaquina, medicamento claramente contraindicado en el embarazo. En el segundo y el tercer trimestres, la primera línea recomendada es arteméter más lumefantrina en las mismas dosis indicadas para la población general (cuadro 2).

Ante un eventual desabastecimiento de quinina más clindamicina, el riesgo de demorar el tratamiento en el embarazo justifica que se use arteméter más lumefantrina en el primer trimestre, si es la única alternativa disponible.
En la malaria por P. vivax en el embarazo, el tratamiento se hace solamente con cloroquina, en las mismas dosis que lo indicado para la población general (cuadro 4). El episodio de malaria en la mujer embarazada debe ser manejado por un médico. El mayor riesgo de complicaciones por malaria en las mujeres embarazadas, obliga a prestar atención especial a los signos de peligro y a remitirlas a un centro con el nivel adecuado de atención.
El paludismo en la mujer embarazada requiere de una atención especial por parte del sistema de salud. Los elementos esenciales para evitar complicaciones y posibles daños al producto de la gestación, son la detección precoz, el cumplimiento de los esquemas recomendados y el seguimiento de la paciente. En los municipios endémicos
para malaria, el examen de gota gruesa debería ser parte de la rutina de atención del control prenatal, así la mujer no presente sintomatología de malaria. En el anexo 9, se hacen consideraciones sobre el papel de los distintos actores del sistema frente a la mejor atención del paludismo durante el embarazo.
Seguimiento de la mujer embarazada con paludismo El episodio de malaria en las mujeres embarazadas debe ser seguido con controles clínicos y parasitológicos, por lo menos, los días 3 y 7 después del tratamiento, y se debe recomendar buscar atención inmediata ante la persistencia o recurrencia de los síntomas. La mujer embarazada debe ser incluida inmediatamente en el programa de control prenatal. La contraindicación para el uso de primaquina hace que en los episodios de P. vivax las recaídas sean un evento particularmente frecuente en las mujeres embarazadas. Se recomienda, por lo tanto, practicar gota gruesa en cada control prenatal, así la paciente permanezca asintomática. En caso de recurrencias por P. vivax (recaídas o reinfecciones), deben darse nuevamente 3 días de tratamiento con cloroquina (25 mg/kg, dosis total) (cuadro 4).
En zonas dispersas, donde no haya posibilidad de hacer el control prenatal y la gota gruesa de rutina, o donde existan serias dificultades para el acceso a la atención, desde el primer episodio de P. vivax en el embarazo, se puede considerar el uso de un esquema profiláctico de 5 mg/kg de cloroquina en una dosis semanal, durante 12 semanas o hasta el fin del embarazo si éste ocurre primero, o sea, una dosis de 300 mg semanales para una mujer de 50 kilos o más. Sin embargo, en zonas con transmisión de malaria por P. falciparum, el beneficio de esta medida debe sopesarse ante el riesgo de dificultar la detección oportuna de esta forma de paludismo.
La anemia es común y potencialmente peligrosa como complicación del embarazo. La prevención de la anemia debe ser una prioridad en todos los programas de control prenatal, en áreas de mediano y alto riesgo de transmisión de paludismo. Al término del embarazo, durante el parto, debe practicarse una gota gruesa de sangre extraída de la cara materna de la placenta, y se debe hacer seguimiento del recién nacido con gotas gruesas semanales hasta el día 28. La primaquina está contraindicada en los menores de dos años y durante la lactancia. Por lo tanto, si la madre todavía está dentro del período en el que son más frecuentes las recaídas por P. vivax (2 a 6 meses), la conducta es estimular la lactancia y hacer control mensual con gota gruesa.
Tratamiento del paludismo en menores de dos años
En el 2008, en Colombia, aproximadamente, 2 % de los casos de malaria ocurrieron en menores de dos años de edad, es decir, cerca de 1.600 casos; éste es un número significativo de casos en quienes el pronto inicio del tratamiento en dosis adecuadas, requiere especial atención. El abordaje del paciente febril en la estrategia AIEPI en el país, incluye a la malaria como una de las principales posibilidades diagnósticas y orienta sobre su oportuna sospecha, confirmación, detección de casos complicados y pronto inicio del tratamiento (anexo 6).
Hay importantes diferencias entre infantes y niños mayores en relación con la farmacocinética de varias medicinas. Una dosificación exacta es particularmente importante en infantes. Estos son más propensos a vomitar o regurgitar el medicamento que los niños mayores o los adultos. El sabor, el volumen, la consistencia y la tolerancia gastrointestinal, son factores determinantes importantes del cumplimiento del tratamiento en los niños. Las madres deben ser advertidas sobre técnicas para la administración del medicamento y sobre la importancia de administrar la medicina de nuevo si ésta es regurgitada inmediatamente.
En los casos de la malaria por P. falciparum, los derivados de la artemisinina han mostrado ser seguros y bien tolerados por los niños. La combinación arteméter más lumefantrina puede usarse en niños con peso de 5 kg o más. En niños de menos de 5 kg, la recomendación es usar el esquema de quinina más clindamicina durante 7 días, en las mismas dosis indicadas en el cuadro 3, pero, sin primaquina. En esta situación puede ser necesario administrar la quinina por vía intravenosa (diclorohidrato), debido a la dificultad de fraccionar los comprimidos para ajustar la dosis (cuadro 9). La clindamicina no debe usarse en niños menores de un mes de vida. En tales situaciones se recomienda utilizar solamente quinina en la misma dosis (10 mg/kg cada 8 horas) durante los mismos siete días. Al igual que en las mujeres embarazadas, los niños menores de un año no pueden recibir primaquina por el riesgo de hemólisis; por lo tanto, el tratamiento en casos de paludismo por P. vivax se hace sólo con la cloroquina, según las dosis recomendadas en el cuadro 4.
Tratamiento del paludismo complicado
La presencia de uno o más de los hallazgos clínicos o de laboratorio descritos en el cuadro 7, en un paciente con formas asexuadas de Plasmodium spp. en sangre y sin otra causa obvia de sus síntomas, clasifica el caso como malaria complicada (2).

Criterios clínicos y de laboratorio en paludismo complicado
La hiperparasitemia y, con menor frecuencia, la falla hepática, se destacan entre los criterios que más frecuentemente configuran los casos clasificados como paludismo grave en nuestro medio (21).
Objetivo del tratamiento del paludismo complicado
El principal objetivo del tratamiento de la malaria complicada, es prevenir la muerte. Los objetivos secundarios son la prevención de incapaci dades y de recaídas, y la interrupción de la transmisión. La mortalidad en la malaria complicada no tratada es cercana al 100 %. Con tratamiento antipalúdico, la mortalidad cae en general a 15 a 20 %, aunque dentro de la amplia definición hay síndromes asociados con tasas de mortalidad bajas, como la anemia grave, y otros con mortalidad muy alta, como la acidosis metabólica. Las muertes por malaria complicada generalmente ocurren dentro de las primeras horas de hospitalización, de forma tal que es esencial que las concentraciones terapéuticas de los antipalúdicos se obtengan tan pronto como sea posible. La malaria complicada es una situación que debe manejarse en centros con un nivel de complejidad apropiado, que dispongan de la tecnología adecuada para garantizar el manejo de las complicaciones específicas.
El tratamiento del paludismo complicado comprende tres principales áreas:
• evaluación clínica del paciente,
• tratamiento antipalúdico específico y
• tratamiento de apoyo y cuidados de soporte.
Evaluación clínica del paciente con paludismo complicado
Una cuidadosa evaluación clínica del paciente, es el primer aspecto esencial para garantizar el adecuado manejo de la malaria complicada y de los pacientes que potencialmente pueden evolucionar hacia ese cuadro. Se trata de identificar oportunamente los casos que pueden complicarse; por eso, en la guía se propone diferenciar en tres tipos la enfermedad, según la presencia de alteraciones relacionadas con su forma grave: malaria no complicada, malaria con signos de peligro y malaria complicada.
Malaria no complicada: paciente con signos y síntomas de enfermedad general, como fiebre, escalofríos, sudoración, cefalea, mialgias, artralgias, dolor abdominal, náuseas, vómito, diarrea, brote en la piel, prurito o anorexia.
Malaria con signos de peligro: paciente quien presenta signos clínicos o hallazgos parasitológicos que indican riesgo de una complicación. Los signos de peligro propuestos se presentan en el cuadro 8 cuadro 8a. Las mujeres gestantes pueden presentar, además de estos, otros signos de peligro que la ponen en riesgo a ella y al producto de la gestación.
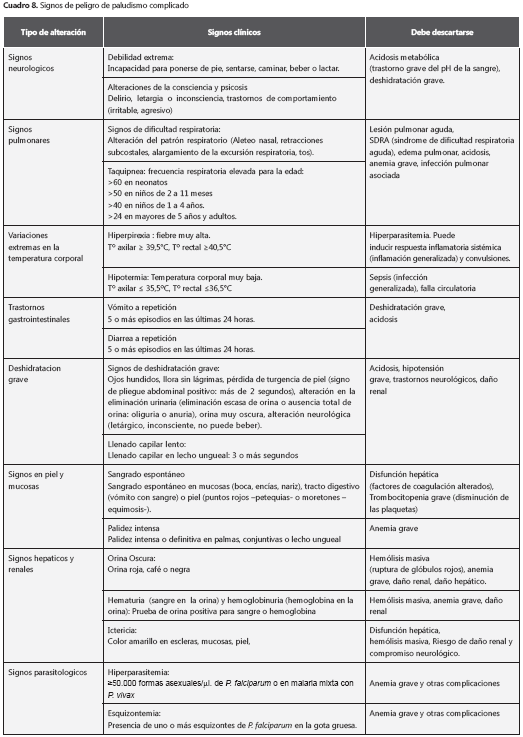
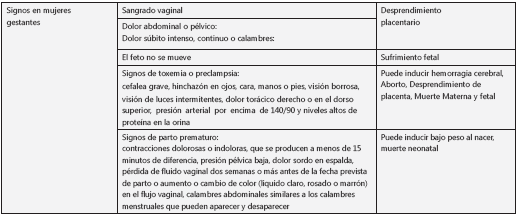
Todo paciente con malaria que presente signos de peligro debe ser objeto de valoración médica, para aclarar el significado de los hallazgos y decidir si se inicia el tratamiento antipalúdico en forma ambulatoria u hospitalaria. Toda mujer gestante con cualquier signo de peligro debe ser hospitalizada.
Malaria complicada: paciente con hallazgos clínicos o de laboratorio que indican compromiso grave de uno o varios órganos o sistemas (cuadro 7).
Conductas recomendadas ante la presencia de signos de peligro
Cuando no hay disponibilidad inmediata de un médico, ante la detección de uno o más síntomas de peligro, se recomienda: 1. Dar la primera dosis vía oral del esquema de primera línea según la especie de Plasmodium que fue diagnosticada (tabla 2, tabla 3, tabla 4, tabla 5 tabla 6).
2. Si el paciente presenta vómito incoercible colocar supositorio de artesunato (cuadro 11).
3. Remitir para valoración médica con una nota donde se especifique: i) el diagnóstico de malaria, detallando la especie de Plasmodium y la parasitemia, ii) los signos de peligro clínicos o parasitológicos presentes, iii) el tratamiento iniciado, y iv) adjuntar la lámina con la cual se hizo el diagnóstico inicial.
4. Si no es posible la remisión y se tolera la vía oral, continuar el tratamiento según los esquemas para paludismo no complicado.
5. Si persisten los signos de peligro, continuar intentando la remisión para atención médica y, si no se tolera la vía oral, continuar la dosis diaria de artesunato rectal.
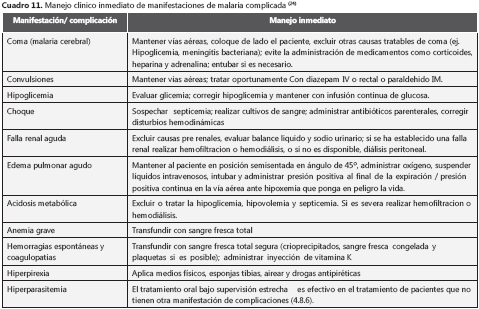
Cuando hay atención médica, el médico valora el paciente y solicita exámenes de laboratorio (glucemia, hematocrito, hemoglobina, parasitemia y función renal). Si el paciente presenta uno o más hallazgos de complicación (cuadro 7) debe ser hospitalizado para recibir tratamiento antipalúdico parenteral (cuadro 9) y las medidas de soporte según las complicaciones.
Ante la presencia de signos de peligro pero sin signos clínicos o de laboratorio de lesión de un órgano o de complicación, se recomienda suministrar el tratamiento oral de primera línea (tablas 2-6), vigilar el estado clínico y controlar a diario la parasitemia. Ante la presencia de signos de peligro, así no se configure un cuadro clínico de malaria complicada, se recomienda estabilizar debidamente al paciente en el servicio de urgencias y si es necesario hospitalizar durante las primeras horas hasta su estabilización. Se recomienda dejar hospitalizado a todo paciente con signos de peligro que no viva cerca de un hospital o que tenga limitaciones para el acceso al seguimiento médico.
A continuación se presentan recomendaciones específicas sobre situaciones frecuentes con este tipo de pacientes, en las cuales las conductas médicas pueden implicar una reducción en la mortalidad por malaria en el país.
• El vómito y la diarrea a repetición exigen una valoración cuidadosa del estado de hidratación y de la adecuada función renal. El exceso de hidratación puede inducir edema pulmonar que se asocia con alto riesgo de muerte, mientras que si la deshidratación no se corrige rápidamente contribuye a la acidosis metabólica.
• El vómito incoercible implica la administración del tratamiento antipalúdico por vía parenteral. La prescripción de antieméticos y el tratamiento antipalúdico por vía oral en la casa, no garantiza la tolerancia del tratamiento y el paciente corre el riesgo de complicarse. Si recibe la primera dosis de tratamiento oral, debe permanecer en observación durante la primera hora para asegurarse de que no vomite el medicamento.
• La hiperpirexia debe ser tratada y vigilada por el riesgo de inducir convulsiones.
• La hiperparasitemia y la esquizontemia exigen siempre un control de gota gruesa, al menos, cada 24 horas, para establecer la respuesta al tratamiento. Algunas veces los pacientes son remitidos por presentar hiperparasitemia en el momento del diagnóstico y, al llegar a un centro de nivel superior, la gravedad del cuadro es ignorada por haber disminuido la parasitemia con la primera dosis de antipalúdico. Los pacientes remitidos deben ser debidamente estudiados y manejados, considerando que lo que motiva la remisión en la mayoría de los casos es la imposibilidad de un adecuado manejo en el lugar de origen.
Conductas ante la presencia de signos y síntomas de paludismo complicado
La malaria complicada es una emergencia médica. La vía aérea debe asegurarse en pacientes inconscientes, y el estado circulatorio y respiratorio debe evaluarse. Los pacientes deben ser pesados o el peso corporal debe ser debidamente estimado, de forma que los antipalúdicos y los otros medicamentos puedan ser administrados según el peso (cuadro 9 y cuadro 10). Debe asegurarse una vía intravenosa y se deben solicitar de inmediato los siguientes exámenes de laboratorio: glucemia, hematocrito, hemoglobina, parasitemia y, en adultos, de función renal y hepática. Debe hacerse una evaluación clínica detallada con particular énfasis en el nivel de consciencia y en registrar la escala de coma. Para adultos se utiliza la escala de Glasgow y para niños se usa la escasa de Glasgow en niños o modificación de Blantyre.
El nivel de acidosis es un factor determinante importante en el desenlace y, por lo tanto, debe medirse el bicarbonato en plasma o el nivel venoso de lactato. Si está disponible, debe medirse el pH arterial o capilar y los gases arteriales, en pacientes que están inconscientes, hiperventilando o en choque24. Debe tomarse sangre para determinar la parasitemia. La gota gruesa en casos por P. falciparum puede suministrar pistas sobre la gravedad, que incluyen, no sólo el nivel de parasitemia, sino también la presencia de más parásitos maduros (junto con la existencia de una mayor biomasa de parásitos secuestrados), la presencia de un inusualmente elevado número de esquizontes circulando, o la presencia de pigmento palúdico visible en neutrófilos o monocitos. Todos estos factores han sido sugeridos como signos predictores de mal pronóstico.
En el abordaje inicial debe hacerse también un cuadro hemático completo con conteo de plaquetas, así como pruebas de coagulación, cultivo de sangre y pruebas bioquímicas. Los cuidados con el balance hídrico son críticos en la malaria complicada. La dificultad respiratoria con respiración acidótica en pacientes gravemente anémicos, a menudo indica hipovolemia y requiere rehidratación urgente y, cuando esté indicado, transfusión de sangre (24).
Se debe considerar la remisión del primer nivel para un hospital de mayor complejidad, si hay riesgo de complicación pulmonar, complicación obstétrica o se prevé la necesidad de transfusiones, diálisis o procedimientos similares. Todo paciente con signos clínicos de síndrome de dificultad respiratoria o edema pulmonar, debe remitirse a una unidad de cuidados intensivos.
Tratamiento antipalúdico específico en paludismo complicado
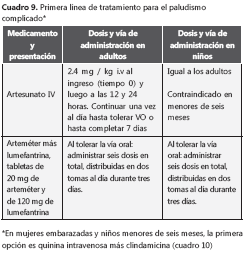
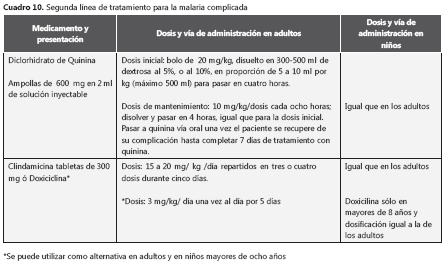
En la malaria complicada, es esencial que el tratamiento antipalúdico sea iniciado lo más pronto posible. Actualmente, se recomiendan dos tipos de medicamentos para tratar esta forma de malaria: los alcaloides de la cinchona (quinina y quinidina) y los derivados de la artemisinina (artesunato, arteméter y artemotil). En Colombia, el tratamiento recomendado y que es suministrado por el Ministerio de la Protección Social como de primera línea, es el artesunato sódico por vía intravenosa (cuadro 9) y, como de segunda línea, está el diclorhidrato de quinina por vía intravenosa (cuadro 10).
Varios derivados de la artemisinina se han usado para el tratamiento de la malaria complicada: arteméter, artemisinina (rectal), artemotil y artesunato. Las propiedades farmacocináticas del artesunato son superiores a las del arteméter y del artemotil y, además, es soluble en agua y puede ser administrado por vía intravenosa o intramuscular.
El artesunato debe administrarse por vía intravenosa en una dosis de 2,4 mg/kg a las 0, 12 y 24 horas, y posteriormente, una vez al día24. El artesunato es dispensado como polvo de ácido artesúnico. Se disuelve en bicarbonato sódico al 5 % para formar el artesunato sódico (24).
En un primer paso, el polvo para la inyección se reconstituye con 1 ml de bicarbonato sódico al 5 % y se agita vigorosamente hasta que la solución quede clara. En el segundo paso, esta solución se diluye añadiendo 5 ml de dextrosa al 5 % y se agita nuevamente. La cantidad requerida del medicamento debe administrarse por vía intravenosa y lentamente, durante dos a tres minutos. Una alternativa es diluir la solución en 50 ml de solución de glucosa al 5 %, para administrarla por vía intravenosa durante una hora. El polvo para inyección es difícil de disolver y debe tenerse cuidado para asegurarse de que esté completamente disuelto antes de la administración parenteral. La solución debe prepararse fresca para cada administración y usarse inmediatamente después de la reconstrucción, es decir, no debe almacenarse. Si la solución está turbia o si tiene precipitados, la preparación parenteral debe descartarse.
Para uso intramuscular, cuando no es posible la administración intravenosa, en el segundo paso la dilución se hace con 2 ml de dextrosa al 5 % o solución salina normal, y la inyección se aplica en la cara anterior del muslo (24).
Cuando el paciente tolere la vía oral, debe continuarse con un esquema completo del ACT de primera línea (arteméter más lumefantrina) (tablas 2a y 2b). La administración de primaquina no hace parte del esquema para el paludismo complicado y, por el contrario, está contraindicada ante la presencia de algunas de las complicaciones de esta forma de la enfermedad.
La segunda línea para el tratamiento de la malaria complicada en Colombia es el diclorohidrato de quinina, que también es la primera opción durante el primer trimestre del embarazo. Debe observarse que, mientras muchos antipalúdicos son prescritos en forma de base, por razones históricas las dosis de quinina se recomiendan en forma de sal: sulfato para uso oral y diclorohidrato para el uso parenteral.
La quinina debe administrarse por vía intravenosa solamente por infusión, nunca en inyección intravenosa, ya que produce hipotensión y falla cardiaca. La aplicación intravenosa de la quinina en forma de sal no debe exceder los 5 mg/kg por hora; se administra una dosis de carga inicial de 20 mg/kg en cuatro horas y dosis de mantenimiento de 10 mg/kg. La dosis debe disolverse en solución de dextrosa al 5 % (10 ml por kg, hasta máximo 500 ml).
Es importante no recargar al paciente con líquidos intravenosos; para esto, se debe tener en cuenta el volumen de perfusión de la quinina a la hora de calcular el total de líquidos requeridos para 24 horas. Por ejemplo, la necesidad de líquidos para un adulto que pese 50 kg, es de 50 ml/kg, por lo cual, se calcula: 50 x 50 = 2.500 ml. Al calcular la dosis de quinina, se establece que el paciente debe recibir 3 x 500 ml de la infusión de quinina cada día, lo cual corresponde a 1.500 ml; por lo tanto, el paciente necesita 1.000 ml más de líquidos de mantenimiento, para un total de 2.500 ml en 24 horas.
La primera dosis (dosis de carga) es la más importante en el tratamiento de la malaria complicada. Aunque la quinina puede causar hipotensión si se administra rápidamente y aunque la sobredosis puede asociarse con ceguera y sordera, estos efectos adversos son raros en el tratamiento del paludismo complicado. Los peligros de tratamiento insuficiente (muerte por malaria), exceden los riesgos del tratamiento excesivo en las dosis iniciales. Sin embargo, la dosis de carga se puede omitir si el paciente ha recibido una adecuada dosis de quinina (más de 40 mg/kg de sal) en los últimos dos días. Si la dosis de mantenimiento se requiere todavía después de 48 horas de iniciado el tratamiento, se puede reducir a 7 mg/kg, con el fin de evitar el riesgo de acumulación.
La quinina puede acumularse en situaciones de disfunción grave de órganos vitales. Si no hay mejoría clínica después de 48 horas, o en casos de falla renal aguda, debe reducirse una tercera parte de la dosis de mantenimiento para evitar acumulación. Si el paciente está recibiendo hemodiálisis o hemofiltración, no se requieren ajustes en la dosis. Cuando hay disfunción hepática, también es necesario hacer ajustes reduciendo una tercera parte de la dosis.
Si no es posible usar en forma segura la vía intravenosa, una alternativa es la intramuscular. El pico plasmático es similar en ambos casos., Sin embargo, por vía intramuscular puede haber absorción errática de la quinina, especialmente en pacientes en choque. La inyección intramuscular es dolorosa y puede producir necrosis local y formación de abscesos. En caso de requerirse la aplicación intramuscular, debe hacerse en la región anterior del muslo y no en la nalga, por el riesgo de daño al nervio ciático. La primera dosis debe divirse en 10 mg/kg en cada muslo. El diclorohidrato de quinina no diluido, a una concentración de 300 mg/ml, tiene un pH ácido y la inyección intramuscular es dolorosa; por lo tanto, es mejor diluirlo a 60 a 100 mg/ml24.
Se debe tener en cuenta que la quinina causa regularmente un complejo de síntomas conocido como "cinchonismo", consistente en acúfenos, pérdida de audición de tonos altos, dolor de cabeza,
náuseas, mareo, disfonía y alteraciones de la visión, el cual, si no es grave, no hace necesario suprimir el tratamiento. El efecto adverso más importante es la hiperinsulinemia e hipoglucemia, particularmente importante en mujeres embarazadas. En el segundo o tercer trimestre, el 50 % de las mujeres embarazadas tratadas con quinina por paludismo complicado, desarrollan hipoglucemia, por lo cual se recomienda usar en ellas el artesunato o, de lo contrario, hacer glucometrías cada cuatro horas. En 10 % de los casos, la quinina causa prolongación del intervalo QT por lo cual se debe tener precaución de no combinar con otros medicamentos que tengan el mismo efecto. La sobredosis de quinina es potencialmente fatal por su efecto cardiotóxico.
Manejo de urgencia con artemisininas por vía rectal antes de la remisión
El riesgo de muerte por paludismo complicado es mayor en las primeras 24 horas. En muchas de las áreas endémicas de malaria en Colombia, el transporte de pacientes hacia los centros de atención adecuados para el manejo de esta forma de la enfermedad no es fácil y puede retardar el inicio del tratamiento, lo que puede propiciar el deterioro del paciente o la muerte. A menos de que el tiempo de traslado sea realmente corto, se recomienda que los pacientes sean tratados antes de su remisión, con la primera dosis de los esquemas indicados por vía parenteral o por vía rectal. Ante la imposibilidad de administrar por vía intravenosa artesunato o quinina, se recomienda la administración rectal o intramuscular de artesunato, artesunato IM o, como última alternativa, de quinina intramuscular.
Los supositorios de artesunato están indicados cuando no es posible la administración del artesunato por vía intravenosa o intramusuclar, y deben utilizarse como medida inicial mientras el paciente accede a un nivel adecuado de atención. La dosis recomendada es de 10 mg/kg al día24. En caso de que el supositorio sea expulsado del recto antes de 30 minutos de haber sido aplicado, debe administrarse un segundo supositorio. En niños pequeños, las nalgas deben mantenerse juntas durante 10 minutos, para asegurar la retención de la cápsula. La dosis debe administrarse una vez, para continuar lo antes posible con el tratamiento definitivo24. Debe observarse que los supositorios de artesunato permanecen estables hasta los 40 °C; por lo tanto, requieren mantenerse en adecuadas condiciones durante su transporte y almacenamiento.
Manejo de las complicaciones y cuidados de soporte
Después de la valoración inicial y del inicio del tratamiento antipalúdico, el paciente debe recibir cuidados rigurosos de enfermería y, si es posible, atención en una unidad de cuidados intensivos. Se deben controlar estrictamente los signos vitales, la frecuencia y el patrón respiratorio, la escala de coma y la diuresis. La glucosa en sangre debe medirse cada cuatro horas, particularmente en pacientes inconscientes.
Las necesidades de líquidos deben evaluarse individualmente. Los adultos con malaria complicada son muy vulnerables a una sobrecarga de líquidos, con un delgada línea divisoria entre deshidratación, con empeoramiento del daño renal, y sobrehidratación, con el riesgo de precipitar un edema pulmonar. Si el paciente se torna oligúrico (menos de 0,4 ml de orina por kg de peso por hora) a pesar de una adecuada rehidratación, y si la urea sanguínea o la creatinina aumenta, los líquidos deben limitarse sólo al remplazo de las pérdidas (24). Los niños, por otra parte, son más propensos a estar deshidratados y pueden responder bien a bolos de líquidos.
La presión venosa central debe mantenerse entre 0 y 5 cm. Si la presión venosa aumenta, usualmente por exceso de líquidos, el paciente debe colocarse con la cabeza elevada a un ángulo de 45º y, si es necesario, debe administrarse furosemida intravenosa. Si está disponible, se debe iniciar tempranamente la hemofiltración para falla renal aguda o acidosis metabólica grave que no mejore con la rehidratación (24).
Si la glucosa en sangre es menor de 2,2 mmol/L, la hipoglucemia debe tratarse inmediatamente (0,3 a 0,5 g/kg de glucosa). La hipoglucemia se debe sospechar ante un deterioro súbito. Las pruebas de tiras reactivas pueden sobrestimar la frecuencia de hipoglucemia, de modo que es necesaria la confirmación por laboratorio.
Los pacientes con edema pulmonar agudo deben colocarse en posición vertical y recibir oxígeno, y las presiones de llenado del lado derecho del corazón deben reducirse con los diferentes tratamientos disponibles, como diuréticos de asa, opiáceos, venodilatadores, flebotomía, hemofiltración o diálisis. La presión del lado derecho debe reducirse al nivel más bajo que permita un adecuado gasto cardíaco. Se debe iniciar precozmente asistencia respiratoria con presión positiva, si el paciente se torna hipóxico (24).
Menos de 5 % de los pacientes con malaria complicada desarrollan coagulación intravascular diseminada clínicamente significativa. Estos deben recibir transfusiones sanguíneas y vitamina K. Los pacientes con neumonía secundaria deben recibir tratamiento empírico con una cefalosporina de tercera generación, al menos que haya signos claros de broncoaspiración, en cuyo caso la penicilina o la lindamicina son adecuadas. En niños con fiebre persistente a pesar de la reducción de la parasitemia, debe considerarse una infección sistémica por Salmonella spp. Las infecciones de las vías urinarias son comunes en pacientes con sonda vesical.
Manejo del paludismo complicado en el embarazo
Las mujeres embarazadas, particularmente en el segundo y tercer trimestre del embarazo, son más propensas a desarrollar malaria complicada que otros adultos. Existen más probabilidades de que sufran malaria cerebral y están particularmente expuestas a desarrollar hipoglucemia y edema pulmonar. La mortalidad por malaria durante el embarazo es 2 a 10 veces mayor que en las no embarazadas. Las paras tivas en sangre periférica, ya que hay secuestro de parásitos en la placenta. La malaria predispone a la preeclampsia y la eclampsia, y la muerte fetal y el trabajo de parto prematuro son comunes. El paludismo complicado también se puede presentar inmediatamente después del parto y las infecciones bacterianas posparto son una complicación común en estas situaciones.
La hipoglucemia debe esperarse y a menudo es recurrente si la paciente está recibiendo quinina, por lo cual el artesunato es preferible a la quinina durante el segundo y tercer trimestres. En el primer trimestre, el riesgo de hipoglucemia asociado a la quinina es menor; por lo tanto, la quinina es la primera opción. Los antipalúdicos deben usarse en las dosis completas indicadas según el peso.
Las mujeres embarazadas con malaria cerebral e hipoglucémicas, pueden ser asintomáticas o pueden cursar con un deterioro en el nivel de conciencia, presentar posición en extensión o convulsiones. La hipoglucemia también puede reaparecer después de la corrección con glucosa intravenosa. Por estas razones, la glucemia se debe controlar regularmente en todas las mujeres embarazadas con paludismo complicado. Se puede presentar edema pulmonar agudo durante el trabajo de parto o inmediatamente después del parto, pero también en cualquier momento durante la primera semana posparto. La anemia grave, el aumento en el volumen sanguíneo y la resistencia periférica que sigue a la separación placentaria, pueden precipitar un edema pulmonar agudo y falla cardíaca. Ésta es una emergencia médica que requiere tratamiento inmediato.
Manejo de pacientes con hiperparasitemia
La relación entre la intensidad de la parasitemia y el pronóstico varía según los diferentes niveles de endemia por malaria. Muchos pacientes hiperparasitémicos pueden presentar signos de daño de un órgano vital, pero, por otra parte, hay un subgrupo en el cual no hay otras manifestaciones de enfermedad complicada. Son pacientes con signos y síntomas indicativos de malaria no complicada, pero con parasitemia elevada. La importancia del manejo adecuado de estos casos radica en el mayor riesgo de que progresen a paludismo complicado y a la mayor probabilidad que tienen de presentar fallas terapéuticas (24).
En general, se asume que la resistencia a los antipalúdicos tiene más probabilidad de aparecer en pacientes con alta parasitemia y poca inmunidad (24). En áreas de baja transmisión, más de 2 % de los glóbulos rojos parasitados, o sea, más de 100.000 parásitos/μl, se considera una hiperparasitemia. En Colombia, se ha considerado como hiperparasitemia la presencia de más de 50.000 parásitos/μl. Se recomienda que los pacientes palúdicos con hiperparasitemia por por P. falciparum, que no tengan otros signos de malaria complicada, sean tratados por vía oral con las combinaciones de derivados de artemisinina (en Colombia, el esquema de arteméter más lumefantrina recomendado en malaria no complicada), bajo las siguientes condiciones:
• El paciente debe ser vigilado de cerca durante las primeras 48 horas del inicio del tratamiento;
• Si el paciente no retiene la medicación oral, debe iniciarse tratamiento parenteral sin demora alguna.
• Los pacientes con parasitema superior a 100.000 parásitos/μl deben recibir tratamiento parenteral como primera opción.
Tratamiento del paludismo complicado por Plasmodium vivax
Aunque, en general, se considera que la malaria por P. vivax es benigna, con baja tasa de letalidad, esta forma de la enfermedad causa un cuadro febril debilitante y algunas veces también puede causar un cuadro clínico grave como en la malaria por P. falciparum. Las manifestaciones que con mayor frecuencia se han reportado son: malaria cerebral, anemia grave, trombocitopenia importante, pancitopenia, ictericia, ruptura esplénica, falla renal aguda y síndrome de dificultad respiratorio. El tratamiento y las medidas de soporte son los mismos que para el paludismo grave por P. falciparum9.
Bibliografía
1. Alger JM. Diagnostico microscópico de la malaria. Gota gruesa y extendido fino. Rev Med Hondur. 1999;67:216-8. [ Links ]
2. Alvarez G, Piñeros JG, Tobón A, Ríos A, Maestre A, Blair S, et al. Efficacy of three choroquine-primaquine regimens for treatment of Plasmodium vivax malaria in Colombia. Am J Trop Med Hyg. 2006;75:605-9. [ Links ]
3. Blair S, Tobon A, Echeverri M, Álvarez G, Carmona J. Adecuada respuesta clínica y parasitológica de Plasmodium vivax a la cloroquina en Colombia (Turbo, Antioquia), 2001 Infectio. 2002;6: 21-26. [ Links ]
4. Blair S. Resistencia de Plasmodium a drogas en Colombia, 1961- 1986. Biomédica. 1986;6:3-4. [ Links ]
5. Blair S, Lacharme LL, Carmona F. Resistance of Plasmodium falciparum to antimalarial drugs in Zaragoza (Antioquia, Colombia). Mem Inst Oswaldo Cruz. 2002;97:401-6. [ Links ]
6. Blair S, Lacharme LL, Fonseca JC, Tobón A. Resistance of Plasmodium falciparum to 3 antimalarials in Turbo (Antioquia, Colombia). Rev Panam Salud Pública. 1998;9:23-9. [ Links ]
7. Castillo CM, Osorio LE, Palma GI. Assessment of the therapeutic response of Plasmodium vivax and Plasmodium falciparum to chloroquine in a malaria transmission free area in Colombia. Mem Inst Oswaldo Cruz 2002;97:559-62. [ Links ]
8. Ferreira M. Patología, fisiopatología, quadro clínico e diagnóstico da malaria. En: Veronesi R, editor. Tratado de infectologia. São Paulo: Atheneu; 1996. [ Links ]
9. González I. Evaluación de la eficacia terapéutica y de la seguridad de la combinación de amodiaquina y sulfadoxina/pirimetamina en el tratamiento de malaria no complicada por P. falciparum en el municipio de Tadó, Chocó, en la Costa Pacífica Colombiana. En: Programa de pequeños subsidios en enfermedades tropicales. Informes finales. Organización Panamericana de la Salud; 2004 [ Links ]
10. González I, Padilla JC, Giraldo LE, Saravia NG. Eficacia de amodiaquina y sulfadoxina-pirimetamina en el tratamiento de malaria no complicada por Plasmodium falciparum en Nariño, Colombia 1999- 2002. Biomédica 2003;23:38-46. [ Links ]
11. Instituto Nacional de Salud. Protocolo de vigilancia de malaria.. Disponible en: http://www.ins.gov.co/?idcategoria=5620. [ Links ]
12. López A, et al. Revista Epidemiológica de Antioquia. 1999;24. [ Links ]
13. Moore DV, Lanier SR. Observations on two Plasmodium infections with an abnormal response to chloroquine. Am J Trop Med Hyg. 1961;10:5-9. [ Links ]
14. Meneses, Beatriz E, Blair S. Malaria por Plasmodium ovale. Presentación del primer caso colombiano. Acta Médica Colombiana. 1995;20:288-91. [ Links ]
15. Mueller I, Galinski MR, Baird JK, Carlton JM, Kochar DK, Alonso PL, et al. Key gaps in the knowledge of Plasmodium vivax, a neglected human malaria parasite. Lancet. 2009;9(9):555-66. [ Links ]
16. Organização Mundial da Saúde. Tratamento da malária grave e complicada. Guia de Condutas Práticas. Segunda edição. Brasilia: Organização Mundial da Saúde; 2000. [ Links ]
17. Osorio LE, Giraldo LE, Grajales LF, Arriaga AL, Andrade AL, Ruebush TK, et al. Assessment of therapeutic response of Plasmodium falciparum to chloroquine and sulfadoxine-pyrimethamine in an area of low malaria transmission in Colombia. Am J Trop Med Hyg. 1999;61:968-72. [ Links ]
18. Osorio L. Evaluación de eficacia terapéutica in vivo de cloroquina y sulfadoxina/pirimetamina para el tratamiento de la malaria no complicada por P. falciparum, municipio de Quibdó, Colombia. En: Programa de pequeños subsidios en enfermedades tropicales. Informes finales. Organización Panamericana de la Salud; 2004. [ Links ]
19. Pereira NG. Febre e seus mecanismos. O exame clínico e encaminhamento. Diagnóstico do paciente febril. En: Coura JR, editor. Dinâmica das doenças infecciosas e parasitarias. Rio de Janeiro: Guanabara Koogan; 2005. [ Links ]
20. Talman AM, Domarle O, McKenzie FE, Ariey F, Robert V. Gametocytogenesis: the puberty of Plasmodium falciparum. Malaria J. 2002;3:24. [ Links ]
21. Tobón A, Giraldo C, Piñeros JG, Arboleda M, Blair S, Carmona-Fonseca, Jaime. Epidemiología de la malaria por P. falciparum complicada: estudios de casos y controles en Tumaco y Turbo, Colombia, 2003. Rev Bras Epidemiol. 2006;9:283-96. [ Links ]
22. Wongsrichanalai C, Barcus MJ, Muth S, Sutamihardja A, Wernsdorfer WH. A review of malaria diagnostic tools: Microscopy and rapid diagnostic test (RDT). Am J Trop Med Hyg. 2007;77(Suppl.6):119-27. [ Links ]
23. Warrel DA, Gilles HM. Essential malariology. Fourth edition. London: Arnold; 2002 [ Links ]
24. World Health Organization. Guidelines for the treatment of malaria. Geneva: WHO; 2006 [ Links ]
25. World Health Organization. Guidelines for the treatment of malaria. Second edition. Geneva: WHO; 2010 [ Links ]
26. World Health Organization. Severe falciparum malaria. Trans Royal Soc Trop Med Hyg. 2000;94(Suppl.1):1-90. [ Links ]
27. World Health Organization. Malaria diagnosis new perspectives. Report of a joint WHO/USAID informal consultation, October 25- 27, 2000. Geneva: WHO. [ Links ]
28. World Health Organization. Western Pacific Regional Office. Malaria rapid diagnostic test home. Disponible en: http://www.wpro.who.int/sites/rdt. [ Links ]














