Introducción
Las infecciones de transmisión sexual (ITS) constituyen un gran problema de salud pública tanto en países desarrollados como en aquellos en vía de desarrollo 1,2. Esta situación obliga a que se tengan protocolos claros y concretos de diagnóstico y tratamiento de ITS. Es así como el Comité de ITS de la Asociación Colombiana de Infectología (ACIN) desarrolló el presente documento dirigido principalmente al personal médico de diferentes niveles de atención en Colombia, con el objetivo de proveer recomendaciones claras y concretas para un diagnóstico y tratamiento oportunos del paciente con ITS y sus contactos.
Métodos
Se diseñaron protocolos básicos de diagnóstico y tratamiento de ITS con base en la evidencia científica disponible y guías existentes elaboradas por sociedades científicas nacionales e internacionales y grupos gubernamentales. Se agruparon las infecciones de trasmisión sexual más comunes en uretritis, úlcera genital, flujo vaginal de etiología infecciosa, proctitis, cervicitis, hepatitis B, y virus de papiloma humano (VPH) de alto riesgo. Para cada protocolo se presenta la definición, la etiología, las condiciones para la toma de la muestra, los exámenes de diagnóstico por agente etiológico y nivel de atención, y el tratamiento por agente etiológico. Estos protocolos permitirán al médico tomar decisiones de forma rápida y práctica sobre el diagnóstico de un paciente con sospecha clínica de ITS, según el nivel de atención, y brindar un tratamiento efectivo y oportuno.
Uretritis
Definición clínica
Paciente hombre o mujer con vida sexual activa que presenta disuria, prurito uretral, y salida de secreción mucopurulenta, mucoide, o purulenta por la uretra3.
Etiología
Neisseria gonorrhoeae, Chlamydia trachomatis, Trichomonas vaginalis, Mycoplasma genitalium3.
Diagnóstico (Tabla 1)
Tabla 1 Exámenes de diagnóstico por agente etiológico y nivel de atención, en el paciente con uretritis

PMN, leucocito polimorfonuclear; PCR, reacción en cadena de la polimerasa.
*La coloración de Gram y el examen directo se deben ordenar siempre, independiente del nivel de atención.
Condiciones del paciente para la toma de la muestra: no estar tomando antibióticos. La muestra ideal es la secreción uretral para lo cual se recomienda no haber orinado por dos horas como mínimo. Se le debe advertir al paciente que no descarte la primera porción del chorro urinario.
Una coloración de Gram de la secreción o del hisopado uretral con reacción leucocitaria (≥5 PMN por campo de alto poder) es indicativa de diagnóstico de uretritis.
A todo paciente a quien se le diagnostica una ITS, se le debe solicitar prueba de VIH y de sífilis6.
La coinfección por N. gonorrhoeae y C. trachomatis en un paciente con uretritis es frecuente6.
Tratamiento (Tabla 2)
Tabla 2 Tratamiento del paciente con diagnóstico de uretritis

IM, intramuscular; PVVIH, personas viviendo con VIH; VO, vía oral.
*Se debe citar al paciente para verificar si se aplicó la espectinomicina, teniendo en cuenta que es difícil de conseguir.
El uso de tetraciclinas (doxiciclina), quinolonas (moxifloxacino), y tinidazol está contraindicado en el embarazo.
En el caso de tratar N. gonorrhoeae con base en un resultado de coloración de Gram o cultivo, debe adicionarse doxiciclina o azitromicina para cubrir posible coinfección por C. trachomatis, la cual solo puede descartarse por un examen específico (por ejemplo, PCR)4,6.
Se recomienda la realización de cultivo y pruebas de susceptibilidad antimicrobiana para aislamientos de N. gonorrhoeae. Si no existe disponibilidad en el laboratorio, debe remitirse al Laboratorio Departamental de Salud Pública respectivo.
Tratamiento del contacto. Aunque los compañeros sexuales del paciente se beneficiarían de una evaluación clínica, pruebas de laboratorio completas, y tratamiento individualizado, esto usualmente no es posible. El médico debe entonces considerar el tratamiento expedito del compañero sexual (también conocido como tratamiento del compañero sexual entregado por el paciente) otorgando instrucciones claras y completas, y formulado con el mismo tratamiento del paciente.
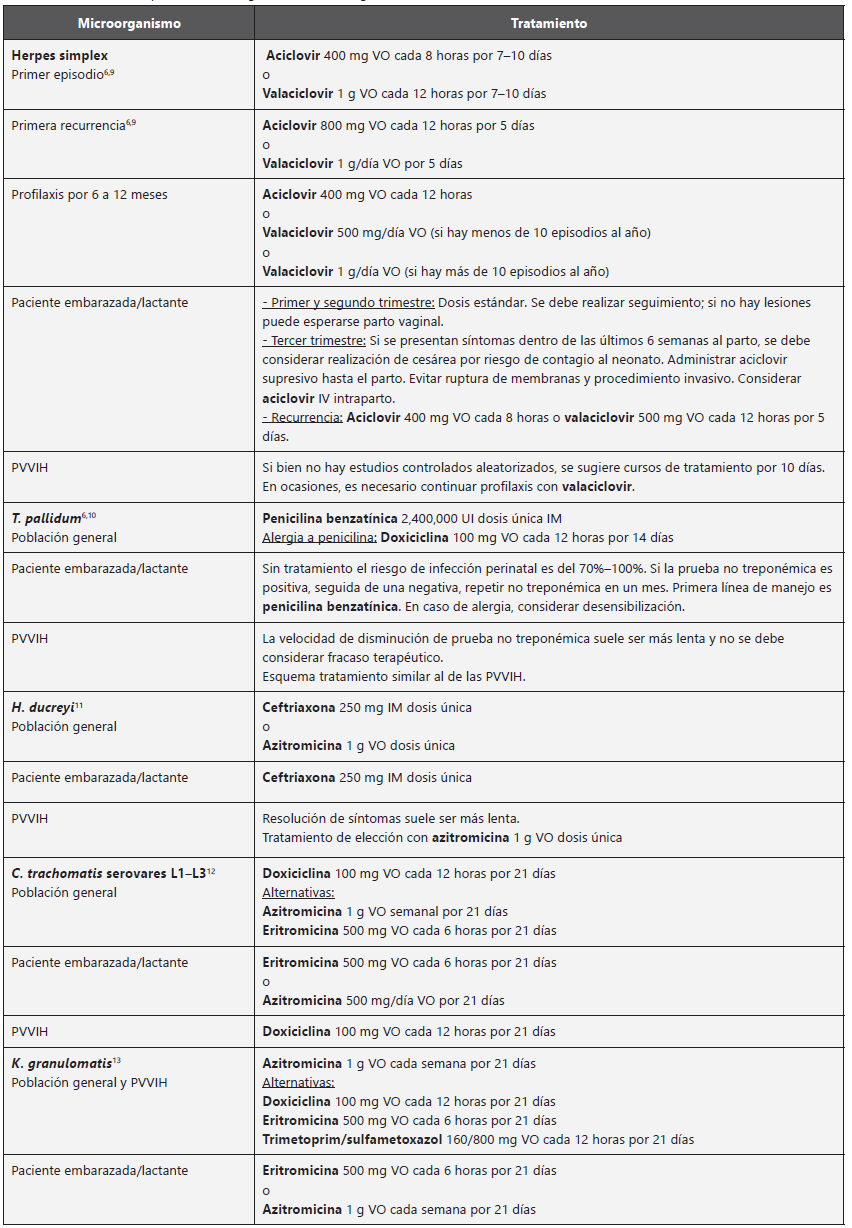
Úlcera genital
Definición clínica
Son lesiones ulceradas, localizadas en pene, escroto, vagina, vulva y/o ano, asociadas a contacto sexual6.
Etiología
Los agentes responsables de este tipo de lesiones son: herpes simplex tipo 1 (herpes oral) y herpes simplex tipo 2 (herpes genital), Treponema pallidum (sífilis), Haemophilus ducreyi (chancro blando o chancroide), C. trachomatis serovares L1-L3 (linfogranuloma venéreo), y Klebsiella granulomatis (granuloma inguinal o donovanosis)6.
Diagnóstico (Tabla 3)
Condiciones del paciente para la toma de la muestra: no haberse aplicado cremas, o ungüentos ni estar tomando antimicrobianos.
Tabla 3 Exámenes de diagnóstico por agente etiológico y nivel de atención, en el paciente con úlcera genital

PMN, leucocito polimorfonuclear; PCR, reacción en cadena de la polimerasa.
*El seguimiento del paciente con diagnóstico de sífilis se hace con la misma prueba no treponémica con la que se le hizo el diagnóstico inicial (RPR, VDRL, o USR) e idealmente en el mismo laboratorio, cada 3 o 4 meses durante un año. Para hablar de éxito en el tratamiento, debe haber disminución de 4 veces en un título (lo que equivale a un cambio en dos diluciones) Ejemplo: 1:16 a 1:4 o de 1:32 a 1:8.
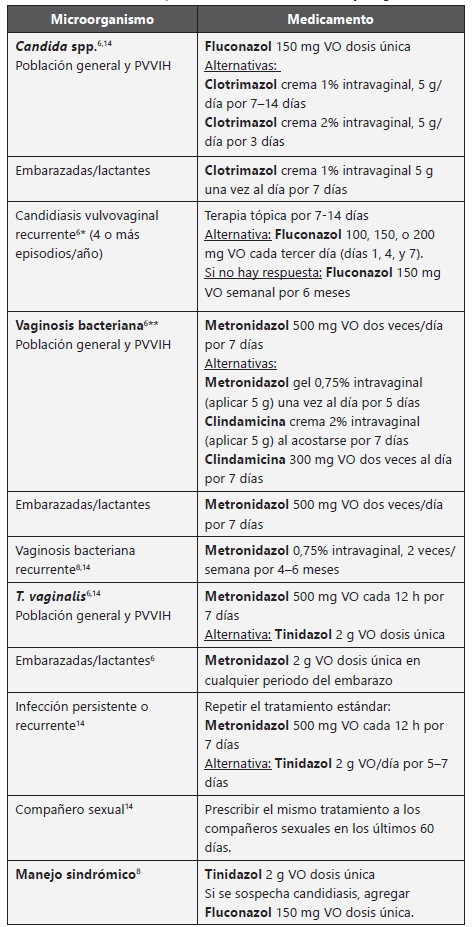
Flujo vaginal de etiología infecciosa
Definición clínica
Las alteraciones del flujo vaginal de tipo infeccioso se caracterizan por la presencia de flujo vaginal anormal, con las características de cada microorganismo14. El flujo asociado a Candida spp. se caracteriza por ser un flujo grumoso o acuoso, homogéneamente espeso, acompañado de prurito. El flujo vaginal de la paciente con vaginosis bacteriana se caracteriza por presentar "olor a pescado", y es de consistencia delgada, homogénea, y de color blanco que recubre las paredes de la vagina y el vestíbulo. El flujo vaginal causado por T. vaginalis es de color amarillo verdoso, homogéneo, espumoso, y de mal olor.
Diagnóstico (Tabla 5)
Condiciones de la paciente para la toma de la muestra de flujo vaginal: No estar tomando antibióticos o antimicóticos, ni haberse aplicado cremas vaginales, supositorios ni duchas vaginales, y no haber tenido relaciones sexuales el día anterior.
Tabla 5 Exámenes de diagnóstico por agente etiológico y nivel de atención, en la paciente con alteraciones del flujo vaginal

KOH, prueba de hidróxido de potasio; PCR, reacción en cadena de la polimerasa.
*Pese a que estos exámenes son de primer nivel, siempre se deben ordenar independiente del nivel de atención.
** A toda mujer a quien se le diagnóstica vaginosis bacteriana o tricomoniasis, se le debe solicitar prueba de VIH y otras ITS.
Proctitis
Definición clínica
Paciente con dolor al defecar o tenesmo rectal asociado o no a emisión de heces mucopurulentas o hemorrágicas. Una buena proporción de las infecciones rectales pueden ser asintomáticas como en el caso infección por N. gonorrhoeae y C. trachomatis. En el caso de antecedente de contacto anal receptivo, se debe realizar estudio de tamizaje para ITS16.
Etiología
N. gonorrhoeae, C. trachomatis serovares A-K, C. trachomatis serovares L1-L3, T. pallidum, M. genitalium, y herpes simplex 1 y 216.
Diagnóstico (Tabla 7)
Condiciones del paciente para la toma de la muestra: no estar tomando antibióticos ni antivirales; no haberse aplicado cremas, ungüentos, ni supositorios al menos 8 días antes de presentarse al laboratorio; no haber tenido relaciones anales el día antes de presentarse al laboratorio. Para la toma de los exámenes debe tener la ampolla rectal vacía.
Tabla 7 Exámenes de diagnóstico por agente etiológico y nivel de atención, en el paciente con proctitis
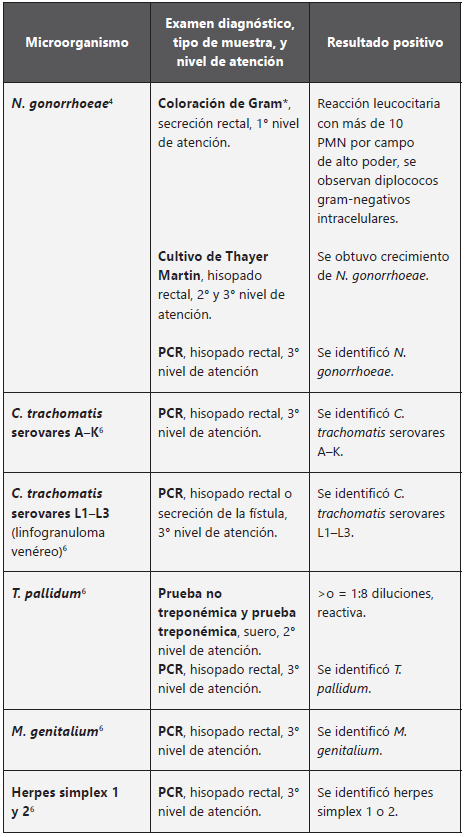
PMN, leucocito polimorfonuclear; PCR, reacción en cadena de la polimerasa.
*La coloración de Gram se debe ordenar siempre, independiente del nivel de atención.
A todo paciente a quien se le diagnostica una ITS, se le debe solicitar prueba de VIH y de sífilis6.
Tratamiento ( Tabla 8)
Tabla 8 Tratamiento del paciente con diagnóstico de proctitis

IM, intramuscular; PVVIH, personas viviendo con VIH; VO, vía oral.
*Se debe citar al paciente para verificar si se aplicó la espectinomicina, teniendo en cuenta que es difícil de conseguir.
Tratar N. gonorrhoeae con base en el resultado de Gram, debe adicionarse doxiciclina o azitromicina si C. trachomatis no se descarta por un examen específico, debido a la alta probabilidad de coinfección4,6.
Se recomienda la realización de cultivo y pruebas de susceptibilidad antimicrobiana para aislamientos de N. gonorrhoeae. Si no existe disponibilidad en el laboratorio, debe remitirse al servicio de salud departamental de acuerdo con el programa de vigilancia del INS.
Tratamiento del contacto: el médico debe considerar el tratamiento expedito del compañero sexual (también conocido como tratamiento del compañero sexual entregado por el paciente) otorgando instrucciones claras y completas, y formulado con el mismo tratamiento del paciente.
Cervicitis
Definición clínica
La cervicitis infecciosa se presenta de dos formas: endocervicitis conocida como cervicitis mucopurulenta y exocervicitis. Es importante en la cervicitis infecciosa descartar enfermedad pélvica ¡nflamatoria especialmente en mujeres jóvenes (<30 años)15.
La cervicitis es generalmente asintomática, pero ocasionalmente la paciente puede quejarse de sangrado intermenstrual generalmente después de la relación sexual y presencia de flujo vaginal anormal.
Etiología
La endocervicitis es causada principalmente por N. gonorrhoeae, C. trachomatis, herpes simplex 2, y M. genitalium. La exocervicitis es causada principalmente por T. vaginalis, herpes simplex 2, y Candida spp.15.
Diagnóstico (Tabla 9)
Condiciones de la paciente para la toma de la muestra: no estar tomando antibióticos, antivirales, ni antimicóticos; no tener la menstruación, no haberse realizado duchas vaginales ni haberse introducido óvulos vaginales ni tenido relaciones sexuales el día anterior.
La cervicitis es generalmente asintomática, pero ocasionalmente la paciente puede quejarse de sangrado intermenstrual generalmente después de la relación sexual y presencia de flujo vaginal anormal.
A toda paciente a quien se le diagnostica una ITS, se le debe solicitar prueba de VIH y de sífilis. La probabilidad de coinfección por N. gonorrhoeae y C. trachomatis en una paciente con cervicitis es frecuente.
Tratamiento ( Tabla 10)
Tabla 10 Tratamiento de la paciente con diagnóstico de cervicitis
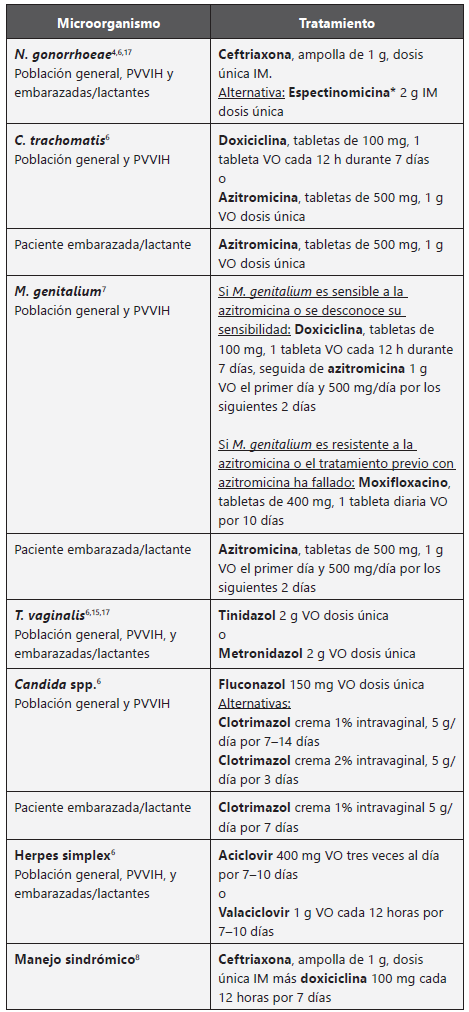
IM, intramuscular; PVVIH, personas viviendo con VIH; VO, vía oral.
*Se debe citar al paciente para verificar si se aplicó la espectinomicina, teniendo en cuenta que es difícil de conseguir.
En el caso de tratar N. gonorrhoeae con base en un resultado de coloración de Gram o cultivo, debe adicionarse doxiciclina o azitromicina si C. trachomatis no se descarta por un examen específico, debido a la probabilidad de coinfección.
Se recomienda la realización de cultivo y pruebas de susceptibilidad antimicrobiana para aislamientos de N. gonorrhoeae. Si no existe disponibilidad en el laboratorio de atención primaria debe remitirse al servicio de salud departamental de acuerdo con el programa de vigilancia del INS.
Aunque los compañeros sexuales del paciente se beneficiarían de una evaluación clínica, pruebas de laboratorio completas, y tratamiento individualizado, esto usualmente no es posible. El médico debe considerar entonces el tratamiento expedito del compañero sexual (también conocido como tratamiento del compañero sexual entregado por el paciente) otorgando instrucciones claras y completas, y potencialmente considerando el mismo tratamiento usado con el paciente.
Hepatitis B
Definición clínica
Las hepatitis B es una infección viral producida por el virus de la hepatitis B (VHB), la cual en la mayoría de los casos es autolimitada6,18. El período de incubación del VHB varía entre 6 semanas a 6 meses. La concentración más alta de VHB se encuentra en la sangre, con concentración más baja en otros fluidos corporales, incluidos los exudados de heridas, el semen, las secreciones vaginales, y la saliva.
Etiología
La hepatitis B es causada por el VHB perteneciente al género Orthohepadnavirus de la familia Hepadnaviridae. El VHB es un virus con una glicoproteína de envoltura conocida como antígeno de superficie (HBsAg). El VHB parece no ser un virus citopático per se, siendo la enfermedad desencadenada por una respuesta inmune celular en contra del VHB.
Diagnóstico
El diagnóstico de la infección aguda por el VHB se basa en la detección de HBsAg y de anticuerpos IgM anticore (IgM anti-HBc). El antígeno e (HBeAg) es el segundo marcador en aparecer, pero permanece menos tiempo en la sangre que el HBsAg. Cuando el HBsAg persiste por más de seis meses se define como infección persistente o estado de portador. En este caso están presente también los anticuerpos totales anticore (antiHBc) a títulos altos y están ausentes los IgM anti-HBc y los anticuerpos contra el antígeno de superficie (antiHBs)6,18. Además de las alteraciones mencionadas se presentan otras alteraciones bioquímicas: las aminotransferasas (AST, ALT), las cuales alcanzan valores entre 500 y 5.000 UI/L y pueden permanecer elevadas hasta por 4 meses. Las bilirrubinas pueden estar normales o ligeramente elevadas.
En la Tabla 11 se pueden observar los diferentes marcadores serológicos según el estadio de la hepatitis B6:
Tabla 11 Interpretación de los marcadores diagnósticos de hepatitis B6
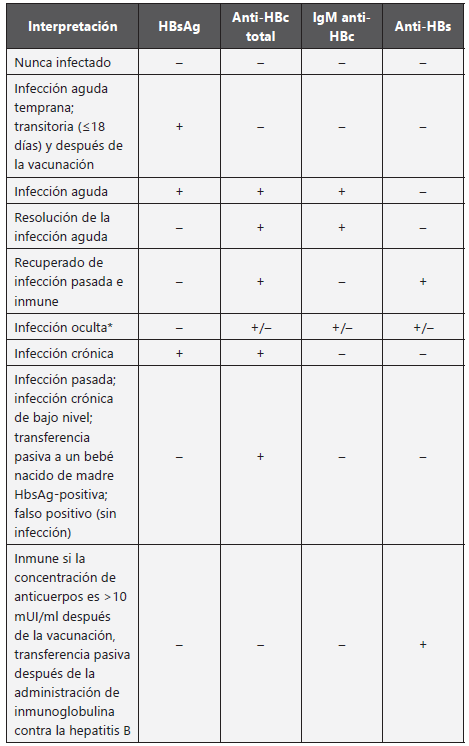
antiHBc total, anticuerpos total es contra el core de hepatitis B; anti-HBs, anticuerpos contra el antígeno de superficie de hepatitis B; HBsAg, antígeno de superficie de hepatitis B; IgM anti-HBc, anticuerpos IgM contra el core de hepatitis B.
*Hepatitis B oculta es definida como la presencia de ADN de VHB en suero o tejido hepático con un estado seropositivo o seronegativo, y ausencia de HbsAg.
Esta tabla está parcialmente basada en las Guías de Tratamiento de ITS (2021) publicadas en MMWR.6
Tratamiento
A la fecha no se dispone de una terapia específica para el paciente con infección aguda por VHB. El tratamiento es de soporte con restricción de medicamentos que se metabolizan a nivel hepático. Se recomienda evitar el consumo de bebidas alcohólicas. El 95% de los casos de hepatitis B se resuelve de forma espontánea. El tratamiento con antivirales (lamivudina, entecavir, tenofovir, adefovir) o interferón solo se recomiendan para los casos con hepatitis B crónica con alteración histológica o con cirrosis (o riesgo de falla hepática fulminante), el cual no es tema de este protocolo6,18.
Se han aprobado dos productos para la prevención del VHB: inmunoglobulina contra la hepatitis B (IGHB) como para profilaxis posexposición (PEP) y la vacuna contra la hepatitis B. La IGHB brinda protección temporal (es decir, de 3 a 6 meses) contra la infección por VHB y generalmente se usa como PEP como complemento de la vacunación contra la hepatitis B para personas no vacunadas previamente o para personas que no han respondido a la vacunación. La dosis recomendada de IGHB es de 0,06 mL/kg de peso corporal.
La vacuna contra la hepatitis B contiene HBsAg elaborado en levadura mediante tecnología de ADN recombinante y brinda protección contra la infección por VHB cuando se usa tanto para la vacunación previa a la exposición como para la PEP. El esquema de vacunación se recomienda así: 0 - 1 - 6 meses.
Virus de papiloma humano (VPH) de alto riesgo
Definición clínica
La definición clínica basada en la citología cervicouterina de la infección por VPH es controversial, dada la actual recomendación de tamizar inicialmente solo con prueba molecular de VPH y usar la citología solo para el manejo de las pacientes positivas para VPH. El uso de la citología para definir clínicamente la lesión puede ser útil, pero es importante recalcar que la citología solo se recomienda para tamización en caso de que la prueba de VPH no esté disponible.
Paciente con lesión escamosa intraepitelial de bajo grado (LEIBG): en la citología se observa que las células aparecen agrupadas o en forma aislada, las anormalidades nucleares generalmente se observan en células superficiales o maduras, hay agrandamiento nuclear por lo menos tres veces el tamaño del núcleo de una célula normal intermedia, así como aumento de la relación núcleo citoplasma, binucleación o multinucleación. hipercromasia, el núcleo está raramente presente y la membrana nuclear muestra leves irregularidades o es poco distinguible.
Paciente con lesión escamosa intraepitelial de alto grado (LEIAG): las células epiteliales se agrupan en forma de mantos, en forma sincicial o aisladas, hay marcado agrandamiento nuclear semejante a las lesiones de bajo grado, pero hay una disminución del área citoplasmática, trayendo como consecuencia un incremento mayor en la relación núcleo/citoplasma.
El tamaño celular en las LEIAG es menor que en las LEIBG, hay marcada hipercromasia, el nucléolo está generalmente ausente y los bordes nucleares son irregulares. hipercromasia, el nucléolo está generalmente ausente y los bordes nucleares son irregulares.
Etiología
VPH de alto riesgo: genotipos: 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 6819.
Tamización o detección temprana
La tamización tiene como objetivo identificar las mujeres que tienen un alto riesgo de lesiones precancerosas de cérvix de manera que se traten tempranamente y se evite la progresión a cáncer. La detección temprana que se refiere a la detección de lesiones precancerosas de alto o bajo grado mediante la tamización19. Es importante aclarar que detección temprana no se refiere a una temprana edad, sino al grado de avance de la lesión per se. Las lesiones escamosas intraepiteliales solo se diagnostican mediante biopsia guiada por colposcopia, indicadas después de la tamización.
Tipo de muestra: Exfoliado cervical con citocepillo en medio líquido.
Condiciones del paciente para la toma de la muestra: No haberse practicado duchas vaginales 24 horas antes del examen. No haberse aplicado medicamentos vía vaginal 8 días antes del examen. No tener relaciones sexuales 24 horas antes del examen, con excepción si ha usado condón. Preferiblemente sin la menstruación. Las recomendaciones para la detección temprana de lesiones precancerosas del cérvix y para el manejo de resultados de ADN-VPH y citología cervicouterina se presentan en la Tabla 12 y Tabla 13.
Tabla 12 Recomendaciones actuales para la de detección temprana (tamización) de lesiones precancerosas del cérvix por tipo de paciente.

CIN: neoplasia cervical intraepitelial (por sus siglas en inglés: cervical intraepithelial neoplasia); VIA: inspección visual con ácido acético (por sus siglas en inglés: visual inspection with acetic acid).
Tabla 13 Recomendaciones para el manejo de resultados actuales de ADN-VPH y/o resultados de la citología con o sin historia previa
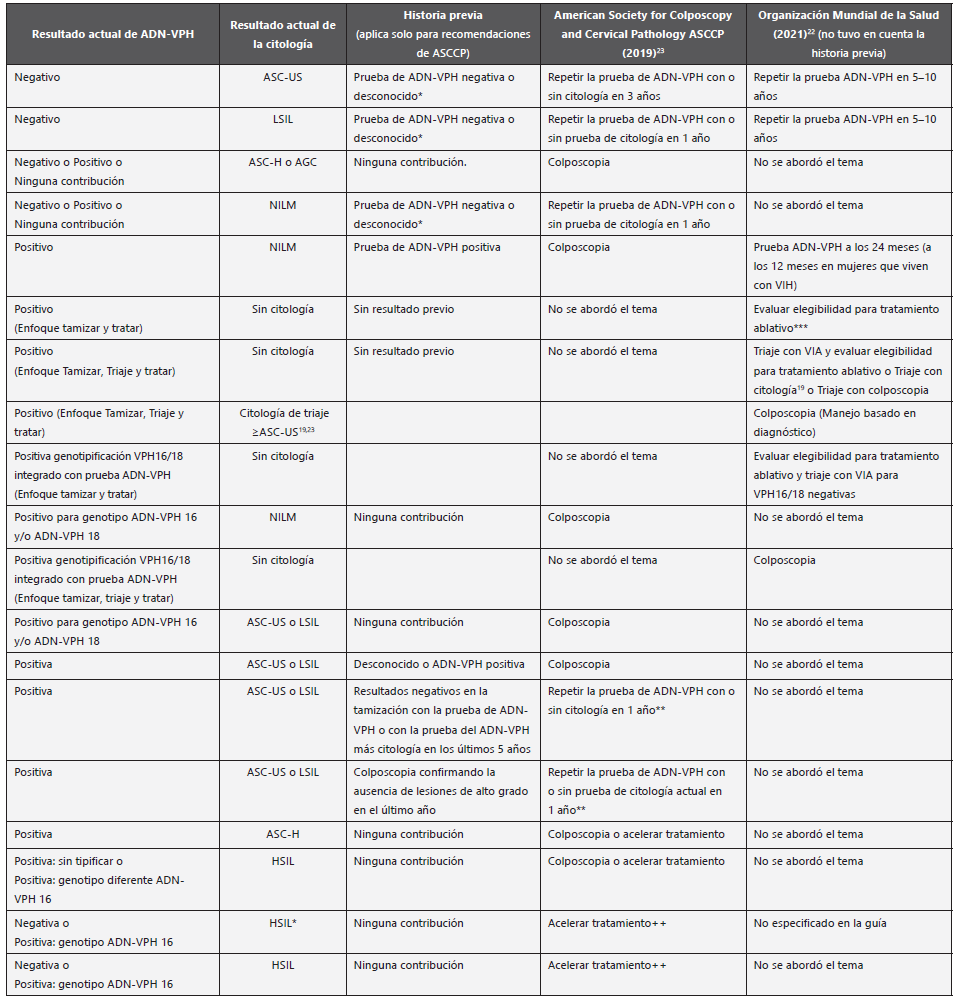
AGC: células glandulares atípicas (por sus siglas en inglés: atypical glandular cells); ASC-H: células escamosas atípicas, no se descarta HSIL (por sus siglas en inglés: atypical squamous cells, cannot rule out HSIL); ASC-US: células escamosas atípicas de significado indeterminado (por sus siglas en inglés: atypical squamous cells of undetermined significance); HSIL: lesión escamosa intraepitelial de alto grado (por sus siglas en inglés: high-grade squamous intraepithelial lesion); LSIL: lesión escamosa intraepitelial de bajo grado (por sus siglas en inglés: low-grade squamous intraepithelial lesion); NILM: negativo para lesión intraepitelial o malignidad (por sus siglas en inglés: negative for intraepithelial lesion or malignancy); VIA: inspección visual con ácido acético (por sus siglas en inglés: visual inspection with acetic acid).
*La colposcopia está indicada para pacientes con historia de lesiones de alto grado. Resultado previo de citología no modifica la recomendación, la colposcopia siempre se recomienda para dos pruebas ADN-VPH positivas consecutivas.
**El resultado negativo de la prueba del ADN-VPH o de la prueba ADN-VPH más citología solo reduce el riesgo lo suficiente como para aplazar la colposcopia si se realiza regularmente con fines de detección dentro de los últimos 5 años. La colposcopia aún está justificada si la prueba de ADN-VPH negativa o los resultados de la prueba se produjeron en el contexto de la vigilancia por un resultado anormal previo.
***Ni la VIA ni el tratamiento ablativo son adecuados para la tamización o el tratamiento de mujeres en las que la zona de transformación (ZT) no es visible. Visualización inadecuada de la ZT es típica después de la menopausia.
++Se prefiere el tratamiento acelerado para pacientes no embarazadas de 25 años o más. La colposcopia con biopsia es una opción aceptable si lo desea la toma de decisiones compartida por el paciente.
OBSERVACIONES GUÍA OMS: programas de tamización con aseguramiento de la garantía de la calidad de la citología deben continuar hasta que la prueba de ADN del VPH esté operativa. Programas que utilizan la VIA como prueba de tamización deben cambiar rápidamente debido a los inherentes desafíos para garantizar la calidad de la VIA.