Introducción
Desde 1959 se detectaron los primeros casos de virus de inmunodeficiencia humana (VIH), y en la actualidad esta patología es reconocida como una epidemia a escala mundial, evidenciando tasas de contagio e índices de mortalidad alarmantes. El VIH afecta el sistema inmunitario del cuerpo humano y está presente en los fluidos corporales de la persona que contrae la infección (sangre, semen, fluidos vaginales o leche materna). Además, se puede transmitir por medio de relaciones sexuales sin protección, se propaga entre los consumidores de sustancias psicoactivas por vía intravenosa con jeringuillas no esterilizadas, mediante productos sanguíneos no controlados, y las madres pueden transmitirlo a sus hijos durante el embarazo, el parto o el periodo de lactancia materna si estas son seropositivas 1.
En este escenario, en 2021, 1,5 millones de personas contrajeron infección por VIH, y de acuerdo con la Organización de las Naciones Unidas, 38,4 millones viven con esta patología, de los cuales 36,7 son adultos, 1,7 son niños y 54 % en general corresponde a mujeres y niñas 1. En el caso de América Latina, según la Organización Panamericana de la Salud (OPS), el número de casos nuevos de infección por el virus registró un incremento de 21 % de 2010 a 2019, mientras que, en el contexto colombiano, en 2020 se reportaron 11 738 casos activos, y una tasa de mortalidad por 100 000 habitantes asociada al sida de 188 casos. No obstante, cabe destacar que las nuevas infecciones por VIH han disminuido en un 35 % y las muertes relacionadas con el sida en un 24 % 2.
Desde esta perspectiva, cabe mencionar que existen algunos factores socioculturales relacionados con el VIH que derivan en agresiones a la integridad de las personas que padecen esta enfermedad, quienes además de luchar por su mejoría, deben enfrentar la estigmatización social y el rechazo constante por ser seropositivos. Asimismo, existen imaginarios sociales creados en torno al virus, a partir de los primeros casos reportados en Estados Unidos, lo cual ha provocado que quienes la enfrentan experimenten no solo la dificultad para la aceptación de su diagnóstico, sino una serie de adversidades que trascienden las esferas económicas y sociales, y permean la efectividad de las acciones emprendidas por los gobiernos y sistemas de salud para la prevención y tratamiento integral del virus 3.
En la actualidad, se estima que alrededor del 65 % de las personas manifiesta que el conocimiento de un caso de VIH repercute socialmente, debido a que, en principio, el estigma social se relaciona con las poblaciones con prácticas e identidades sexuales diferentes a los patrones hegemónicos 4. En este sentido, la primera vez que se identificaron construcciones sociales acerca del VIH, estas se conectaban con imágenes alusivas a la homosexualidad masculina, luego se incluyeron algunas formas de estigmatización contra las personas que ejercen el trabajo sexual, las personas trans, además de las que tienen más de una pareja sexual y consumen algún tipo de drogas. Del mismo modo, las construcciones sociales y valoraciones de las personas portadoras del virus aparecen en una línea de pensamiento que asegura que estas habían hecho algo malo o merecían su destino porque se habían “portado mal”. Por tal razón, el estigma creado con relación al virus afecta no solo a quienes viven con él, sino a sus vínculos cercanos, como sus parejas, sus hijos e hijas y otros integrantes de su misma unidad familiar o de su entorno social, que contribuyen a crear distintas formas de discriminación 5.
Según la descripción anterior, es importante mencionar que todo ser humano tiene derecho a sentir miedo, y en este caso, miedo al contagio; sin embargo, es posible observar que el problema radica cuando este recelo se convierte en una apatía social de los que padecen la enfermedad, es decir, los seropositivos, debido a que esto no solo afecta su condición de salud, su bienestar físico y mental, sino que engloba una serie de condiciones que los llevan a renunciar a su integración social, por temor y sobre todo tristeza por el sentimiento de culpa que genera en la colectividad en general, sin olvidar la vulneración de los derechos fundamentales de vida, que claramente afectan su situación económica, doméstica y laboral, y que deriva en poco entusiasmo por vivir 6.
Desafortunadamente, el estigma no excluye al profesional de enfermería, debido a la aprensión que enfrenta en su diario vivir en el contexto laboral, por el hecho de estar expuesto al contagio de una enfermedad incurable. Además, es posible que esta situación genere ansiedad y nerviosismo en los profesionales que brindan cuidado a personas diagnosticadas con el VIH. Del mismo modo, pueden presentarse negativas al momento de atender estos casos para evitar el contacto con el virus, lo que desencadena acciones que son visibles a los usuarios, y ocasiona en ellos experiencias negativas en el ámbito hospitalario, que al mismo tiempo afectan su derecho a una atención integral 7.
Por tal razón, el objetivo de esta revisión es reconocer el estigma que perciben las personas portadoras del virus de inmunodeficiencia humana, durante la atención del profesional de enfermería, teniendo en cuenta que el origen del estigma se asocia con el desarrollo de una imagen colectiva negativa hacia esta patología, y a la relación de poder enfermero(a)-paciente, ya que el profesional se posiciona por encima del sujeto de cuidado, causando un posible sentimiento de inferioridad en este, y contribuyendo de esta manera a la construcción de las actitudes estigmatizantes.
Método
La presente es una investigación cualitativa tipo revisión narrativa de literatura, para dar respuesta a la interrogante planteada: ¿cuál es el estigma percibido por las personas portadoras de VIH-sida en la atención del profesional de enfermería? En este sentido, la revisión fue desarrollada mediante la estrategia de pregunta PICO, descrita a continuación: P (Fenómeno de interés o problema): Personas portadoras del virus de inmunodeficiencia humana; I (Perspectiva o contexto): Estigma percibido; Co (Conceptos clave o categorías): Atención del profesional de enfermería. Para la búsqueda de información, se utilizaron bases de datos como Pubmed, Scopus y ScienceDirect, mediante las palabras clave: “HIV” AND “AIDS” AND “Health care” AND “Stigma” AND “Discrimination” AND “Nursing” AND “Bioethics”.
Los criterios de selección de los manuscritos fueron: estudios que evidenciaran la atención del profesional de enfermería a personas portadoras del virus y el estigma percibido por estas. En este contexto, se incluyeron artículos de todo tipo de metodología (cualitativos, cuantitativos y secundarios), publicados en los últimos diez años, en español, inglés y portugués; se excluyeron los publicados antes de 2014.
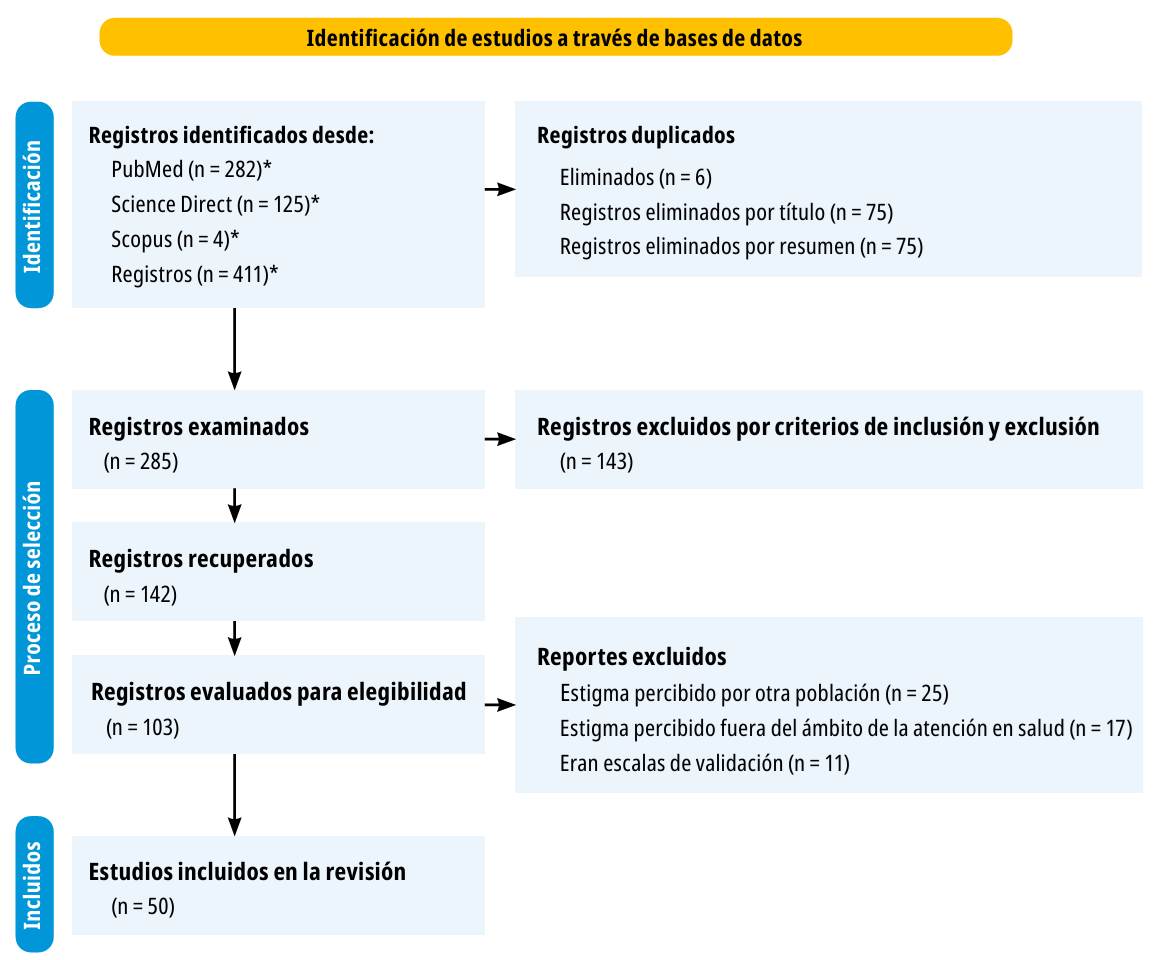
Luego se filtraron por tiempo y tipo de documento. Se obtuvieron 411 manuscritos elegibles. Después se aplicaron los criterios de selección al título y al resumen, y se escogieron 285 artículos. Finalmente, se realizó el análisis de texto completo y se escogieron 50 documentos que cumplían a cabalidad con los criterios de selección definidos anteriormente. En la siguiente etapa, se realizó lectura y síntesis crítica. Por lo demás, los escogidos se analizaron mediante una matriz de caracterización, se obtuvieron los aportes más relevantes de cada uno, para dar respuesta a la pregunta de investigación, se identificaron las categorías temáticas comunes para la agrupación y se procedió a la síntesis analítica sobre el estigma percibido en portadores del virus de inmunodeficiencia humana durante la atención del profesional de enfermería (figura 1).
Con respecto a las consideraciones bioéticas y de integridad científica, cabe destacar que en la presente investigación se seleccionaron como fuente artículos publicados, por tal razón su desarrollo no implicó riesgo alguno. Del mismo modo, se realizó un manejo adecuado de las fuentes consultadas en cada una de las fases metodológicas del estudio, respetando los derechos de autor, otorgando el crédito y referenciando adecuadamente los aportes de los investigadores.
Resultados
Durante décadas el virus de inmunodeficiencia humana ha sido reconocido como uno de los problemas de mayor interés en salud pública, además de representar una condición social que exige a las personas que viven con vih, enfrentar un conjunto de agentes estresores de gran impacto, en los ámbitos fisiológico, sociocultural, económico y psicológico, que constituyen al mismo tiempo, una amenaza potencial a su salud física y mental. Asimismo, se han observado conductas estigmatizantes del profesional de la salud en el contexto sanitario, que se consideran como las más significativas en cuestión de prejuicio y discriminación.
De esta manera y de acuerdo con Campillay (9, p.96), “visibilizar la problemática y poner de manifiesto la responsabilidad que tienen los profesionales sanitarios, actuando como barreras o facilitadores al acceso a la atención en salud de personas con VIH, constituye un imperativo ético que contribuye a la reflexión y sensibilización sobre las responsabilidades que tiene el profesional sanitario”.
La estigmatización y el cuidado de enfermería
En el contexto sanitario existen predictores en el profesional de enfermería, que lo hacen partícipe de conductas estigmatizantes contra la persona portadora del VIH, como la homofobia, la transfobia y el racismo, que pueden transformarse según el entorno y los determinantes sociales de cada individuo. Del mismo modo, estos comportamientos se asocian con el desconocimiento de la infección, el modo de contagio, la falta de apoyo institucional que facilite el acceso a protocolos de atención, y la inexistencia de una política que proteja a los proveedores de salud que atienden a estos usuarios 10,11. Del mismo modo, estas actitudes derivan en la pérdida de oportunidades para la participación en actividades de educación, prevención, tratamiento e inclusión, y también minimizan los esfuerzos para controlar y mitigar la propagación del virus. Esto evidencia un escaso nivel de conocimientos sobre la enfermedad, que se asocia con niveles más altos de estigmatización dentro de los servicios de salud 12,13.
Los resultados obtenidos en el estudio de Rivera y Díaz 14 coinciden con lo afirmado arriba, porque los autores afirman que las creencias religiosas prevalecen en las intervenciones del profesional, debido a que los principios sostenidos en ideologías religiosas imparten un juicio personal ante la situación clínica del paciente, que determinan concepciones “inmorales” relacionadas con el VIH, como el caso de la homosexualidad y el uso de drogas inyectables 15. Estas creencias negativas sobre quienes conviven con el virus impiden reconstruir una identidad positiva y empoderadora para promover una mejor salud mental y calidad de vida de las personas portadoras 16.
Por otra parte, las representaciones simbólicas del virus se encuentran inmersas en el ámbito hospitalario, debido a que la sociedad impone criterios como que ser portador del virus equivale a la condición sexual o a una vida sexual caracterizada por la promiscuidad. Por esta razón, es evidente la necesidad de cambiar las creencias y actitudes profesionales, que posibiliten el goce efectivo del derecho a la salud y la aplicación de principios éticos de igualdad y respeto 17.
En este mismo contexto se manifiestan las emociones del profesional de enfermería al tener contacto con una persona VIH positivo, como coraje, lástima, inseguridad, miedo, rabia, tristeza, pena, indiferencia, compasión y admiración, derivadas de la posibilidad de infectarse en el contexto laboral. Por esta razón, se incrementa el temor al contagio o a la autocontaminación, por descuido al momento de realizar algún procedimiento, ocasionando preocupación en el profesional sobre las consecuencias en su vida personal, familiar y laboral 18.
Igualmente, el nivel de conocimientos y la formación de los profesionales de la salud es un factor crucial que influye directamente en la calidad de la atención que proporcionan a los usuarios; es preocupante que algunos médicos y enfermeras hayan dicho que no tienen la información específica en cuanto al VIH. Esta se convierte en otra forma de perpetuación de los estigmas y prejuicios en la atención médica, lo que puede traer consecuencias graves para los pacientes.
Además, es alarmante observar que algunos profesionales de la salud aún mantienen convicciones erróneas sobre la transmisión del VIH, como que se puede propagar con un simple apretón de manos o al respirar en un entorno compartido. En este contexto, se encontró una fuerte relación positiva entre la dimensión de la discriminación y el conocimiento acerca de las vías de contagio del VIH 19. Este hecho subraya la importancia de mejorar la formación y educación de los profesionales de la salud en relación con el virus y otras enfermedades transmisibles. El desconocimiento de las vías de transmisión de la enfermedad puede comprometer seriamente el acceso y la adherencia al tratamiento y a los programas de apoyo entre las personas que viven con VIH 20.
Incluso el profesional de enfermería generalmente siente temor por las consecuencias en caso de infectarse, es decir, la posible contaminación de los miembros de la familia, la posibilidad de perder oportunidades de matrimonio y su trabajo. En este sentido, se considera que estar infectado con el VIH conducirá a la ruina de la familia. Por tanto, estas actitudes negativas contra la enfermedad propician la aparición de estigmas y la discriminación social en una proporción significativa, tanto como la percepción de que esta no se cura. En medio de estos temores, el profesional de enfermería puede abstenerse de brindar cuidados o minimizar su tiempo de interacción con los pacientes 9.
Otro aspecto importante por considerar es el tabú y los mitos creados alrededor del virus, que generan desconocimiento, idearios y miedos que resultan en situaciones de discriminación, además del rechazo y exclusión de las personas afectadas, lo que atenta contra su libre determinación y constituye un gran obstáculo en la promoción de conductas que protegen la salud, como el uso del preservativo durante las relaciones sexuales y la realización de la prueba de tamizaje para garantizar un diagnóstico oportuno 21-22.
De la misma forma, el profesional de la salud puede manifestar prejuicios, respaldar estereotipos, o discriminar a las personas con VIH 19, de acuerdo con su entorno, las normas culturales y las políticas institucionales. Este proceder puede agravarse por aspectos asociados con las diferencias en el estatus socioeconómico, el conocimiento sobre el virus y la religiosidad.
Por tanto, si el personal de salud recibe formación profesional adecuada e integral que incluya el abordaje del VIH y el estigma, estas conductas podrían prevenirse en los contextos hospitalarios.
Percepción del estigma en la atención en salud
Existen múltiples formas mediante las cuales se percibe el estigma en la atención en salud, que incluyen tanto la comunicación verbal como la no verbal, los tratos diferenciados basados en prejuicios, el acoso expresado contra la persona portadora del virus y la falta de confidencialidad acerca de su estado serológico. Este último es el desafío más común que enfrenta el profesional de la salud durante la fase de prueba, diagnóstico, tratamiento y asesoramiento 23-26.
De igual modo, otra forma de percibir el estigma en la atención en salud se relaciona con situaciones en las que el profesional menciona la posible discriminación, cuando afirma que las personas que adquirieron el VIH mediante la práctica sexual no responsable o el uso de drogas “obtuvieron su merecido”. Igualmente, la alta probabilidad de exposición a fluidos corporales en el contexto de la atención médica genera conductas enfocadas a evitar el contacto físico, esto se observa particularmente en el momento de vendar heridas, extraer sangre o manipular los implementos personales del paciente 27,28. Esta falta de contacto físico puede afectar negativamente la calidad de la atención y la relación entre el profesional de la salud y el paciente, porque puede hacer que la persona atendida se sienta humillada y deshonrada, lo que a su vez puede llevar a una menor adherencia al tratamiento y peores resultados de salud a largo plazo 17.
Conjuntamente, se presentan acciones discriminatorias asociadas a la remisión innecesaria a otros centros de salud y la denominación a las personas con VIH como “infectados” o “contagiados”. Estas prácticas contribuyen significativamente a la discriminación.
Es cierto también que se han documentado experiencias estigmatizantes en entornos sanitarios relacionadas con la atención recibida 29, que ocurren cuando se toman excesivas precauciones que implican el distanciamiento físico, lo cual afecta al paciente desde el punto de vista emocional, y obstaculiza la relación terapéutica entre el profesional y el usuario. Este distanciamiento puede causar vergüenza y sentimientos de culpabilidad en el paciente, que exacerban su sufrimiento emocional y psicológico 29.
Además de estas prácticas, se ha observado que la atención demorada o denegada del personal administrativo en los establecimientos de salud también determina el estigma 29, y puede tener consecuencias graves para la salud del paciente, incluida la progresión de la enfermedad y el empeoramiento de los síntomas. Por otro lado, se ha demostrado que en los establecimientos de salud se designa al paciente con la palabra seropositivo en la historia clínica o en las salas de atención, para evitar el contacto con él y aislarlo 30.
Es importante destacar que los adultos mayores que viven con VIH enfrentan desafíos adicionales, debido a la combinación de la segregación relacionada con la edad y la asociada al diagnóstico. Manifiestan que sufren una doble discriminación en razón a su envejecimiento, las dificultades que la edad trae para la salud y la parte cognitiva, y el tener un diagnóstico positivo, ya que a ellos no se les da misma prioridad que a los que tienen el mismo diagnóstico 31. De igual manera, encuentran barreras para buscar y recibir asesoramiento y tratamiento para la salud sexual en la vejez, que tienen que ver con factores culturales y sociales de los profesionales de la salud y de la sociedad en general, que por lo demás dan cuenta del desconocimiento de las necesidades específicas de esta población 32.
Los adultos mayores que viven con esta condición también pueden experimentar dificultades adicionales, debido a la presencia de comorbilidades y el impacto del envejecimiento en su salud. De hecho, además del VIH, tienen una mayor probabilidad de desarrollar condiciones de salud crónicas, como enfermedades cardíacas, diabetes y problemas cognitivos, lo que puede complicar aún más la atención médica y aumentar su vulnerabilidad 32.
Aunado a lo anterior, cabe recalcar un evento importante en el ámbito sanitario, que se registra cuando el profesional de la salud discute con sus colegas y otras personas sobre el diagnóstico de los pacientes, e incluso llega a sugerir que es mejor evitar cualquier contacto con ellos 19. En este sentido, la relación que se establece entre el estigma y la atención en salud conlleva a la disminución de los cuidados, genera rechazo y ansiedad en el personal de la salud al conocer el historial médico del paciente y brindar los servicios, que se evidencia en el uso de equipos de protección personal al momento de atender a la persona y prevenir la exposición a líquidos corporales 33.
Paralelamente, los pacientes perciben las emociones expresadas por el profesional de enfermería, que involucran las miradas de duda, la manipulación precavida y los temores al contacto, así como las conductas irrespetuosas, los comentarios sin fundamento 34,35,36, y los juicios negativos acerca de su estilo de vida. Todo esto produce gran impacto en ellos.
Asimismo, el conocimiento relacionado con el virus, la experiencia de vida, la atención a pacientes con VIH, la cultura social, los preconceptos, una filosofía de vida, los sentimientos perjudiciales, pensamientos discriminatorios y el miedo relacionado con la enfermedad, son factores conocidos o representaciones del estigma. Por lo demás, se ha evidenciado que la educación superior o la larga experiencia laboral causan mayor marginación. Esto significa que el profesional de la salud parece juzgar a los pacientes o pensar que los portadores del virus deberían avergonzarse de sí mismos o tener miedo de acercarse a ellos. En este caso, es necesario cuestionar la eficacia y el contenido de la educación 19.
En profesionales de la salud, los niveles más bajos de conocimiento sobre el VIH/sida están directamente relacionados con niveles más altos de actitudes discriminatorias contra las personas que padecen la enfermedad. Mientras que la discriminación en el trabajo, el miedo al sida y los prejuicios son menores en los trabajadores de la salud que tienen más experiencia en el tratamiento de este tipo de pacientes 12.
Los mismos estudios también reportaron prácticas discriminatorias relacionadas con la provisión de cuidados incluyendo la evasión, retrasos en el tratamiento, tratamiento inadecuado o diferencial (es decir, manejo del dolor), violación de la confidencialidad, preguntas intrusivas, negligencia (negar alimentos y agua, ignorar las solicitudes del paciente o de la familia, no brindar cuidados de higiene), uso diferencial o arbitrario de las precauciones universales, aislamiento de otros pacientes y atención diferencial dentro de unidades especializadas 30.
¿Cuándo se percibe el estigma en la atención en salud?
Las personas portadoras del VIH perciben la discriminación desde el momento en que asisten al centro sanitario y durante la atención del personal de salud. En este contexto, se evidencian situaciones como negar la atención debido a su condición de vulnerabilidad y a que se supone que el profesional médico “conoce la historia clínica” 18,37. De hecho, esto contribuye a la violación de los derechos fundamentales, a socavar la capacidad de acceder a diagnósticos, tratamientos y resultados de salud exitosos, porque obstaculiza el desarrollo efectivo de las medidas de cuidado necesarias para mantener su bienestar 37,38.
En algunos centros sanitarios el estigma y la discriminación, se manifiestan de manera flagrante cuando los trabajadores de la salud revelan el estado clínico del paciente a los miembros de la familia sin su consentimiento 23. Tal contravención de la confidencialidad es altamente perjudicial, ya que las personas portadoras de VIH expresaron que difundir esta información es un gran desafío, porque les genera angustia, los llena de ansiedad 39, e influye en su estado de ánimo y en sus emociones, y para completar afecta de forma significativa su salud mental y su percepción de la calidad de vida 39-42, su adherencia al tratamiento y la capacidad para buscar atención médica cuando lo requieran.
De igual modo, los pacientes evidencian el rechazo durante el proceso de hospitalización en razón a que son juzgados por la forma como adquirieron la enfermedad. Esto es lo que les sucede mayormente a los usuarios consumidores de sustancias psicoactivas y a quienes tienen orientación sexual diferente 21,43,44. También describen un trato diferencial cuando deben someterse a procedimientos básicos como la toma de muestras sanguíneas, por la extrema desinfección del área y frecuente lavado de manos; no obstante, se han presentado situaciones en las que el profesional de enfermería desiste de hacer este procedimiento y se debe designar a otro 45.
La discriminación también toma fuerza en los servicios de consulta externa, como ginecología y planificación familiar, debido a que durante la atención del profesional de enfermería se les prohíbe a las mujeres portadoras del virus tener hijos, sin brindar una orientación adecuada y negando por completo la posibilidad de que esto suceda. Tampoco reciben información sobre los métodos de planificación familiar y las formas de protección al momento de mantener relaciones sexuales, cuidando de sí mismo y de los demás. Se observan situaciones como negación en la atención, en la administración o despacho de medicamentos, incurrir en demoras poco razonables en las consultas o en la atención médica y el trato negligente que se evidencia al dejar a las pacientes VIH-positivas esperando más tiempo del estimado 46-47.
El estigma y la discriminación asociados con el VIH pueden tener efectos negativos significativos en los procesos de detección, tratamiento y atención de esta enfermedad, especialmente en el caso de mujeres embarazadas y sus parejas. Estas actitudes pueden desalentar a las personas a realizarse la prueba de VIH, buscar terapia o seguir las pautas terapéuticas formuladas. Esto puede resultar en demoras en el diagnóstico, falta de adherencia al tratamiento y un aumento en las tasas de transmisión perinatal del virus 48-49.
Al mismo tiempo, en el contexto hospitalario se percibe el estigma cuando se comenta o se piensa que la imagen del paciente es negativa, no evoluciona, no se encuentra satisfecho con su calidad de vida y, sobre todo, que no tiene salud mental 12. También se encontró que otros prejuicios, como el asociado con la homosexualidad, el uso de drogas o el sexo comercial, se superponen o se cruzan con el estigma relacionado con el VIH. Diversos estudios señalan que las percepciones y afirmaciones sobre la responsabilidad personal (es decir, las personas con VIH son culpables de contraer el virus y merecen su situación) eran comunes en la atención en salud 30.
El estado actual de la literatura sugiere que las personas portadoras continúan enfrentando formas sutiles y más evidentes de estigma como uso de un lenguaje que apunta a la crítica, al señalamiento y a la humillación, burlas, desaprobación moral, suposiciones, contacto visual inapropiado, conductas no verbales inconvenientes, precauciones innecesarias, incomodidad visible y reacciones inadecuadas 30.
Por último, la mayoría de los pacientes percibe y describe la importancia del estigma del VIH en la sociedad, la amenaza potencial que representan las respuestas de otros a la divulgación del estado serológico y el grado de preocupación o ansiedad que sintieron acerca de que otros se enteraran de su diagnóstico 33.
Consecuencias del estigma durante la atención en salud
Los sentimientos que producen todas estas conductas en las personas con VIH durante la atención muestran al personal de salud como un “enemigo”. Simultáneamente, vivir estas experiencias despectivas trae como consecuencia que la persona se niegue a recibir un tratamiento oportuno o el seguimiento clínico correspondiente. Por otra parte, la discriminación posee el potencial de obstaculizar el acceso pertinente a servicios de prevención y tratamiento, además de impedir el control oportuno de la expansión de la infección. También se ha reportado que las conductas estigmatizantes generan un gran efecto negativo, ocasionando entre otras situaciones la no adherencia al tratamiento, la asistencia irregular a las consultas y el abandono total del cuidado de su salud 27,49-52.
Cuando los pacientes experimentan estigma en el entorno médico, pueden sentirse desalentados o desconfiados del sistema de salud en su totalidad. Esto puede llevar a la evitación de la atención médica, tanto para el VIH como para otras condiciones de salud, perpetuando así un ciclo de deterioro de la salud y marginación social. Además, las actitudes estigmatizantes del personal de salud pueden influir en las percepciones y comportamientos de otros pacientes, alimentando prejuicios y estereotipos sobre el virus y las personas que viven con esta condición 50.
Otras consecuencias del problema se observan cuando la persona con VIH evita o retrasa la búsqueda de atención médica al evidenciar signos y síntomas propios de la condición, niega revelar su estado serológico a sus familiares o en los servicios de salud, siente estrés emocional por la baja autoestima provocada a partir de los comentarios del personal de salud, sobre la culpa por adquirir la enfermedad. Todos estos aspectos generan en las personas portadoras del virus, sentimientos de vergüenza, culpa, aislamiento social, desinterés por el autocuidado, y en algunos casos, estas experiencias conllevan al desespero y al consumo de sustancias psicoactivas para suplir la desatención que vivieron, adoptando conductas de riesgo 33,53-56.
Según la revisión documental realizada, las conductas estigmatizantes y de discriminación en los servicios de salud, se pueden presentar durante el diagnóstico, el tratamiento o después del mismo, e incluso ante la negativa del personal de salud para brindar el cuidado, por miedo al contagio o por creencias que trae consigo. Estas actuaciones son grandes obstáculos para prevenir la infección, brindar asistencia y tratamiento oportuno, recibir apoyo psicológico, y sobre todo para mitigar el impacto de la infección en la población mundial.
Adicionalmente, los hallazgos confirman que las conductas estigmatizantes del profesional de enfermería producen un impacto importante en la vida de la persona portadora del virus, debido a la relación y apoyo terapéutico que se establece entre ellos, y en este contexto, el vivenciar el rechazo o recibir un comentario negativo afecta aún más las emociones individuales del paciente que, por un lado, se siente inferior ante el enfermero y, por otro, experimenta sentimientos de tristeza y apatía, depresión, problemas para dormir, soledad y ansiedad, mala adherencia y, en últimas, interrupción del tratamiento 19.
Según la descripción anterior, los resultados obtenidos en la presente revisión permiten reconocer los comportamientos discriminatorios del personal médico que influyen directamente en el proceso salud-enfermedad de la persona portadora del virus y advertir sobre la necesidad de promover una reflexión acerca del uso de estrategias dirigidas a fortalecer la atención humanizada, desde el abordaje del enfoque bioético, para restablecer los derechos de la persona con VIH y fomentar el liderazgo en enfermería para la mitigación del estigma durante la prestación de los servicios.
Finalmente, en la presente revisión se identificaron algunas limitaciones relacionadas con el acceso a la información, sobre las experiencias asociadas al estigma en las personas portadoras del virus, dentro de los servicios de salud, esto debido al criterio de confidencialidad de algunos autores y revistas en específico; sin embargo, los hallazgos y alcance de la investigación no se vieron afectados. Del mismo modo, existe limitación al momento de realizar la búsqueda de artículos en las bases de datos, debido al uso de palabras clave con connotaciones negativas, porque todavía existe un preconcepto en relación con la infección y la enfermedad, aludiendo a grupos poblacionales determinados, como trabajadoras sexuales, el modo de transmisión, los miedos sociales en torno a la sexualidad, el consumo de drogas intravenosas y la comunidad LGBTIQ+.
Conclusiones
El cuidado que brinda el profesional de enfermería a la persona portadora del VIH debe orientarse a la conservación, restablecimiento y autocuidado de la vida, con base en la relación terapéutica enfermera-paciente; sin embargo, en ocasiones pueden presentarse actitudes excluyentes del profesional, asociadas a sus creencias religiosas, miedos, tabúes, desinformación sobre la enfermedad y protocolos de atención implementados en las instituciones de salud. Estas formas de mirar al paciente y de tratarlo lleva a situaciones de segregación que representan una barrera en el acceso al primer y segundo niveles de atención en salud, lo cual impide garantizar un diagnóstico y un tratamiento oportunos.
De hecho, la segregación contribuye a la pérdida de oportunidades de prevención, educación y tratamiento, lo que socava los esfuerzos para controlar y prevenir la enfermedad. Cambiar de actitud requiere abordar los factores afectivos, cognitivos y conductuales del estigma. Además de esto, los profesionales de la salud deben estar capacitados para promover precauciones universales y prevenir la transmisión ocupacional del VIH.
Por otra parte, en el contexto hospitalario, las personas portadoras del virus perciben el agravio durante la atención en salud, mediante las expresiones verbales del profesional, en el momento en que refiere juicios de valor relacionados con las formas de contagio de la enfermedad y el estilo de vida del paciente; a esto se suma la falta de secreto profesional y compartir información sobre su estado serológico con otros profesionales de la salud. Otro aspecto para considerar es el calificativo de “infectado” o “contagiado” que se le asigna al paciente y el uso excesivo de equipos de protección personal por temor al contagio, en el momento de brindar el cuidado.
Otros factores que definen esta segregación se manifiestan en la negación a prestar atención inicial en salud; durante la hospitalización al realizar procedimientos básicos, cuando el profesional se rehúsa a brindar el cuidado, y en la consulta externa, al no informar sobre las posibilidades que ofrece el sistema de salud y que permiten a la persona mejorar su calidad de vida. Todo esto converge en frustración del paciente y representa una limitante en el acceso a servicios de prevención y tratamiento oportuno, ocasionando desatención del autocuidado y deterioro de la calidad de vida.
La explicación a esta forma de proceder del profesional de la salud es que este no confía en sus habilidades y no se siente seguro al aplicar correctamente las medidas preventivas para protegerse del contagio. Por tal motivo, es importante promover la concientización, la educación y la capacitación continua sobre las medidas preventivas y el informe de la exposición a la sangre y fluidos corporales de los pacientes.
Igualmente, las enfermeras expresan constantemente la necesidad de una formación profesional integral, que aborde el cuidado específico de los pacientes con VIH, pues consideran que esta información no se incluye en los planes de estudio y afirman que sus habilidades las adquieren gradualmente con la experiencia profesional. En el ámbito laboral hospitalario, se recomienda incluir sesiones de capacitación dirigidas al profesional de la salud para brindar apoyo, previo a testimonios y cofacilitación, lo que ayudaría a mejorar la comprensión sobre el efecto pernicioso del estigma. De la misma forma, el monitoreo continuo de las actitudes y el comportamiento del personal de salud con las personas que tienen VIH/sida, permite evaluar el cambio constantemente.
Finalmente, las actitudes negativas con respecto al VIH dentro de la comunidad, pueden generar prejuicios y discriminación y, en última instancia, la privación de los derechos sociales y familiares de las personas infectadas. La población con VIH a menudo se ve privada de muchas oportunidades de vida y del apoyo de familiares y amigos. Estas actitudes y comportamientos se deben principalmente a algunos conceptos erróneos de la sociedad.