Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Gerencia y Políticas de Salud
Print version ISSN 1657-7027
Rev. Gerenc. Polit. Salud vol.6 no.13 Bogotá July/Dec. 2007
La descentralización de la salud en México: avances y retrocesos*
Martha Cecilia Jaramillo Cardona**
** Martha Cecilia Jaramillo Cardona. Docente e investigadora de la Facultad de Economía y Relaciones Internacionales de la Universidad Autónoma de Baja California (UABC) Correo electrónico: martha_06@uabc.mx o mcjaramu06@hotmail.com
Fecha de recepción: 30-08-07. Fecha de aceptación 10-10-07
Resumen
Teniendo en cuenta que el objetivo central de la descentralización del sector salud en México, planteado desde 1983 en el programa Descentralización de los Servicios de Salud de la Secretaría de Salubridad y Asistencia, hoy Secretaría de Salud, y en el Programa Nacional de Salud se enfocó a elevar la eficiencia, ampliar la cobertura y elevar la calidad de los servicios de salud en el país, el siguiente artículo presenta las diversas reformas que ha tenido el sistema de salud y algunos resultados.
Para ello se realizó la revisión de la literatura enfocada al tema y se desarrolló una investigación en el estado de Baja California, México, para ver hasta dónde la política de descentralización ha tenido incidencias positivas o negativas en el sector salud.
Palabras clave: descentralización, accesibilidad a los servicios de salud, políticas públicas de salud, planificación en salud, recursos en salud, formulación de políticas.
Abstract
From the point of view that the main idea of the decentralization of Mexico’s health sector, postulated since 1983, in this National Health (Health Secretary) Program of Health and Assistance Secretary focused to change the efficiency, give more coverage and high the services of health on the whole country. In this sense, the following article give account of different reforms that have had the Mexican health system and some of their results.
This article is based on revision of relevant literature and the research has conducted in the Baja California state in order to understand and give some light about the positive or negative effects respect of the Baja California health decentralization policy.
Key words: Decentralization, Health Services Accessibility, Health Public Policy, Health Planning, Health Resources, Policy Making.
Introducción
La descentralización del sector salud en México, iniciada durante la década de los ochenta, hizo que cada estado tuviera que adoptar y adaptar las nuevas disposiciones legales del gobierno de la Federación, en dos líneas: la forma en que fueron asimiladas las competencias y atribuciones legales correspondientes a los servicios de salud y cómo las nuevas atribuciones fueron aplicadas y orientadas a las necesidades de la población, en cuanto a los servicios públicos de salud se refiere. Esta nueva responsabilidad originó una serie de transformaciones en el ámbito económico, político y social que llevaron tanto al gobierno federal como a los gobiernos estatales a la redefinición de las funciones y atribuciones en cada uno de estos aspectos, con el fin de cumplir con el objetivo trazado por el gobierno central: proveer servicios de salud con eficiencia, calidad y equidad a la población abierta1.
Para responder al objetivo de esta investigación se requiere analizar la literatura [1-14] relativa a las políticas de descentralización de la salud y sus efectos en todos los países que las han implementado. En México, la política de ese tipo que se llevó a cabo coincide con el proceso que ha derivado en una profundización de la desigualdad en la prestación de los servicios públicos de salud, ya que no eliminó la ineficiencia y falta de calidad de estos, no logró abatir la dependencia de los estados y municipios respecto del gobierno central y, por el contrario, generó confusión en relación con las atribuciones de los distintos niveles de gobierno, creando mayores vacíos en la prestación con equidad, eficiencia y calidad de los servicios públicos de salud y en la rendición de cuentas al respecto.
Teniendo en cuenta lo anterior, y analizando algunos estudios realizados acerca de múltiples experiencias de descentralización en diversos países [2, 3, 5-9] se puede advertir que la descentralización se ha puesto en práctica con distintos niveles de intensidad y profundidad según el país que se analice. Asimismo, ha tenido diferentes impactos en los gobiernos locales, en la institucionalidad regional o municipal, en la provisión de servicios, en la participación de la comunidad y, lo que es más importante, en las nuevas relaciones que estas reformas han inducido entre los distintos niveles de gobierno y la comunidad.
Ante esta perspectiva, el presente trabajo tiene como objetivo mostrar los impactos de la política de descentralización de la salud en México, tomando como estudio de caso el estado de Baja California. Se analiza aquí el periodo 1988-2004, y se tiene como base los antecedentes del proceso de descentralización de estos servicios, los decretos y acuerdos firmados por los gobiernos federal y estatales y las diversas investigaciones realizadas.
1. Descentralización y salud: un recorrido histórico
El sistema de salud actual en México tiene casi 60 años de existencia. Ha pasado por reformas de primera (1943), segunda (1979- 1988) y tercera (1995) generación, en las cuales sobresalieron aspectos clave para que el país se dirigiera hacia el logro del objetivo central del sistema: la eficiencia y eficacia en la prestación de los servicios de salud.
La reforma de 1943 se destacó por la creación de la Secretaría de Salubridad y Asistencia (SSA) —hoy Secretaría de Salud—, con la fusión de la Secretaría de Asistencia y el Departamento de Salubridad, así como por el establecimiento del Instituto Mexicano del Seguro Social (IMSS). De igual forma, con esa reforma se iniciaron los Institutos Nacionales de |Salud, mediante la creación del Hospital Infantil de México (1943), al que siguieron los de Cardiología y Nutrición. Esta primera reforma marca el inicio de la atención médica y de la salud pública en el país.
La segunda reforma, ocurrida entre 1979 y 1988, llamada “el cambio estructural de la salud”, comprendió una verdadera renovación legislativa y una reforma administrativa y sustantiva que involucraron, sustancialmente, a los servicios que atienden a la población abierta, es decir, la que no es derechohabiente de la seguridad social. La renovación legislativa arrancó en 1983 cuando se incluyó en la Constitución el derecho a la protección de la salud; siguió con la promulgación de la Ley General de Salud en 1984 y en los años siguientes se establecieron las leyes estatales de salud. La reforma sustantiva incluyó diez estrategias, cinco a nivel macro y cinco a nivel micro. Las primeras fueron la descentralización de los servicios de salud (que por razones económicas sólo se llevó a cabo en 14 entidades federativas), la sectorización institucional, la modernización de la SSA, la coordinación intersectorial y la participación comunitaria. Las estrategias de nivel micro fueron la investigación en salud, el desarrollo de recursos humanos para la salud, la información en salud, el financiamiento y los insumos para el Sistema Nacional de Salud [15].
Es necesario recalcar que con la segunda generación de reformas se buscó construir un sistema nacional de salud y se hizo énfasis en la atención primaria de salud.
La tercera etapa se inició en 1995 y comprendió tanto el ámbito de la SSA como el del IMSS. En la SSA se culminó con el proceso de descentralización a todas las entidades federativas, fue formulado un paquete básico con 13 intervenciones destinado a la población rural dispersa, se certificaron hospitales y escuelas de medicina, se creó la Comisión Nacional de Arbitraje Médico y se regularon las Instituciones de Seguros Especializados en Salud. El énfasis de esta reforma se puso en la sustitución del viejo modelo, vertical y segmentado, por uno nuevo, de tipo universal, participativo y plural [16].
Además, esta tercera generación de reformas incluye el Programa de Acción en Materia de Evaluación del Desempeño 2001-2006, documento que contiene una propuesta de evaluación del sistema de salud mediante un procedimiento planeado en función de las necesidades del país y con base en indicadores de la Organización Mundial de la Salud (OMS) y de la Organización para la Cooperación y el Desarrollo Económicos (OCDE), con el objetivo de ver hasta dónde y en qué sentido la política de descentralización de la salud ha logrado alcanzar eficiencia y eficacia en la prestación de los servicios de salud en todo el país.
Es necesario en este sentido tener en cuenta varios aspectos que este plan contiene y que contribuyen de forma significativa a conocer los impactos de esta política. El primero de ellos tiene que ver con las directrices generales con que las entidades federativas evalúan al sector salud con base en los indicadores internacionales, que se deben incluir para evaluar la prestación de los servicios; el segundo es la forma en que se puede analizar la información existente y el impacto de estos resultados para el futuro de la salud en México —el plan considera, a partir de la primera experiencia que se genere en 2006, proyectar la salud del país al 2025—, y un último aspecto es encontrar mediante este plan aquellos elementos que por alguna razón no se consideran en la evaluación y que pueden ser significativos para futuras evaluaciones de la prestación de servicios de salud. Hasta el momento en este sentido se acaba de publicar el Informe Salud México 2006, donde además se incluye un informe del Seguro Popular de Salud (SPS). Queda pendiente la realización de las conclusiones y proyecciones hacia el 2025, tal como se propuso en el Programa de Acción en Materia de Evaluación del Desempeño 2001-2006.
Finalmente, dentro de esta tercera generación de reformas, en la administración del presidente Vicente Fox (2000-2006), en noviembre de 2002, la Secretaría de Salud creó un programa piloto denominado Seguro Popular de Salud (SPS) dirigido a la población no derechohabiente de la seguridad social, programa que se convirtió en política de Estado en el 2004, gracias a las reformas realizadas a la Ley General de Salud que el Congreso aprobó en el 2003. Esta reforma, llamada “Reglamento de la Ley General de Salud en Materia de Protección Social en Salud”, publicada el 5 de abril del 2004 en el Diario Oficial de la Federación tuvo por objeto regular el Sistema de Protección Social en Salud que se establece en el título tercero bis de la Ley General de Salud: “dar servicio y atención de la salud a todas las familias mexicanas, a través del llamado seguro popular. El nuevo esquema se propone integrar al sistema de salud a 45 millones de mexicanos en forma gradual”.
2. Primeros estudios realizados para analizar el impacto de la política de descentralización de los servicios de salud en México
Teniendo en cuenta que la política de descentralización de los servicios de salud en México sucedió en dos etapas: la primera hacia 1983, con 14 estados (Tlaxcala, Nuevo León, Guerrero, Jalisco, Baja California Sur, Morelos, Tabasco, Querétaro, Sonora, Colima, Estado de México Guanajuato, Aguascalientes y Quintana Roo), y la segunda a partir de 1993, con la totalidad de los estados incluido el Distrito Federal (Coahuila, Campeche, Yucatán, Nayarit, Durango, Chiapas, Tamaulipas, Chihuahua, Zacatecas, San Luis Potosí, Sinaloa, Michoacán, Hidalgo, Puebla, Veracruz, Oaxaca, Distrito Federal, Chihuahua y Baja California), a continuación se describe brevemente el resultado de los primeros estudios orientados a analizar los impactos de esta política en el país.
En un estudio en donde se analiza la primera fase (1983-1996), Ornelas [7] encuentra cómo en el desempeño del Sistema Nacional de Salud entre 1983 y 1995, en cuanto a la cobertura, calidad y eficiencia, los índices cuantitativos de recursos humanos para la salud, de unidades médicas y de consultas mejoraron y se redujo el desnivel de estos indicadores entre la población derechohabiente y la abierta. Esto se reflejó en los datos de 1988, donde la relación médico/personas entre la población asegurada era 2.2 veces mayor que en la población abierta, mientras que en 1995 esta relación era solamente de 1.6.
El mismo autor plantea que otra forma de observar las disparidades y al mismo tiempo estimar los efectos de la política descentralizadora consiste en comparar los resultados de los estados descentralizados con aquellos que no aceptaron la responsabilidad que el gobierno federal les quería transferir en los años ochenta. A pesar de que el conjunto de estados descentralizados estuvo levemente por encima de la media nacional del PIB per cápita, y arriba también del promedio del grupo de los estados no descentralizados, su desempeño medido en índices de calidad y cobertura ha sido por lo general ambiguo.
Ornelas plantea que es casi imposible determinar quién paga y cuánto se paga por la salud en México; nadie sabe cuánto gastan los estados y los municipios, ni cuánto se recupera mediante las cuotas voluntarias en los servicios públicos. Lo que se sabe es que durante 1987 y 1988 las diferencias en el crecimiento de las unidades médicas entre los estados centralizados y los descentralizados se hacen incluso más marcadas al considerar una muestra de estados que incluye Colima, Guerrero, Jalisco, México, Nuevo León y Tlaxcala, entre los descentralizados, y Baja California, Campeche, Coahuila, Durango, Oaxaca, Puebla y Veracruz, entre los centralizados: mientras que el crecimiento de las unidades médicas en el segundo grupo fue de 45 %, en el primer grupo llegó tan sólo a 20 %.
En el área de los servicios de salud se mantuvieron las proporciones iniciales en las consultas generales. El hecho de que las consultas hayan crecido más que las unidades médicas en los estados descentralizados puede indicar alguna ganancia de eficiencia en el indicador consultas/unidades. Sin embargo, el reducido dinamismo de la inversión en unidades médicas puede también ser indicio de una menor calidad en la atención brindada. De hecho, al revisar los resultados de la Segunda Encuesta Nacional de Salud se advierte que casi el 20 % de los usuarios de los servicios de salud coinciden en que la calidad de la atención recibida es mala. Los motivos principales de la insatisfacción son los tiempos de espera y la omisión de acciones de los prestadores de los servicios. Entre la población abierta, la frustración entre los no pobres es del 20 %, en tanto que entre los pobres es del 31 % y entre los más pobres es de 47 % [7].
Leyva [17] realizó una investigación en los años 1988-1989 orientada a observar la utilización de los servicios de salud, con el fin de evaluar los resultados de la descentralización. Para ello se estudiaron dos estados socioeconómicamente y con disponibilidad de servicios de salud semejantes: Guerrero (descentralizado) y Oaxaca (no descentralizado); los resultados mostraron que la descentralización consiguió mejorar el acceso a los servicios de salud a los grupos de población urbana y desfavoreció a los grupos rurales.
En 1993 se llevó a cabo otro estudio en Tabasco y Campeche, en 32 localidades rurales cercanas a la frontera con Guatemala, para conocer los patrones en la utilización de los servicios de salud por enfermos febriles en áreas de transmisión del paludismo. Se consideró a la fiebre como indicador de un proceso infeccioso que podía o no corresponder al paludismo. Esto es relevante debido a que los problemas infecciosos representan la primera causa de la demanda de servicios en salud de primer nivel de atención en México. Se comparó la utilización de los servicios de salud por enfermos febriles entre Campeche (no descentralizados) y Tabasco (descentralizados). Fueron entrevistados 817 enfermos, de los cuales el 55 % fue atendido en casa, el 16.4 % utilizó los centros de salud y el 17 % fue atendido por colaboradores voluntarios de salud, sin encontrarse diferencias entre los estados. Las variables predictoras de utilización de centros de salud por los enfermos febriles fueron: disponibilidad de centros de salud en localidad de residencia, percepción de gravedad y edad febril [17].
Aunque se esperaba que la descentralización de los servicios de salud aumentara el acceso de la población a las unidades de primer nivel, los análisis mencionados no mostraron tal beneficio. Por lo tanto, se requirió analizar cuáles fueron las características organizativas de las instituciones de salud, la disponibilidad y distribución de los diversos recursos para la atención y las condiciones socioeconómicas y de salud de la población, como factores determinantes para alcanzar los propósitos de la descentralización: “incrementar el acceso de la población a los servicios de salud”.
En este contexto, en un estudio empírico desarrollado en tres estados: Aguascalientes, San Luis Potosí y Zacatecas, Cabrero [3] hace alusión a la forma en que se manejó el proceso de descentralización en el período (1988-1992), haciendo especial énfasis en el papel que desempeñaron los estados y los municipios y en la invisibilidad de los mismos, dado el papel que desde en ese momento el PRONASOL con el Convenio Único de Desarrollo Social, firmado con los gobernadores de los estados para formalizar los acuerdos y compromisos conjuntos de inversión.
De acuerdo con este autor, esta coordinación se enfocó más en la comunidad que en los mismos entes territoriales. Lo que más se buscó fue la participación de los grupos sociales, dejando la reestructuración del aparato administrativo en sus ámbitos estatal y municipal, más como una consecuencia derivada que como una meta específica del proceso descentralizador.
Otro reflejo de la forma en que este programa desdibujó al estado y al municipio del proceso descentralizador fue su diseño, ya que se dio como una estructura en ocasiones paralela y en otras transversal al aparato administrativo formal, es decir, pasando directamente del Ejecutivo a la comunidad, si era necesario, dejando virtualmente de lado los ámbitos estatal y municipal, o conectando diversos niveles de las secretarías y dependencias del sector central sin seguir necesariamente los procedimientos jerárquicos establecidos.
Este hecho, según el estudio realizado, debilitó los ámbitos locales de gobierno, sobre todo en su primera fase, y aunque luego se intentó rescatar la participación de los gobiernos locales, en general prevaleció el primer enfoque. Lo paradójico de esta estrategia, puntualiza Cabrero, es que, en la medida en que el PRONASOL ganaba eficacia, rompía la de por sí débil institucionalización de los mecanismos ya diseñados antes para hacer posible la descentralización.
En las entrevistas realizadas2 y en los documentos revisados en los tres estados del estudio, expone Cabrero que los gobernadores y presidentes municipales quedaron excluidos de la toma de decisiones durante cuatro años, hecho que desestructuró las configuraciones que se habían generado en las relaciones intergubernamentales con la iniciativa descentralizadora de De la Madrid, configurando una estructura más centralizada, casi monopólica, de decisión.
Según el estudio, también se encontró que los espacios de autonomía en los ámbitos locales habían sido muy reducidos y que invariablemente en la asignación de recursos el centro recuperaba cualquier espacio de decisión cedido por otras vías o normas de funcionamiento. Sin embargo, pese a haberse avanzado en este propósito, son múltiples las dificultades y muy desigual el desarrollo alcanzado, pero es a partir de estas evaluaciones que el país arranca, hacia 1993, la segunda etapa de descentralización de la salud.
En general, hay elementos para argüir que mediante la transferencia de fondos el gobierno federal envió un mensaje que contradecía el discurso político en favor de la descentralización, ya que los estados no descentralizados, que continuaron bajo el control financiero directo de la Secretaría de Salud, recibieron mayores recursos para inversiones en infraestructura. La explicación que propone Cardozo [18] en este sentido parece razonable:
… a menudo las autoridades estatales sienten que el gobierno federal de manera centralizada decidió su descentralización por las difi- cultades económicas presentes, y esto limita su motivación y entusiasmo para dirigir el proceso. En reuniones celebradas durante 1987 y 1988 los gobernadores hablaban, en su mayoría, de un saldo positivo en el proceso y de la necesidad de continuarlo, pero demandaban una verdadera descentralización de los recursos, personal mejor preparado y apoyo del gobierno federal para inversión.
Estos estudios dejan ver que la exclusión que ha tenido el nivel estatal y municipal en el proceso de descentralización ha ocurrido también en otros países latinoamericanos. El estudio de Burki et al. [9], en el cual se analiza un período más amplio (de la fase inicial de la década de los ochenta hasta finales de los noventa) del proceso de descentralización de la salud en países como México, Argentina, Bolivia, Brasil, Chile y Colombia, se muestra cómo los avances en esta relación en los ámbitos central, estatal y local no han sido significativos y, por el contrario, aún se mantiene una dependencia en el orden económico, pese a los años que lleva el proceso descentralizador. De igual forma, un estudio llevado a cabo en México, Argentina, Bolivia, Brasil, Colombia y Nicaragua refleja esta dependencia de los entes territoriales con el nivel central y en muchas ocasiones del orden municipal con el estatal [8].
En otro estudio realizado por Cabrero [2], sobre las experiencias de la política de descentralización en Francia, España, Alemania, Suecia, Canadá, Estados Unidos, Japón, Colombia, Argentina, Bolivia, Ecuador y México, se encontró que las relaciones entre estado, municipio y nivel central muestran, aun en países industrializados, una dependencia económica y de clarificación de competencias.
En cuanto al Seguro Popular de Salud (SPS), es importante anotar que a partir del programa piloto del 2002 se inicia la afiliación de las familias, donde actualmente y según los datos disponibles a diciembre de 2006 se señala que se han afiliado 5 100 000 familias en todo el país, lo que representa casi el 43 % de la meta prevista para 2010 del 100 %. En este sentido la mayor parte de familias afiliadas proviene de los estados de Guanajuato (504 209), México (385 486), Tabasco (375 464) y Chiapas (367 337), los que concentran el 32% del total de familias afiliadas hasta ahora [19].
Según el informe de México (2007) esta situación se está dando por la ausencia de unidades de salud en estas localidades o por la falta de capacidad de las unidades para prestar los servicios requeridos por el Sistema de Protección Social en Salud (SPSS). Otro resultado de esta evaluación es que el 50.1% del total de la población afiliada vive en localidades rurales y, en concordancia con los informes de la Comisión Nacional de Protección Social en Salud (CNPSS), el 9 % de la población afiliada vive en comunidades indígenas [19].
Otro factor interesante de la evaluación es que existen algunos estados, casi el 50% incluido el Distrito Federal, que deben incrementar los porcentajes anuales de afiliación, para poder cumplir la meta de afiliación prevista para el 2010. Entre los estados que presentan la situación más crítica están: Michoacán, México, Guerrero, Jalisco, Durango, Nuevo León, Veracruz, Quintana Roo, Tlaxcala, Querétaro, Chihuahua, Puebla, Coahuila y Zacatecas [19].
Otro aspecto para resaltar es que según los resultados de la evaluación que realiza anualmente la Secretaria de Salud, se encontró que la mayor proporción de afiliados 21 % pertenecen al segundo decil de ingresos, seguidos por los del primer decil más pobre 19 %. Esto muestra que la afiliación sé esta llevando a cabo en los municipios mayoritariamente compuestos por familias ubicadas en los deciles dos y tres, pero es menor en los municipios más marginados, aspecto que llama la atención para que los gobiernos estatales responsables del proceso de afi- liación de las familias más pobres diseñen e implementen políticas que contribuyan al mejoramiento de las condiciones que se presentan en cada estado para otorgar el Seguro Popular de Salud a las familias más pobres o catalogadas en el primer decil de cada uno de los estados, además de incrementar los procesos de afiliación de las familias no derechohabientes y poder así cumplir la meta establecida por el gobierno para el 2010.
3. El nuevo modelo de descentralización de los servicios de salud en México
De acuerdo con los primeros estudios, la segunda fase de descentralización de los servicios de salud en México, que arrancó en 1996, se fundamentó en estrategias y principios de los que se derivaron atribuciones específicas para los estados y para el gobierno federal, así como responsabilidades concurrentes de ambos órdenes de gobierno.
El 20 de agosto de 1996, el secretario de salud federal, los gobernadores de los 31 estados de la República y el dirigente del Sindicato Nacional de Trabajadores de la Secretaría de Salud firmaron el Acuerdo Nacional para la Descentralización de los Servicios de Salud. Mediante este acuerdo el gobierno federal transfirió a los estados la responsabilidad de prestar servicios de salud y medicina preventiva a la población abierta, es decir, a las personas que no son derechohabientes de alguna institución de seguridad social y que carecen de recursos para pagar los servicios privados. También se transfirió —poco a poco— a los municipios el control sanitario de establecimientos y servicios. Con la descentralización se esperaba cumplir “... un doble propósito: el político, al fortalecer el federalismo y reintegrar a la esfera local las facultades que les eran propias al suscribir el pacto federal; y social, al acercar a la población servicios básicos, que al ser prestados por los estados aseguran a los usuarios mayor eficacia y oportunidad” [7].
En esta nueva fase, el gobierno central trans- firió la relación laboral de 103 mil trabajadores del sector, entre médicos, paramédicos y enfermeras, así como personal de administración e intendencia; además, se trasladó la responsabilidad de manejar directamente más de 7 400 hospitales, clínicas y centros de salud, que se encontraban equipados y en operación. La descentralización incluyó la transferencia de 6 132 millones de pesos para continuar con la operación en 1996.
Igualmente, el gobierno federal incluyó una política de compensación a los grupos sociales, regiones y estados menos favorecidos por el proceso de desarrollo del país, e invitó a la sociedad a participar en la definición y ejecución de los programas de salud. La descentralización de los servicios de salud se insertó en ese momento en el marco de un programa más amplio de reforma del sector salud con el fin de erradicar las deficiencias y problemas mencionados, la cual también proponía “... transformar el sistema actual para modernizarlo y hacerlo más eficiente, a fin de que, entre otros aspectos, esté en condiciones de hacer frente al reto epidemiológico y demográfico del país” [20, 7].
En contraste con la descentralización de los servicios de salud de 1983 a 1995, que sólo se aplicó en forma parcial en 14 estados, el modelo que emerge del acuerdo del 20 de agosto de 1996 abarca el conjunto de la República, sus fines y procedimientos son más precisos y más claros y se construyó con base en la experiencia errática de los años anteriores. Y lo más importante, mediante el diálogo se vencieron las resistencias de las fuerzas centristas que se resistían a la descentralización, así como la de algunos gobernadores que se oponían a recibir los servicios e instalaciones, tal vez porque percibían que las responsabilidades eran transferidas sin los recursos necesarios. El traspaso a los estados de la operación del sistema nacional de salud comprende el ámbito territorial, la delegación de responsabilidades y funciones, así como la transferencia de recursos y autoridad política. Incluye también el compromiso de mantener e incrementar en la medida de lo posible los recursos a los estados [21].
La calidad se vinculó con la eficiencia, la organización, la capacitación del personal, el flujo de la información y la evaluación periódica de los servicios, aspectos ligados al proceso de descentralización de los servicios y al financiamiento. Con el fin de mejorar la calidad y tratar de disminuir la insatisfacción de los usuarios, el Consejo Nacional de Salud propuso acciones concretas que se deben articular desde los consultorios hasta las oficinas nacionales, pasando por los centros de salud, los hospitales y las jurisdicciones sanitarias. Estas acciones incluyeron elementos como: aseo y dotación de sillas en las salas de espera; ventilación e iluminación adecuada; sensibilización y capacitación del personal; desarrollo de aptitudes administrativas; usos óptimos de la capacidad instalada; ajuste de servicios y horarios de acuerdo con las demandas de la población; mejoramiento del sistema de provisión de medicinas y materiales; disminución del tiempo de espera para consultas y análisis, y una mejor atención a los usuarios, en especial de los segmentos pobres. De igual forma, el programa propuso incorporar los avances médicos y científicos en la atención de los pacientes, mejorar los instrumentos de análisis y diagnóstico, y, en fin, perfeccionar la administración.
El modelo también planteó que en todos los programas de salud pública se invitara a la ciudadanía a formar comités de servicios y consejos ciudadanos de salud, con el fin de mantener fuentes permanentes de opinión, evaluación y criterios sobre la calidad de los servicios y la pertinencia de las acciones del gobierno. La invitación incluyó a instituciones sociales constituidas, como sindicatos de obreros y patrones, asociaciones civiles y organizaciones no gubernamentales en general. Se espera, pero no se ofrecen mayores indicios, que los municipios (mediante el programa de “municipio saludable”)3 se incorporen paulatinamente a la estrategia descentralizadora [22, 20].
En materia de equidad o de justicia distributiva, las estrategias del programa de reforma que acompañan a la descentralización se aglutinaron en tres áreas sustantivas: salud pública, atención médica y fomento sanitario, además de un área de apoyo logístico que incluyó sistemas de información para la evaluación y seguimiento de los programas.
En el programa de reforma, la ampliación de la cobertura con un enfoque de equidad se sustentaba en un paquete básico de servicios de salud. Este fue dirigido a los 10 millones de personas más vulnerables, que por lo general se asientan en las regiones indígenas del sur, en las áreas rurales más alejadas y en los cinturones de miseria de las ciudades, y a los jornaleros migrantes. El paquete se define como:
… un conjunto esencial de intervenciones de salud que deben otorgarse a esta población en respuesta a sus necesidades prioritarias. Se trata de intervenciones sencillas de instrumentar, de bajo costo y alto impacto, manejando los recursos con eficiencia y combatiendo las principales causas de muerte y enfermedades de los grupos marginados, que puedan ser provistas integralmente por un conjunto bien acotado de trabajadores de la salud [7].
En este nuevo modelo, en lo que se refiere a los programas compensatorios, el gobierno federal se encargó de colocar el 100 % de los recursos, pero la operación, la fijación de metas y la definición de las intervenciones fueron función de los estados; es decir, la ejecución del programa del paquete básico era responsabilidad de los estados; de ahí que fuesen ellos los que debían aglutinar los esfuerzos de las diferentes áreas e instituciones (jurisdicciones sanitarias, IMSS-Solidaridad y Sistemas Locales de Salud –Silos–) para proveer esos servicios con eficiencia.
La nueva normativa modificó el mecanismo de asignación presupuestaria, y de un sistema basado en criterios históricos, que propició severas inequidades en la distribución del presupuesto, se estableció una fórmula de asignación que garantizara mayor equidad, transparencia y menor discrecionalidad de la Federación en la asignación de recursos. El nuevo mecanismo de asignación presupuestaria, vigente desde 1996, obedece a dos grandes variables: el índice de marginación (pobreza) y la tasa de mortalidad estandarizada, con lo que se busca detectar los problemas y necesidades de cada estado en esta materia.
El modelo contempló en el futuro programas compensatorios para regiones deprimidas y para los sectores más vulnerables de la población. Se establecieron políticas de compensación con el fin de preservar y mantener la unidad del sistema y al mismo tiempo fortalecer a los estados y grupos más pobres. Por medio de fórmulas que toman en cuenta los índices de rezago y desarrollo, se asignarán recursos complementarios para ampliar la cobertura y mejorar la calidad de los servicios donde el rezago sea mayor. Como programa complementario se estableció un paquete básico de servicios de salud, idea impulsada por el Banco Mundial y la Organización Panamericana de la Salud, con la cual se buscó proporcionar servicios de bajo costo y alto impacto que promovieran la prevención de salud.
En la nueva fase, que se inicia con la firma del acuerdo del 20 de agosto de 1996, había diferencias significativas respecto del modelo anterior, en diversos aspectos. En primer lugar, el proceso abarcó el conjunto de la República, los procedimientos fueron más explícitos, se logró superar las resistencias de las fuerzas que se oponían a la descentralización y se comprometió en forma simultánea la transferencia de recursos y responsabilidades. Además, y a diferencia también del proceso anterior, que definió los propósitos pero no precisó las competencias y responsabilidades de las partes involucradas, el nuevo modelo partió de especificaciones claras al respecto e introdujo organismos de coordinación entre los diferentes niveles de gobierno. Se descentralizó en una secuencia que consideró el traspaso del presupuesto a los estados durante 1997, para posteriormente otorgarles mayor autonomía en el diseño de estrategias de salud acordes con las características demográficas, geográficas y epidemiológicas de cada uno de ellos [7, 8].
Por último, la evolución del gasto desempeña un papel importante. Mientras en la experiencia de los años ochenta el gasto en salud experimentó una contracción, en el proceso iniciado en 1996 se observó una voluntad política de avanzar en la descentralización por medio del incremento del gasto, lo que permitió reducir las fuentes eventuales de oposición al proceso.
Pese a que este nuevo modelo se concertó con los diferentes estados de la República, esta segunda fase de descentralización se siguió viendo como un modelo de devolución híbrida en el nivel intermedio, debido a que se transfirieron recursos y responsabilidades a los estados. No obstante, por otra parte implicó todavía una fuerte dependencia de los estados frente al poder central en materia de recursos financieros, factor esencial para emprender un verdadero proceso de descentralización. Esta situación sigue siendo vigente, y pese a que México es un país federal, los manejos económicos se siguen dando de una manera centralizada.
4. Propósitos del nuevo modelo de descentralización de los servicios de salud en México
En este nuevo modelo el gobierno tuvo como propósito alcanzar, a través del Programa de Reforma del Sector Salud en México 1995-2000, definido en el “Plan Nacional de Desarrollo 1995-2000”, la calidad y eficiencia en la prestación de servicios de salud en el país. Para ello el programa contempló los siguientes objetivos:
1) Establecer instrumentos para promover la calidad y la eficiencia de la prestación de los servicios;
2) Ampliar la cobertura de la atención de las instituciones de la seguridad social, facilitando la afiliación de la población no asalariada y de la economía informal;
3) Concluir el proceso de descentralización de los servicios de salud a la población abierta en las entidades federativas aún centralizadas y profundizar en las restantes, y
4) Ampliar la cobertura de los servicios de salud a la población marginada de las áreas rurales y urbanas que tenían un limitado o nulo acceso a ellos.
Para conseguir esa reestructuración, el acuerdo planteó cuatro estrategias que simultáneamente eran metas para el mediano plazo:
• Primera, la descentralización hacia las entidades federativas de los servicios de salud para la población no asegurada. La segunda fase de este proceso comenzó, precisamente, con la firma del acuerdo, el 20 de agosto de 1996.
• Segunda, la configuración de sistemas estatales. De partida, se planteaba la creación de institutos de salud estatales, como órganos descentralizados de la administración pública local, con el fin de recibir los servicios transferidos, administrar las jurisdicciones sanitarias y fusionar en un plazo razonable, donde los haya, los servicios locales.
• Tercera, la ampliación de la cobertura mediante un paquete básico de servicios. Para la constitución de este paquete, el gobierno federal transferiría a los estados los recursos necesarios, de acuerdo con planes y prioridades locales. El paquete básico incluye medicina preventiva y atención de primer nivel.
• Cuarta, el mejoramiento de la calidad y eficiencia de las instituciones nacionales mediante una mejor coordinación sectorial. Al estar los servicios descentralizados y al transferir los recursos del Instituto Mexicano del Seguro Social (IMSS)-Solidaridad a la competencia de los estados, se evitarían redundancias y duplicidad de servicios; en consecuencia, se supone, se evitarían desperdicios.
Con el fin de implementar las estrategias segunda y cuarta —la conformación de sistemas estatales y la fusión de los servicios del IMSS-Solidaridad con los que prestaba la Secretaría de Salud hasta agosto de 1996—, se crearon institutos descentralizados de las administraciones públicas de los estados con estructura y funciones similares. Su primera finalidad era proveer servicios de salud a la población abierta, que éstos fueran de calidad y apropiados, y que operaran conforme al acuerdo y a las leyes locales y nacionales, así como en consonancia con los propósitos de los gobiernos en funciones.
Es importante de resaltar que en ninguno de los decretos de creación de esos institutos se establecieron, por ejemplo, compromisos concretos ni fórmulas de participación, ni, como en el caso de la educación, la obligación de aportar recursos crecientes. Es de esperar que con esto a los estados les quedara claro que los recursos otorgados a los nuevos organismos eran etiquetados; es decir, que sólo se podían utilizar para los fines previstos en los convenios de colaboración: para los servicios de salud dirigidos a la población abierta.
En esta línea, Ornelas [7] expone que el diagnóstico de los servicios de salud presentado en el acuerdo es realista, incluso crudo, porque no oculta las deficiencias, pero, por su brevedad, tampoco llega al fondo del asunto. Una indagación independiente del sector salud, la cual también incluye propuestas de reforma que se contemplan ya en el acuerdo, hace una apreciación más acabada de las deficiencias, que el autor agrupa en las siete íes: inseguridad, inequidad, insatisfacción, ineficiencia, inadecuada calidad, inflación e insuficiencia, y a ellas agrega una más: la incredulidad creciente en los programas del gobierno.
Ornelas describe cada deficiencia así: la inseguridad se refiere a la deficiente protección y cobertura que ofrece la red de servicios básicos. La inequidad implica que quienes más precisan de los servicios de salud, los sectores pobres, son los que menos acceso tienen a ellos; sin embargo, señala este informe, la admisión a los servicios no denota, por sí misma, una garantía de solución a los problemas de salud, dado que muchos pacientes dan cuenta de otro gran defecto: la insatisfacción de la atención recibida. La ineficiencia en el sistema de salud, por su parte, supone el desperdicio de recursos, así como encauzar esfuerzos a la solución de problemas no prioritarios o de escaso beneficio social. La inadecuada calidad es el resultado de una aplicación deficiente de la tecnología médica, que produce efectos indeseados e impide la obtención del mayor provecho. Como fenómeno económico, la inflación repercute más en los insumos y servicios para la salud que en otros “satisfactores”, pues al incidir en el financiamiento de la atención encarece en especial los servicios de mayor necesidad. Finalmente, la insuficiencia de fondos impide cubrir las crecientes necesidades de salud de la mayoría de los mexicanos. La octava deficiencia es la falta de credibilidad, porque los gobiernos no han cumplido muchas de las promesas que han hecho a lo largo de la historia de la salud en México.
5. Sistema actual de salud en México
Los servicios de salud en México han experimentado a través de los años algunas modificaciones en su estructura; actualmente, giran en torno de dos ejes principales: el Sistema Nacional de Salud (SNS) y los servicios privados de salud.
En el Sistema Nacional de Salud hay otros dos subsistemas, los cuales tienen que ver con la inserción laboral y la capacidad de pago; de ahí que existan varias instituciones. Los trabajadores de la economía formal deben de afiliarse por ley a alguna institución de seguridad social4; estas son: Instituto Mexicano de Seguridad Social (IMSS), el cual concentra el mayor número de asegurados, seguido por el Instituto de Seguridad y Servicios Sociales de los Trabajadores del Estado (ISSSTE), Petróleos Mexicanos (PEMEX), Secretaría de la Defensa Nacional (SEDENA) y la Secretaría de Marina (SEMAR). El segundo grupo corresponde al sistema para población abierta5 o no asegurada, integrado por los Servicios Estatales de Salud (SESA), el IMSS-Oportunidades y el reciente Seguro Popular (grafica 1).
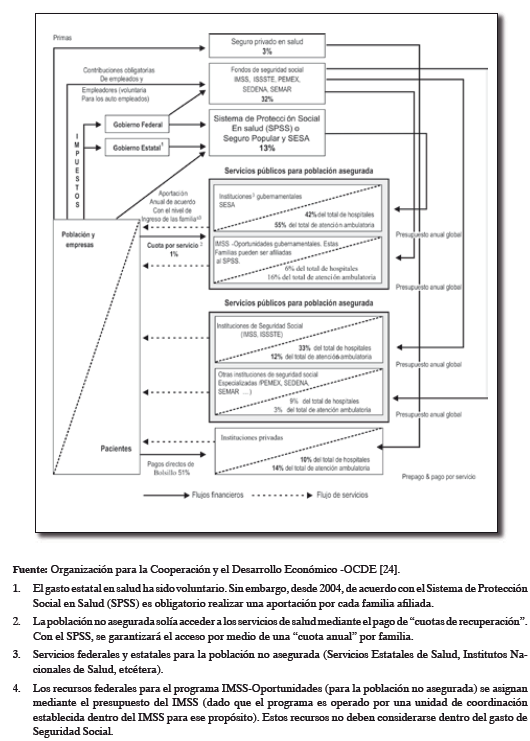
Es importante anotar que el Seguro Popular es un programa puesto en marcha en el sexenio 2002-2006. El IMSS-Oportunidades, por su parte, ha sido un esquema que se ha venido aplicando desde 1984 y que originalmente era llamado IMSS-COPLAMAR; hacia 1996 fue renombrado IMSS-Solidaridad, y en la actualidad es conocido como IMSS-Oportunidades. Este esquema ofrece cuidados básicos de salud a los trabajadores rurales y del sector informal y a la población en general que no cuenta con afiliación a la seguridad social; es financiado por el gobierno federal y operado por el IMSS [13, 23, 24].
6. La descentralización de la salud en México: el caso de Baja California 1996-2004 grafica 2
Para analizar más de cerca lo que ha sido la política de descentralización de la salud en México y como esta ha impactado los servicios de salud, en forma especial a la población abierta, a continuación se presenta el caso del estado de Baja California, cuyos representantes firmaron el acuerdo de descentralización de los servicios de salud en la segunda etapa (1996); así, junto Chihuahua se convirtieron en los dos últimos estados en firmar dicho acuerdo.
Desde esta perspectiva se tomó al estado de Baja California para el estudio de caso, con el propósito de conocer, caracterizar y analizar las diferentes actuaciones del gobierno de Baja California para implementar la política de descentralización de los servicios públicos de salud dirigidos a la población abierta, desde el momento en que fue firmado el acuerdo de coordinación6, en 1996, hasta el 20047.
El objetivo de conocer en forma específica las acciones del gobierno estatal obedece a que un proceso de esta magnitud conduce a una serie de reacomodos en el ámbito administrativo (asignación de recursos, responsabilidades, etc.), político (redistribución del poder y de las decisiones, manejo de relaciones intergubernamentales, etc.) y social (atención a las necesidades de salud de la población con eficiencia y eficacia, interacción con las organizaciones civiles que reclaman la participación en el proceso, etc.), elementos que se deben analizar con detalle para visualizar los efectos que pueden tener las nuevas decisiones.
Para evaluar el impacto de la política de descentralización se analizaron cuatro categorías: disponibilidad, accesibilidad, equidad y calidad. El estudio de caso se enmarcó, por un lado, en los objetivos trazados en la política de descentralización de los servicios de salud en México y, por el otro, en los estándares de salud planteados por la Organización Mundial de la Salud (OMS) y por la Organización Panamericana de la Salud (OPS).
Estas categorías fueron el termómetro para medir lo que ha representado la política de descentralización de los servicios de salud para Baja California, con el fin de observar de cerca qué factores de esa relación han impactado de forma directa en la disponibilidad, la accesibilidad, la equidad y la calidad de los servicios de salud en el estado.
Para desarrollar este trabajo se eligió como estrategia revisar aquella información oficial que se encuentra en las instituciones que hacen parte del estudio y que está relacionada con la política de descentralización de los servicios públicos de salud: la Secretaría de Salud, el Instituto de Servicios de Salud Pública del Estado de Baja California (ISESALUD), el Instituto Nacional de Estadística, Geografía e Informática (INEGI), el Gobierno del Estado, entre otras). Se revisaron los archivos existentes desde 1996 hasta 2004.
Con esta revisión se pretendió conocer y analizar las atribuciones legales otorgadas a los gobiernos estatal y municipales, las modificaciones sufridas en la organización del sector salud en Baja California y el tipo de gestión hecha por los diversos gobiernos locales para mejorar la prestación de los servicios públicos de salud.
6.1 Análisis de las variables
6.1.1 Variables equidad y disponibilidad
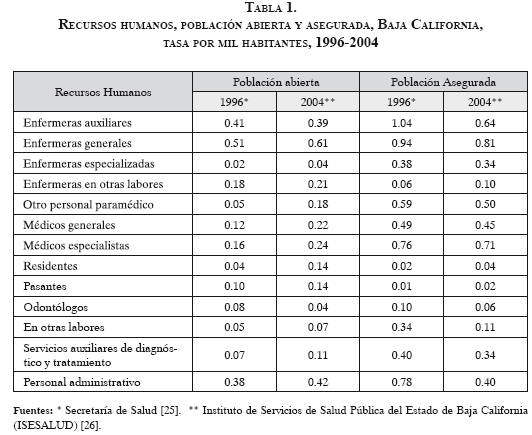
En esta investigación las variables equidad y disponibilidad se analizaron desde la distribución y disposición en 1996 y 2004 de recursos físicos y materiales (instalaciones, bienes y servicios, número de hospitales, clínicas, etcétera), recursos humanos (el personal profesional y capacitado para desempeñar las funciones requeridas) y recursos presupuestarios (el financiamiento del gobierno) en la prestación de los servicios de salud a la población abierta, contrastada con la misma distribución y disposición para la población asegurada.
A continuación se presentan algunos datos donde se muestra la disponibilidad de recursos humanos para población no asegurada frente a la asegurada, y como estos se comportaron desde 1996 (año en que Baja California firma el convenio de transferencia) y 2004 (año de corte de esta investigación). También se mostrarán algunos casos de estos recursos relacionados con los demás estados del país.
Teniendo en cuenta que México forma parte de la Organización para la Cooperación y el Desarrollo Económico (OCDE), también se mostrara una comparación de cómo está México frente a los demás países que forman parte de esta organización, esto con el fin de evidenciar como la política de descentralización y las diversas reformas que se han llevado a cabo en el país han impactado, ya sea positiva o negativamente, la prestación de los servicios de salud con equidad, disponibilidad, accesibilidad y calidad.
Teniendo en cuenta las variables equidad y disponibilidad entre la población abierta y asegurada en cuanto a los recursos humanos, se puede percibir cómo respecto de estos la población asegurada cuenta con indicadores mayores que los de la población no asegurada, lo cuales en algunos casos se triplican, como se observa en el rubro de las enfermeras auxiliares, generales y especializadas (Tabla 1). Se puede también notar que la disponibilidad de recursos humanos en ambas poblaciones, pese al incremento de la población de 1996 a 2004, de 35.8 %, no aumentó en igual proporción; incluso, existen algunos en la atención para la población abierta, como el de enfermeras auxiliares y odontólogos, que descendieron en 2004. Caso contrario sucede con la atención de salud para la población asegurada, pues en 2004 casi todos descendieron con relación a 1996 pese a que la población asegurada se incrementó en un 9 %. Aspectos similares suceden con los recursos físicos y materiales.
6.1.2. Variable accesibilidad
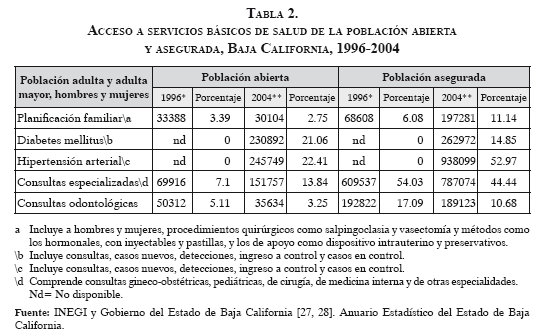
En esta variable se tuvo en cuenta la cantidad de población que ha asistido a recibir servicios de salud en los siguientes programas: planificación familiar, diabetes mellitus, hipertensión arterial, consultas especializadas y odontológicas. También se analizó la accesibilidad desde el punto de vista del acceso físico, entendido como la distancia que existe para acceder a servicios de salud de segundo y tercer nivel.
Si se toma en consideración que en la variable accesibilidad existen algunas condiciones indispensables para que todas las personas, por el derecho constitucional que les asiste, puedan tener y recibir del Estado atención para mejorar la salud, se puede decir que la población abierta de Baja California, frentea la asegurada, no ha recibido los beneficios que la ley y la política de descentralización del sector salud plantearon en su momento en cuanto a aumentar y facilitar el acceso de esta población a programas básicos de salud (Tabla 2).
En cuanto al acceso físico, que tiene que ver directamente con la distancia que existe entre las diversas instituciones y la población beneficiaria, se puede decir que en la actualidad no se cuenta en el estado con un sistema de información geográfica que ubique a las diferentes instituciones que prestan servicios de salud (hospitales generales y de especialidades; unidades móviles; unidades auxiliares de salud; centros de salud rurales o dispersos; centros de salud rurales concentrados; centros de salud urbanos; centros de salud con hospital, etcétera) para que las diferentes poblaciones del estado tengan la posibilidad de saber la accesibilidad a los servicios de salud y las dificultades que podrían enfrentar debido a la distancia, el estado de las vías de acceso y el transporte.
Se debe apuntar que en 1996 la Secretaría de Salud realizó un estudio de regionalización operativa de Baja California, con un análisis detallado de la distancia en kilómetros y minutos en que se encontraban las diferentes instituciones que existían tanto en el ámbito urbano como en el rural. Dicho estudio mostró que la dificultad más grande para acceder a los servicios de salud concernía a los servicios de segundo nivel. En el caso, por ejemplo, del municipio de Mexicali, la población que presentaba más dificultad para llegar a este servicio (Hospital General de Mexicali) era la del puerto de San Felipe, dado que tenía que recorrer 200 kilómetros y pasar 180 minutos en el camino. En el caso de Tecate, la localidad más lejana, Benito Juárez, según este estudio se encontraba a 50 kilómetros y 100 minutos en tiempo; en relación con Tijuana, en 1996 la localidad más lejana al Hospital General era El Florido, a 30 kilómetros y 120 minutos y para el municipio de Ensenada se encontró que, junto con Mexicali, es el con que tiene las localidades más distantes del servicio de atención de salud de segundo nivel. Como ejemplos están la Isla de Cedros, cuya población, para acceder al Hospital General y recibir una atención especializada, debe recorrer 543 kilómetros y unos 570 minutos en tiempo, y Bahía de los Ángeles, con una población que debe recorrer 480 kilómetros de distancia en unos 600 minutos.
Aunque estudios de esta clase no se han vuelto a realizar en Baja California, se puede deducir que, debido a que los servicios de salud de segundo nivel en el estado se ubican en las principales ciudades, el acceso a los servicios de salud de este nivel sigue siendo limitado para las poblaciones más alejadas de las áreas urbanas.
6.1.3 Variable calidad
La variable calidad tuvo como indicador central para analizar, la atención a los usuarios (desde tiempo de espera hasta consulta externa y urgencias). El tiempo de espera en consulta externa se define como la suma de los minutos que pasaron desde la asignación de la consulta hasta su entrada al consultorio médico, y el tiempo de espera promedio en urgencias es la suma de los minutos pasados por los usuarios desde que solicitan atención de urgencia hasta que esta se inicia [29].
La variable como tal se comenzó a evaluar a partir de 2001 con el Programa Nacional de Salud 2001-2006, en el cual se estableció una serie de variables acordes con las propuestas realizadas por la Organización Mundial de la Salud (OMS) y la Organización Panamericana de la Salud (OPS).
En este sentido, si se observa la Figura 1, se puede ver cómo en el estado de Baja California desde 2001 hasta 2004 este indicador no mejora; es decir, en lugar de disminuir los minutos que los usuarios deben esperar para ser atendidos, ya sea en consulta externa o en urgencias, al contrario aumentan cada año, lo que demuestra una vez más que en cuanto a los servicios de salud se refiere el estado ha bajado también en la calidad, ya que no ofrece a sus usuarios mejorías en algo tan vital como es la atención en consulta externa, y mucho más en urgencias.
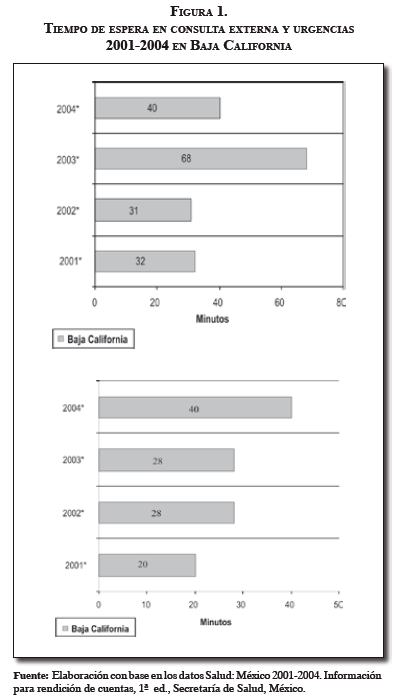
Otro aspecto significativo que muestra la baja calidad de los tiempos de espera es el lugar que ocupa el estado en el país. Si se comienza en 2001, Baja California ocupa el puesto 23 entre los 31 estados, incluido el Distrito Federal; en 2002 ocupó el puesto 27; en 2003 bajó al 32 (último lugar), y en 2004 quedó en el puesto 30. Con esto se confirma que, en relación con la calidad en servicios de salud en los tiempos de espera, el estado está entre los últimos lugares de México y que en lugar de mostrar alguna mejoría, por el contrario, estos indicadores empeoran año tras año, en forma progresiva. Esto también confirma que para la población abierta, pese a los ocho años de haberse implantado la política de descentralización en el sector salud, antes que mejorar la calidad de los servicios, ha ocurrido un deterioro progresivo de la misma.
6.2 Baja California frente a otros estados del país
Si se analiza el gasto público en salud como porcentaje del PIB a partir de los informes para la rendición de cuentas de salud en México, de 2001 a 2004, se puede ver cómo este gasto es diverso entre los estados que conforman el país. En este indicador Baja California se encuentra entre los últimos cinco estados, en el puesto 28, con los promedios más bajos. Figura 2
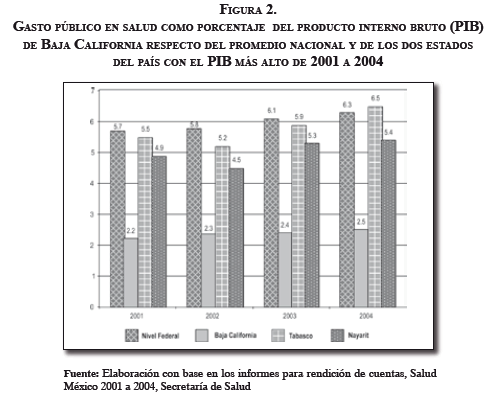
Si se hace una comparación del gasto público en salud como porcentaje del PIB, de Baja California respecto del promedio nacional y de los dos estados que presentan los PIB más altos del país, para el mismo periodo, se puede ver cómo este estado se encuentra en una condición muy desfavorable entre los 31, incluido el Distrito Federal. Según el informe de 2007, el cual da cuenta de la salud de todo el país en 2006, Baja California continúa en los últimos lugares en este rubro (puesto 29); es decir, sigue en descenso respecto de años anteriores. Esto sin duda alguna demuestra que en este estado la descentralización de la salud no ha presentado los impactos que se esperaban.
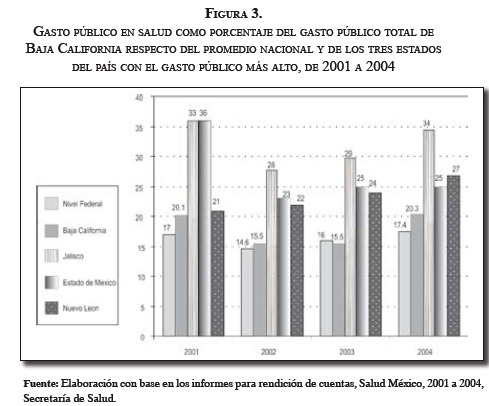
Si se hace un recorrido por el gasto público en salud como porcentaje del gasto público total8 de 2001 a 2004, de Baja California respecto del promedio nacional y de los estados en donde dicho gasto es incluso mayor que el promedio del país, se puede observar que en esos cuatro años dicho estado ocupó el puesto 15 entre 31, incluido el Distrito Federal, con un gasto promedio de 15 %. En esta categoría, los estados que presentan el gasto público total más alto son Jalisco, México y Nuevo León, con un gasto promedio de 31%, 27% y 23%, respectivamente [29-31]. Figura 3
En cuanto a los recursos físicos y materiales, al igual que en el recurso presupuestario, la realidad no cambia. Como se puede ver en la Figura 4, algunos estados poseen una disponibilidad amplia de salas de expulsión, mientras otras entidades presentan una muy baja. Para esquematizar más estas diferencias, se puede analizar el caso de dos estados que presentan diferencias grandes en la disponibilidad de este recurso, considerando la cantidad de población con la que cada uno de ellos contaba en el 2002.
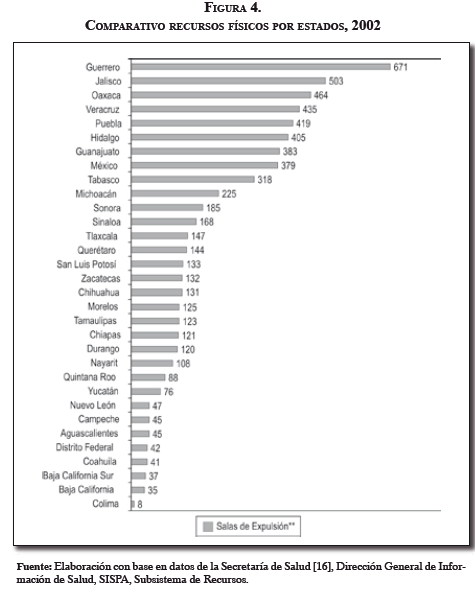
En 2002 la población de Aguascalientes era de 995,441 habitantes y la de Baja California alcanzaba los 2,705,614 habitantes, pero el número de salas de que disponía cada estado muestra una relación caótica: Aguascalientes contaba con 45 salas mientras que Baja California tenía 35, pese a que la población de esta entidad era casi tres veces mayor.
Ahora, si se toman dos estados con un número de población similar, también se pueden encontrar diferencias elevadas en cuanto a la disponibilidad de un recurso físico, como las salas de expulsión. En 2000 Quintana Roo y Nayarit tenían una población relativamente similar, de 976,188 y 977,249 habitantes, respectivamente, pero la disponibilidad de salas de expulsión del primer estado era de 88, mientras que el segundo disponía de 108. Y si se continúa con las comparaciones se va a evidenciar las diferencias que existen dentro del país en cuanto a la equidad y disponibilidad de recursos físicos y materiales se refiere.
Finalmente, si se analizan los Estudios de la Organización para la Cooperación y el Desarrollo Económico (OCDE) sobre los sistemas de salud en México (2005) en cuanto al gasto público en salud como porcentaje del producto interno bruto (PIB),9 se puede encontrar que en México este gasto representó en 2002 un 6.1 %, cifra que se encuentra por debajo del promedio de países latinoamericanos como Argentina, Brasil, Costa Rica y Chile, de 7.8 %, y del promedio de los países de la misma OCDE, de la cual México hace parte desde hace 12 años–, el cual es de 7.9 % [24].
Catorce de estos países presentan un promedio inferior, y México ocupa el puesto 27 de los promedios más bajos de inversión en salud. Esto puede mostrar cómo la política de descentralización de la salud no ha impactado de forma positiva o como se esperaba al sector salud en el país (Figura 5).
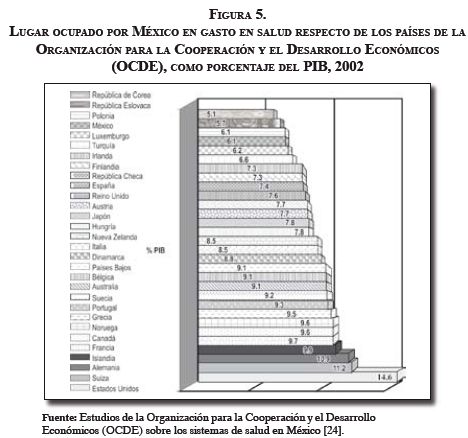
Otro ejemplo relativo a los recursos físicos y materiales, humanos y presupuestarios, está en las tasas de Baja California y México en general, comparadas con las de los países de la OCDE: las primeras se ven claramente rezagadas respecto de las segundas. A continuación y también a modo de ejemplo, se tomará uno de los diversos recursos materiales con que un país debe contar para la prestación de servicios de salud, esto con el fin de analizar la disponibilidad del mismo en los tres lugares: Baja California, México y los países de la OCDE. Este indicador corresponde al número de camas censables por cien mil habitantes en 2005 ( Figura 6 y 7).
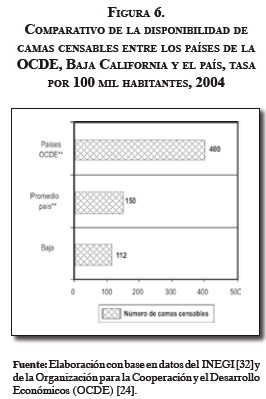
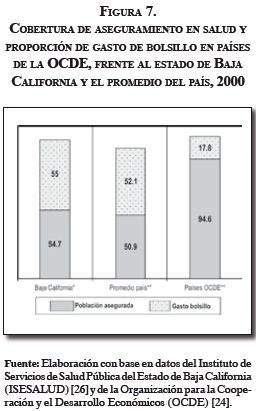
Hecha la comparación, resulta necesario recalcar que estas diferencias también se observan respecto de los demás recursos, no sólo entre los países de la OCDE, sino también entre los estados del mismo país o en el promedio nacional, como por ejemplo cobertura y gasto de bolsillo.
Conclusión
La política de descentralización del sector salud en México, planteada ya hace 23 años, sin duda ha representado un reto para los diversos gobiernos federales y estatales, pero pese al tiempo los rezagos en el sector salud todavía subsisten en el país, con diferencias marcadas entre un estado y otro, y también del país frente a otros países tanto desarrollados como en vías de desarrollo. Esto lleva a pensar que no basta con otorgar autonomía política a los gobiernos para asegurar o mejorar los servicios públicos; también es necesario acompañar dichos procesos con reformas profundas y funcionales acordes En este sentido, uno de los factores que tiene que ver con los problemas que presenta el sector salud en México y que afecta a todos los estados es la forma en como está organizado el Sistema de Salud (Gráfico 1). Esta organización hace que por un lado exista una oferta del sector público donde se cuenta con instituciones diversas como el Instituto Mexicano de Seguridad Social (IMSS), el Instituto de Seguridad y Servicios Sociales de los Trabajadores del Estado (ISSSTE), Petróleos Mexicanos (PEMEX), la Secretaría de Marina (SEMAR), la Secretaría de la Defensa Nacional (SEDENA), y por el otro están los servicios de salud para la población abierta, en donde se cuenta con los Servicios Estatales de Salud (SESA), IMSS–Oportunidades y el Seguro Popular. Un tercer grupo corresponde al sector privado, que además de ser muy grande no cuenta con la regulación necesaria por parte del gobierno federal o de los gobiernos estatales.
Esta estructura impide cualquier conexión entre las pastes del sistema, y tampoco permite una coordinación que haga más viable la atención de los afiliados al sistema (con pago) y de quienes reciben atención por parte de los Servicios Estatales de Salud (SESA); esto hace que existan diferencias marcadas entre un grupo de asegurados (PEMEX) y otros (IMSS), lo cual no debería de darse en un país en donde la Constitución es modificada para reconocer tanto a hombres como mujeres iguales y otorgar a cada uno la posibilidad de hacer valer el derecho a la salud.
Estos hechos indican la necesidad de hacer una reforma al sistema actual, para que se permita una mejor interacción entre las diversas instituciones encargadas de atender tanto a la población afiliada como a la no afiliada, haciendo al sistema más funcional y eficiente; un sistema en donde los usuarios se vean beneficiados al poder recibir una atención integral de la salud y tengan la libertad de elegir la institución de salud que mejor oferta presente, en todos los aspectos: disponibilidad de recursos humanos calificados, recursos materiales con calidad, recursos económicos para responder a las necesidades de los usuarios, accesibilidad en cuanto a costos y distancias, calidad en cuanto a instalaciones funcionales y bien dotadas, etc.
En este orden de ideas llama la atención que las tres reformas hechas al sector salud en México, aún hoy no han surtido los efectos esperados. Para el caso de los estados de la federación mexicana, los cambios que se han originado en el sector de la salud a partir de la descentralización son diversos en cada uno de ellos, y esto ha dependido de distintos factores como: la etapa en la que cada estado firmó el acuerdo de transferencia, la forma en que cada uno implementó las políticas públicas locales en salud, los recursos económicos disponibles, las capacidades del recurso humano existente para apropiarse de los nuevos cambios o del modo en que cada uno de los estados se replanteó su política de salud.
Sin embargo, teniendo en cuenta que el objetivo central de la descentralización del sector salud en México, planteado desde 1983 en el Programa Descentralización de los Servicios de Salud de la Secretaría de Salubridad y Asistencia y el Programa Nacional de Salud10, estuvo orientado a elevar la eficiencia, a ampliar la cobertura y a elevar la calidad de los servicios de salud en el país, hoy se puede ver que la descentralización de los servicios de salud como tal no ha alcanzado el propósito central de esta política, en términos de sus objetivos sustantivos: disponibilidad, accesibilidad, equidad y calidad en la prestación de estos servicios, y esto es notorio en el porcentaje de personas que hasta el 2006 no contaban con seguridad social en el país, 47.3 % [33].
* Este artículo forma parte de la investigación realizada para la tesis doctoral titulada: “La descentralización de los servicios de salud en Baja California. Avances y limitaciones de un proceso nacional en marcha 1988-2004”. La autora expresa su especial agradecimiento al Colegio de la Frontera Norte (COLEF), por la beca otorgada para la realización de los estudios doctorales; al Instituto de Servicios de Salud Pública del Estado de Baja California (ISESALUD) y a la Secretaría de Salud, por todo el apoyo al facilitar la información requerida, y a la Facultad de Economía y Relaciones Internacionales de la Universidad Autónoma de Baja California (UABC), por concederle un espacio académico para su desempeño profesional.
1 La población abierta es aquella que no está afiliada a una institución de salud ya sea pública o privada (Ley General de Salud, última reforma aplicada, 19 de enero de 2004). Esta población está constituida por las personas de más bajos ingresos de las zonas tanto urbanas como rurales.
2 Para este estudio se realizaron 28 entrevistas con delegados federales en los estados, secretarios y directores del gobierno estatal. El autor expresa que su objetivo era abarcar también el ámbito municipal; pero debido al tiempo, explica, aunque se realizaron algunas entrevistas, dado que no se lograron cubrir algunos de los municipios, no se incluyeron. El objetivo de las entrevistas fue detectar los mecanismos ocultos que parecían determinar el sentido y ritmo de los procesos de decisión, a fin de encontrar ciertas regularidades en la forma en que algunos actores de las diferentes entidades federativas concebían, percibían y reconstruían los procesos de la política de descentralización, y enfatiza el autor que el reto aquí fue llevar a los entrevistados más allá del “discurso oficial”.
3 Como estrategias alternativas y favorecedoras de una distribución más amplia y equitativa de la salud, surge el Programa de Municipio Saludable, que pretende una mayor participación municipal en salud; dicho programa se encuentra muy ligado a las políticas de descentralización. Un “municipio saludable” es aquel en el que las autoridades políticas y civiles, las instituciones y organizaciones públicas y privadas, los propietarios, empresarios y trabajadores, y la sociedad, dedican constantes esfuerzos a mejorar las condiciones de vida, trabajo y cultura de la población, establecen una relación armoniosa con el medio ambiente físico y natural, y expanden los recursos comunitarios para mejorar la convivencia y desarrollar la solidaridad, la cogestión y la democracia [22]. Los proyectos de ciudades saludables comenzaron en Europa y Canadá en 1986, y desde entonces se han difundido rápidamente; en Estados Unidos su desarrollo fue posterior [20].
A mediados de 1990 existían 17 redes nacionales de ciudades saludables y una red internacional de habla francesa. En seis países había, además, redes subnacionales: Francia tenía siete, España dos y Estados Unidos dos, una en California y otra en Indiana. En Canadá también existieron redes subnacionales; la Red de Québec a fines de 1991 comprendía 70 municipios, denominados “Villes et villages en santé”, que abarcaban el 40 por ciento de la población total de esta provincia. En México, en noviembre de 1993 se constituyó la primera red en Latinoamérica, con el nombre de Red Nacional de Municipios por la Salud, organizada con el apoyo de la Secretaría de Salud y conformada inicialmente por 10 municipios de diversos estados [20].
4 Estos son financiados por un convenio tripartito entre empleados, trabajadores y el gobierno. Son los seguros para grupos de trabajadores de sectores específicos.
5 Presta servicios de salud a los habitantes de zonas marginadas, urbanas y rurales que no poseen ningún aseguramiento en los servicios de salud, y es financiado por el gobierno federal.
6 Acuerdo de Coordinación que celebran las Secretarías de Salud, de Hacienda y Crédito Público, de Contraloría y Desarrollo Administrativo y el Estado de Baja California para la Descentralización Integral de los Servicios de Salud en la Entidad (20 de agosto de 1996). Este acuerdo fue firmado por cada estado durante la primera (1983) y segunda fase (1993) que tuvo la política de descentralización de la salud en México.
7 Este período es elegido porque Baja California y Chihuahua fueron los últimos estados en firmar el acuerdo de transferencia. Para el caso de Baja California, la firma se dio en 1996; es decir, 13 años después de haberse iniciado el proceso de descentralización de la salud en el país.
8 El gasto público en salud como porcentaje del gasto público total es un indicador que habla del esfuerzo público en materia de salud respecto del esfuerzo público global en un año calendario. El gasto público total en México se compone del gasto programable y del gasto no programable. El primero incluye las erogaciones de las dependencias gubernamentales con fines de inversión, prestación de servicios y producción de bienes. El gasto no programable es aquel que se destina al cumplimiento de ciertas obligaciones, generalmente establecidas por ley, como el pago de la deuda. Para el cálculo de este indicador sólo se considera el gasto programable [29].
9 Se define como la relación porcentual entre los recursos públicos destinados a la salud y el producto interno bruto (PIB) [31].
10 Decreto por medio del cual el ejecutivo federal establece bases para el programa de descentralización de los servicios de salud de la Secretaría de Salubridad y Asistencia [34]. Decreto en el que se aprueba el Programa Sectorial de mediano plazo, denominado Programa Nacional de Salud 1984 – 1988 [35].
Referencias
1. Valdés C. (Coord.). Descentralización de los servicios de salud a población abierta. En: Soberón G, Kumate J, Laguna J, et. al. La salud en México: testimonios 1988 (pp. 103- 151). México D.F.: Fondo de Cultura Económica; 1988. [ Links ]
2. Cabrero E, Escotto T. Evolución reciente de los procesos de reforma de la administración pública y su efecto en los modelos organizacionales. México: Solar; 1993. [ Links ]
3. Cabrero E. Las políticas descentralizadoras desde el ámbito regional. Análisis de desequilibrios regionales, gasto e ingreso público y relaciones intergubernamentales (1983 - 1993)". En: Cabrero E. (Coord.). Las políticas descentralizadoras en México (1983-1993) Logros y desencantos. México: Centro de Investigación y Docencia Económica, Miguel Ángel Porrúa; 1998. p. 101- 188. [ Links ]
4. Finot I. Descentralización en América Latina: ¿cómo conciliar eficiencia con equidad? II Congreso Interamericano del CLAD sobre la Reforma del Estado y de la Administración Pública. Margarita, Venezuela, 15 - 18 de octubre de 1997. [ Links ]
5. Rodríguez V. La política de centralización frente a las políticas de descentralización, 1970-1995.. En: Vellinga M. (Coord.). El cambio del papel del Estado en América Latina. México: Fondo de Cultura Económica; 1997. p. 133-179. [ Links ]
6. Cardozo M. El ámbito sectorial. Análisis de la descentralización en el sector salud (1983-1993)". En: Cabrero E. (Coord.). Las políticas descentralizadoras en México (1983 - 1993) Logros y desencantos. México: Centro de Investigación y Docencia Económica, Miguel Ángel Porrúa; 1998. [ Links ]
7. Ornelas C. La descentralización de los servicios de educación y salud en México En Di Gropello E, Cominetti, R. La descentralización de la educación y la salud: un análisis comparativo de la experiencia latinoamericana. Santiago de Chile: Comisión Económica para América Latina y el Caribe (CEPAL); 1998. p. 187-207. [ Links ]
8. Di Gropello E, Cominetti R. (Comps). La descentralización de la educación y la salud: un análisis comparativo de la experiencia latinoamericana. Santiago de Chile: Comisión Económica para América Latina y el Caribe -CEPAL-, Naciones Unidas; 1998. [ Links ]
9. Burki S, Perry G, Dillinger W. et al. Más allá del centro: la descentralización del Estado. Estudios del Banco Mundial sobre América Latina y el Caribe. Puntos de vista. Primera edición en español. Washington, D. C: Banco Mundial; 1999. [ Links ]
10. Bronfman M, Castro R. (Coords.) Salud, cambio social y política: perspectivas desde América Latina. Foro Internacional de Ciencias Sociales y Salud, Instituto Nacional de Salud Pública, México; 1999. [ Links ]
11. Moreno C. La descentralización del gasto en salud en México: una revisión de sus criterios de asignación. Documento de Trabajo No. 95, CIDE; 2001. [ Links ]
12. Merino G. Descentralización del sistema de salud en el contexto del federalismo. México: Calidoscopio de la Salud; 2003. [ Links ]
13. Fajardo G. La descentralización de los servicios de salud en México (1981-2000). Revista Ciencia y cultura Elementos 2004; 11(53): 45-50. [ Links ]
14. FUNDAR (Centro de Análisis e Investigación), Fundación Ford. Propuestas para la mesa de gasto de la Convención Nacional Hacendaria: gasto en salud. México, 2004. [ Links ]
15. Soberón G. La reforma de la salud en México. Gaceta Médica de México 2001: 135 (5). [ Links ] 16. Secretaria de Salud. Salud: México 2002. Información para rendición de cuentas. Primera edición. México, 2002. [ Links ]
17. Leiva R. Descentralización y acceso a los servicios de salud. México: Centro de Investigación en Sistemas de Salud (INSP); 1997. [ Links ]
18. Cardozo M. La descentralización de servicios de salud en México: hacia la amnesia total o hacia la resurrección de la política. Gestión y Política Pública 1993; 2 (2): 365-391. [ Links ]
19. Secretaria de Salud. Salud: México 2006. Información para rendición de cuentas. Primera edición. México, 2007. [ Links ]
20. Rider M, Flynn B, Yiska T, Ray D, Rains J. The city net manual: How communities can (and do!) create healthy cities. Indiana: Publics Indianapolis, Institute of Action Research for Community Health; 1992. [ Links ]
21. Secretaría de Desarrollo Social. Participación, organización, planeación y descentralización, la Constitución de México. México: SEDESOL; 1998. [ Links ]
22. Organización Panamericana de la Salud (OPS), Organización Mundial de la Salud (OMS). Municipios saludables: una estrategia de promoción de la salud en el contexto local. Washington, D.C; 1992. [ Links ]
23. Instituto Nacional de Estadística Geográfica e Informática (INEGI). XII censo general de población y vivienda. Tabulados básicos. Tomo II. Aguascalientes, México, 2000. [ Links ]
24. Organización para la Cooperación y Desarrollo Económico (OCDE). Estudios de la OCDE sobre los Sistemas de Salud México; 2005. [ Links ]
25. Secretaría de Salud. Estadísticas recursos físicos materiales y humanos en las instituciones que proporcionan servicios médicos Baja California 1996; 1997 [ Links ]
26. Instituto de Servicios de Salud Pública del Estado de Baja California (ISESALUD). Estadísticas recursos humanos de las instituciones públicas del sector salud por tipo de personal según régimen e institución al 31 de diciembre de 2004; 2005. [ Links ]
27. Instituto Nacional de Estadística Geográfica e Informática (INEGI), Gobierno del Estado de Baja California. Anuario Estadístico del Estado de Baja California. Aguascalientes. México, 1997. [ Links ]
28. Instituto Nacional de Estadística Geográfica e Informática (INEGI), Gobierno del Estado de Baja California. Anuario Estadístico del Estado de Baja California. Aguascalientes. México, 2005. [ Links ]
29. Secretaria de Salud. Salud: México 2001. Información para rendición de cuentas. Primera edición. México, 2001. [ Links ]
30. Secretaria de Salud. Salud: México 2003. Información para rendición de cuentas. Primera edición. México, 2003. [ Links ]
31. Secretaria de Salud. Salud: México 2004. Información para rendición de cuentas. Primera edición. México, 2004. [ Links ]
32. Instituto Nacional de Estadística Geográfica e Informática (INEGI). XII censo general de población y vivienda. Tabulados Básicos. Tomo II. Aguascalientes, México, 2000. [ Links ]
33. Instituto Nacional de Estadística Geográfica e Informática (INEGI) [en línea]. Disponible en: http://www.inegi.gob.mx. 2006. [ Links ]
34. Diario Oficial de la Federación (DOF). Decreto por el que el ejecutivo federal establece bases para el Programa de Descentralización de los Servicios de Salud de la Secretaría de Salubridad y Asistencia. México, 30 de agosto de 1983. [ Links ]
35. Diario Oficial de la Federación (DOF). Decreto por el que se aprueba el Programa Sectorial de mediano plazo, denominado Programa Nacional de Salud 1988. México, 9 de agosto de 1984. [ Links ]
Diario Oficial de la Federación (DOF). Acuerdo de Coordinación que celebran las secretarías de Salud, de Hacienda y Crédito Público, de Contraloría y Desarrollo Administrativo y el Estado de Baja California, para la descentralización integral de los servicios de salud en la entidad. México, 6 de agosto de 1997.
Diario Oficial de la Federación (DOF). Reglamento de la Ley General de Salud en Materia de Protección Social en Salud. México, 5 de abril de 2004.
Diario Oficial de la Federación (DOF). Ley General de Salud. México, 19 de junio de 2007.














