Introdução
A Bioética pode ser vista sob várias óticas e diferentes teorias. Em 1978, o Relatório de Belmont trouxe princípios fundamentais para ética em pesquisa, beneficência, respeito e justiça. No ano seguinte, foi publicado o livro "Princípios de Ética Biomédica" abordando quatro princípios para direcionar as decisões na ética médica: autonomia, beneficência, não-maleficência e justiça, esses princípios gerais e o próprio conceito ficou conhecido como bioética principialista (Motta 2020).
Tratando-se do princípio da autonomia, este se relaciona à capacidade que o indivíduo possui em conduzir sua vida, decidir por si próprio diante das situações lhe impostas pela vida, conforme o que julga melhor para si (Motta 2020).
Respeitar o paciente em sua amplitude é reconhecer sua autonomia, deve ser esta a conduta ética dos profissionais de saúde, assim, o princípio da autonomia é a base para toda prática assistencial em saúde, considerando que o paciente possui faculdades intelectuais e morais capazes de avaliar e tomar decisões. Este princípio remete à dignidade humana e aceitar que cada pessoa possui formas diferentes de agir e pensar quanto a seu próprio destino, seguindo seu planejamento de vida, com suas crenças, valores, cultura, experiências já vividas e expectativas (Campos, Oliveira 2017).
Nascimento e parto são fases de grande importância para o ser humano, é o início da vida. Para destacar este momento do nascimento, Michel Odent nos traz uma frase de grande significado: "para mudar o mundo é preciso mudar a forma de nascer", mas para transformar o modo de nascer é preciso restaurar a autonomia da mulher sobre seu processo de parto.
Na assistência ao parto, desde os tempos antigos e as mudanças na forma de nascer, as mulheres perderam sua autonomia, sendo imposto a elas como deveriam agir ou quais intervenções seriam submetidas sem sua escolha ou autorização. Para que a humanização do parto e os direitos humanos sejam respeitados é preciso recuperar a autonomia e o direito de escolha da mulher sobre o seu corpo durante o processo do nascimento (Zirr, Gregório, Lima Collaço 2019). Quando a assistência ao parto, não é realizada de modo humanizado e a mulher não exerce sua autonomia; sentimentos de medo, ansiedade, frustação e preocupação tomam conta da mulher, tornando o trabalho de parto como algo a ser suportado a qualquer custo desfavorecendo a vivência satisfatória, saudável e natural do momento do nascimento (Reis et al. 2017).
Observando a necessidade ainda atual pela humanização do parto e a restauração da autonomia feminina na condução de seu próprio parto, não podemos deixar de relembrar seu contexto histórico marcado por relações de poder e gênero na construção sociocultural que inclusive, envolveu os profissionais que atuavam e atuam na assistência ao parto e ao nascimento (Ferreira 2015).
Historicamente, o corpo da mulher se tornou objeto de disputa entre a mulher e sua autonomia e o poder exercido pelo médico na relação médico-paciente. Assim, o parto se constituiu como uma experiência social determinada pelas relações de poder entre mulheres, profissionais, familiares, grupos sociais e instituições (Ferreira 2015).
Assim, a mulher subordina-se a ordens e procedimentos na condução do seu parto, pois o profissional acredita que seu o conhecimento clínico justifica o poder de decidir por ela que encontra-se incapaz neste momento. As práticas assistenciais foram padronizadas para todas as mulheres, generalizando o cuidado com base em uma assistência autoritária e sem evidências científicas atualizadas. Dentre as tantas práticas que se tornaram rotina na assistência ao parto, encontramos a infusão da ocitocina na indução ou na tentativa de aceleração do parto (Reis et al. 2017).
A indução do parto é uma intervenção útil quando a mulher não entra em trabalho de parto espontâneo, e é mais seguro que se interrompa o parto, dessa forma, com a indicação e a condução adequada, a indução do parto auxilia a prevenção de cesáreas desnecessárias, ou seja, evitar um procedimento mais invasivo com maiores riscos. Tradicionalmente, a indução do parto é realizada por meio da administração de ocitocina, misoprostol e/ou amniotomia (WHO 2014) (6). A amniotomia, atualmente, não é recomendada nas boas práticas do parto (OMS 2018).
Ainda que a intenção da indução do parto seja a prevenção do parto distócico por seu prolongamento ou sua necessidade para induzir o início do trabalho de parto, evitando cesáreas precoces e desnecessárias, realizada de modo incorreto ou sem indicação pode causar danos. Tal intervenção clínica sem indicação também é uma forma de retirar da mulher autonomia durante o processo de parto, podendo gerar uma experiência negativa (WHO 2014).
Neste sentido, tem se observado na prática clínica profissionais que ainda atuam de modo intervencionista utilizando-se os métodos de indução do parto para aceleração de parto, além da realização de episiotomias, procedimentos evidenciados cientificamente como desnecessários e que não trazem qualquer benefício à parturiente (Ferreira 2021). Desta forma, o presente estudo teve por objetivo analisar a autonomia da mulher na assistência ao parto induzido.
Método
Para responder ao objetivo geral desta pesquisa utilizamos como delineamento o método transversal, um estudo epidemiológico descritivo. As investigações descritivas têm o intuito de informar sobre a distribuição de um evento em termos quantitativos. As variáveis a serem utilizadas podem ser de diferentes naturezas, sejam objetivas ou subjetivas, como dados antropológicos, sociológicos, psicológicos e educacionais (Pereira 2008).
A amostragem foi não probabilística seguindo os critérios de elegibilidade. As participantes foram selecionadas por meio da técnica bola de neve (Vinuto 2014), utilizando redes sociais para identificação das mulheres que atendiam aos critérios de elegibilidade e indicavam a outras e assim sucessivamente.
O questionário foi divulgado por meio das redes sociais para que as mulheres que se encaixassem nos critérios de inclusão e se interessassem pelo tema e respondessem. A coleta de dados foi realizada no período de outubro de 2019 a junho de 2021 por meio da aplicação de um questionário eletrônico, construído no Google Forms, contendo questões fechadas.
O questionário foi elaborado pelos pesquisadores com base em um estudo epidemiológico de coorte realizado anteriormente pela mesma equipe de pesquisa, no qual se evidenciou a necessidade de complementação dos dados com informações voltadas especificamente para indução do parto e o processo de decisão pelo procedimento, bem como informações repassadas às parturientes sobre os procedimentos (Ferreira 2021). Assim, o questionário foi construído com base nas etapas: justificativa do estudo anterior, seguindo o objetivo deste estudo, foi realizada a redação das questões; revisadas as questões, aplicado o questionário em um estudo piloto com 51 mulheres, realizados para ajustes, adaptações e revisão das questões para aplicação final por meio de formulário eletrônico.
Este questionário era composto de dados sociodemográficos e obstétricos, - inclui o financiamento do parto, tipo de parto, se a mulher entrou em trabalho de parto espontâneo, duração do trabalho de parto, se o parto foi induzido, se sabia o que era indução do parto, se recebeu ou consentiu informações quanto à indução do parto e se recebeu ou consentiu informações durante o trabalho de parto sobre os procedimentos, medicamentos, intervenções que seriam realizados. Foram oito questões sociodemográficas e dezoito questões sobre o trabalho de parto e parto, dentre as quais cinco estavam relacionadas às informações sobre indução do parto e consentimento para realização da mesma.
As questões consideradas com foco no objetivo do estudo, considerando a importância das informações recebidas para o exercício da autonomia da parturiente foram: "Você sabe o que é indução do parto?"; "Cite exemplos sobre métodos de indução do parto"; "Você recebeu informações dos profissionais de saúde sobre a indução do parto que seria realizada?"; "Foi lhe solicitado consentimento para a realização do procedimento?"; "Você recebeu ou consentiu informações durante o trabalho de parto sobre os procedimentos, medicamentos, intervenções que seriam realizados?"
Os critérios de inclusão foram mulheres de qualquer idade, que receberam assistência ao parto no sistema público ou privado do Distrito Federal nos últimos 5 anos e aceitaram participar do estudo. Não foram excluídas mulheres que passaram por cesárea, pois não significa que não receberam alguma indução anterior ao procedimento. Os critérios de exclusão foram mulheres que residiam fora do Distrito Federal ou tiveram alguma complicação durante o trabalho de parto.
Os dados foram analisados por meio da estatística descritiva e inferencial utilizando o Programa R v4.0. Na estatística descritiva utilizamos médias, medianas, desvio padrão e tabelas de frequência e percentual. Na estatística inferencial utilizaram-se testes estatísticos de hipóteses, o teste de Mann-whitney, Kruskal-Wallis e Qui-quadrado.
O estudo foi realizado de acordo com a Resolução n° 466/2012 do Conselho Nacional de Saúde do Ministério da Saúde para pesquisas envolvendo seres humanos, observando-se os princípios éticos em respeito à autonomia, não maleficência, beneficência e justiça, aprovado pelo CEP, CAAE 24514819.4.0000.5056. Antecedendo ao questionário, havia um texto didático contendo esclarecimentos sobre o estudo e em seguida o Termo de Consentimento Livre e Esclarecido (TCLE) para consentimento.
Resultados
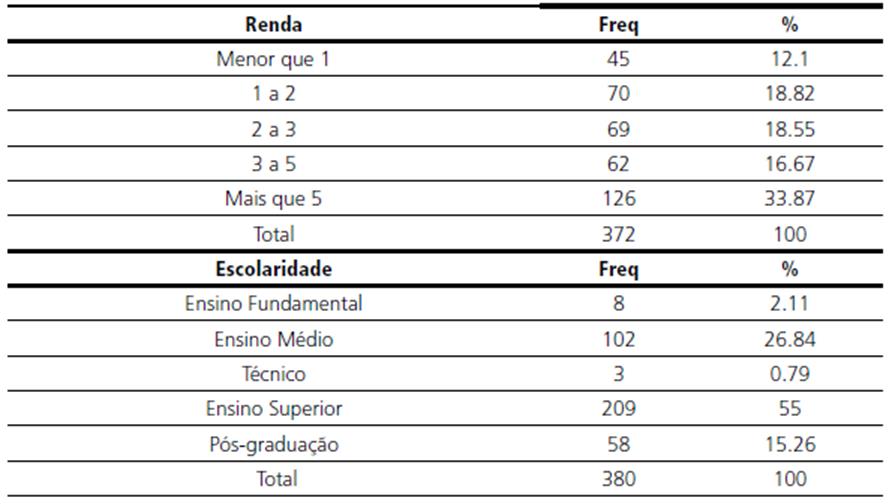
Por meio da técnica de bola de neve para inclusão das participantes no estudo, 383 mulheres responderam ao questionário elaborado pelos autores. A idade das participantes variou entre 17 a 50 anos, sendo a média 25,8 anos. Quanto ao estado civil 57,18 % eram casada, 33,87 % possuía renda familiar maior que 5 salários mínimos e 55 % ensino superior completo (tabela 1).
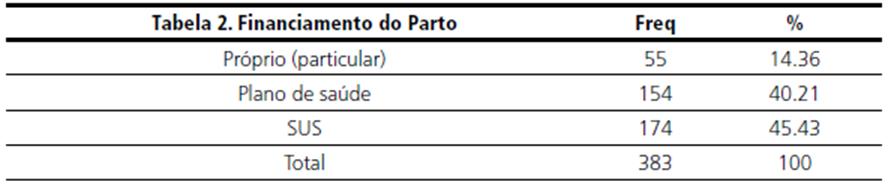
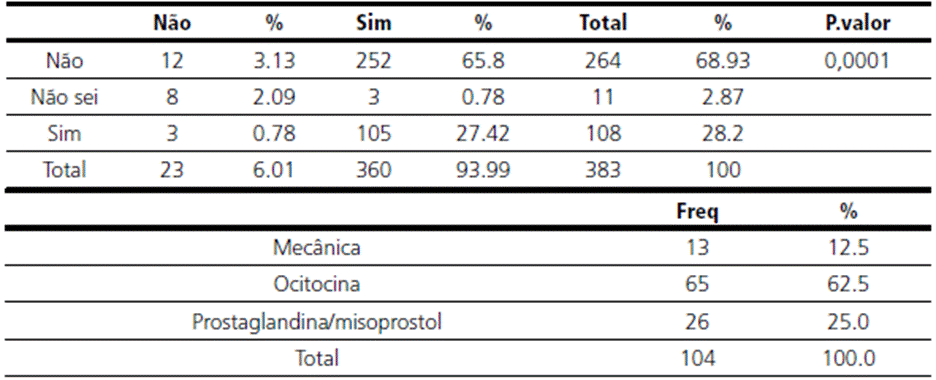
Quanto ao financiamento do parto (tabela 2), 14,36 % utilizou recursos próprios (particular), 40,21 % planos de saúde e 45,43 % o Sistema Único de Saúde, demonstrando heterogeneidade da amostra. Dentre as participantes, 28,8 % tiveram o parto induzido, das quais 12,5 % passaram pela indução mecânica, 62,5 % receberam ocitocina e 25 % prostaglandina/misoprostol (tabelas 3 e 4). Quanto ao trabalho de parto ter se iniciado de modo espontâneo, 25,51 % das mulheres não entraram em trabalho de parto espontâneo assim, observa-se uma pequena diferença no percentual de mulheres que teve o parto induzido, apontando para o fato de que as mulheres que receberam a indução, de fato não haviam entrado em trabalho de parto espontaneamente, sendo indicada a indução para se evitar uma cesárea precoce, como as evidências científicas orientam.
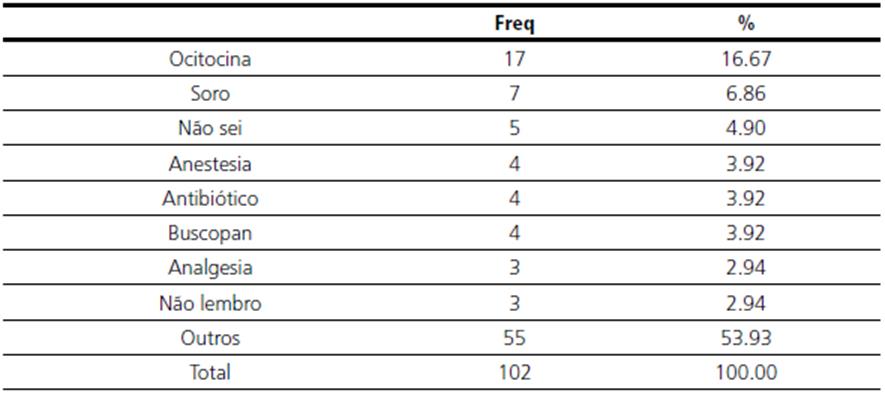
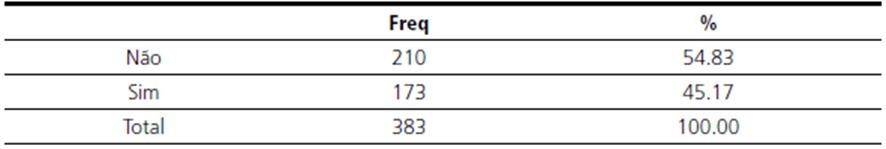
Os resultados mostraram que mesmo com a indução do parto 32,06 % das mulheres foram submetidas à cesárea. Foi questionado se as participantes tinham conhecimento sobre o que é indução do parto 93,99 % afirmou ter conhecimento. Durante a assistência ao pré-natal 54,83 % das mulheres não receberam informações sobre a indução do parto e quando este método poderia ser utilizado no trabalho de parto. Dentre as que receberam informações sobre a indução do parto, apenas 16,67 % informou uma forma de indução por meio de ocitocina, o restante informou medicações e procedimentos que não são utilizados para indução do parto, demonstrando que mesmo dentre as que afirmaram ter recebido informações, não compreenderam ou não receberam informações adequadas (tabelas 5 e 6).
Tabela 5 Você recebeu informações durante o pré-natal sobre métodos de indução do parto e quando poderiam ser utilizados?
Das participantes que receberam a indução do parto 38,8 % não foram consultadas se autorizavam ou não a realização do procedimento (Figura 1). Quando questionadas quanto ao recebimento de informações durante o trabalho de parto sobre outros procedimentos, medicamentos e intervenções que seriam realizados e se solicitaram seu consentimento, 21,15 % não recebeu informações, das quais 4,96 % consentiu a intervenção.
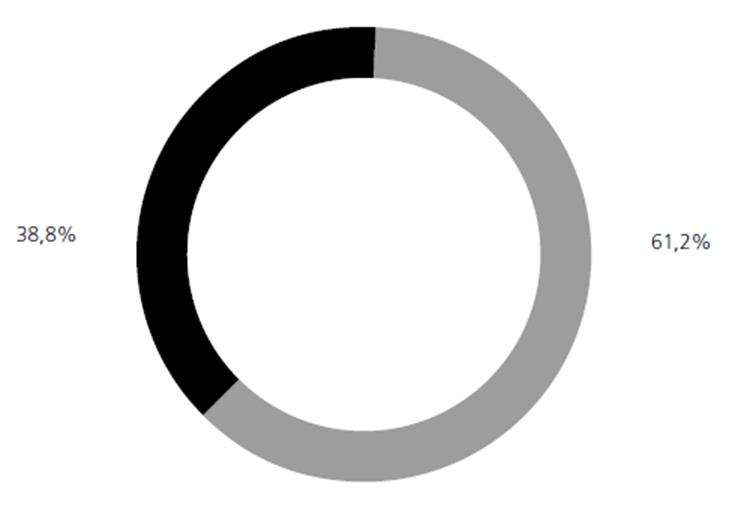
Figura 1 Percentual de mulheres com parto induzido que foram consultadas quanto ao seu consentimento para indução do parto
Os resultados encontrados apontaram um perfil sociodemográfico cujas mulheres em sua maioria são casadas, possuem renda superior a 5 salários mínimos e ensino superior completo, além do financiamento do parto ser em maior porcentagem, no setor privado por meio de recursos particulares ou planos de saúde (54,57 %).
Discussão
Os resultados deste estudo levantam elementos relacionados ao exercício da autonomia da parturiente, não apenas nos casos da indução quanto na própria assistência geral ao parto. Podemos, então, identificá-lo como: violência obstétrica, falta de preparo e informações adequadas para o parto durante a assistência ao pré-natal; relações de poder entre profissional e paciente; falta de informações repassadas à parturiente durante o parto para subsidiar suas decisões; quebra do direito da parturiente em consentir e falsa sensação de autonomia.
A violência obstétrica é caracterizada por relações não humanizadas entre profissional e paciente de modo que a parturiente se torna submissa ao profissional que se apropria de seu corpo, realizando procedimentos medicalizados com excessivas intervenções desnecessárias que impedem à mulher exercer sua capacidade de decisão, ocasionando uma experiência de parto negativa para ela e muitas vezes gerando traumas e impactos em sua qualidade de vida. Existem casos em que a mulher tem a sensação de que sua autonomia 38,8% 61,2% é respeitada, no entanto, trata-se de uma falsa sensação, pois essa autonomia só pode ser exercida desde que seus desejos são iguais aos do seu obstetra (Palharini 2017).
Dentre as intervenções desnecessárias, está o uso indiscriminado da ocitocina sintética. Ainda que não seja recomendado, sendo considerada uma prática desnecessária quando sem indicação clínica adequada, a ocitocina sintética, historicamente é utilizada como rotina com o objetivo de acelerar o trabalho de parto, aumentando as contrações (Diniz 2001; Hirsch 2015; Tornquist 2004; Leal 2014; Nucci, Nakano, Teixeira 2018). O inquérito nacional sobre parto e nascimento, intitulado "Nascer no Brasil" apontou que em cerca de 38,2 % nascimentos de risco habitual por via vaginal, utilizou-se ocitocina como intervenção (Leal 2014).
A Organização Mundial da Saúde (OMS) recomenda que a indução do parto seja realizada em caso de mulheres com idade gestacional de 41 semanas (> 40 semanas + 7 dias) de gestação confirmadas; não recomenda sua realização para gestantes de risco habitual sem complicações com idade gestacional inferior a 41 semanas confirmadas, nem para gestantes com diabetes gestacional antes de 41 semanas ou mulheres com suspeita de macrossomia fetal. Contudo, a OMS deixa bem claro que o fator decisivo final para uso dessa prática clínica está na indicação adequada pelo profissional associada ao repasse de informações à mulher e seu consentimento para realização do mesmo, após ponderar as informações recebidas, esclarecer dúvidas sobre o procedimento, riscos e benefícios, fortalecendo em sua recomendação a importância em se respeitar a decisão da mulher (WHO 2018).
A violência obstétrica pode ser caracterizada como uma violação dos direitos das mulheres devido a suas descrições físicas, psicológicas, sexuais, institucionais e materiais que ocorrem antes, durante e depois do parto. Evidenciam-se exemplos de violência, humilhação, ofensas, tortura psicológica, comentários sexuais e restrição do movimento de mulheres. Esses direitos violados por ações de violência obstétrica podem ser elencados como: direito à dignidade humana, autonomia, acesso à atenção digna e de qualidade durante a gestação, o parto e o puerpério (Andrei, Machado 2021).
A utilização da ocitocina sintética é uma das principais intervenções realizadas na parturiente. É uma intervenção que aumenta a sensação de dor da parturiente e pode acarretar uma série de outras intervenções desnecessárias. Este procedimento deveria ser consentido pela mulher com base em todas as informações sobre a evolução do parto e sua real necessidade (Palharini 2017).
Para que a autonomia seja exercida é preciso que a paciente tenha a capacidade e liberdade para decidir por si o que julga melhor, para tal, é fundamental que esteja informada quanto às ações e suas consequências. De modo geral, os profissionais acreditam que os pacientes por não possuírem conhecimento técnico não compreendem suficientemente sua situação de saúde para tomada de decisão adequada. Porém, essa compreensão total considerando os diversos pontos a favor e contra para basear a decisão do paciente, só pode ser alcançada quando o paciente se encontra em ambiente acolhedor e os profissionais se preocupem com o paciente de modo integral estimulando-o a questões e sanar suas vidas e assim, decidir dentre as opções possíveis o que acredita ser melhor para si (Santos 2018).
Quando a autonomia da mulher é subvertida, abre-se espaço para o surgimento de episódios de maus tratos, excesso de intervenções desnecessárias e falta de privacidade, resultando em experiências negativas em um momento único para a mulher, o nascimento de seu filho. Deve-se manter o olhar para os direitos humanos no parto como uma base para explorar outras áreas deixadas de lado, como um fator de transformação das visões polarizadas criadas nas disputas de poder sob o parto, entre profissionais e parturientes, procurando criar processos restaurativos que quebrem o ciclo vicioso de má conduta clínica no atendimento durante o parto, permitindo à mulher manter seu direito de escolha e exercer sua autonomia (Lokugamage, Pathberiya 2017).
Uma forma efetiva de assegurar a autonomia da parturiente durante o parto é permitir que ela esteja no controle e decida ativamente sobre o cuidado recebido. Quando a parturiente é vista como paciente, tratando o parto como processo de cuidado medicalizado e focado na "doença" o sistema médico hospitalar assume a tutela pelas decisões de uma paciente incapaz de decidir ou opinar. Essa tutela entre profissional e parturiente é reforçada pela baixa qualidade das consultas de pré-natal que não instrumentam e empoderam as mulheres por meio de informações sobre parto, nascimento e maternidade. Portanto, para resgatar a autonomia das mulheres durante o momento do parto é preciso fortalecer o cuidado a gestante. Os grupos de gestantes podem ser uma ferramenta na busca de uma maior qualidade na assistência pré-natal, atuando de modo coletivo (Zirr, Gregório, Lima Collaço 2019).
O principal significado da autonomia dentro dos serviços de saúde é sua própria essência, expressa no consentimento livre e esclarecido, ou seja, quando a parturiente concede permissão à equipe de saúde sob seu corpo e o cuidado que lhe será prestado. Assim, a mulher em trabalho de parto autoriza o profissional a intervir em seu processo, em seu corpo para realização de procedimentos clínicos. Para que este consentimento tenha validade é preciso que esta autorização seja concedida livremente, voluntariamente, consciente e a condição física e mental esteja apta para analisar e decidir. Qualquer concessão feita por meio de coação seja psicológica ou moral, quebra a liberdade e a autonomia do sujeito (Campos, Oliveira 2017).
O real sentido do termo "humanização do parto" tem sido desconhecido em seu significado pelas mulheres em seu processo parturitivo. As parturientes percebem que receberam assistência de qualidade e humanizada quando têm autocontrole durante o parto, podem tomar suas decisões informadas e observam que os profissionais de saúde baseiam suas práticas em evidências científicas. Existe uma relação entre a satisfação das mulheres com a experiência do parto e sua capacidade de autonomia para tomar decisões, a segurança proporcionada pela estrutura hospitalar, o respeito pela intimidade e o vínculo e/ou confiança que os profissionais de saúde lhes proporcionam. Dessa forma, há necessidade urgente da formação ética e comunicativa dos profissionais que assistem ao parto, respeitando a autonomia da mulher na tomada de decisão, avançando na tomada de decisão compartilhada (Biurrun Garrido 2017).
Não se pode abordar a questão do consentimento, em especial na assistência ao parto, sem compreender sua associação às práticas assistenciais controladas pelos profissionais e o paternalismo. No paternalismo, o pai é o responsável pelas decisões de todos os membros da família exercendo sua autoridade. Historicamente, a medicina tradicional hipocrática autoriza ao profissional de saúde exercer sua autoridade por ser responsável por seu paciente, assim, ao médico cabia indicar e aplicar o tratamento que fosse necessário de acordo com a sua opinião, conhecimento e experiência pautando-se no princípio da beneficência, desconsiderando de modo intencional a autonomia e a capacidade de compreensão e decisão do paciente, justificando a necessidade de se evitar riscos à vida do paciente (Santos 2018).
Desprezar a autonomia da parturiente ao fundamentar-se no princípio da beneficência, embora esse princípio seja importante para a conduta médica, não se pode anular a governabilidade do paciente em gerir sua própria vida. Nesta ótica, é preciso avaliar cautelosamente a relação entre esses princípios bioéticos da beneficência e autonomia na relação profissional-parturiente. O profissional precisa ter um bom raciocínio clínico e julgamento, criando a consciência que maiores esclarecimentos e orientações geram maior compreensão a parturiente, um diálogo mais próximo, a responsabilidade compartilhada pelas condutas realizadas, baseando-se, portanto, na beneficência e na conduta moral para assegurar o exercício da autonomia da mulher durante um momento tão ímpar na vida da mulher, o nascimento de seu filho (Campos, Oliveira 2017).
Práticas assistenciais durante o processo de parto e nascimento que interferem no exercício da autonomia da mulher brasileira podem tanto ser classificadas como práticas que favorecem e limitam a experiência de parto da mulher. Práticas de cuidado autoritárias como relação assimétrica entre profissional e paciente; comportamentos e procedimentos desinformados e/ou não autorizados; práticas padronizadas ou rotineiras; prescrições generalizadas sem evidências científicas; negligência dos aspectos emocionais e autonomia feminina; práticas que intensificam a sensação dolorosa do parto; intervenções obstétricas desnecessárias; banalização da dor do parto; e a prática assistencial impessoal e fria, refletida na repressão e no abandono, são fatores que limitam o exercício da autonomia (Reis et al. 2017).
A autonomia é o ponto focal para humanização do parto. A partir da garantia do direito da mulher e seu processo decisório desde o tipo de parto até os procedimentos que serão realizados antes e após o parto proporciona maior qualidade da assistência. Neste sentido, é importante personalizar o cuidado prestado à cada parturiente, de acordo com suas necessidades, seus desejos e seu quadro de evolução do parto. Se a mulher necessita de um procedimento como a indução do parto, deve receber informações sobre o que é a indução do parto, como funciona, quais os riscos e benefícios e se seu desejo for não realizá-lo mesmo diante da constatação de sua necessidade, deverá ser respeitada e lhe propor outra opção de assistência cabível para situação em que se encontra, respeitando o direito da mulher em parir com dignidade (Santana et al. 2019).
Mulheres que vivenciaram tão mal o parto nos serviços públicos, sentiram a falta de atenção por parte dos profissionais de saúde, passam a acreditar que para receber um atendimento de qualidade, seria necessário recorrer ao serviço privado, arcando com os custos de um bom atendimento, contudo, ações de improbidade profissional são identificadas mesmo em maternidades privadas no Brasil. Os principais elementos observados pelas mulheres são a falta de diálogo, não uso da autonomia, a destituição da própria imagem da parturiente, a falta de informação sobre a evolução do parto, elementos estes que geram medo, ansiedade e insatisfação com a experiência vivida do parto (Martins, Mattos, Santos 2016).
Ainda que a tecnologia tenha seus avanços necessários e de grande importância para prática clínica, o profissional não deve se esquecer que sua atuação deve ser personalizada, seu olhar holístico e atento às necessidades da parturiente, sem negligenciar os aspectos emocionais que a envolvem ou agir de modo a causar alguma maleficência. Observa-se que existe grande dificuldade na aplicação prática dos princípios da autonomia, da beneficência e não maleficência. Conectar a assistência e aos princípios da bioética seria um elo primordial para ações igualitárias e menos autoritárias que facilitem a humanização do parto e consequentemente, uma assistência de qualidade, segura e que gere satisfação à mulher pela experiência vivida (Da Luz, Osterne 2016).
Fechando o contexto do exercício da autonomia da mulher durante o processo parturitivo, compreende-se sua importância na humanização do parto e nascimento, pois a essência da humanização não está restrita ao tipo de parto ou à realização de intervenções, mas permitir que a mulher atue como protagonista de seu próprio evento, atendendo suas decisões, atuando como profissional que realiza condutas adequadas, atualizadas, baseadas em evidências científicas que tragam segurança, satisfação, proteção e segurança durante o parto e nascimento, respeitando a dignidade humana das mulheres, sua autonomia, contribuindo para experiências exitosas de parto. O reconhecimento da autonomia da mulher em seu processo parturitivo é o âmago da questão para proporcionar a ela acesso à uma assistência digna e respeitosa, o cerne para um parto seguro, respeitoso, de qualidade que garanta a dignidade da mulher e seus direitos no parto (Barros, Ruviaro, Richte, 2017).
A amostragem não probabilística é uma limitação do estudo, contudo a representatividade não foi comprometida considerando que os achados condizem com publicações de outros estudos. Além disso, a não utilização de um questionário validado que fortalecesse o objetivo central do estudo se demonstrou uma limitação. Outra limitação está no fato de as informações serem autorreferidas e não se ter como mensurar o tempo da indução do parto, assim não se pode afirmar se a utilização dos métodos de indução foram para aceleração do parto.
Conclusões
Conclui-se que a autonomia da mulher na assistência ao parto induzido pode ser prejudicada ou restrita por diversos elementos que podem também ser encontrados na assistência aos outros tipos de parto, como a presença da violência obstétrica, a falta de preparo e informações adequadas para o parto durante a assistência ao pré-natal, as relações de poder entre profissional e paciente, falta de informações repassadas à parturiente durante o parto para subsidiar suas decisões, quebra do direito da parturiente em consentir e falsa sensação de autonomia.
Dentre as participantes deste estudo que receberam a indução do parto, quase 40 % não recebeu informações ou consentiu a prática assistencial. Observou-se que a falta de informação sobre a indução e o próprio processo de parto de modo geral se inicia na assistência o pré-natal trazendo consequências durante o parto e nascimento. A maioria das mulheres afirmou ter recebido informações sobre a indução do parto, contudo ao serem questionadas quanto aos métodos, a maioria não soube informar corretamente.
Por fim, os achados demonstraram que para que a mulher exerça sua autonomia é preciso que seja constantemente informada sobre a evolução de seu parto e os procedimentos e sua decisão seja em conjunto com a equipe de saúde ou seja respeitada em seus desejos, desde que recebe informações adequadas e suficientes que permitam sua decisão.