Introducción
La ingesta accidental de cuerpos extraños es frecuente, pero la mayoría de estos eventos no son de relevancia clínica debido a que entre el 80 % y el 90 % son destruidos por la masticación y avanzan hacia el tracto digestivo sin generar complicaciones 1; cuando el cuerpo extraño no es digerido, menos del 1 % logra perforar el intestino 2.
Los cuerpos extraños con potencial de laceración o perforación de la mucosa gastrointestinal más comunes son las espinas de pescado (33 %), palillos de dientes (27,3 %), huesos de pollo (12,5 %) y agujas de coser (9,1 %). Cuando son ingeridos accidentalmente, pasan por el tracto gastrointestinal en la mayoría de los casos, sin incidentes dentro de la primera semana 1; sin embargo, cerca del 1 % pueden perforar la pared intestinal 3. El estómago fue el principal sitio de perforación (40,9 %), seguido del duodeno (20,5 %) y el colon (11,4 %) 1.
El objetivo de este artículo fue presentar el caso clínico de un paciente con absceso hepático complicado, secundario a la ingesta de un cuerpo extraño que penetró el antro gástrico y migró hasta el hígado causando el absceso. Estas situaciones representan un reto diagnóstico y terapéutico para los médicos tratantes.
Caso clínico
Paciente de 77 años, procedente del municipio de Orito, zona urbana del departamento del Putumayo, con antecedentes de múltiples comorbilidades que incluían hipertensión arterial, cardiopatía isquémica con función sistólica del ventrículo izquierdo comprometida (FEVI 40 %), que requirió la colocación de 3 stents por enfermedad coronaria, hipotiroidismo en suplencia farmacológica, discopatía en L3-L4 y L4-L5 ya tratada quirúrgicamente, y adenocarcinoma de próstata, Gleason score 7, sin tratamiento onco-específico desde abril de 2023.
Consultó por cuadro clínico de 4 días de evolución consistente en sensación de hipertermia no cuantificada, malestar general y deposiciones liquidas no disentéricas. Al examen físico se registró mucosas secas y un abdomen sin signos de irritación peritoneal, por lo que se indicó observación, manejo con líquidos endovenosos y, a las 24 horas, se ordenó el egreso desde el servicio de urgencias.
Luego de 4 días reingresó debido a la persistencia de los síntomas, asociado a dolor abdominal irradiado en banda. Ante la sospecha de proceso infeccioso gastrointestinal, se solicitaron paraclínicos que mostraron elevación de reactantes de fase aguda con proteína C reactiva (PCR) de 228 mg/L, incremento leve de transaminasas (ALT: 84 mg/dL - AST: 72 mg/dL) y de fosfatasa alcalina (201 U/L), bilirrubinas normales (Total: 1 mg/dL; Directa: 0,54 mg/dL), función renal conservada (Creatinina: 0,5 mg/dL y Nitrógeno ureico: 13,5 mg/dL) y hepatotropos negativos (gota gruesa para hemoparásitos, anticuerpos para hepatitis A, antígeno de superficie para Hepatitis B y anticuerpos para Hepatitis C, virus de inmunodeficiencia humana (VIH) 1 y 2, dengue y leptospira). En la ecografía de abdomen total identificaron en el lóbulo hepático izquierdo imágenes hiperecoicas, sugestivas de absceso hepático.
Se inició cubrimiento antibiótico empírico con piperacilina/tazobactam y debido al antecedente de alergia al medio de contraste yodado, no fue posible realizar una tomografía computarizada (TC) con contraste, por lo que se realizó una colangiorresonancia, en la cual se observó una lesión multilobulada en el lóbulo izquierdo del hígado, con presencia de gas en el interior, asociado a realce periférico (Figura 1), que corroboró la sospecha de absceso hepático. Se decidió adicionar metronidazol al tratamiento antibiótico y 4 días después del ingreso hospitalario, por parte de radiología intervencionista se realizó drenaje percutáneo guiado por TC. Durante este procedimiento se describió una lesión hepática izquierda de aproximadamente 7 cm, de la que se drenó material purulento, y se dejó un catéter pigtail. El cultivo del material aspirado reportó aislamiento de Streptococcus constellatus sensible a ureidopenicilinas.
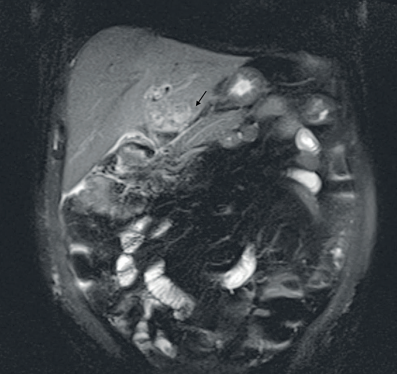
Figura 1. Lesión multilobulada en lóbulo absceso hepático izquierdo; la flecha muestra el realce periférico asociado a la lesión.
A pesar del tratamiento, la evolución clínica fue tórpida y al octavo día de hospitalización presentó distensión abdominal asociada a dolor intenso y respuesta inflamatoria sistémica, por lo que se realizó una resonancia magnética (RMN) de abdomen, en donde se encontraron múltiples lesiones confluyentes de aspecto inflamatorio en el segmento IV-B, con cambios inflamatorios del parénquima hepático adyacente, asociados a signos sugestivos de trombosis de vena umbilical (Figura 2).

Figura 2. Resonancia magnética nuclear de abdomen donde se observan las múltiples lesiones confluentes, de aspecto inflamatorio, sobre el lóbulo hepático izquierdo, marcados con un asterisco. Señalado con una flecha se observa la posición del dren percutáneo hepático.
Se interconsultó al servicio de Cirugía hepatobiliar y se consideró necesario llevar a cirugía para drenaje del absceso. Los hallazgos intraoperatorios fueron un hígado izquierdo multilobulado, con un absceso gigante en su interior, y una espina de pescado que perforaba el antro gástrico, penetrando al segmento III (Figura 3), que fue extraída (Figura 4). Debido a que el absceso era gigante y con múltiples lóbulos, sin una posibilidad de drenaje completo, se decidió realizar hepatectomía parcial izquierda.
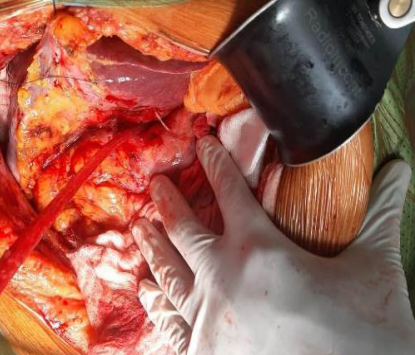
Figura 3. Hallazgo intraoperatorio donde se aprecia el cuerpo extraño, que perfora desde el antro gástrico hacia el lóbulo hepático izquierdo, señalado por la flecha blanca.
En el período posoperatorio, el paciente ingresó a la Unidad de Cuidados Intensivos (UCI), con el objetivo de asegurar la adecuada perfusión sistémica. Durante su estancia allí, no requirió soporte vasoactivo, por lo que 72 horas después de la intervención quirúrgica se indicó traslado a hospitalización, en donde se dio continuidad al manejo antibiótico para completar un esquema de 7 días posterior al drenaje quirúrgico del foco infeccioso. Al décimo día posoperatorio se dio egreso. En el control ambulatorio a los 30 días del egreso hospitalario, se encontró un paciente en buenas condiciones generales, con la herida quirúrgica cicatrizada, sin dolor abdominal ni signos de irritación peritoneal. La ecografía de hígado y vías biliares ambulatoria solo reportó cambios posquirúrgicos en hígado relacionados con lobectomía izquierda.
Discusión
La presentación clásica del absceso hepático contiene los siguientes síntomas: fiebre, dolor abdominal e ictericia, pero están presentes solo en un pequeño número de pacientes, y la mayoría registran síntomas inespecíficos, como anorexia, vómito o pérdida de peso 4. En nuestro caso, el paciente se presentó con un cuadro clínico diferente, lo cual dificultó y retrasó el diagnóstico.
Al igual que lo descrito en la literatura 1,4, los paraclínicos reportados en este paciente tienen resultados inespecíficos, en los que destacan leucocitosis, PCR aumentada, leve elevación de transaminasas y fosfatasa alcalina.
Los microorganismos aislados en cultivos de abscesos o fluidos suelen formar parte de la flora normal de la orofaringe humana, como Streptococcus spp (72,3 %), Escherichia coli (17 %) y Klebsiella pneumoniae (10,6 %) 1. En nuestro caso se aisló streptococcus constellatus, un microorganismo comensal que usualmente se encuentra en la boca de los individuos sanos; el aislamiento de este microorganismo en el absceso hepático sugiere que el cuerpo extraño presentó un tránsito oral.
Para la identificación de un cuerpo extraño es necesario un estudio radiológico, para determinar su presencia, ubicación y tamaño, sin embargo, los cuerpos extraños de peces, tipo espina de pescado, tienen un bajo nivel de opacidad, que es diferente según la especie, lo que configura una limitante al momento de su visualización en la radiografía simple, que tiene una sensibilidad baja (32 %) y falsos negativos hasta del 47 % 5. Teniendo esto en cuenta, actualmente la tomografía es el estudio imagenológico de elección en caso de sospechar un cuerpo extraño tipo espina de pescado, pues tiene una sensibilidad de 90 - 100 %, la cual puede aumentar con la reconstrucción tridimensional, con una especificidad de 93,7 - 100 %, con valor predictivo positivo del 75 % y valor predictivo negativo del 97 % 6.
Con respecto a otras técnicas de imágenes, como la RMN, no se encontraron publicaciones sobre su uso para la identificación de cuerpos extraños tipo espina de pescado. En el caso descrito, no se logró identificar el cuerpo extraño en las dos RMN realizadas al paciente.
Reconocer el diagnóstico es de suma importancia, ya que las muertes reportadas debido a la perforación del tracto gastrointestinal por cuerpo extraño están asociadas al retraso en su diagnóstico o la imposibilidad de establecerlo. La tasa de mortalidad general reportada es del 7,9 % 1. El tratamiento recomendado es la laparotomía exploradora para drenar el absceso hepático y recuperar el cuerpo extraño 4, sin embargo, también hay reportes de casos de tratamientos exitosos vía percutánea o endoscópica 7,8.
Para el caso reportado, inicialmente se realizó drenaje percutáneo de la colección, pero los hallazgos en la RMN de control y la evolución clínica tórpida, instaron a indicar el tratamiento con laparotomía. Ante la imposibilidad de realizar un drenaje del absceso hepático completo, de acuerdo con lo reportado en la literatura, se optó por la hepatectomía izquierda 1. Como hallazgo incidental intraoperatorio se observó una perforación del antro gástrico, con migración de la espina de pescado hacia el lóbulo hepático izquierdo, lo que explicaba la evolución refractaria del cuadro clínico con el manejo convencional.
El caso aquí presentado comparte muchas de las características de los casos previos reportados en la literatura, pero con algunas diferencias importantes que se detallan a continuación. En primer lugar, los síntomas del paciente no fueron los clásicos reportados en la literatura, como dolor abdominal, fiebre y vómitos 1, lo cual pudo explicar en parte el retraso del diagnóstico.
En segundo lugar, por el antecedente de alergia al medio de contraste yodado no se indicó la realización de una tomografía de abdomen contrastada, lo que limitó la identificación del cuerpo extraño a través de imágenes diagnósticas, e influyó en el curso clínico prolongado por persistencia del foco infeccioso a pesar del tratamiento convencional del absceso hepático.
En tercer lugar, debido a la persistencia de la respuesta inflamatoria, la evolución clínica tórpida y una complicación local por trombosis de la vena umbilical, se decidió llevar a laparotomía con el objetivo de drenar el absceso vía abierta, lo cual permitió encontrar la causa de la infección, así como el retiro del cuerpo extraño y la erradicación del foco infeccioso mediante hepatectomía izquierda.
En base a lo anterior y debido a que los casos documentados en Colombia son escasos 9, recomendamos que en pacientes con diagnóstico de absceso hepático de etiología poco clara y refractarios al manejo médico e intervencionista, se considere la posibilidad de un cuerpo extraño como diagnostico diferencial y se utilice la tomografía de abdomen con reconstrucción tridimensional como la imagen diagnóstica de elección para evaluarlos.
















