Introducción
La diabetes mellitus (DM) es un problema de salud global con un incremento en la prevalencia de sus complicaciones en las últimas décadas. Aproximadamente, 1 de cada 11 personas en el mundo tienen DM, de las cuales el 90-95 % corresponde a DM2 y se proyecta un incremento en los siguientes años [1,2]. La enfermedad renal diabética (ERD) resulta ser una complicación frecuente de la DM, presentándose entre un 30-40 % de estas personas [3], y se asocia a un aumento del riesgo de complicaciones cardiovasculares y reducción la expectativa de vida de la persona con DM, siendo la falla renal la causa de muerte en el 10 de las personas diabéticas [4].
En Colombia se ha observado la misma tendencia, evidenciándose un incremento en la prevalencia de la DM del 0,28 % en mujeres y del 0,66 % en hombres durante el año 2022, para una prevalencia total del 3,12 %, según el reporte de la Cuenta de Alto Costo en 2022 (CAC) [5].
La diabetes es una de las enfermedades más estudiadas en el mundo y, aún con el auge continuo de nuevas terapias, todavía persiste la presencia de complicaciones microvasculares, como la afectación renal [6]. En la última década, el desarrollo de nuevas intervenciones farmacológicas, como los inhibidores del cotransportador de sodio-glucosa tipo 2 (iSGLT2), los agonistas del péptido similar al glucagón-1 (A-GLP1) y los antagonistas de los receptores de mineralcorticoides no esteroideos (ARMns), han sido evaluadas en ensayos pivotales con resultados prometedores, particularmente en desenlaces renales y cardiovasculares, así mismo, han sido aprobadas por agencias regulatorias reconocidas mundialmente como la Food and Drug Administration (FDA) y la European Medicines Agency (EMA).
La generación de este nuevo conocimiento ha conllevado a la actualización de las guías de práctica clínica (GPC) sobre DM por las principales sociedades científicas internacionales. Conscientes de esta rápida producción científica en el campo, es necesario actualizar las recomendaciones de GPC sobre el diagnóstico y tratamiento de la ERD: guía de adopción [7] del año 2021 por la Asociación Colombiana de Nefrología e Hipertensión Arterial (Asocolnef), bajo el liderazgo del Comité de Riñón, Diabetes y Metabolismo. Por lo tanto, el objetivo del presente documento es presentar las recomendaciones actualizadas de la guía de adopción 2021.
Metodología
Actualización de la GPC: adopción
Este documento actualiza la guía de práctica clínica para la ERD [7], replicando la metodología usada en 2021 y definida por el Ministerio de Salud de Colombia y el Instituto de Evaluación Tecnológica en Salud (IETS) [8].
Las preguntas actualizadas de los aspectos de diagnóstico y tratamiento fueron revisadas por el grupo desarrollador a partir de nueva evidencia disponible en GPC. Para resolver las preguntas, la búsqueda de la evidencia se realizó a partir de la búsqueda original restringida en fechas entre el 01 de enero de 2021 y el 30 de octubre de 2023.
Para la selección de la evidencia se empleó la herramienta propuesta por el manual metodológico de referencia (anexo 1) y, posteriormente, se realizó la calificación de la evidencia mediante la herramienta AGREE II de manera independiente por parte de dos evaluadores del equipo metodológico (Anexo 2).
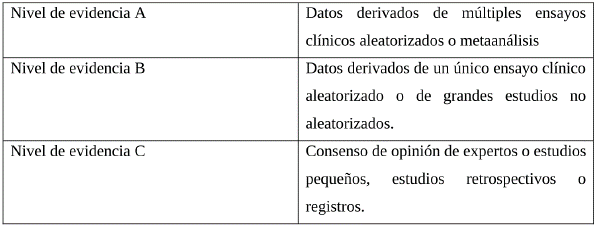
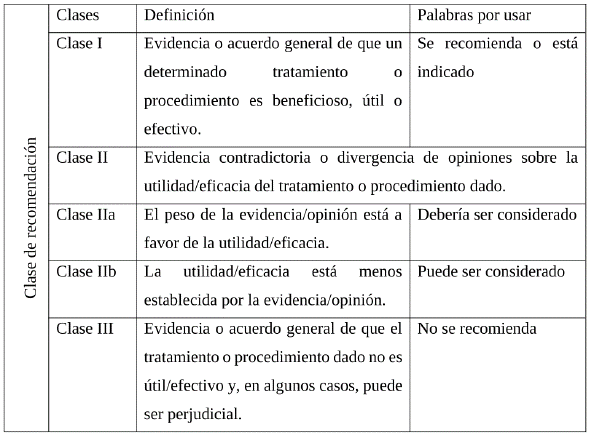
Las recomendaciones extraídas de las GPC seleccionadas fueron analizadas por el grupo desarrollador, considerando: la pertinencia de la recomendación para responder al alcance de la presente adopción, la vigencia/actualización de la recomendación y la implementabilidad de la misma en el contexto colombiano, producto de este análisis se eligen las recomendaciones por consenso entre el grupo desarrollador. Las recomendaciones identificadas para cada pregunta se presentan en el presente documento, manteniendo la gradación de la evidencia asignada por el grupo desarrollador original. La descripción de cada categoría de calidad de evidencia y gradación de recomendación se presenta en el Anexo 3.
Permisos de reproducción
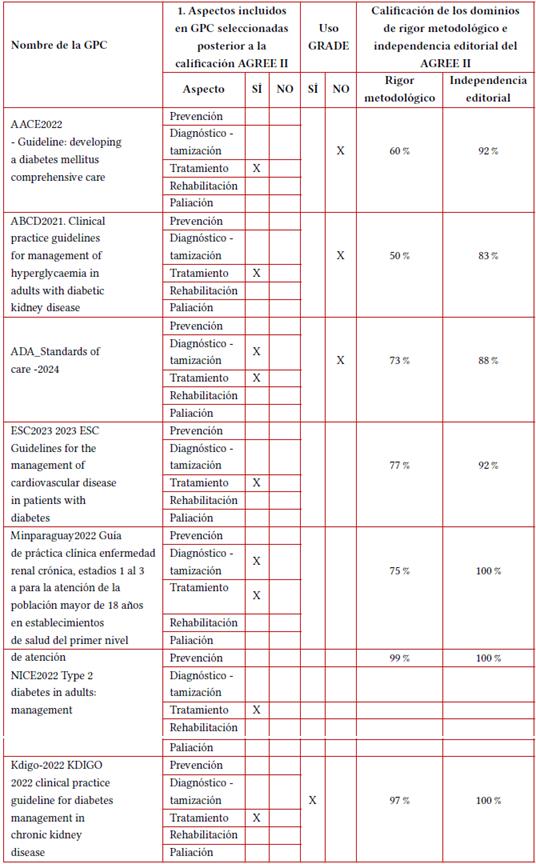
Las guías o recomendaciones usadas en la presente actualización han sido autorizadas por los grupos desarrolladores originales, el soporte escrito está bajo la custodia de Asocolnef. A pesar de que las guías AACE2021 y NICE cumplieron con los criterios de elegibilidad, no pudieron ser usadas para la presente actualización por limitación financiera para los cargos solicitados por los grupos desarrolladores.
Perspectiva de personas
Se realizó un análisis cualitativo entre junio y julio de 2024 en un grupo de personas atendidas por profesionales adscritos a la Asocolnefy especializados en Nefrología. Se seleccionaron siete personas colombianas que cumplieron con las siguientes características de inclusión: personas en riesgo o con diagnóstico de ERD y que aceptaron participar voluntariamente y dieron su consentimiento informado de participación (registrado telefónicamente y grabado con permiso de las personas) (anexo 4).
La recolección de los datos se realizó a través de entrevistas semiestructuradas por vía telefónica, que incluyeron las siguientes preguntas:
¿Cuál ha sido su experiencia de vivir con enfermedad renal diabética?
¿Qué cosas le parecen importantes que sucedan, o no sucedan, en la atención médica para el diagnóstico y tratamiento de la enfermedad renal diabética?
¿Qué le gustaría decirle o recomendarles a los médicos que atienden personas con enfermedad renal diabética?
Estas preguntas tuvieron como propósito explorar la experiencia de vivir con ERD, el significado que tiene la diálisis, la relación que tienen con los servicios de salud, y sus principales preocupaciones y sugerencias hacia el equipo de salud. La duración de las entrevistas osciló entre 17 y 39 minutos, las cuales fueron grabadas una vez que el informante autorizó. Las entrevistas telefónicas se efectuaron en un horario acordado previamente con el participante según la disponibilidad individual.
Para el análisis de los datos, se utilizó la aproximación interaccionista-simbólica, ya que este enfoque permite comprender cómo los significados se crean a través de las experiencias que las personas tienen consigo mismas, con los demás y con los objetos. Las personas atribuyen significados a los eventos como el diagnóstico y el tratamiento, de acuerdo con las interacciones que tienen con otros actores sociales (otras personas, el equipo médico, el sistema de salud, etc.).
Resultados
Actualización de adopción de GPC
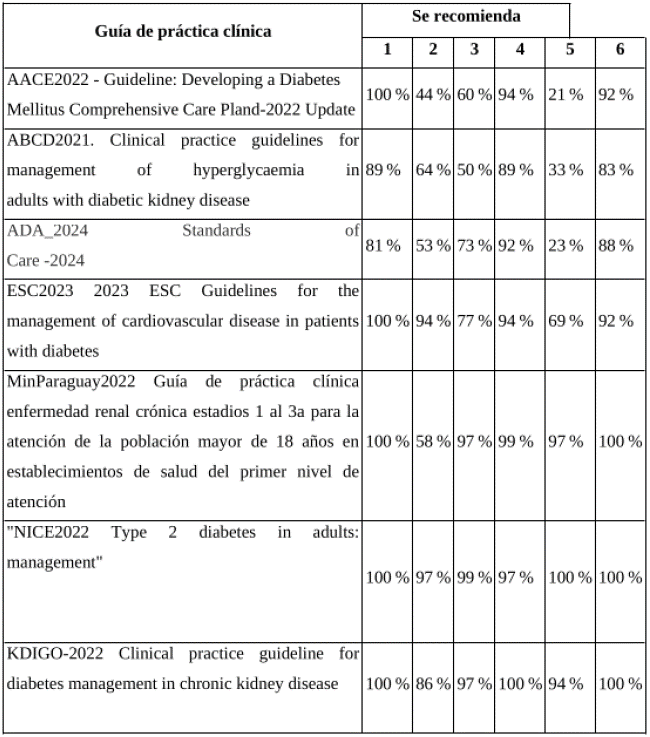
Se encontraron siete GPC en la revisión de la evidencia, tres fueron excluidas por limitaciones económicas o negación para la adopción de recomendaciones por parte del grupo desarrollador original [9-11] y una fue excluida por su calidad metodológica. En esta actualización se incluyeron cuatro GPC (12-15), debido al cumplimiento de mayor calidad metodológica e independencia editorial (> 60 %), definidas por los dominios 3 y 6 de AGREE II y con autorización de uso de las recomendaciones por parte de sus desarrolladores originales (tabla 1).
Si bien la Asociación Americana de Diabetes (ADA) propone diferentes documentos que son de interés para la adopción, esta es considerada como un único documento, debido a que se basa en una misma metodología de desarrollo. El estándar de la ADA incluye los documentos:
Chronic kidney disease and risk management: standards of care in diabetes-2024
Cardiovascular disease and risk management: standards of care in diabetes-2024
Obesity and diabetes management: standards of care in diabetes-2024
Pharmacologic approaches to glycemic treatment: standards of care in diabetes-2024
¿Cómo se clasifica la enfermedad renal diabética?
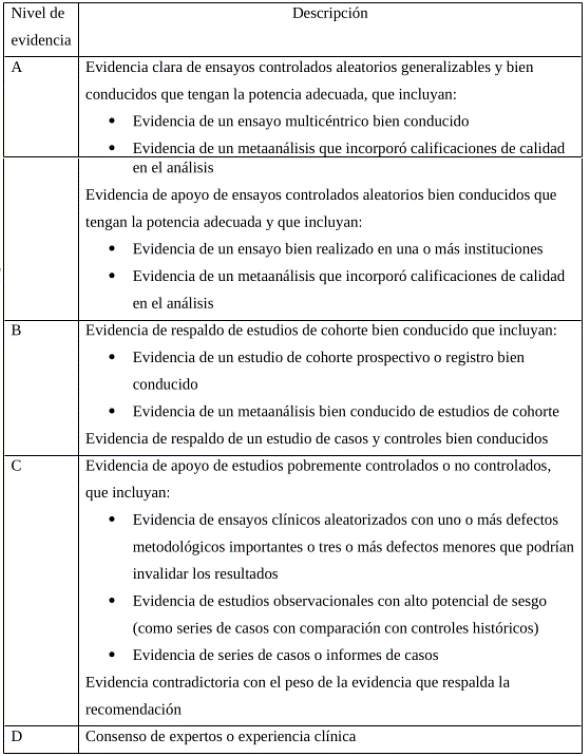
En la actualidad no existe una definición o clasificación específica de la ERD, sin embargo, el grupo desarrollador considera aplicable la definición y clasificación estandarizada por KDIGO para enfermedad renal crónica, considerando el daño del órgano, en este caso el riñón, como complicación de la DM que da lugar a la ERD (figura 1).
¿Cómo se evalúa el riesgo cardiovascular en personas con ERD?
La evaluación del riesgo cardiovascular ha sido ampliamente establecida como vía para la prevención y gestión de la enfermedad cardiovascular (ECV). En las guías incluidas no se establecieron criterios o herramientas de medición de riesgo cardiovascular específicas para personas con diagnóstico de ERD, sin embargo, en los estándares de la ADA, capítulo 10: gestión del riesgo y enfermedad cardiovascular [12], se reafirma que la DM es un factor de riesgo independiente para ECV. Dicha guía menciona la calculadora de riesgo del Colegio Americano de Cardiología, la cual incluye a la DM como factor que incrementa el riesgo para enfermedad cardiovascular aterosclerótica. Adicionalmente, en la guía de la Asociación Europea de Cardiología (ESC) [13], se propone la evaluación de riesgo cardiovascular en personas con diagnóstico de DM tipo 2 y se recomienda el uso del puntaje de riesgo cardiovascular a 10 años, específico para DM tipo 2 (SCORE2-Diabetes, según sus siglas en inglés) para personas sin ECV establecida o daño de órgano blanco grave, definido como TFGe < 45 ml/min/1,73 m2 independiente de la albuminuria o una TFGe 45-59 ml/min/1,73 m2 y microalbuminuria (CACu 30-300 mg/g; estadio A2), proteinuria (CACu > 300 mg/g; estadio A3) o presencia de microangiopatía en al menos tres localizaciones, por ejemplo, microalbuminuria (estadio A2) junto con retinopatía y neuropatía [13] (figura 2).
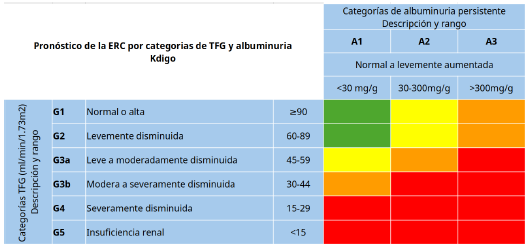
Nota: verde: bajo riesgo (si no hay otro marcador de enfermedad renal, no ERC); Amarillo: riesgo moderadamente aumentado; Naranja: riesgo alto; Rojo: riesgo muy alto. TFG: Tasa de filtración glomerular.
Fuente: adaptada de [15].
Figura 1 Definición y estatificación de ERC
El puntaje de riesgo cardiovascular propone cuatro categorías:
Muy alto riesgo: personas con ECV ateroesclerótica establecida, daño de órgano blanco grave o riesgo de ECV > 20 % a 10 años, según la herramienta SCORE2-Diabetes.
Alto riesgo: personas no clasificadas en riesgo muy alto y con riesgo de ECV entre 10 % y < 20 % a 10 años, según la herramienta SCORE2-Diabetes.
Moderado riesgo: no clasificados en riesgo muy alto y con riesgo de ECV de 5 % y < 10 % a 10 años, según la herramienta SCORE2-Diabetes.
Bajo riesgo: para aquellos no clasificados en riesgo muy alto y con riesgo de ECV < 5 % a 10 años, según la herramienta SCORE2-Diabetes.
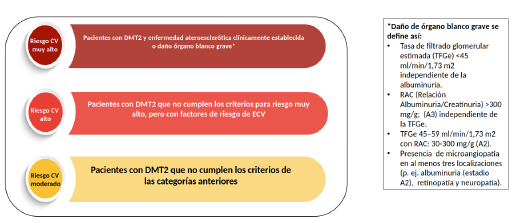
Fuente: adaptado y traducido de [13].
Figura 2 Clasificación del riesgo cardiovascular en personas con ERD
Consideraciones especiales
A pesar de que la ERD implica un riesgo cardiovascular alto o muy alto debido al antecedente de DM y el daño de órgano blanco, estas herramientas para evaluación de riesgo cardiovascular no han sido validadas en Colombia, por lo cual, el grupo desarrollador llama a la investigación en el tema. Tener en cuenta el riesgo implícito de la ERD como órgano blanco.
Tratamiento centrado en la persona
En esta sección se aborda el tratamiento integral de las personas con ERD a partir de la evidencia recolectada para DM y ERC. En las últimas décadas se ha fortalecido el abordaje centrado en las personas, proponiendo los cambios en el estilo de vida y el control del hábito de fumar como pilares de los tratamientos. Advierte particularmente la atención al punto de evitar la inercia terapéutica, sugiriendo revisar las metas y el control continuo, complementando el manejo con terapia farmacológica (figuras 3 y 4).
¿Cuáles son las consideraciones de presión arterial en personas con ERD?
Las GPC incluidas hacen énfasis en las metas de presión arterial y su optimización para disminuir la progresión de la ERC o reducir el riesgo cardiovascular. Las recomendaciones identificadas se enuncian en la tabla 2.
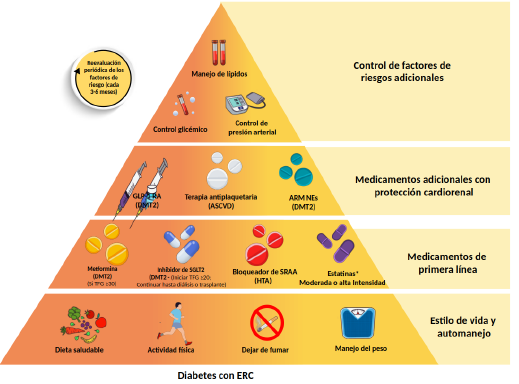
Nota: RAC: Relación albuminuria creatinuria; ARM: Antagonista del receptor de mineralcorticoides; ASCVD: Enfermedad cardiovascular aterosclerótica; MGC: Monitorización de glucosa continua; TFG: Tasa de filtración glomerular; DMT2: Diabetes mellitus tipo 2; GLP1 RA: Agonista del receptor del péptido similar al glucagón; HTA: Hipertensión arterial; iSGLT2: Inhibidor de sodio y glucosa tipo 2; iPCSK9: Inhibidor de proproteina convertasa subtilisina/kexina tipo 9; PA: Presión arterial; SRAA: Sistema renina angiotensina aldosterona.
*Finerenona es actualmente el único ARM no esteroideo con beneficio clínico cardiovascular y renal comprobado. Estatinas de moderada intensidad: Atorvastatina 20 40mg día, Rosuvastatina 20mg día. Estatinas de alta intensidad: Atorvastatina 80mg día, Rosuvastatina 40mg día.
Fuente: adaptado y traducido de [15].
Figura 3 Gestión de riesgo y manejo de personas con DM y ERC
Tabla 2 Recomendaciones para el control de la presión arterial en Enfermedad Renal Diabética
| # | Recomendación | Referencia | |
|---|---|---|---|
| 1 | Para personas con diabetes e hipertensión, las metas de presión arterial deberían individualizarse, tomando decisiones compartidas y direccionadas por el riesgo cardiovascular, los potenciales efectos adversos de medicamentos antihipertensivos y las preferencias individuales. | Grado B | [12] |
| 2 | La meta de presión arterial de personas en tratamiento es menor a 130/80 mmHg, si se puede alcanzar de forma segura. | Grado A | [12] |
| 3 | Metas de presión arterial ≤ 130/80 mmHg son recomendadas para reducir el riesgo cardiovascular y albuminuria. | IA | [13] |
| 4 | Se recomienda tratar la hipertensión en personas con diabetes de forma individualizada. El objetivo de la PA es alcanzar una presión arterial sistólica (PAS) de 130 mmHg y <130 mmHg si se tolera, pero no <120 mmHg. En personas mayores (>65 años) se recomienda fijar la PAS entre 130 y 139 mmHg. | IA | [13] |
| 5 | Optimizar el control y reducir la variabilidad de la presión arterial para retardar la progresión de la ERC y reducir el riesgo cardiovascular. | Grado A | [14] |
| 6 | Todas las personas con hipertensión arterial y diabetes deberían ser aconsejadas para monitoreo de la presión arterial en casa, después de un apropiado entrenamiento/educación. | Grado A | [12] |
| 7 | Se recomiendan mediciones periódicas de la presión arterial en todas las personas con diabetes para detectar y tratar la hipertensión y reducir el riesgo CV. | IA | [13] |
| 8 | En personas con diabetes, el tratamiento de la hipertensión debería incluir medicamentos con efectos demostrados en la reducción de eventos cardiovasculares. | Grado A | [12] |
| 9 | La terapia con múltiples medicamentos para alcanzar los objetivos de presión arterial es generalmente requerida, sin embargo, no se deben utilizar combinaciones de inhibidores de la enzima convertidora de angiotensina (IECA) y bloqueadores del receptor de angiotensina (BRA), ni combinaciones de IECA o BRA (incluidos BRA/inhibidores de neprilisina) con inhibidores directos de la renina. | Grado A | [12] |
| 10 | Un inhibidor de la IECA o BRA en la dosis máxima tolerada indicada para el tratamiento de la presión arterial es el tratamiento de primera línea recomendado para la hipertensión, en personas con diabetes y una relación albúmina-creatinina urinaria (RAC) mayor o igual a 300 mg/g o en un rango entre 30-299 mg/g. Si una clase no es tolerada, la otra debe ser utilizada. | Grado A | [12] |
| 11 | Se debe utilizar un antagonista del receptor mineralocorticoide (ARM) esteroideo para el tratamiento de la insuficiencia cardiaca, el hiperaldosteronismo o la hipertensión refractaria, pero puede causar hiperpotasemia o una disminución reversible de la filtración glomerular, particularmente entre personas con una TFG baja. | Punto de buena práctica | [15] |
| 12 | Vigilar los cambios en la presión arterial, la creatinina sérica y el potasio sérico dentro de las 2-4 semanas posteriores al inicio o al aumento de la dosis de un IECA o BRA. | Punto de buena práctica | [15] |
| 13 | Para los adultos tratados con un IECA, BRA, ARM o diurético, la creatinina sérica, la TFGe y los niveles de potasio sérico deben controlarse dentro de los 7-14 días posteriores al inicio de la terapia y al menos una vez al año. | Grado B | [12] |
| 14 | Continuar el tratamiento con IECA o BRA, a menos que la creatinina sérica aumente más del 30 % dentro de las 4 semanas siguientes al inicio del tratamiento o a un aumento de la dosis de estos medicamentos. | Punto de buena práctica | [15] |
| 15 | Recomendar el uso de anticonceptivos a las mujeres que reciben terapia con IECA o BRA y suspender estos agentes cuando las mujeres estén considerando embarazo o ya estén embarazadas. | Punto de buena práctica | [15] |
Nota: Nivel de recomendación IA: evidencia sólida y confiable, proveniente de múltiples estudios de alta calidad; PA: presión Arterial; CV: Cardiovascular.
Fuente: elaboración propia.
Consideraciones especiales
Para la definición del diagnóstico de hipertensión arterial (HTA), el grupo desarrollador sugiere considerar las cifras de acuerdo con el escenario de medición, consultorio, ambulatorio o domicilio y, a partir de esto, basar las decisiones de tratamiento. En Colombia, el consenso intersocietario de HTA [16] propone cifras de presión arterial en consultorio de ≥ 140/90 mmHg, mientras que para el monitoreo ambulatorio de la presión arterial en 24 horas (MAPA) se sugieren cifras ≥ 130/80 mmHg y se distingue entre la presión de vigilia ≥ 135/85 mmHg y de sueño ≥ 120/70 mmHg, para diagnóstico de HTA. Finalmente, para la automonitorización de la presión arterial (AMPA) domiciliaria, se propone una cifra ≥ 135/85 mmHg. El monitoreo de la presión arterial en casa, en el contexto de la adopción, corresponde al AMPA.
Por otro lado, el grupo desarrollador sugiere considerar la presencia de síntomas de ortos-tatismo u otros síntomas de hipotensión en casos de cifras de presión arterial menores a 110/70 mmHg, para la toma de decisiones sobre ajustes de tratamiento.
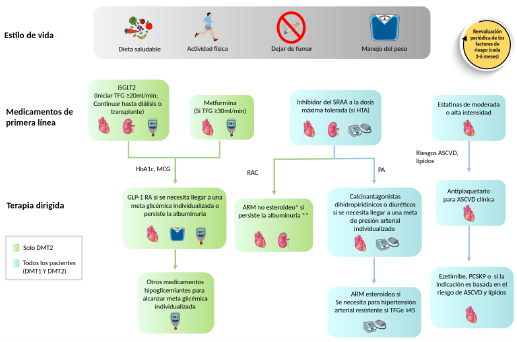
Nota: RAC: Relación albuminuria creatinuria; ARM: Antagonista del receptor de mineralcorticoides; ASCVD: Enfermedad cardiovascular aterosclerótica; MCG: Monitoría Continua de Glucosa; TFGe: Tasa de filtración glomerular estimada; DMT2: Diabetes mellitus tipo 2; GLP1 RA: Agonista del receptor del péptido similar al Glucagón; HTA: Hipertensión arterial; iSGLT2: Inhibidor de sodio y glucosa tipo 2; iPCSK9: Inhibidor de proproteina convertasa subtilisina/kexina tipo 9; PA: Presión arterial; SRAA: Sistema renina angiotensina aldosterona.
*Finerenona es actualmente el único ARM no esteroideo con beneficio clínico cardiovascular y renal comprobado
**Vigilar niveles de potasio.
Estatinas de moderada intensidad: Atorvastatina 20 a 40mg día o Rosuvastatina 20mg día. Estatinas de alta intensidad: Atorvastatina 80mg día, Rosuvastatina 40mg día.
Fuente: adaptado y traducido de [15].
Figura 4 Manejo integral de personas con diagnóstico de ERD
Respecto a la indicación de ARM esteroideo, el grupo desarrollador sugiere usarla en casos de hipertensión refractaria con TFGe > 45 ml/min, aunque puede causar hiperpotasemia o una disminución reversible de la filtración glomerular, particularmente entre personas con una tasa de filtración glomerular (TFG) baja.
¿Cuáles son las metas de control lipídico en personas con enfermedad renal diabética?
Las GPC incluidas hacen énfasis en metas de control lipídico y su optimización para disminuir el riesgo cardiovascular (figura 5).
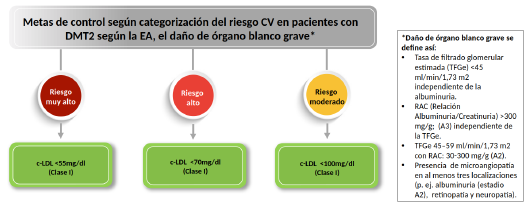
Nota: c-LDL: Colesterol unido a lipoproteinas de alta densidad; CV: Cardiovascular; DMT2: Diabetes mellitus tipo 2; EA: Enfermedad aterosclerótica.
Fuente: adaptado y traducido de [13].
Figura 5 Manejo integral de personas con diagnóstico de ERD
| # | Recomendación | Referencia | |
|---|---|---|---|
| 1 | Intensifique los cambios en el estilo de vida y optimice el control glucémico para personas con DM con niveles elevados de triglicéridos ≥ 150 mg/dl (≥ 1,7 mmol/l) o colesterol HDL bajo <40 mg/dl (<1,0 mmol/l) para hombres y <50 mg/dl (<1,3 mmol/l) para mujeres. | Grado C | [12] |
| 2 | En adultos con prediabetes o diabetes que no toman estatinas u otros tratamientos hipolipemiantes, es razonable obtener un perfil lipídico al momento del diagnóstico, en una evaluación médica inicial y, a partir de ahí, anualmente o con mayor frecuencia si está indicado. | Grado E | [9] |
| 3 | Realice un perfil lipídico al inicio de las estatinas u otro tratamiento hipolipemiante, de 4 a 12 semanas después del inicio o de un cambio en la dosis, y luego de forma anual, ya que puede ayudar a monitorear la respuesta al tratamiento e informar la toma de medicamentos. | Grado A | [9] |
| 4 | En adultos mayores de 75 años con DM que ya reciben tratamiento con estatinas, es razonable continuar el tratamiento con estatinas. | Grado B | [9] |
| 5 | En adultos mayores de 75 años con DM, puede ser razonable iniciar un tratamiento con estatinas de intensidad moderada después de analizar los posibles beneficios y riesgos. | Grado C | [9] |
| 6 | Para las personas de todas las edades con DM y ECV ateroesclerótica establecida, se debe agregar la terapia con estatinas de alta intensidad a la terapia del estilo de vida. | Grado A | [9] |
| 7 | Para las personas que no toleran la intensidad prevista de estatinas, se debe utilizar la dosis máxima tolerada. | Grado E | [9] |
| 8 | En adultos con hipertrigliceridemia moderada (triglicéridos en ayunas o sin ayunas 175-499 mg/dl (2,0-5,6 mmol/l), los médicos deben abordar y tratar los factores del estilo de vida (obesidad y síndrome metabólico), los factores secundarios (diabetes, enfermedad hepática o renal crónica o síndrome nefrótico e hipotiroidismo) y los medicamentos que aumentan los triglicéridos. | Grado C | [9] |
| 9 | No se ha demostrado que la terapia combinada con estatinas y fibratos mejore los resultados de la ECV ateroesclerótica y, en general, no se recomienda. | Grado A | [9] |
| 10 | En personas con DM2 con alto riesgo cardiovascular, se recomienda un objetivo de LDL-C de <70 mg/dl (<1,8 mmol/l) y una reducción de LDL-C de al menos un 50 %. | IA | [13] |
| 11 | En personas con DM2 con riesgo cardiovascular muy alto, se sugiere un objetivo de C-LDL <55 mg/dl (<1,4 mmol/l) y una reducción de C-LDL de al menos el 50 %. | IB | [13] |
| 12 | En personas con DM2, un objetivo secundario recomendado de metas de C-no-HDL es <85 mg/dl (<2,2 mmol/l) en personas con riesgo cardiovascular muy alto, y <100 mg/dl (<2,6 mmol/l) en personas con alto riesgo CV. | IB | [13] |
| 13 | El médico debe advertir a las personas sobre síntomas sugestivos de rabdomiólisis (rigidez o dolor muscular, debilidad generalizada, orina de color rojo o color de bebida gaseosa de cola, disminución de la producción de orina y debilidad de los músculos afectados), deberá suspender la estatina y consultar inmediatamente. Se deberá referir al nivel correspondiente según la capacidad resolutiva del establecimiento. | Punto de buena práctica | [17] |
| 14 | Se sugiere no asociar estatinas y fibratos por el riesgo de rabdomiólisis y falla renal aguda. | Punto de buena práctica | [17] |
Consideraciones especiales
En el caso del perfil lipídico como estrategia de seguimiento del tratamiento hipolipemian-te, los expertos sugieren que sea realizado a las 12 semanas, después del inicio del tratamiento o del cambio en la dosis, para garantizar la factibilidad del seguimiento en escenarios con recursos limitados.
¿Cuál es el manejo recomendado para la hiperglicemia en personas con diabetes y compromiso de la función renal?
El control glicémico es imperativo en personas con DM y ERD, y nuevas terapias farmacológicas han sido recomendadas en las GPC, debido a nueva evidencia científica que las respalda en términos de beneficios cardiovasculares y renales. La metformina sigue siendo considerada el fármaco de primera línea de tratamiento, que puede ser administrada en combinación con otros medicamentos que potencien el beneficio cardiorrenal (figura 6).
| # | Recomendación | Referencia | |
|---|---|---|---|
| 1 | Se recomienda la medición de hemoglobina glicosilada (HbA1c) para evaluar el control glucémico en personas con DM y ERC. | 1C | [15] |
| 2 | Se recomienda un objetivo de HbA1c individualizado que oscile entre <6,5 % y <8,0 % en personas con DM y ERC no tratados con diálisis (figura 7). | 1C | [15] |
| 3 | Monitorear el control glucémico a largo plazo mediante HbA1c dos veces al año es razonable para personas con diabetes. La HbA1c se puede medir hasta cuatro veces al año si no se alcanza el objetivo de glicemia o después de un cambio en la terapia para reducir la glucosa. | Punto de buena práctica | [15] |
| 4 | La exactitud y precisión de la medición de HbA1c disminuye con la ERC avanzada (G4-G5), particularmente entre personas tratadas con diálisis, en quienes las mediciones de HbA1c tienen baja confiabilidad. | Punto de buena práctica | [15] |
| 5 | Optimice el manejo de glucosa para reducir el riesgo o enlentecer la progresión de la ERC. | Grado B | [14] |
| 6 | El manejo de la glicemia para personas con DM tipo 2 y ERC debe incluir intervención del estilo de vida, tratamiento de primera línea con metformina, un inhibidor del cotransportador de sodio-glucosa-2 (iSGLT2) y terapia farmacológica adicional, según sea necesario para el control de la glicemia. | Punto de buena práctica | [15] |
| 7 | Recomendamos tratar a las personas con DM tipo 2, ERC y TFGe >30 ml/min por 1,73 m2 con metformina. | 1B | [15] |
| 8 | La mayoría de las personas con DM tipo 2, ERC y TFGe ≥ 30 ml/min por 1,73 m2 se beneficiarían del tratamiento tanto con metformina como con iSGLT2. | Punto de buena práctica | [15] |
| 9 | Monitorear la TFGe en personas tratadas con metformina. Aumente la frecuencia de la monitorización cuando la TFGe sea <60 ml/min por 1,73 m2 (figura 4). | Punto de buena práctica | [15] |
| 10 | Ajustar la dosis de metformina cuando la TFGe sea <45 ml/min por 1,73 m2, y para algunas personas cuando la TFGe sea de 45 a 59 ml/min por 1,73 m2 (figura 4). | Punto de buena práctica | [15] |
| 11 | Vigilar a las personas para detectar la deficiencia de vitamina B12 cuando reciben tratamiento con metformina durante más de cuatro años. | Punto de buena práctica | [15] |
| 12 | En personas con DM tipo 2 y ERC que no han alcanzado objetivos glucémicos individualizados, a pesar del uso de metformina y tratamiento con iSGLT2, o que no pueden usar esos medicamentos, recomendamos un arGLP-1 de acción prolongada. | 1B | [15] |
| 13 | La elección del arGLP-1 debe priorizar agentes con beneficios cardiovasculares documentados. | Punto de buena práctica | [15] |
| 14 | La elección de un iSGLT2 debe priorizar a los agentes con beneficios renales o cardiovasculares documentados y tener en cuenta la TFGe. | Punto de buena práctica | [15] |
| 15 | Entre las personas con DM tipo 2 que tienen ECV o renal establecida, se recomienda un iSGLT2 o un A-GLP1 con beneficio cardiovascular demostrado (C), como parte de los planes de tratamiento integrales para la reducción del riesgo cardiovascular o hipoglicemiantes. | Grado A | [18] |
| 16 | Para las personas con DM tipo 2 y ERC con TFGe mayor a 20 ml/min/1,73 m2 y RAC mayor a 200 mg/g, se recomienda el uso de un iSGLT2 para reducir la progresión de la ERC y los eventos cardiovasculares. | Grado A | [11] |
| 17 | Para las personas con DM tipo 2 y ERC con TFG >20 ml/min/1,73 m2 y RAC menor a 200 mg/g de creatinina, se recomienda el uso de un iSGLT2 para reducir la progresión de la ERC y los eventos cardiovasculares en esos casos. | Grado B | [11] |
| 18 | Para reducir el riesgo cardiovascular en personas con DM tipo 2 y ERC, considere el uso de un iSGLT2 (si la TFGe es >20 ml/min/1,73 m2), un A-GLP1 o un ARMns (si la TFGe es mayor a 25 ml/min/1,73 m2). | Grado A | [11] |
| 19 | Se recomienda utilizar un A-GLP1 cuando la TFGe sea mayor a 15 ml/min/1,73 m2 para lograr un control glucémico adecuado, debido al bajo riesgo de hipoglicemia y los efectos beneficiosos sobre el peso, el riesgo CV y la albuminuria. | IA | [13] |
| 20 | Un A-GLP1 puede usarse preferentemente en personas con obesidad, DM tipo 2 y ERC, para promover la pérdida de peso intencional. | Punto de buena práctica | [15] |
| 21 | En adultos con DM tipo 2 y alto riesgo o ECV aterosclerótica establecida, insuficiencia cardiaca (IC) o enfermedad renal crónica (ERC), el plan de tratamiento debe incluir agentes que reduzcan el riesgo de enfermedad cardiovascular y renal (por ejemplo, iSGLT2 o A-GLP1) para el control glucémico y la reducción integral del riesgo cardiovascular integral, independientemente de la HbA1c y teniendo en cuenta los factores específicos de cada persona. | Grado A | [18] |
| 22 | En personas con DM tipo 2 y ECV aterosclerótica establecida, múltiples factores de riesgo de ASCVD o enfermedad renal diabética, se recomienda iSGLT2 con beneficio cardiovascular demostrado para reducir el riesgo de eventos cardiovasculares adversos importantes u hospitalización por insuficiencia cardiaca. | Grado A | [18] |
| 23 | En adultos con DM tipo 2 que tienen ERC (TFGe confirmada de 20 a 60 ml/min por 1,73 m2 o albuminuria), se debe utilizar un inhibidor de SGLT2 para minimizar la progresión de la ERC, reducir eventos cardiovasculares y hospitalizaciones por IC, sin embargo, los beneficios glucémicos de los iSGLT2 se reducen con TFGe <45 ml/min por 1,73 m2. | Grado A | [18] |
| 24 | Una vez que se inicia un iSGLT2, es razonable continuar su utilización, incluso si la TFGe cae por debajo de 20 ml/min por 1,73 m2, a menos que no se tolere o se inicie terapia de reemplazo renal (TRR). | Punto de buena práctica | [15] |
| 25 | Si una persona tiene riesgo de hipovolemia, considere disminuir las dosis de diurético tiazídico o diurético de asa antes de comenzar el tratamiento con iSGLT2, informe a las personas sobre los síntomas de depleción de volumen y presión arterial baja, y haga un seguimiento del estado de la volemia después del inicio del fármaco. | Punto de buena práctica | [15] |
| 26 | Es razonable suspender iSGLT2i durante periodos de ayuno prolongado, cirugía o enfermedad médica crítica (cuando las personas pueden tener un mayor riesgo de cetosis) (figura 8). | Punto de buena práctica | [15] |
| 27 | Puede producirse una disminución reversible de la TFGe al comenzar el tratamiento con iSGLT2 y, por lo general, no es una indicación para suspender el tratamiento. | Punto de buena práctica | [15] |
| 28 | Un A-GLP1 no debe usarse en combinación con inhibidores de la dipeptidil peptidasa-4 (iDPP-4). | Punto de buena práctica | [15] |
| 29 | Para minimizar los efectos secundarios gastrointestinales, comience con una dosis baja de A-GLP1 y aumente lentamente la dosis. | Punto de buena práctica | [15] |
| 30 | El riesgo de hipoglicemia es generalmente bajo con A-GLP1 cuando se usa solo, pero el riesgo aumenta cuando A-GLP1 se usa concomitantemente con otros medicamentos como sulfonilureas o insulina. Es posible que sea necesario reducir las dosis de sulfonilurea o insulina. | Punto de buena práctica | [15] |
| 31 | En adultos con DM tipo 2, se debe considerar el inicio de la insulina independientemente de la terapia hipoglicemiante de base o el estadio de la enfermedad si hay evidencia de catabolismo en curso (por ejemplo, pérdida de peso inesperada), si hay síntomas de hiperglicemia o cuando la HbA1c o los niveles de glucosa en sangre son muy altos (es decir, HbA1c >10 % [>86 mmol/mol] o glucosa en sangre >300 mg/dl [>16,7 mmol/l]). | Grado E | [18] |
| 32 | Un indicador de monitoreo de glucosa derivado de los datos de un monitoreo continuo de glucosa (MCG) puede ser utilizado para definir la glicemia en las personas en quienes la HbA1c no sea concordante con las medidas de glicemia o con los síntomas clínicos. | Punto de buena práctica | [15] |
| 33 | El monitoreo diario de la glicemia con MCG o el automonitoreo de glucosa en sangre (SMBG) puede ayudar a prevenir la hipoglicemia y mejorar el control de la glicemia cuando se utilizan terapias para reducir la glucosa, asociadas con el riesgo de hipoglicemia. | Punto de buena práctica | [15] |
| 34 | Para las personas con DM tipo 2 y ERC que optan por no realizar un control glucémico diario mediante MCG o SMBG, se prefieren los agentes hipoglicemiantes que presentan un menor riesgo de hipoglicemia y deben administrarse en dosis adecuadas para el nivel del filtrado glomerular. | Punto de buena práctica | [15] |
| 35 | Los dispositivos MCG están evolucionando rápidamente con múltiples funcionalidades (por ejemplo, monitoreo en tiempo real y escaneado intermitentemente). Los dispositivos CGM más nuevos pueden ofrecer ventajas para ciertas personas, según sus valores, objetivos y preferencias. | Punto de buena práctica | [15] |
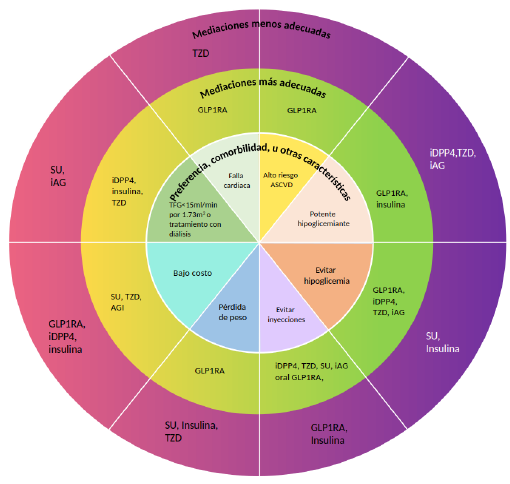
Nota: ASCVD: Enfermedad cardiovascular aterosclerótica; GLP1RA: Agonista del receptor del péptido similar al glucagón; iDPP4: Inhibidor de la dipeptidil peptidasa 4; iAG: inhibidor de alfa glucosidasa 1; SU: Sulfonilureas; TZD: Tiazolidinediona; TFG: Tasa de filtración glomerular.
Fuente: traducido de [15].
Figura 6 Manejo integral de personas con diagnóstico de ERD
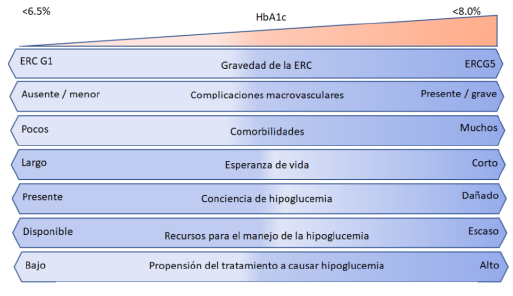
Fuente: traducido de [15].
Figura 7 Metas individualizadas del control glucémico en personas con ERD
Consideraciones adicionales
El grupo desarrollador considera prioritario simplificar y unificar las indicaciones para facilitar el uso de los medicamentos, en personas con DM, falla cardiaca o ERC.
¿Cuál es el papel de los antagonistas del receptor de mineralocorticoide en ERD?
Esta pregunta ha sido incluida en esta actualización debido a su reciente desarrollo y prometedor beneficio en personas con ERD.
| # | Recomendación | Referencia | |
|---|---|---|---|
| 1 | Ya que las personas con ERC y albuminuria tienen un riesgo aumentado de eventos cardiovasculares y de progresión de la ERC, un ARMns que haya demostrado ser efectivo en los ensayos clínicos es recomendado para reducir los eventos cardiovasculares y la progresión de ERC (si la TFG >25 ml/min/1,73 m2. Los niveles de potasio deberían ser monitorizados. | Grado A | [14] |
| 2 | El ARM no esteroideo es más apropiado para personas con diabetes tipo 2 que tienen un alto riesgo de progresión de la ERC y eventos cardiovasculares, como lo demuestra la albuminuria persistente a pesar de otras terapias estándar. | Punto de buena práctica | [15] |
| 3 | Se recomienda un antagonista del ARM no esteroideo (finerenona) en adición de un iECA o un BRA en personas con DM tipo 2 y TFGe >60 ml/min/1,73 m2 con una RAC ≥ 300 mg/g o TFGe entre 25-60 ml/min/1,73 m2 y RAC ≥ 30 mg/g para reducir eventos CV e insuficiencia renal. | IA | [13] |
| 4 | Para mitigar el riesgo de hiperpotasemia, seleccione personas con una concentración sérica de potasio consistentemente normal y controle el potasio sérico regularmente después del inicio de una ARM no esteroidea. | Punto de buena práctica | [15] |
Consideraciones adicionales
Finalmente, el uso de ARMns ha sido recomendado en personas con ERD para TFGe mayores a 25 ml/min/1,73 m2, como alternativa de reducción de riesgo cardiovascular.
¿Qué otras opciones de tratamiento se recomiendan para el manejo de personas con ERD?
| # | Recomendación | Referencia | |
|---|---|---|---|
| 1 | Sugerimos que los formuladores de políticas y los tomadores de decisiones institucionales implementen una atención integrada basada en equipos y centrada en la evaluación de riesgos y el empoderamiento de la persona, para brindar una atención integral a las personas con diabetes y ERC. | 2B | [15] |
| 2 | La atención integrada en equipo, apoyada por los tomadores de decisiones, debe ser brindada por médicos y personal no médico (por ejemplo, enfermeras y dietistas capacitados, farmacéuticos, asistentes de atención médica, trabajadores comunitarios y compañeros de apoyo), preferiblemente con conocimientos de ERC. | Punto de buena práctica | [15] |
| 3 | Recomendamos que se implemente un programa educativo estructurado de autocuidado para la atención de personas con DM y ERC. | Punto de buena práctica | [15] |
| 4 | Los sistemas de salud deberían considerar implementar un programa estructurado de autogestión para personas con DM y ERC, teniendo en cuenta el contexto local, las culturas y la disponibilidad de recursos. | Punto de buena práctica | [15] |
| 5 | Las personas deben ser remitidas para evaluación por un nefrólogo si tienen niveles de albúmina urinaria en continuo aumento, TFGe en continua disminución o si el TFGe es menor a 30 ml/min/1,73 m2. | Grado A | [14] |
| 6 | En personas con ERC que tienen >300 mg/g de RAC, se recomienda una reducción sostenida del 30 % o más para retardar la progresión de la ERC. | Grado C | [14] |
| 7 | En personas no embarazadas con diabetes e hipertensión con RAC moderadamente aumentada (30-299 mg/g) o TFGe, se recomienda un IECA o un BRA para prevenir la progresión de la enfermedad renal y reducir los eventos cardiovasculares. | Grado B | [14] |
| 8 | En personas no embarazadas con diabetes e hipertensión con RAC severamente aumentada (>300 mg/g) o TFGe <60 ml/min/1,73 m2, se recomienda un IECA o un BRA para prevenir la progresión de la enfermedad renal y reducir los eventos cardiovasculares. | Grado A | [14] |
| 9 | Controlar periódicamente el aumento de los niveles séricos de creatinina y potasio cuando se utilizan IECA, BRA y antagonistas de los receptores de mineralocorticoides, o hipopotasemia cuando se utilizan diuréticos. | Grado B | [14] |
| 10 | No se recomienda un IECA ni un BRA para la prevención primaria de la ERC en personas con DM que tienen presión arterial normal, RAC normal (<30 mg/g) y TFGe normal. | Grado A | [14] |
| 11 | No suspender el bloqueo del sistema renina-angiotensina-aldosterona (SRAA) ante aumentos de leves a moderados de la creatinina sérica (<30 %) en ausencia de signos de hipovolemia. | Grado A | [14] |
| 12 | Se recomienda la dosis máxima tolerada de un IECA o BRA. | IA | [13] |
| 13 | Se recomienda ASA en dosis bajas (75-100 mg diarios) en personas con ERC y enfermedad cardiovascular establecida. | IA | [13] |
| 14 | La hiperpotasemia asociada con el uso de un IECA o un BRA, a menudo se puede controlar con medidas para reducir los niveles séricos de potasio en lugar de disminuir la dosis o suspender el IECA o el BRA inmediatamente. | Punto de buena práctica | [15] |
| 15 | Reducir la dosis o suspender el tratamiento con IECA o BRA en caso de hipotensión sintomática o hiperpotasemia no controlada, a pesar del tratamiento médico descrito en la recomendación anterior, o para reducir los síntomas urémicos mientras se trata la insuficiencia renal (TFGe <15 ml/min por 1,73 m2). | Punto de buena práctica | [15] |
| 16 | Utilice solo un agente a la vez para bloquear el SRAA. La combinación de un IECA con un BRA, o la combinación de un IECA o un BRA con un inhibidor directo de la renina, es potencialmente dañina. | Punto de buena práctica | [15] |
¿Cuál es el enfoque nutricional en personas con enfermedad renal diabética?
El manejo no farmacológico es considerado la primera línea de tratamiento en personas con ERD e incluye actividad física, cesación tabáquica y dieta saludable. En esta sección se actualizan las recomendaciones relacionadas con la dieta, considerando que los demás aspectos siguen vigentes al momento de esta actualización.
| # | Recomendación | Referencia | |
|---|---|---|---|
| 1 | La toma de decisiones compartida debe ser la piedra angular del manejo nutricional centrado en las personas con diabetes y ERC. | Punto de buena práctica | [15] |
| 2 | Los proveedores de atención médica deben considerar las diferencias culturales, las intolerancias alimentarias, las variaciones en los recursos alimentarios, las habilidades culinarias, las comorbilidades y los costos al recomendar opciones dietéticas a las personas y sus familias. | Punto de buena práctica | [15] |
| 3 | Los nutricionistas, los dietistas registrados, los educadores en diabetes, los trabajadores de salud comunitarios, los consejeros de pares u otros trabajadores de la salud deben participar en la atención nutricional multidisciplinaria de las personas con DM y ERC. | Punto de buena práctica | [15] |
| 4 | Para personas sin requerimiento de diálisis en estadio G3 o superior, la ingesta de proteínas en la dieta debe estar dirigida hasta un nivel objetivo de 0.8 g/kg de peso corporal por día. | Grado A | [14] |
| 5 | Para personas en diálisis, se debe considerar la ingesta de proteínas de 1.0 a 1.2 g/kg/día, dado que el desgaste proteico energético es un problema grave en algunas personas en diálisis. | Grado B | [11] |
| 6 | En personas con DM se recomienda la modificación del estilo de vida centrándose en la pérdida de peso (si está indicado); aplicación de un patrón de alimentación mediterráneo o DASH; reducción de grasas saturadas y grasas trans, aumento de la ingesta dietética de ácidos grasos n-3, fibra viscosa y vegetales con estanol/esteroles, mayor realización de actividad física para mejorar el perfil lipídico y reducir el riesgo de desarrollar ECV aterosclerótica. | Grado A | [12] |
| 7 | Se recomienda adoptar una dieta mediterránea o basada en plantas con altos contenido grasas insaturadas para disminuir el riesgo cardiovascular. | IA | [13] |
| 8 | Se sugiere que la ingesta de sodio sea menor a 2 g de sodio por día (o menor a 90 mmol de sodio por día, o menor a 5 g de cloruro de sodio por día) en personas con diabetes y ERC. | 2C | [15] |
| 9 | Se recomienda la monitorización y educación sobre episodios de hipotensión sintomática/hiponatremia en personas con ERC en estadios tempranos a quienes se les ha restringido la ingesta de sodio en la dieta. | Punto de buena práctica | [13] |
| 10 | Las personas con DM y ERC deben consumir una dieta individualizada rica en verduras, frutas, cereales integrales, fibra, legumbres, proteínas de origen vegetal, grasas insaturadas y frutos secos; y más bajo en carnes procesadas, carbohidratos refinados y bebidas endulzadas. | Punto de buena práctica | [15] |
| 11 | Se puede considerar el asesoramiento de nefrólogo para controlar un aumento de fosfato sérico, otras evidencias de enfermedad metabólica ósea asociada a enfermedad renal (CKD-MBD) y anemia de origen renal. | IIB/C | [13] |
Consideraciones especiales
Las dietas mediterránea y Dash sugieren beneficios en las personas con HTA, DM y ERC, sin embargo, la disponibilidad de los grupos alimentarios propios de estas dietas en Colombia puede limitar su implementación. Estas dietas se basan en el consumo de frutas, verduras, granos integrales, proteínas magras, productos lácteos bajos en grasa y aceites poliinsaturados, por lo tanto, el grupo desarrollador sugiere la asesoría nutricional para la implementación correcta de estas dietas.
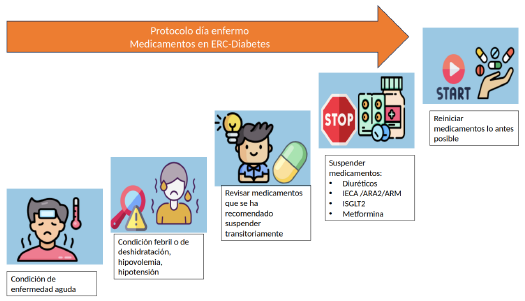
Nota: se sugiere considerar suspensión transitoria de algunos medicamentos advirtiendo la necesidad de un plan para reiniciar los tratamientos suspendidos.
Fuente: traducido de [15].
Figura 8 Manejo de terapia farmacológica en personas con ERD con condición aguda
¿Cuáles son las estrategias en el control de peso en ERD?
| # | Recomendación | Referencia | |
|---|---|---|---|
| 1 | En personas con DM tipo 2 y sobrepeso u obesidad, el control del peso debe representar un objetivo principal del tratamiento junto con el control de la glicemia. | Grado A | [19] |
| 2 | Utilice un lenguaje centrado en la persona y sin prejuicios, que fomente la colaboración entre las personas y los profesionales de la salud, incluido un lenguaje centrado en la persona (por ejemplo, "persona con obesidad" en lugar de "persona obesa", y "persona con diabetes" en lugar de "persona diabética"). | Grado E | [19] |
| 3 | Los médicos deben considerar aconsejar a las personas con obesidad, diabetes y ERC a perder peso, especialmente quienes tengan TFGe mayor a 30 ml/min por 1,73 m2. | Punto de buena práctica | [15] |
| 4 | Monitorear las mediciones antropométricas relacionadas con la obesidad al menos una vez al año, para informar las consideraciones de tratamiento. | Grado E | [19] |
| 5 | Las personas con diabetes y sobrepeso u obesidad pueden beneficiarse de cualquier magnitud de pérdida de peso. La pérdida de peso de 3 % a 7 % del peso inicial mejora la glicemia y otros factores de riesgo cardiovascular intermedios. Una pérdida sostenida de más del 10 % del peso corporal generalmente confiere mayores beneficios, incluidos efectos modificadores de la enfermedad, posible remisión de la DM tipo 2 y puede mejorar los resultados cardiovasculares y la mortalidad a largo plazo. | Grado B | [19] |
| 6 | Se recomienda nutrición, actividad física y terapia conductual para lograr y mantener una pérdida de peso del 5 % para personas con DM tipo 2 y sobrepeso u obesidad. | Grado B | [19] |
| 7 | Individualizar los enfoques del tratamiento inicial para la obesidad (es decir, terapia nutricional y de estilo de vida, agentes farmacológicos o cirugía metabólica), en función del historial médico, las circunstancias de vida, las preferencias y la motivación de la persona. Considere combinar enfoques de tratamiento si corresponde. | Grado A | [19] |
| 8 | Considere programas estructurados que brinden asesoramiento conductual (presencial o remoto) para abordar las barreras de acceso. | Grado B | [19] |
| 9 | Se ha demostrado que las intervenciones que incluyen asesoramiento de alta frecuencia (>16 sesiones en seis meses) centradas en cambios nutricionales, actividad física y estrategias de comportamiento para lograr un déficit energético de 500 a 750 kcal/día son beneficiosas para perder peso y deben considerarse cuando estén disponibles. | Grado A | [19] |
| 10 | Las recomendaciones nutricionales deben individualizarse según las preferencias y necesidades nutricionales de la persona. Utilice planes nutricionales que creen un déficit energético, independientemente de la composición de macronutrientes, para lograr la pérdida de peso. | Grado A | [19] |
| 11 | Al desarrollar un plan de atención, considere los factores sistémicos, estructurales y socioeconómicos que pueden afectar los patrones de nutrición y las elecciones de alimentos, como la inseguridad alimentaria y el hambre, el acceso a opciones de alimentos saludables, las circunstancias culturales y otros determinantes sociales de la salud. | Grado C | [19] |
| 12 | Para quienes logran objetivos de pérdida de peso, se recomiendan programas de mantenimiento de peso a largo plazo (> 1 año), cuando estén disponibles. Los programas eficaces brindan contacto y apoyo mensual, recomiendan un seguimiento continuo del peso corporal (semanalmente o con mayor frecuencia) y otras estrategias de autocontrol, y fomentan la actividad física regular (de 200 a 300 min/semana). | Grado A | [19] |
| 13 | Cuando se considera una intervención nutricional a corto plazo utilizando comidas estructuradas y muy bajas en calorías (de 800 a 1000 kcal/día), profesionales capacitados deben prescribir a personas cuidadosamente seleccionadas en entornos médicos con una estrecha vigilancia. Se deben integrar estrategias y asesoramiento integrales para el mantenimiento del peso a largo plazo para mantener la pérdida de peso. | Grado B | [19] |
| 14 | No se ha demostrado que los suplementos nutricionales sean eficaces para perder peso y no se recomiendan. | Grado A | [19] |
| 15 | Siempre que sea posible, minimice los medicamentos para afecciones comórbidas asociadas con el aumento de peso. | Grado E | [19] |
| 16 | Al elegir medicamentos para reducir la glucosa para personas con diabetes tipo 2 y sobrepeso u obesidad, priorice los medicamentos con efectos beneficiosos sobre el peso. | Grado B | [19] |
| 17 | Se debe considerar la farmacoterapia contra la obesidad en personas con diabetes y sobrepeso u obesidad junto con cambios en el estilo de vida. Se deben considerar los posibles beneficios y riesgos. | Grado A | [19] |
| 18 | En personas con diabetes y sobrepeso u obesidad, la farmacoterapia preferida debe ser un arGLP-1 o un polipéptido insulinotrópico dependiente de glucosa dual y un arGLP-1 con mayor eficacia para perder peso (es decir, semaglutida o tirzepatida), especialmente considerando sus beneficios independientes sobre el peso (por ejemplo, glucémicos y cardiometabólicos). | Grado A | [19] |
| 19 | Para prevenir la inercia terapéutica y para aquellos que no alcanzan sus objetivos, reevalúe las terapias de control de peso e intensifique el tratamiento con enfoques adicionales (por ejemplo, cirugía metabólica, agentes farmacológicos adicionales y programas estructurados de control del estilo de vida). | Grado A | [19] |
| 20 | La cirugía metabólica debe realizarse en centros de gran volumen con equipos interprofesionales con conocimiento y experiencia en el manejo de la obesidad, la diabetes y la cirugía gastrointestinal (www.facs.org/quality-programs/accreditation-andverification/metabolic-and-bariatric-surgery- accreditation-and-quality-improvement-program/). | Grado A | [19] |
| 21 | Un enfoque de toma de decisiones compartidas y centrado en la persona debería guiar la elección de agentes farmacológicos para adultos con DM tipo 2. Considere los efectos sobre las comorbilidades cardiovasculares y renales, eficacia, riesgo de hipoglicemia, impacto en el peso, costo, acceso, riesgo de reacciones adversas, tolerabilidad y preferencias individuales. | Grado E | [19] |
| 22 | Se recomienda que las personas que viven con sobrepeso u obesidad intenten reducir el peso y aumentar el ejercicio físico para mejorar el control metabólico y el perfil general de riesgo de ECV. | IA | [13] |
| 23 | Se deben considerar medicamentos hipoglicemiantes con efectos sobre la pérdida de peso (por ejemplo, arGLP-1) en personas con sobrepeso u obesidad para reducir el peso. | IIa/B | [13] |
Consideraciones adicionales
A la fecha de actualización de este documento, no se dispone de recomendaciones específicas para personas con ERD y obesidad, sin embargo, ante la alta prevalencia de la DM, obesidad y ERC, el grupo desarrollador considera imperativo desarrollar recomendaciones que orienten la práctica clínica cotidiana. Adicionalmente, en Colombia están disponibles los medicamentos: liraglutida, semaglutida y dulaglutida. A la fecha de terminado este documento, no se encuentra disponible tirzapatida en el país.
Perspectiva de personas
A partir de las entrevistas realizadas a siete personas, cinco hombres y dos mujeres entre 51 y 87 años, se lograron establecer 12 categorías de análisis sobre la experiencia de la enfermedad, las cuales se describen a continuación:
Experiencia de las personas con diagnóstico de diabetes mellitus
Las indicaciones médicas que se reportan ante el diagnóstico de DM están orientadas al medicamento y no tan frecuentemente sobre el cambio de la dieta en un sentido estricto. Hay personas que niegan estos cambios y se orientan a las indicaciones generales y simplistas, como evitar el consumo de productos "dulces" o consideran que solo el medicamento será sufficient. Se reporta con gran frecuencia lo difícil que es aceptar todos los cambios en la vida diaria y esta falta de conocimiento hace que se pase por alto la visión integral del tratamiento.
"Respecto a la diabetes no, no, no, porque yo no, sigo haciendo mi vida normal" [entrevista 2, M-66 años].
"Los diabéticos no pueden consumir mucho dulce" [entrevista 7, H- 62 años]. "No, no me habían dicho nada. No comer dulces, me dicen" [entrevista 5, M-51 años]. "[La diabetes] era una enfermedad muy complicada, pero nunca me comentaron de los riñones. No, ya ahorita sí, pues ahora sí más o menos sé qué efecto hace el azúcar, o sea la diabetes" [entrevista 4, H-72 años].
"Sobre eso [diabetes] era ignorante. Yo pensaba que era la diabetes y la presión arterial y como todos las tenía mínimamente controladas, más la presión, creía que tomando mi medicamento podía hasta comer cosas azucaradas" [entrevista 3, H-69 años, litigante].
Por otro lado, hay personas que perciben el diagnóstico de diabetes mellitus como un cambio en el estilo de vida. En ocasiones, la persona puede adaptarse a estos cambios de manera sencilla, lograr un adecuado apego al tratamiento y tienen cambios importantes en sus vidas. El conocimiento de la enfermedad, la familia, el contexto social y la institución de salud donde se atiende la persona pueden ser factores clave que disminuyan el apego al tratamiento.
"No es fácil sobrevivir con este tema de la diabetes, no es fácil porque tiene que uno someterse a ciertos rigores en cuanto al ciclo de vida, de alimentación, muchas veces afectando el núcleo familiar, en fin, no, no es muy agradable ni para sobrevivir cuando tenemos estos problemas de salud" [entrevista 1, H-66 años].
Existen temas que han sido olvidados por el equipo médico y que las personas los mencionan de manera velada. La sexualidad es uno de ellos y se puede apreciar cómo es un tema relevante tanto para los hombres como para las mujeres. La energía y vitalidad para tener una vida sexual es un factor importante para ellos.
"Como estuve tanto tiempo hospitalizada y con la diabetes y esto, entonces no, no me permite pues salir tanto, porque pues perdí muchas fuerzas y fuera de eso me mareo con frecuencia, entonces en ese aspecto mi vida se ha cambiado. Y también en la parte sexual" [entrevista 2, M-66 años].
"No, muchísimos cambios, muchos, como pérdida de, o sea, como le dijera yo, en esos momentos para entender mejor, o sea, para estar con la pareja, si me entienden, eso, eso se ha perdido muchísimo. Si eso sí señor" [entrevista 6, H- 87 años].
El monitoreo de la glucosa fue poco abordado en las entrevistas. En ocasiones, se realizó de manera irregular y usualmente cuando presentan algún tipo de malestar, sin embargo, se observó que, a pesar de contar con estos instrumentos, puede haber fallas en la medición o interpretación. Ante estas situaciones, la idea de reemplazar el glucómetro cada año se observó como una necesidad.
"Yo cada que me siento mal [monitoreo de su glucosa], doctora, yo me veo e inclusive ahora después del almuerzo me reviso el azúcar" [entrevista 4, H-72 años]. "En el pasado, en varias oportunidades se nos desmayaba, llegó hasta con azúcar de 20 a la clínica, o sea, la azúcar ya muy bajita, demasiado bajita. Sí, en la última oportunidad fue porque el glucómetro tuvo problemas y el glucómetro no está arrojando la información correcta. Entonces él pensaba que la tenía como en 80, 100 y resulta que yo creo que la tenía como en 50, y así se aplicó la insulina. ¿Entonces ahora, pues qué hace uno? Pues saber que ya un glucómetro después de un año toca reemplazarlo, porque pues eso así, le cambia usted la batería, la información que arroja no es exacta" [entrevista 7, H-62 años, cuidadora]. "Yo veo la necesidad de eso, algunas EPS lo dan [glucómetro], pero yo pienso que debería ser un producto esencial, así como darle el medicamento para la diabetes, que le den el glucómetro a las personas para que estén controlando su azúcar" [entrevista 2, M-66 años].
Imaginario de la ERD
Algunos informantes experimentan el diagnóstico de DM como una enfermedad independiente de la enfermedad renal. En su narrativa se identifican significados separados para cada enfermedad, sin observar el vínculo que hay entre estas. Incluso, lo perciben por parte del equipo médico. Tal como lo muestran estas dos narrativas:
"Yo cada que me siento mal [monitoreo de su glucosa], doctora, yo me veo e inclusive ahora después del almuerzo me reviso el azúcar" [entrevista 4, H-72 años]. "En el pasado, en varias oportunidades se nos desmayaba, llegó hasta con azúcar de 20 a la clínica, o sea, la azúcar ya muy bajita, demasiado bajita. Sí, en la última oportunidad fue porque el glucómetro tuvo problemas y el glucómetro no está arrojando la información correcta. Entonces él pensaba que la tenía como en 80, 100 y resulta que yo creo que la tenía como en 50, y así se aplicó la insulina. ¿Entonces ahora, pues qué hace uno? Pues saber que ya un glucómetro después de un año toca reemplazarlo, porque pues eso así, le cambia usted la batería, la información que arroja no es exacta" [entrevista 7, H-62 años, cuidadora]. "Yo veo la necesidad de eso, algunas EPS lo dan [glucómetro], pero yo pienso que debería ser un producto esencial, así como darle el medicamento para la diabetes, que le den el glucómetro a las personas para que estén controlando su azúcar" [entrevista 2, M-66 años].
"Bueno, yo pienso que si el internista que me veía a mí me hubiera mandado esa creatinina siempre y no solamente triglicéridos, colesterol. Bueno, lo que siempre mandan el hemograma y a veces omitían eso, pienso que las cosas fueran distintas" [entrevista 3, H-69 años, litigante].
Los informantes relatan analogías sobre la enfermedad renal diabética y el significado que le dan es muestra de la conexión con los elementos conocidos y de la vida diaria. Los informantes describen a los riñones enfermos como "viejitos", "envejecidos". Asimismo, se observa una visión mecanicista del organismo, al referirse sobre el funcionamiento renal.
"La ecografía de los riñones, me dicen que tengo los riñones muy viejitos, que están muy envejecidos, muy pequeños [... ] me han dicho que depende de los cuidados que yo tenga, de la alimentación, de cuidarme" [entrevista 2, M-66 años]. "Por la diabetes que se me comió el riñón" [entrevista 5, M-51 años]. "Yo le puedo decir que una disfunción renal o que mi riñón no está funcionando bien, producto de tener mucha glucosa en sangre. Tengo entendido que eso reviste al riñón y de alguna manera no lo deja filtrar bien" [entrevista 3, H-69 años, litigante]. "Como el páncreas no trabaja bien, entonces pues al no trabajar bien, pues también perjudica el rendimiento de los riñones" [entrevista 7, H-87 años]. "El riñón se me está deteriorando, no me está funcionando" [entrevista 1, H-66 años]
Imaginario de la prevención de la ERD
Algunos informantes mencionaron cómo se puede prevenir la ERD y resalta la perspectiva similar a la diabetes, "evitar lo dulce", pero en este caso surge como "evitar las carnes y las proteínas".
"Uno en las diálisis, eso son cosas muy delicadas. Por eso, o sea, dejé de comer carne porque la carne es bravísima para el riñón" [entrevista 6, H-87 años].
Otras personas expresan una visión integral del su tratamiento y lo relacionan con la función de los riñones.
"La medicina uno, la medicina. Dos, tomar bastante agua o tomar bastante líquido, que es lo que juaga, o si el riñón, digamos, la cantidad de agua que llegue al riñón, al evacuarla llevará, sacará ahí algunos factores que perjudiquen el riñón. Es lo que yo tengo entendido, no sé si estoy equivocado" [entrevista 1, H-66 años]. "Le pongo cuidado a decir si orino bastante de noche, salgo bastante la orina, eso es como un aviso de que se está deteriorando, en especial el riñón" [entrevista 1, H-66 años]. "La ingesta de agua se triplicó, porque yo antes no tomaba agua, andaba deshidratado y no tenía ni idea. Ahora que me hicieron el examen de control [...], me encontraron que tenía más hidratado el cuerpo. Entonces, además de las horas y la calidad de la comida y no comer comida chatarra, ni alimentos procesados o industrializados en un 90 %, por no decir que algo más, los medicamentos puntuales, eso sustancialmente doctores, los cambios que he visto en mi vida y le he dado la seriedad que esto merece porque es bien delicado [enfermedad renal diabética]" [entrevista 3, H-69 años, litigante].
Imaginario de diálisis
Para los informantes existe un temor por llegar a esta etapa, el significado que se le otorga a la diálisis es de un tratamiento al que temen y representa una etapa de sufrimiento. Los informantes la perciben como la última fase donde la persona tiene baja calidad de vida, se involucran sentimientos de temor debido a la dependencia de la máquina, limitaciones en las actividades de la vida diaria, el cambio que tiene el cuerpo y lo que han conocido con familiares o personas cercanas a ellos. Ninguno de los informantes mencionó sentir confianza al iniciar el tratamiento o contar con experiencias donde la diálisis fuese un tratamiento con el que puedan tener calidad de vida:
"Yo le tengo pánico, porque como ya le dije, tuve un hermano que le hicieron diálisis mucho tiempo, tengo un sobrino que también estuvo con diálisis [... ] si algo en la vida le tengo yo pánico es a eso de la diálisis, el solo nombre me produce a mí susto" [entrevista 2, M-66 años].
"Virgen santísima, de eso no quisiera ni hablar, porque en mi familia hay bastante, hay buenos muchachos, jóvenes, tengo muchachos de 40 años, muy jóvenes en este problema de la diálisis. Y bendiciones señor, todavía no hemos llegado allá, pero me cuentan la experiencia de ellos que es muy dura, muy aburridora, muy sacrificante el problema de la diálisis" [entrevista 1, H-66 años].
"El mayor temor es tener que acudir a la diálisis y el deterioro físico que eso produce, porque la masa muscular va desapareciendo y no, no, es terrible, para mí es terrible. Yo lo vi de cerca por mi cuñado que fue trasplantado del riñón aquí en Pablo Tobón y mañana tiene un año de fallecido. Yo acompañé a mi esposa a llevarlo a que lo dializaran, lo traía, las depresiones tan horribles que le daban. Le di mucho ánimo todas las veces que pude, pero fue muy triste, muy triste terminar así. Yo si pudiera escoger el final, preferiría como un infarto, de verdad, porque eso es muy feo, muy feo y es muy ajeno" [entrevista 3, H-69 años, litigante]. "Algunas personas carecen de recursos económicos, entonces el traslado hacia el hospital, hacer la diálisis, pues eso implica gastos, implica muchas cosas que cambian la vida de las familias" [entrevista 2, M-66 años].
Existe información general sobre la diálisis, esta es básica y usualmente relacionada a la muerte de algún conocido. Incluso, se observa un cálculo del tiempo promedio que una persona puede permanecer en ese tratamiento.
"Pero la diálisis es que se introducen, o sea, la parte de la función que hace el riñón, lo hacen a través de una máquina, y eso se debe hacer creo que una vez al día o tres veces al día, depende de la condición de la persona" [entrevista 7, H-62 años]. "La diálisis tengo entendido que es una limpieza de la sangre, sacarle la sangre, filtrarla y volverla a introducir conectado a una máquina durante dos, tres horas y por un cuñado que falleció. Sé que tarde que temprano, más temprano que tarde, el cuerpo se va deteriorando de tal manera que se produce el deceso. Sé que más de cinco años no es posible, yo tengo 69 años cumplidos y yo quiero vivir más de los cinco años" [entrevista 3, H-69 años, litigante].
Del desconocimiento del tratamiento al autocuidado
Los informantes indicaron cambios en su estilo de vida, orientado desde el desconocimiento al autocuidado. Principalmente en la actividad física, el seguimiento del tratamiento farmacológico y nutricional, y acudir de manera regular a las consultas con médicos especialistas.
Inicialmente, se observa desconocimiento de los medicamentos, se les llama "la inyección" o la "pastillita". Se conoce de manera general su función, durante las entrevistas no mencionaron dosis, interacciones medicamentosas, reacciones adversas, etc., sin embargo, hubo personas que mencionaron con gran familiaridad los nombres de los medicamentos.
"Cuando yo estuve hospitalizada también me aplicaban la. . . se me olvida el nombre, en su momento que lo inyectan en las agujitas en el estómago" [entrevista 2, M-66 años].
"Y tengo otra insulina que no me acuerdo el nombre y no lo tengo aquí. Es una que me aplico cada ocho días" [entrevista 1, H-66 años].
"Él me despacha un medicamento que me cubre un mes, cada ocho días una inyeccioncita, ¿cierto? Él viene en una sola, una sola jeringuita, tienen los cinco y es para el mes" [entrevista 4, H-72 años].
"No le estaban como una, como una, pero ya no más, ya no, pero, o sea, era una chiquitica, no me acuerdo el nombre, es que no la tengo ahorita" [entrevista 7, H-87 años].
Cuando las personas tienen,
"Es que me está fallando la vista [menciona otros medicamentos] Bueno, ahí me disculpa la lectura" [entrevista 1, H-66 años].
Comprender que es un proceso, la adaptación a los nuevos cambios y el estilo de vida requiere de comprensión con cada etapa. Algunas personas lo expresan como un cuidado que en ocasiones hay recaídas.
"Hay veces que se pasa de los límites y otras veces, yo me cuido mucho, sinceramente. El dulce no lo pruebo, la sal tampoco. Pues en ese sentido yo me cuido mucho" [entrevista 4, H-72 años].
El interés por la actividad física se expresa
"Yo camino, camino siempre una horita, pero lo que pasa es que muchas veces estoy como asfixiado. Como yo sufro de asma, entonces estoy como avisado y no puedo caminar. Casi siempre que doy una vuelta por ahí para hacerle calentura a los huesos y ya" [entrevista 4, H-72 años].
"Yo seguía haciendo ejercicio, más que todo pues como en la piscina, hago hidroterapia, hago rumba aeróbica, esa parte sí me cambió, porque pues yo compartía mucho con mi esposo respecto a las caminadas y hacer otras cosas pues como ir de paseo, ir a pasear mucho" [entrevista 2, M-66 años].
"Como terapia, personalmente la hago, son los ejercicios, la caminata, los ejercicios de las máquinas, eso. Pero eso ya es cuestión personal mía" [entrevista 1, H-66 años].
Los medicamentos: su percepción, importancia y escasez
La percepción sobre el consumo de los medicamentos es una categoría importante. Algunas de las personas expresan preocupación por el número de medicamentos que consumen al día. La polifarmacia es frecuente en las personas, se observa el anhelo por dejar los medicamentos o reducir algunos y existe un imaginario de que los medicamentos son un elemento que daña los riñones, incluso cuando son administrados ante la enfermedad renal.
"Quisiera como reducir los mismos medicamentos, porque sé que esa ingesta de tantos medicamentos no es buena para el riñón. Finalmente, todo se va para allá, para el riñón [... ] Yo le sugería al doctor ayer que si me quitaba una [pastilla] y me dijo no, no, dentro de tres meses que te vea, te quito quizás si sigues así la trayectoria, pero la porcida [no entendible el nombre del medicamento] no, porque le hace bien al riñón" [entrevista 3, H-69 años, litigante].
"Claro, los medicamentos que uno les da, como ahí es donde le genera una angustia los medicamentos" [entrevista 5, M-51 años, trasplantada].
Algunos informantes clasifican a los medicamentos según el nivel de importancia que le atribuyen, algunos se clasifican como indispensables y son los que compran por su cuenta, mientras que los otros medicamentos esperan a que sean surtidos por sus instituciones y esos no los consumen cuando no los provee la institución, o bien, no los consumen por los efectos secundarios. Algunos de ellos reconocen la importancia de continuar con el tratamiento farmacológico e incluso, lo pagan directamente de su bolsillo.
"Yo soy de la prepagada hace 25 años y siempre he tenido la EPS de [..], pero a veces me mandan unos medicamentos por la prepagada y la que tramita eso es la EPS y a través de [...], que es el dispensario de allá de Sincelejo, pero ahí simplemente dice no. Tengo estos medicamentos, no los tengo, y los más importantes los compro" [entrevista 3, H-69 años, litigante].
"Si a mí no me dan la medicina por autorización, el problema es mío y lo tengo que subsanar. La compro, ahorita por lo menos la insulina no la hay. Las que me autorizaron los médicos no me entregaron porque no hay, hay otra insulina que me aplico cada ocho días, no la hay, está suspendida. Entonces ahí llega uno el momento en que se me acabó la medicina, voy a reclamarla y si no me la entregan, pues el problema es comprarla, pero de todas maneras hay que hacerlo" [entrevista 1, H-66 años].
"Sí, y me dieron una, pero yo no me la he podido tomar porque me la tomé como dos veces y me da mucho sueño y como yo madrugo a las 3:00 a. m. a trabajar, entonces yo casi no soy capaz de levantarme, me tocó dejarla de tomar, ¿cómo es que se llama? ¿Atorvastatina? Si, esa me tocaba tomarme a las 7:00 p. m." [entrevista 6, H-66 años].
La escasez de medicamentos fue un tema recurrente en las entrevistas. Todos los informantes presentaron preocupación por la falta de medicamentos en las diferentes instituciones. Algunos de ellos, se mantienen a la espera del surtimiento e insisten en que la institución se los provea interrumpiendo su tratamiento entre cada visita a la farmacia que puede ser de ocho a quince días. Otros informantes mencionaron que abandonan el tratamiento hasta por tres meses, hasta que su institución les provee del medicamento.
"Lo que pasa es que en la farmacia le dicen a uno "No lo hay, venga de aquí a ocho días y va uno y nada" [entrevista 4, H-72 años]
"Pues en el sentido de los medicamentos, pues sí, a veces que no, que no hay este medicamento, que venga dentro de 15 días y pues uno pues como está trabajando a uno se le dificultan en ese sentido las cosas. Yo vivo aquí en Piedecuesta, Santander" [entrevista 6, H-87 años]
"Yo, tres meses sin medicamentos" [entrevista 4, H-72 años].
La percepción que tienen sobre ciertos medicamentos es que son "caros" y eso hace que no estén disponibles, para ellos es la principal razón, por lo que se encarecen con mayor frecuencia en las instituciones donde se atienden.
"Esa inyección que me mandan cada mes debe ser muy cara, entonces eso se lo demoran a uno. Hacía tres meses no me llegaba esas inyecciones. Ocho días que me fui a la farmacia y aquí tiene un pendiente, ahí mismo me lo entregaron apenas. Y el médico me dijo eso, no le puede faltar a usted y se tardan tres meses para mandarme medicamentos, imagínese" [entrevista 4, H-72 años].
Otras personas perciben las limitaciones de las instituciones donde el médico tiene una limitada capacidad de acción para recetar ciertos medicamentos, entonces ellos solicitan el medicamento que mejor considere el médico.
"Yo le dije, doctor, ¿sabe qué? Hágame un favor, formúleme lo máximo que yo la compro. Si el seguro le prohíbe a usted formularme cierta medicina por el costo, no, no, no me entretenga dándome un calmante. Entonces dijo, me dijo el doctor, me dijo fírmeme aquí que usted se hace responsable de su medicina, porque a mí el seguro no me autoriza esta medicina por los costos. Listo. Pero eso era la EPS, entonces eso no me ha sucedido con la prepagada [...] yo la compro, tengo capacidades de comprarla y es para mí" [entrevista 1, H-66 años].
En las narrativas se observa el temor a algunos medicamentos, entre ellos el temor a la insulina, cuando a esta persona se le pregunta si ha tenido que aplicarse insulina responde de esta manera:
"No, no, gracias a Dios no" [entrevista 6, H-66 años].
"Ahora he perdido incluso hasta la vista ya. Yo he tratado de preguntar si es que esas pastillas me pueden causar malestar en ese sentido. Ya estoy perdiendo la visualidad, ya a dos metros, ya no veo" [entrevista 7, H-87 años].
La relación médico-persona y sus diferencias en la calidad de atención médica
Los informantes mencionaron que la relación que se crea entre el médico y la persona es clave para que la persona pueda comprender el diagnóstico, la relevancia de la enfermedad y seguir el o los tratamientos. Algunas personas recuerdan momentos donde la manera en que se dirige el médico a ellos es clara y permite tomar acciones, no solo en su tratamiento, sino en los cambios que requiere hacer en su estilo de vida.
"La visita del nefrólogo fue definitiva, me habló con toda la claridad y eso es lo que uno como persona espera. Y eso me agradó, me gustó porque fue quien me abrió los ojos por primera vez" [entrevista 3, H-69 años, litigante].
Por otro lado, resaltan la calidad de atención médica cuando se brinda con calidez. El trato humano es un valor agregado, más allá de la formación académica. Cuando están presentes los informantes, estos expresan satisfacción y reconocen el impacto de las palabras o frases que alientan. Además, comparan el trato que tienen hacia otras personas.
"El doctor es excelente, muy bueno, bueno, vamos. ¿Y por qué? Porque a mí me trató y me fue bien. Entonces eso generaría como otra imagen de fama, otra imagen de profesionalismo" [entrevista 1, H-66 años].
"Yo creo que a uno lo alienta más un buen consejo a tiempo, si usted lo recibe. Si yo lo recibo y hago caso, que cualquier otra cosa que de pronto alguien se queja 'y es que yo fui donde el doctor y se puso bravo porque no he bajado el volumen sanguíneo, no he bajado el tema del azúcar'. [... ] Conmigo no ha sucedido porque yo iba con un azúcar de 130, volví en el azúcar de 110, 100 y volví al otro examen y de pronto se me subió otra vez a 130, 140. Y no, pues el doctor que me dijo pues cuídese de este alimento, cuídese esto, tómese la medicina a tiempo, a mí no me han regañado" [entrevista 1, H-66 años].
Conforme sienten que mejoran o controlan su enfermedad, las consultas se pueden prolongar, esto es importante cuando la persona lo reconoce como parte del proceso. Porque hay personas que pueden percibir la distancia entre las consultas como desatención o falta de seguimiento, lo que les genera desesperanza.
"Para el control de la diabetes lo tenía cada mes, yo estuve un año cada mes por el control de la nefropatía y la diabetes al mismo tiempo, porque igual pues le mandan a uno todos los exámenes y el nefrólogo le revisa los resultados de todos. Ahorita me la dieron para cada tres meses, porque ha mejorado muchísimo cada tres meses y estoy hablando pues del nefrólogo" [entrevista 2, M-66 años].
"Estar más frecuente con ellos y eso es como imposible, porque a mí el que me trata es el doctor, el nefrólogo. ¿Y esa cita por ahí cada cuatro meses? Eso no, pues uno pierde la esperanza del tratamiento renal de los riñones" [entrevista 4, H-XX años].
La relación médico-persona es clave para lograr el compromiso y la confianza con el tratamiento, sin embargo, se observan personas que desconfían del médico o del sistema de salud por las limitaciones que pueden tener por su manera de comunicarse, formación o la institución a la que pertenecen. En las entrevistas, se pueden ver diferencias en la atención cuando el médico pertenece a la EPS, prepagada o en la experiencia al tener contacto con las farmacias que dispensan los medicamentos.
"En ese tiempo que estaba así, ya cambié como de EPS y me fui como con los médicos tratantes, como más especializados. Entonces ya ellos me trataban, sí me hablaban mejor de la enfermedad, de que hiciera el ejercicio, porque siempre el ejercicio, cuidarse con ejercicio y la comida, no comer dulces, muchas harinas" [entrevista 5, M-51 años].
"Había un doctor, me decía que no me podían dar insulina, porque la insulina es lo más malo para el cuerpo. Entonces sí me decía, es el doctor. Y yo ya pesaba por ahí como 30 kg y el doctor todavía no, que insulina no, porque la insulina era mala para el cuerpo. Ya me cambié como de la EPS y ya en [...], me llevan con un endocrino muy bueno y él ya me trató bien, ya me puso la insulina y ya volví otra vez a un poquito de vida" [entrevista 5, M-51 años, trasplantada].
Las estrategias que utilizan los médicos y la manera en que se dirigen a las personas cuando brindan el diagnóstico es fundamental. La respuesta ante algo desconocido es el miedo y esto puede alterar la interpretación que se le da a la información. Algunos informantes experimentan las indicaciones médicas desde una perspectiva restrictiva a prospectiva y las personas observan que, al momento de recibir las indicaciones médicas, estas pueden ser limitativas, donde se enfatiza en lo que no debe hacer; estas indicaciones son muy generales y no las personalizan de acuerdo con la condición, recursos y preferencias de la persona.
"El problema de mi enfermedad, me lo agravan por decir algo, que me digan. No puede ir a correr, no, déjeme correr. No puede montar cicla, no, yo voy a montar ciclista, que no lo puedo hacer en un exceso como lo hacía en ciertos años, pero hoy sí lo puede. Lo puedo hacer de otra manera diferente, pero puedo hacer actividades. De pronto lo acaban de enfermar a uno, y se lo he dicho a más de uno, no enfermen la persona, no le aumenten la enfermedad a la persona diciéndole que no lo puede hacer, sino hay que hacerlo moderadamente" [entrevista 1, H-66 años]. "A mí me decían diabetes, no, usted ya, me dan pocos días de vida. Entonces como más, más coherente que le digan a uno de qué se trata la enfermedad, cómo se debe tratar, porque yo daba con unos médicos que ay no, lo asustaban a uno, era así, "Usted va a tener cientos días de vida" [entrevista 5, M-51 años, trasplantada].
Cuando la persona sigue el tratamiento y puede experimentar mejoría a través de sus resultados de laboratorio o aumento de bienestar confianza con el sistema de salud. El equipo médico puede ser considerado como una fuente de motivación y confianza. Existen frases que alientan a la persona a seguir con su tratamiento y desarrollar esperanza.
"Ayer en la cita de control [El doctor] me felicitó, me dijo que iba muy bien y bueno, mi intención es seguir mejorando" [entrevista 3, H-69 años, litigante]. "He contado con un equipo de médicos bastante acertados, bastante calificados en el control médico que he pasado, y yo he puesto de mi parte el cuidado y el consumo de la medicina tal y conforme me lo han ordenado. Entonces eso hace a que también sea sobrellevadero, digamos, la prolongación de uno de los temas más que tengo entendido yo, que son los riñones" [entrevista 1, H-66 años].
Las barreras geográficas y su impacto en la salud
La barrera geográfica es un impedimento para algunas personas, porque se tienen que trasladar desde sus hogares a las instituciones de salud a recibir la atención. Esta barrera puede interrumpir el tratamiento farmacológico por la falta de disponibilidad del medicamento el día que acuden a su centro de atención, mientras que las consultas médicas pueden ser detonantes para reestructurar su agenda. Quienes tienen la facilidad de programar sus consultas con mayor libertad pueden dedicar una semana entera para las citas con los especialistas.
"Si yo venía, me dan fórmulas para tres meses, cada tres meses prolongamos, agen-damos las citas y en una sola semana agendo con la internista, con el cardiólogo, con una diabetóloga. [... ] ¿Entonces qué hago yo? Como vivo en Facatátiva, yo programo esas citas para una sola semana. Sí, una semana. Entonces el lunes voy con uno, el martes voy con el otro, el miércoles voy con el otro, y así, y hasta los tres meses, excepto a que en el transcurso de los tres meses se me presente alguna irregularidad de salud" [entrevista 1, H-66 años].
Asimismo, los informantes reconocen las desigualdades en el acceso a recursos y tratamientos dialíticos, saben que, en las zonas rurales, las oportunidades son menores que en las zonas urbanas.
"No veo que haya pues como mucha tecnología respecto al tratamiento de esta enfermedad, porque todavía hay personas, sobre todo en la parte rural o en la parte de los pueblos, que tienen que trasladarse a que les hagan sus diálisis a hospitales con muchas dificultades, porque pues el transporte" [entrevista 2, M-66 años].
La familia
Los informantes expresan la necesidad de estar en contacto con su familia, pero en ocasiones perciben ser una carga.
"No, pues bien, porque ellos siempre me han apoyado, me han cuidado, me cuidan mucho, ellos me cuidan están pendientes, cualquier cosita, ellos todos, mi esposo, mi hija, mi mamá, de pronto han sentido cuando a veces uno se pone como delica-dito, o sea, sentido como con angustia, pero no, gracias a Dios que me hicieron el trasplante y no he estado mal" [entrevista 5, M-51 años].
"Ellos han estado ahí como apoyando, pero yo imagino que estarán como cansados de verme a mí tan, pues acostumbrado a verme tan saludable, entre comillas, tan activo profesionalmente y verme ahora un poco más apagado, no debe ser tan agradable" [entrevista 3, H-69 años, litigante].
"Creo que debe estar como aburrido con esta situación, pienso eso, no lo sé, no quisiera como estorbar, no quisiera como incomodar y trato de valerme por mí mismo todo lo que puedo" [entrevista 3, H-69 años, litigante].
Los roles familiares pueden cambiar a partir del diagnóstico o tratamiento requerido. Se observa que hay restricciones impuestas por parte de los familiares, los roles se alteran y la dinámica familiar entra en una fase de adaptación. En ocasiones, estos sentimientos de restricción son una fuente de incomprensión y frustración entre la persona y los cuidadores.
"Yo era bastante inquieto en actividades, lo primero, mi hijo, mi señora, no me dejan hacer actividades forzosas, ni peligrosas ni nada [... ] como ese que tú eres activo y su actividad baja un poco, ha venido bajando por uno ya, porque por la enfermedad, otro por los cuidados de la familia" [entrevista 1, H-66 años].
Por otra parte, resalta la desigualdad entre la atención que se espera y la que se recibe. Algunos argumentos que la persona reconoce son la diferencia de edades, el conocimiento sobre la enfermedad, los estilos de vida, etc. Cuando ocurre esta falta de involucramiento por parte de los familiares o cuidadores, algunas personas desarrollan comportamientos de autocuidado.
"A veces mi señora, por ejemplo, no está pendiente de mi cena y mis cosas, pero ella es mucho más joven que yo, 15,16 años menor que yo y yo creo que tiene otras necesidades también y bueno, también se cansará, pero yo me la proporciono y sigo pensando en mí en este momento" [Entrevista 3, H-69 años, litigante].
La salud mental
La salud mental de las personas es un elemento que sobresale al manifestar afectación del estado de ánimo, expresan sentimientos de tristeza que pueden ser episodios depresivos, cambios en los hábitos de alimentación, de sueño y en las relaciones familiares y sociales.
"Yo soy una persona tranquila, a raíz de todo lo que me dio pues yo soy depresiva, pero no, no se me había pues como despertado tanto la enfermedad, pero después de eso sí he tratado de manejarla con tranquilidad, seguir las recomendaciones que me han dado respecto a la ingesta pues de dulces, de sal, bueno, soy juicioso con la alimentación, trato de serlo y mi vida no es que haya cambiado pues como radicalmente, ¿no? Trato de seguir la vida normal con algunos cuidados, pero hago ejercicio, no ha sido mucho pues como el impacto negativo" [entrevista 2, M-66 años].
"A veces me siento siempre como muy desanimado, no sé por qué, debe ser por esos problemas (renales)" [entrevista 4, H-72 años].
Los informantes muestran una experiencia de culpa o arrepentimiento por no haber tomado medidas preventivas en años previos. Esta experiencia se aprecia como una aceptación de las consecuencias de esos descuidos, aunque con cierto descontento y resignación.
"No, los consejos que me dan los profesionales no estamos dispuestos a aceptarlos, porque de todas maneras esa es la factura que nos da la vida cuando no nos hemos cuidado a tiempo. Yo sí reconozco que, en mis años, en mi época, en mi juventud, no, no me cuide y es la factura que me está llegando hoy en día. Hoy tengo que aceptarlo" [entrevista 1, H-66 años].
"La trabajadora social nos guiaba a qué hacer, darnos como más prioridad a las personas trasplantadas, entonces ya el cuerpo nos empieza a hacer elrechazo. Entonces eso lo que le da a uno, como más angustias. Entonces está como más pendiente de eso, de que nos contacten" [entrevista 5, M-51 años, trasplantada].
Algunos de los informantes llevan a cabo actividades que promueven su resiliencia y contrarrestan los periodos de depresión. La práctica de actividad física ha sido beneficiosa para el bienestar físico y mental.
"Bien, gracias a ellos, porque yo me voy para mi gimnasio allá, porque nos dice que nos da depresión, pero gracias a mí no, no me da, una vez eso es lo que cuando trasplantar, que cuando uno lo trasplantan le va a dar uno depresión, ganas de llorar, bueno así, pero a mí no, nada, bien, gracias a Dios yo no me estoy en la casa encerrada, no, yo me salgo para mi gimnasio allá, uno se distrae y es así, no me ha afectado, gracias a Dios, no" [entrevista 5, M-51 años].
En las narrativas se muestra miedo, angustia y ansiedad tras la indicación de iniciar diálisis. Esta percepción negativa del tratamiento se vincula con los cambios que puede tener en su vida. Algunas personas están preocupadas por la posibilidad de la modificación física que puede tener su cuerpo, por ejemplo, ante la pérdida de masa muscular.
"Que llegue hasta un punto de diálisis, esa es mi preocupación y muy grande" [entrevista 2, M-66 años].
"Yo sé que la diálisis incluso ahorita, pues la hacen más, más llevadera la vida a los, a los diabéticos con el aparato este que le permite conectarse en la casa toda la noche, tratar de hacer ciudad normal, pero a mí me parece, pues no sé, ni me gusta hablar de eso porque eso sí me da pánico, la diálisis me da mucho miedo" [entrevista 2, M-66 años].
Sugerencias
Diseño e implementación de espacios de educación con las personas. Se pueden apreciar las limitaciones en la atención médica en cuanto a la duración de las consultas médicas y la falta de acceso a educación a través de talleres educativos sobre su salud. Esto contribuye a la falta de conocimientos sobre el diagnóstico y tratamiento, adherencia al tratamiento y la persistencia de estilos de vida poco saludables.
"De pronto a los controles de hipertensos y ahí le hablan también sobre la diabetes, los cuidados que debe tener, entonces uno sigue como las indicaciones, pero [hay] mucha gente que no tiene la oportunidad de ir a esas capacitaciones o asistir a los talleres donde les hablan de la enfermedad, pues siguen cometiendo los mismos errores, porque empezando porque en la EPS le dan un médico 20 minutos, para que atienden en 20 minutos no alcanza, escasamente a tomarle signos vitales, a darle su medicamento, pero no alcanza como a darle una charla a conciencia de lo que se debe hacer, lo que debe cuidarse, porque mucha gente sigue siendo adicta a la gaseosa, son adictos a la Coca Cola, siguen tomando gaseosa, bebidas azucaradas, los sobres estos que venden ya con mucha azúcar que me gusta a mí, los sellos que le están colocando ahorita" [entrevista 2, M-66 años].
Educación en salud. En los últimos años, la alimentación ha cambiado considerablemente y el conocimiento sobre las medidas que deben considerarse al momento de consumir los alimentos cada vez son más especializada. Por ejemplo, el uso del glucómetro, la lectura de las etiquetas alimentarias y la presencia de los sellos de advertencia permite a los informantes cambiar su comportamiento y tomar decisiones más saludables.
"Hay que hacer una intervención fuerte respecto a que la gente mire los sellos de la alimentación, de lo que se van a consumir, porque pues yo no sé, yo aprendí eso, yo miro si tiene sellos y yo pues no consumo lo que tenga tres sellos, entonces yo sí creo que lo que suelta es mucha cultura doctor" [entrevista 2, M-66 años]. "Doctor, por ejemplo, mi mamá tiene glucómetro, pero no lo sabe manejar, tiene que buscar una enfermera para que venga y le tome la muestra. Entonces ahí yo les diría, primero enseñarle a la gente la importancia de tener un glucómetro en la casa. Segundo, darle una buena capacitación para que aprendan a manejarlo, aprendan a manejar el glucómetro y, asimismo, saber en qué momentos tienen que acudir a urgencias antes de que les dé un coma diabético. Sí, porque yo veo la necesidad de eso, algunas EPS lo dan, pero que ponerles tutela y todo eso, pero yo pienso que debería ser un producto esencial, así como darle el medicamento para la para la diabetes, que les den el glucómetro a las personas para que estén controlando su azúcar" [entrevista 2, M-66 años].
Promoción de la salud. Los informantes reconocen el desafío que vivieron ante los contextos laborales. Esta falta de cuidado personal y consideran que no fue intencional, sino que fueron los resultados de una vida laboral de gran exigencia, donde no podían comer o descansar adecuadamente. La actitud que toman es de resignación y adopción de medidas que minimicen las consecuencias.
"El ejercicio también juega un papel importante. Yo era juez y después litigante, y tenía una vida muy sedentaria, muy enfrente a un escritorio, frente al computador, entonces ahora ya comencé a caminar, a montar la bicicleta estática y eso es lo que siento que ha mejorado todo este conjunto de medidas, tanto la dieta, los medicamentos, el ejercicio y el control" [entrevista 3, H-69 años, litigante]. "Muchas veces no sé, no, no fue un descuido de mala fe, sino un descuido muchas veces laboral, que uno en lo laboral no queda tiempo de comer a tiempo, no queda tiempo de descansar, no queda tiempo de cuidarse. Entonces eso, lo mío fue laboral, el descuido mío fue laboral y ese laboral es la factura que estoy recibiendo hoy. Entonces tengo que aceptarla y listo" [entrevista 1, H-66 años].
Diagnóstico oportuno. Algunos informantes indicaron sobre el momento del diagnóstico, ya sea de DM o enfermedad renal diabética, este puede ser casual por una revisión de rutina o por una necesidad de atención médica diferente.
"A finales del año pasado, en septiembre más o menos, en un examen rutinario, la creatinina me salió alta en 2,59 y contacté una cita con el doctor en Medellín" [entrevista 3, H-69 años, litigante].
"Pues es que a mí se me inflamó la médula, entonces debido a eso fue que se supo que yo tenía azúcar, o sea, la diabetes" [entrevista 6, H-87 años].
"Yo siempre he pensado que no lo digo por mí, pero siempre he pensado que deberían incentivarse más la parte preventiva de las enfermedades. En Colombia hace mucha falta la prevención de enfermedades, porque, por ejemplo, me gusta cuando prohibieron, subieron los impuestos de las bebidas azucaradas, nosotros tenemos una cultura de consumir demasiado dulce, si hubiera campañas más educativas respecto a la enfermedad, yo creo que se evitaría pues muchos riesgos de contraer la enfermedad" [entrevista 2, M-66 años].
Eficiencia y acceso. Los informantes perciben desigualdades en salud por la atención según la institución donde se atienden. La crítica respecto a la eficiencia de cada institución de salud es de acuerdo con la experiencia del entrevistado, los recursos a los que puede acceder y lo que ha vivido en su entorno familia.
"Yo afortunadamente me siento afortunado porque tengo una prepagada, pero no voy a hablar por (...), hablo por los compañeros de trabajo que solo tienen la EPS. Doctor, eso es, eso es impresionante, pues las citas tan tarde que deberían mejorar, mejorar la atención para estas personas renales, porque yo he visto que se demoran mucho en las citas, no los atienden como debería ser, la atención hospitalaria es mala y lo digo por experiencia, pues de mi familia lo que ha pasado" [entrevista 2, M-66 años].
"Yo tengo prepagada, me atiende el equipo médico de la [Clínica] consecutivamente, cada tres meses. Tengo bastantes controles con bastantes médicos, tanto el de cardio, como del azúcar, como de otros, otros temas de la internista, muy querida, está muy pendiente de mis medicamentos" [entrevista 1, H-66 años].
Inversión en salud. Inversión en los hospitales para fortalecer la atención nefrológica. Los informantes perciben escasez de especialistas, limitaciones en su formación y falta de responsabilidad por parte de las autoridades sanitarias para brindar capacitación al equipo médico. Lo anterior afecta negativamente en el acceso a tratamientos especializados y en la calidad de la atención.
"La entidad o al gobierno que esté, que sea el encargado de este aspecto, me parece que hay muy poquitos especialistas, porque los médicos tienen muy pocas oportunidades para especializarse" [entrevista 2, M-66 años].
"Yo creo que sí debería implementarse más y colocar en algunos pueblos hospitales de segundo nivel con aparatos pues especializados, vea, yo soy de un pueblo que llama Río Sucio, Caldas, es un hospital de segundo nivel, pero no tiene el aparato este para la diálisis, o sea, una persona de Río Supía o alrededor tiene que trasladarse hasta Manizales para su tratamiento, entonces pienso que si falta más inversión para los hospitales" [entrevista 2, M-66 años].