Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Acta Neurológica Colombiana
Print version ISSN 0120-8748
Acta Neurol Colomb. vol.26 no.4 Bogotá Oct./Dec. 2010
Síndrome de encefalopatía posterior reversible (PRES) durante la gestación
Posterior reversible encephalopathy syndrome (PRES) during pregnancy
Malena C Grillo-Ardila, Médico Especialista en Neurología Clínica, Universidad Nacional de Colombia. Correo electrónico: cfgrilloa@unal.edu.co. Mercy Yolima Martínez-Velásquez,
Médico Especialista en Obstetricia y Ginecología, Universidad Nacional de Colombia. Carlos Fernando Grillo-Ardila, Médico Especialista en
Obstetricia y Ginecología, Maestrante en Epidemiología Clínica, Universidad Nacional de Colombia.
Recibido: 12/09/10. Revisado: 17/09/10. Aceptado: 1/12/10.
RESUMEN
El síndrome de encefalopatía reversible puede presentarse durante la gestación, está ligado a diversos factores de riesgo. Revisar la evidencia disponible para el diagnóstico, el tratamiento y el pronóstico de la encefalopatía posterior reversible durante la gestación. Se realizó una búsqueda electrónica en términos de diagnóstico, tratamiento y pronóstico del síndrome de encefalopatía posterior reversible durante la gestación. Se seleccionó como recurso de evidencia a los medios electrónicos. Dos de los autores realizaron una evaluación crítica de los artículos encontrados y seleccionaron la literatura relevante. No se encontró ningún tipo de estudio analítico. Unicamente se hallaron reportes de caso y series de casos lo que no permite establecer recomendaciones sólidas basadas en evidencia. Poco se conoce acerca del síndrome de encefalopatía posterior y su comportamiento en la gestación; es necesario acumular mayor evidencia con respecto a esta entidad.
PALABRAS CLAVES. Gestación, Diagnóstico, Pronóstico.
SUMMARY
Posterior reversible encephalopathy syndrome constitutes a clinical and radiologically transitory disease; one is lie to a number of risk factors where the endothelial injury and compromise in cerebral perfusion are the common denominator. To review evidence available of diagnosis and treatment of posterior reversible encephalopathy syndrome during pregnancy. We carried out an electronic search in order to find the best evidence available in terms of diagnosis, treatment and prognosis of reversible encephalopathy syndrome during pregnancy. For such aim, the electronic means were selected as resource of evidence. Two of the authors performed a critical evaluation of found articles and selected the literature. No analytical studies were found. Only case reports or series of cases were documented, these results do not allow establishing recommendations. There is no enough information regard to Posterior Reversible Encephalopathy Syndrome and its behavior during pregnancy. It is mandatory to accumulate information that allow us to comprehend and establishing evidence about this entity.
KEY WORDS. Pregnancy, Diagnosis, Prognosis.
INTRODUCCIÓN
El síndrome de encefalopatía posterior reversible constituye una entidad clínica y radiológicamente transitoria; con múltiples factores de riesgo en el cual la lesión endotelial y el compromiso en la perfusión cerebral son el común denominador.
La hipertensión arterial y la disfunción neurológica son los signos distintivos del síndrome. La cefalea es el síntoma más común y se asocia con frecuencia a la alteración del estado mental. Su diagnóstico es clínico y se corrobora al documentar durante el seguimiento la resolución en los signos y síntomas junto con la desaparición de los hallazgos radiológicos. Su frecuencia es baja, su etiología multifactorial y su tratamiento agradecido (1-5).
METODOLOGIA
Se realizó búsqueda electrónica para encontrar evidencia disponible en términos de diagnóstico, tratamiento y pronóstico del síndrome de encefalopatía posterior reversible durante la gestación. Para tal fin, se seleccionaron como recursos de evidencia a los medios electrónicos y se utilizaron las siguientes bases de datos: MEDLINE (PubMed, Ovid), SciELO y LILACS. Se utilizaron los operadores Booleanos AND - OR, no se implementó el uso de filtros ni tampoco el de truncadores. Se limitó la búsqueda con sexo: femenino, especie: humanos, Idiomas: Español e Inglés. Fecha de actualización de la búsqueda 28 de Febrero de 2010.
Se utilizaron los siguientes términos de búsqueda Mesh: Posterior Leukoencephalopathy Syndrome, Brain Diseases, Intracranial Arterial Diseases, Vascular Headaches, Headache Disorders Secondary, Hypoxia-Ischemia Brain, Hypertensive Encephalopathy, Hypertension Malignant, Hypertension, Hypertension Pregnancy-Induced, Pregnancy Complications Cardiovascular, Cardiovascular Diseases, Vascular Diseases, Pregnancy, Pregnancy Trimester Third, Pregnancy Trimester Second, Pregnancy Trimester First, Pregnancy High-Risk, Pregnancy Outcome, Pre-Eclampsia, Eclampsia, HELLP Syndrome, Prognosis, Pregnancy Outcome, Disease- Free Survival, Treatment Outcome, Treatment Failure, Diagnosis, Laboratory Techniques and Procedures, Treatment Outcome, Prognosis, Risk.
Términos relacionados y textos libres: Hypertensive Encephalopathy, Cerebrovascular Disorders, Intracranial Arterial Diseases, Hypertensive Encephalopathy, Pregnancy Complications, Hypertension Pregnancy-Induced, Pregnancy Trimesters.
Dos de los autores independientemente evaluaron los títulos y los resúmenes de la búsqueda para reducir la posibilidad de que reportes relevantes fueran descartados. Durante la evaluación de la relevancia, se enmascaró el título de publicación, los autores y la institución. La selección final de los estudios a incluir en la revisión fue tomada de forma independiente por ambos autores y los desacuerdos fueron resueltos por discusión o en caso de ser necesario se consultó a un tercer autor.
La revisión se basa entonces en 174 artículos descriptivos relacionados con el diagnóstico, el tratamiento y el pronóstico de la encefalopatía posterior reversible durante la gestación. No existieron criterios de exclusión.
RESULTADOS
No se encontró ningún tipo de estudio analítico. Solo se documentó la existencia de estudios descriptivos del tipo reporte de caso o series de casos lo que limita la calidad de la evidencia disponible. Se realizó
una revisión narrativa con los artículos encontrados.
DEFINICIÓN
El síndrome de encefalopatía posterior reversible (PRES) (1,2), fue descrito por primera vez en 1996 por Hinchey et al (3-5). Pese a que esta encefalopatía aguda afecta principalmente la sustancia blanca
parietoccipital (características que dieron origen a su nombre: leuco encefalopatía posterior reversible), hallazgos posteriores demostraron el compromiso de la sustancia gris cortical y subcortical, lo que condujo a catalogarla como una encefalopatía (6,7), abandonando el prefijo leuco (8).
ETIOLOGÍA
El síndrome de encefalopatía posterior reversible está relacionado con un sin número de factores de riesgo en donde la lesión endotelial (9,10) y el compromiso en la perfusión cerebral son el común denominador5. Durante la gestación y el puerperio, la pre-eclampsia y el síndrome de HELLP (H: Hemolytic anemia, EL: Elevated Liver, LP: Low Platelet) son los principales desencadenantes de esta encefalopatía (11-14); con menor frecuencia se ha reportado su asociación a entidades que pueden coincidir o anteceder al embarazo, como es el caso del síndrome hemolítico urémico, la insuficiencia renal crónica, la hipercalcemia (1), el lupus eritematoso sistémico, la púrpura trombocitopénica, la neuroinfección (15), la sepsis severa, la quimioterapia (16), la intoxicación alcohólica (17), la porfiria intermitente aguda9 y la punción lumbar inadvertida de la duramadre durante la analgesia obstétrica (10,18). Curiosamente, las pacientes con hipertensión arterial crónica no son proclives a padecer de esta entidad en virtud de los cambios adaptativos desarrollados (16).
EPIDEMIOLOGÍA
El PRES constituye una entidad poco frecuente (19). Suele ser más común en mujeres (16) y no existe predilección por un grupo etáreo específico (16). Se desconoce la prevalencia del PRES en la gestación dada su naturaleza transitoria y el limitado número de neuroimágenes realizadas en las gestantes (1). Se desarrolla preferentemente en el tercer trimestre de la gestación y en el puerperio, momento en el que se diagnostica con mayor frecuencia (13).
PATOGÉNESIS
Como cualquier otro tejido en la gestante, el flujo sanguíneo cerebral se encuentra íntimamente relacionado con los requerimientos metabólicos y con los mecanismos de autorregulación cerebral. Los niveles óptimos de presión de perfusión satisfacen las demandas energéticas; sin embargo, los cambios súbitos en la presión arterial comprometen la integridad endotelial y la homeostasis cerebral (20,21) generando un grave desequilibrio de los mecanismos autorreguladores con la consecuente distensión y ruptura de los vasos (22).
En la paciente obstétrica, la circulación posterior es más susceptible al compromiso en el flujo sanguíneo por la escasa cantidad de inervación simpática, lo que limita su eficacia a la hora de autoregular la perfusión; estudios en animales también han documentado la disminución en la actividad miogénica inducida por presión en la arteria cerebral posterior durante el embarazo tardío y el postparto 20, con una mayor tendencia a la acumulación hídrica (23). La corteza cerebral al estar más estrechamente organizada resistiría la acumulación de un volumen importante de edema que se extendería con mayor facilidad hacia la sustancia blanca subcortical (24).
Existen en la actualidad fuertes controversias acerca del mecanismo fisiopatológico predominante en el desarrollo de la encefalopatía posterior reversible que expliquen los hallazgos clínicos e imagenológicos. En primera instancia se postula la llamada teoría vasogénica, en donde el incremento súbito de la presión arterial sobrepasa la capacidad autoreguladora cerebral llevando al incremento en la presión hidrostática (hiperperfusión), la extravasación plasmática, el edema vasogénico (1,25-27) y la necrosis fibrinoide de las arteriolas cerebrales (28).
Un segundo abordaje de la entidad, postula al incremento abrupto en la presión sanguínea como el gatillo que dispara el vasoespasmo cerebral como mecanismo compensatorio, con el subsecuente edema citotóxico e isquemia (5, 26, 29). Así, la reactividad vascular comprometida es lo que resulta en un incremento en la sensibilidad a los agentes presores, la deficiencia de prostaglandinas vasodilatadoras (30) y la liberación de potentes vasoconstrictores como endotelina-1, angiotensina II y tromboxano, mediadores del vasoespasmo y agravantes de la hipoperfusión (24,29).
El compromiso de la autorregulación cerebral es el factor común que lleva al desarrollo del síndrome de encefalopatía posterior reversible y de la encefalopatía eclámptica (7, 31) y conduce en la actualidad a postular la hipótesis que considera al PRES como la injuria cerebral en la pre-eclampsia/eclampsia, sustentado en los hallazgos de las neuroimágenes, la ultrasonografía (12, 32) y en el estudio de la actividad metabólica de las áreas comprometidas (incremento en la creatina, la colina y la reducción del N-acetilaspartato (6).
MANIFESTACIONES CLÍNICAS
La hipertensión arterial es el signo distintivo del síndrome (16). La cefalea constante, pobremente localizada y asociada a signos de alarma como la escasa respuesta a los analgésicos convencionales (16) es el síntoma más frecuente. Con frecuencia la entidad cursa con alteración del estado mental, tinitus, náuseas, emesis (5), disfunción neurológica (30) y alteraciones visuales como ceguera cortical, hemianopsia homónima, visión borrosa (1,30), fotofobia, escotomas, amaurosis, diplópia y discromatopsia, entre otros (33) que coinciden con los síntomas premonitorios de la eclampsia. En su gran mayoría, los síntomas visuales pueden ser atribuidos al edema cortical y bilateral de los núcleos geniculados; con gran fortuna, casi la totalidad de las gestantes recuperan la visión en un lapso de horas a días (9, 21,34).
En lo concerniente a las convulsiones crisis, la semiología varía acorde a la localización anatómica de los cambios en la perfusión del sistema nervioso central. Como frecuentemente ocurre en territorio de la circulación posterior, la presencia de síntomas visuales se ha descrito como fenómenos de aura (16) o crisis focales de lóbulo occipital (35); en casos de afección severa está claramente documentada la presencia de crisis tónico clónicas generalizadas (16). El desarrollo de status epiléptico aún no ha sido descrito (35).
DIAGNÓSTICO
El diagnóstico de PRES suele establecerse ante la sospecha clínica, los hallazgos radiológico y la confirmación retrospectiva (36), al documentar durante el seguimiento la resolución en los signos y síntomas (37) junto con la desaparición de los hallazgos en las imágenes diagnósticas (30).
Durante el evento agudo, la clínica orienta el diagnóstico y la piedra angular para el enfoque lo constituyen las neuroimágenes. El PRES afecta los lóbulos parietoccipitales (98.7%), los lóbulos frontales en su región posterior (78.9%), los lóbulos temporales (68.4%) y en menor instancia al tálamo (30.3%), el cerebelo (34.2%), el tallo cerebral (18.4%) y a los ganglios basales (11.8%) (38).
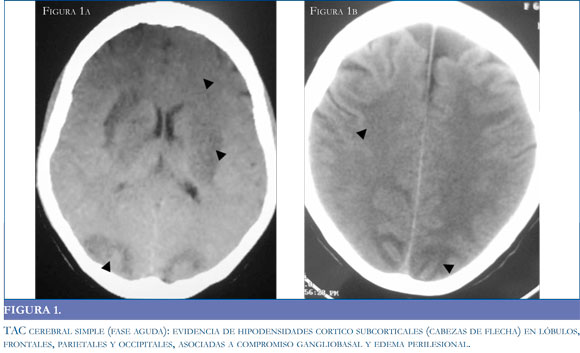
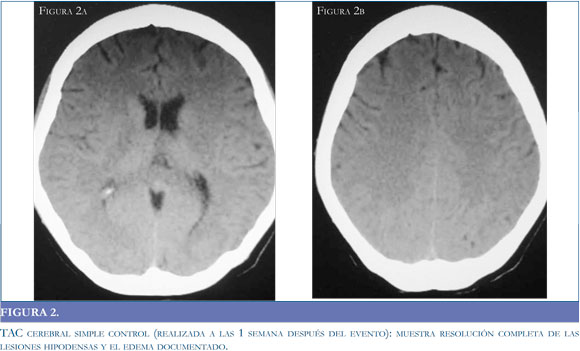
La tomografía puede no ser el método de elección en consideración a sus características operativas, pero es un recurso de fácil acceso para la aproximación diagnóstica. Si bien la tomografía puede ser negativa en la etapas tempranas del síndrome (39), está documenta la presencia de lesiones hipodensas habitualmente simétricas1 en la sustancia blanca de los territorios posteriores y gangliobasales (34) (Figuras 1 a y b); con el desenlace clínico de la patología, las imágenes tomográficas muestran una resolución de las hipodensidades descritas en el momento de mayor intensidad clínica (Figuras 2 a y b).
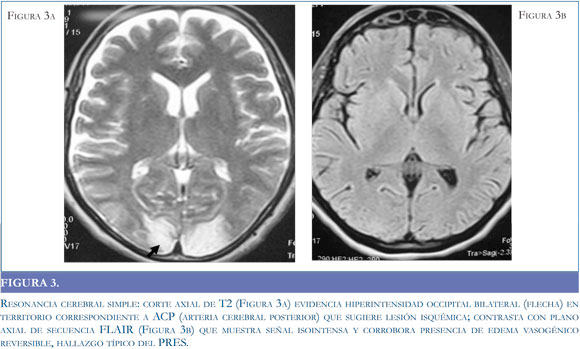
La resonancia magnética (RM) es el estándar de oro para el diagnóstico de la entidad3, (16,34) pues permite observar con claridad el compromiso de territorios vasculares. En las secuencias de T1 se observan hipointensidades con la misma localización descrita para las imágenes tomográficas, que se transforman en hiperintensidades en las secuencias de T2 (Figura 3a). Habitualmente la secuencia FLAIR (Fluid Attenuated Inversion Recovery) y las imágenes de difusión (DW) pueden ayudar a diferenciar entre el edema vasogénico reversible y el edema isquémico/citotóxico irreversible,9 al detectar la difusión intra y extracelular de moléculas de agua; el edema citotóxico disminuye la difusión de moléculas hidrosolubles mostrando una señal hiperintensa del territorio vascular afectado, en tanto que el edema vasogénico se caracteriza por un incremento relativo en la difusión de agua generando una señal iso y en menor grado hipointensa en relación al parénquima normal (24) (Figura 3 b).
El electroencefalograma computarizado está indicado en el postictal del evento convulsivo y ha permitido documentar la existencia de anomalías eléctricas que varían desde ondas lentas en la región temporoparietoccipital y la presencia de actividad theta/delta, hasta el enlentecimiento generalizado de la actividad sin patrón epileptiforme (23-35). Se recomienda realizar estudios complementarios en pacientes con pre-eclampsia y cefalea pertinaz que no responden al sulfato de magnesio para poder hacer un diagnóstico oportuno de posibles complicaciones y brindar una terapia dirigida (5). No se conocen a la fecha, los hallazgos en los potenciales evocados visuales en estas pacientes ni el impacto funcional de la entidad sobre la vía retino genicocalcarina.
TRATAMIENTO
El diagnóstico precoz permite el inicio temprano del tratamiento, evitando intervenciones deletéreas y mejorando el pronóstico de la enfermedad (9); dada la complejidad del cuadro clínico, el abordaje terapéutico debe contar con el concurso de un equipo interdisciplinario conformado por los servicios de obstetricia, neurología clínica, unidad de cuidado crítico, perinatología y pediatría (33) entre otros.
El control adecuado de las cifras tensionales constituye el ítem fundamental en la terapéutica; se prefiere realizar monitorización continua de los signos vitales y manejo titulado de las cifras tensionales con miras a mantener una presión arterial media entre 105 y 125 mmHg en la etapa inicial. Es indispensable evitar una caída desmesurada de la presión de perfusión placentaria que comprometa la integridad fetal (16). Se puede implementar el uso del labetalol como primera línea de terapia antihipertensiva o bien el uso de los bloqueadores de canales de calcio en especial el nimodipino dado su efecto selectivo sobre la perfusión cerebral (1,16); no se recomienda usar nitroglicerina en la gestante con PRES por su efecto vasodilatador que empeora el edema cerebral (1,16).
Teniendo en cuenta la naturaleza del PRES como una de las posibles manifestaciones que acompañan a la pre-eclampsia, el sulfato de magnesio es sin duda la medicación de elección al demostrar su efecto benéfico (acción vasodilatadora mediada por la disminución en los receptores de endotelina, el incremento en el umbral de excitabilidad neuronal y la restauración de la barrera hematoencefálica (40), con efectos claros sobre la vasoconstricción regional, la autorregulación cerebral y la disfunción endotelial (33)) en la prevención o la recurrencia de la eclampsia y la disminución de la mortalidad materna (41).
Si no es el caso de encefalopatía eclámptica, se debe seleccionar el anticonvulsivante acorde a los antecedentes de la gestante, la anamnesis, y el cuadro clínico; la monitorización del bienestar fetal es primordial sin olvidar que siempre prima el bienestar materno (16).
PRONÓSTICO
Poco se conoce con respecto a las consecuencias neurocognitivas del PRES en la paciente obstétrica (21); desde los primeros reportes que describen a este síndrome se recalca la condición transitoria de sus características clínicas y radiológicas (15, 31); sin embargo, se han informado lesiones irreversibles en donde el diagnóstico y el tratamiento inadecuado de la entidad fueron la regla (1, 5, 23). Esto puede conducir al desarrollo de síndrome convulsivo refractario, infartos o hemorragias cerebrales con déficit neurológico permanente (7,15) y con menos frecuencia, la muerte (38). Cuando los hallazgos imagenológicos sugieren edema citotóxico la probabilidad de regresión en el déficit neurológico es menor (42).
CONCLUSIÓN
El conocimiento sobre el síndrome de encefalopatía posterior y su comportamiento en la gestación es limitado. Mayor evidencia con respecto a esta entidad y realizar una aproximación crítica de los métodos diagnósticos, el tratamiento y el pronóstico materno fetal para poder brindar la mejor atención a nuestras gestantes.
REFERENCIAS
1. POWELL ES, GOLDMAN MJ. Posterior reversible encephalopathy syndrome (PRES) in a thirty-sixweek gestation eclamptic. J Emerg Med 2007;33:377-9. [ Links ]
2. PIZON AF, WOLFSON AB. Postpartum focal neurologic deficits: posterior leukoencephalopathy syndrome. J Emerg Med 2005;29:163-6. [ Links ]
3. SERVILLO G, APICELLA E, STRIANO P. Posterior reversible encephalopathy syndrome (PRES) in the parturient with preeclampsia after inadvertent dural puncture. Int J Obstet Anesth 2008;17:88-9. [ Links ]
4. HURTARTE-SANDOVAL AR, SAENZ-ALEGRIA RA, HERNANDEZ-MEJIA J. [Reversible posterior leukoencephalopathy syndrome caused by preeclampsia]. Rev Neurol 2009;48:110-1. [ Links ]
5. TORRILLO TM, BRONSTER DJ, BEILIN Y. Delayed diagnosis of posterior reversible encephalopathy syndrome (PRES) in a parturient with preeclampsia after inadvertent dural puncture. Int J Obstet. Anesth 2007;16:171-4. [ Links ]
6. EICHLER FS, WANG P, WITYK RJ, BEAUCHAMP NJ, JR., BARKER PB. Diffuse metabolic abnormalities in reversible posterior leukoencephalopathy syndrome. AJNR Am J Neuroradiol 2002;23:833-7. [ Links ]
7. MORELLI N, GORI S, MICHELASSI MC, ET AL. Atypical posterior reversible encephalopathy syndrome in puerperium. Eur Neurol 2008;59:195-7. [ Links ]
8. OLIVARES ROMERO J, RUBI CALLEJON J. [Reversible posterior leukoencephalopathy syndrome associated to preeclampsia]. Neurologia 2007;22:116-7. [ Links ]
9. NEGRO A, ZUCCOLI G, REGOLISTI G, MASTRANGELI S, ROSSI E. Reversible posterior leukoencephalopathy associated with postpartum HELLP syndrome. Eur J Intern Med 2005;16:291-3. [ Links ]
10. HO CM, CHAN KH. Posterior reversible encephalopathy syndrome with vasospasm in a postpartum woman after postdural puncture headache following spinal anesthesia. Anesth Analg 2007;105:770-2. [ Links ]
11. PENG WX, NAKAII M, MATSUSHIMA T, ASAKURA H. Atypical case of reversible posterior leucoencephalopathy syndrome associated with puerperal HELLP syndrome. Arch Gynecol Obstet 2008;278:269-71. [ Links ]
12. UWATOKO T, TOYODA K, HIRAI Y, ET AL. Reversible posterior leukoencephalopathy syndrome in a postpartum woman without eclampsia. Intern Med 2003;42:1139-43. [ Links ]
13. HASHMI M, SIDDIQI SA, SALEEM F, MUSTAFA MS. Posterior reversible leukoencephalopathy. J Pak Med Assoc 2007;57:468-70. [ Links ]
14. MARANO E, SCUTERI N, VACCA G, OREFICE G. HELLP syndrome with reversible posterior leukoencephalopathy. Neurol Sci 2003;24:82-4. [ Links ]
15. PROUT RE, TUCKEY JP, GIFFEN NJ. Reversible posterior leucoencephalopathy syndrome in a peripartum patient. Int J Obstet Anesth 2007;16:74-6. [ Links ]
16. O'HARA MCCOY H. Posterior reversible encephalopathy syndrome: an emerging clinical entity in adult, pediatric, and obstetric critical care. J Am Acad Nurse Pract 2008;20:100-6. [ Links ]
17. BHAGAVATI S, CHOI J. Atypical cases of posterior reversible encephalopathy syndrome. Clinical and MRI features. Cerebrovasc Dis 2008;26:564-6. [ Links ]
18. ANDRES MA, ORTIZ-GOMEZ JR, MANSOB AM, MARTI IP, GARCIA SH, ORTIGOSA FS. [Eclampsia and total bilateral amaurosis in a woman subsequently diagnosed with reversible posterior leukoencephalopathy syndrome]. Rev Esp Anestesiol Reanim 2008;55:304-7. [ Links ]
19. ROWLEY C, ONSLOW J. Posterior reversible encephalopathy syndrome (PRES). Int J Obstet Anesth 2008;17:195-6. [ Links ]
20. OEHM E, HETZEL A, ELS T, ET AL. Cerebral hemodynamics and autoregulation in reversible posterior leukoencephalopathy syndrome caused by pre-/eclampsia. Cerebrovasc Dis 2006;22:204-8. [ Links ]
21. ZEEMAN GG. Neurologic complications of preeclampsia. Semin Perinatol 2009;33:166-72. [ Links ]
22. FUKUSHIMA K, HINENO A, KODAIRA M, ET AL. Reversible extensive leukoencephalopathy in Sweet disease: a case report. J Neurol Sci 2008;275:178-80. [ Links ]
23. GARG RK. Postpartum posterior leukoencepha lopathy syndrome. J Assoc Physicians India 2003;51:211- 3. [ Links ]
24. Casali-Rey JI, Davalos EG, Lopez-Amalfara A, Julio-Munoz D, Pagano MA. [Posterior reversible encephalopathy syndrome: some case reports]. Rev Neurol 2003;37:224-7. [ Links ]
25. ZUNKER P, STEFFENS J, ZELLER JA, DEUS- CHL G. Eclampsia and postpartal cerebral angiopathy. J Neurol Sci 2000;178:75-8. [ Links ]
26. SOLTES L, SCHMALFUSS IM, BHATTI MT. Cortical blindness due to reversible posterior leukoencephalopathy syndrome in a patient with thrombotic thrombocytopenic purpura and preeclampsia. Arch Ophthalmol 2004;122:1885-7. [ Links ]
27. SINGHAL AB. Postpartum angiopathy with reversible posterior leukoencephalopathy. Arch Neurol 2004;61:411-6. [ Links ]
28. ZUNKER P, HOHENSTEIN C, DEUSCHL G. Pathophysiology of pre-eclampsia/eclampsia syndrome. J Neurol 2001;248:437-8. [ Links ]
29. TSUKIMORI K, OCHI H, YUMOTO Y, ET AL. Reversible posterior encephalopathy syndrome followed by MR angiography-documented cerebral vasospasm in preeclampsia-eclampsia: report of 2 cases. Cerebrovasc Dis 2008;25:377-80. [ Links ]
30. ARORA A, CHOWDHURY D, DAGA MK, ARORA N, GAIHA M. Reversible posterior leukoencephalopathy syndrome: a report of 2 cases. Neurol India 2001;49:311-3. [ Links ]
31. VAJNAR J. Eclampsia causes a reversible condition in a young woman. JAAPA 2009;22:56-7. [ Links ]
32. KNOPP U, KEHLER U, RICKMANN H, ARNOLD H, GLIEMROTH J. Cerebral haemodynamic pathologies in HELLP syndrome. Clin Neurol Neurosurg 2003;105:256-61. [ Links ]
33. SINGHAL AB, KIMBERLY WT, SCHAEFER PW, HEDLEY-WHYTE ET. Case records of the Massachusetts General Hospital. Case 8-2009. A 36-yearold woman with headache, hypertension, and seizure 2 weeks post partum. N Engl J Med 2009;360:1126- 37. [ Links ]
34. CHAMBERS KA, CAIN TW. Postpartum blindness: two cases. Ann Emerg Med 2004;43:243-6. [ Links ]
35. OBEID T, SHAMI A, KARSOU S. The role of seizures in reversible posterior leukoencephalopathy. Seizure 2004;13:277-81. [ Links ]
36. DOMINGUEZ-FUENTES B, GARCIA-GIL D, ROMERO-PALACIOS A, SANCHEZ-CRESPO JM, GARCIA-ARJONA R, NAVARRO-NAVARRO J. [Posterior reversible leukoencephalopathy in a patient with postpartum eclampsia]. Med Intensiva 2008;32:361-3. [ Links ]
37. DONALDSON JO. Eclampsia and postpartum cerebral angiopathy. J Neurol Sci 2000;178:1. [ Links ]
38. GASCO J, RANGEL-CASTILLA L, CLARK S, FRANKLIN B, SATCHITHANANDAM L, SALINAS P. Hemorrhagic stroke with intraventricular extension in the setting of acute posterior reversible encephalopathy syndrome (PRES): case report. Neurocirugia (Astur) 2009;20:57-61. [ Links ]
39. CHIOU YH, CHEN PH. Reversible posterior encephalopathy syndrome as the presentation of late postpartum eclampsia: a case report. Acta Neurol Taiwan 2007;16:158-62. [ Links ]
40. SCHWARTZ RB, FESKE SK, POLAK JF, ET AL. Preeclampsia-eclampsia: clinical and neuroradiographic correlates and insights into the pathogenesis of hypertensive encephalopathy. Radiology 2000;217:371-6. [ Links ]
41. ALTMAN D, CARROLI G, DULEY L, ET AL. Do women with pre-eclampsia, and their babies, benefit from magnesium sulphate? The Magpie Trial: a randomised placebo-controlled trial. Lancet 2002;359:1877-90. [ Links ]
42. ABE K. Reversible posterior leukoencephalopathy syndrome. Intern Med 2004;43:900-1. [ Links ]