Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista de Salud Pública
Print version ISSN 0124-0064
Rev. salud pública vol.8 no.2 Bogotá July 2006
ARTÍCULOS/INVESTIGACIÓN
Enrique Villarreal-Ríos1, Maribel Campos-Esparza2, María E. Garza-Elizondo3, Lidia Martínez-González4, Georgina M. Núñez-Rocha5 y Néstor R. Romero-Islas6
1Licenciado en Medicina, M. Sc. Ciencias en Sistemas de Salud. Unidad de Investigación Epidemiológica y en Servicios de Salud Querétaro, Instituto Mexicano del Seguro Social. Querétaro, México. E.mail: felibree@infosel.net.mx
2 Licenciada en Medicina, Especialista en Medicina Familiar. Unidad de Investigación Epidemiológica y en Servicios de Salud Querétaro, Instituto Mexicano del Seguro Social y Unidad de Medicina Familiar No 16 Querétaro, Instituto Mexicano del Seguro Social. Querétaro, México.
3 Licenciada en Enfermería, M. Sc. Filosofía de la Ciencia. Unidad de Investigación Epidemiológica y en Servicios de Salud Monterrey, Instituto Mexicano del Seguro Social. Monterrey, México. E.mail: maria.garzae@imss.gob.mx
4 Unidad de Investigación Epidemiológica y en Servicios de Salud Querétaro, Instituto Mexicano del Seguro Social. Querétaro, México.
5 Licenciada en Medicina, M. Sc. Salud Pública. Unidad de Investigación Epidemiológica y en Servicios de Salud Monterrey, Instituto Mexicano del Seguro Social. Monterrey, México.
6 Licenciado en Medicina, Especialista en Medicina Familiar. Unidad de Investigación Epidemiológica y en Servicios de Salud Querétaro, Instituto Mexicano del Seguro Social y Unidad de Medicina Familiar No. 16 Querétaro, Instituto Mexicano del Seguro Social. Querétaro México.
RESUMEN
Objetivo Estimar e identificar la variación del costo unitario por departamento final y motivo de atención, en unidades de medicina familiar de una institución de seguridad social en Querétaro, México.
Métodos Se trata de un estudio de costo (dólares americanos $US) en unidades de medicina familiar para el año 2004. El costo unitario fijo se estimó utilizando la departamentalización ajustada por productividad para un año, se identificaron departamentos finales y generales. Se incluyeron recursos materiales, físicos y de consumo, se construyeron ponderadores para asignar los recursos invertidos en los departamentos generales a cada uno de los finales. La estimación del costo unitario variable se realizó mediante la técnica de micro-costeo apoyado por grupos de expertos, se consideraron como insumos variables los medicamentos, el material de curación y los reactivos. El costo unitario se integró con la suma del costo unitario fijo y el costo unitario variable correspondiente para el motivo de atención. El análisis contempló la comparación de los costos unitarios entre las unidades médicas.
Resultados El costo unitario para un mes de manejo del diabético varió entre $US 34,8, $US 32,2 y $US 34,0; el costo de la detección de cáncer cervicouterino se encontró entre $US 7,2, $US 8,7 y $US 7,3; y el costo unitario de la atención de la caries fluctuó entre $US 27,0, $US 33,6 y $US 28,7.
Conclusión La variación del costo unitario es más importante en el departamento de urgencias y dental.
Palabras Clave: Costo, medicina familiar, prueba de laboratorio, dental (fuente: DeCS, BIREME).
ABSTRACT
Objective Comparing unit cost variation between departments and reasons for consultation in outpatient health services provided by a social security company from Querétaro, México.
Methods A study of costs (in US$) was carried out in outpatient health service units during 2004. Fixed unit costs were estimated per department and adjusted for one year’s productivity. Material, physical and consumer resources were included. Weighting was assigned to resources invested in each department. Unit cost was estimated by using the micro cost technique; medicaments, materials used during treatment and reagents were considered to be consumer items. Unit cost resulted from adding fixed unit cost to the variable unit cost corresponding to the reason for consulting. Units costs were then compared between the medical units.
Results Unit cost per month for diabetic treatment varied from US$ 34.8, US$ 32,2 to US$ 34, pap smear screening test costs were US$ 7,2, US$ 8,7 and $US 7,3 and dental treatment US$ 27, US$ 33,6 and US$ 28,7.
Conclusion Unit cost variation was more important in the emergency room and the dental service.
Key Words: Cost, family practice, dental service (source: MeSH, NLM).
Con el advenimiento de la economía de la salud, la identificación de los costos de la atención se ha configurado como una actividad prioritaria, aun en aquellas instituciones de seguridad social que cuentan con población cautiva (1,2).
La publicación en torno a los costos ha sido vasta, y la metodología utilizada para su cálculo se ha caracterizado por ser tan variada como reportes existen, en la literatura se identifica: hipertensión arterial $ 68,5 (3), atención ambulatoria $ 22,6 y € 2,1 (4,5), consulta prenatal $ 108,8 (6) y estudio de laboratorio $ 27,1 (7). Cuando la estimación corresponde al costo global por patología, se presenta el mismo escenario, por ejemplo: cáncer de mama $ 1 646 (8), hipertensión arterial sistémica $ 102,4 (9), diabetes mellitus $ 708 (10) o día cama $ 1 520 y $ 2 957 (11).
Ante este panorama y en el contexto de la economía de la salud que postula el uso eficiente de los recursos asignados, considerando que en una institución de salud el costo de la atención entre diferentes unidades médicas debe ser similar, se planteó como objetivo estimar e identificar la variación del costo unitario por motivo de atención, en unidades de medicina familiar de una institución de seguridad social.
MÉTODOS
Se realizó un estudio de evaluación económica del tipo de estimación de costos unitarios (dólares americanos $US, 10 5593 pesos mexicanos por dólar) (12), desarrollado en unidades de medicina familiar de una institución de seguridad social de la ciudad de Querétaro, México. Se estudiaron dos unidades médicas de primer contacto similares en estructura organizacional y tipo de población derechohabiente; difirieron en la cantidad de población adscrita, la primera con 115 000 derechohabientes en tanto la segunda con 43 000. También se estimó el costo promedio para la institución. La información correspondió al año 2004, se incluyó la totalidad de los departamentos de la Unidad de Medicina Familiar y cada unidad médica se estudió de manera independiente.
Para conservar el anonimato de las unidades médicas se identificaron con letras, la de 115 000 derechohabientes fue identificada como la UMF “A” y la de 43 000 derechohabientes se identificó como la UMF #8220;B”.
Costo unitario fijo. Bajo la premisa de que un mercado está formado por compradores y vendedores de un bien o servicio (13), y dado que en el mercado de la salud el producto final corresponde a un servicio, lo que obliga a producirse en el mismo momento en que se demanda, el costo unitario fijo se estimó mediante la departamentalización ajustada por productividad para un año.
La departamentalización contempla departamentos generales, intermedios y finales, pero en este trabajo los departamentos intermedios se han convertido en generales o finales, asumiendo como criterio la oferta directa de servicio a la población. El beneficio de esta reasignación se hace evidente al incorporar el costo de los servicios a los paquetes de atención médica integral que puedan proponerse.
Al interior de los departamentos se identificaron los insumos: recursos materiales (mobiliario, equipo e instrumental), físicos (infraestructura), humanos (gasto en personal) y de consumo (material de oficina, telecomunicaciones, combustible, energía eléctrica, agua). Se utilizó la vida media útil de 20 años para la infraestructura, 10 para mobiliario y 5 para equipo. Para asignar los recursos de los departamentos generales a cada uno de los finales se construyeron ponderadores en función del peso específico de cada departamento final para cada tipo de insumo.
Costo unitario variable. Para el costo unitario variable y considerando que cada servicio producido requerirá una nueva cantidad de insumos variables, la estimación se realizó empleando la técnica de microcosteo.
Para definir el tipo y la cantidad de insumos necesarios para cada intervención (motivo de consulta, estudio de laboratorio, y de gabinete) se consultó a un grupo de expertos en el área respectiva. Se consideraron como insumos variables los medicamentos, el material de curación y los reactivos.
Costo unitario. El costo unitario por motivo de atención se determinó con la suma del costo unitario fijo y el costo unitario variable.
Costo promedio institucional. Para la estimación del costo promedio institucional la información de las dos unidades se concentró cual si se tratara de una sola.
El análisis incluyó la comparación de los costos unitarios por departamento final y motivo de atención.
RESULTADOS
El costo unitario fijo en el departamento de medicina familiar en la UMF “A” fue $US 17,1, en la UMF “B” $US 14,5 y el promedio $US 16,4; el costo unitario variable más alto correspondió a la atención del paciente diabético hipertenso manejado con insulina $US 17,6. El costo unitario para un mes de manejo en esta intervención correspondió a $US 34,8, $US 32,2 y $US 34 respectivamente. En la Tabla 1 se presentan los costos unitarios de los principales motivos de atención en la consulta de medicina familiar.

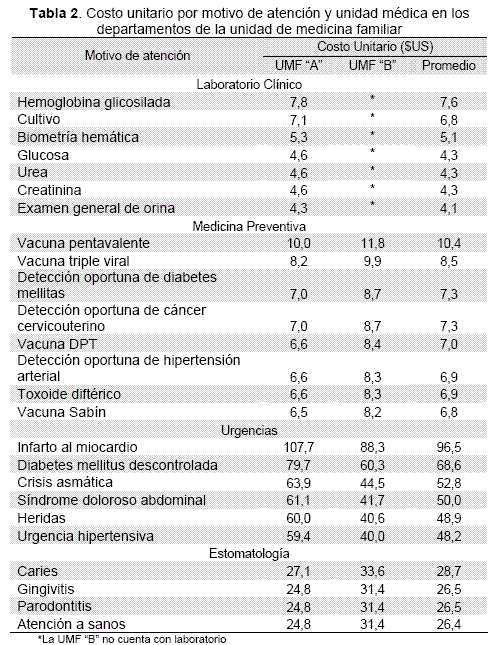
En la UMF “A” el costo unitario fijo en laboratorio fue $US 3,7 y el promedio $US 3,6, la UMF “B” no cuenta con este departamento. El costo unitario variable más elevado correspondió a la hemoglobina glicosilada con $US 4. En la Tabla 2 se presentan los costos unitarios de los principales estudios de laboratorio de la UMF “A” y promedio.
En medicina preventiva el costo unitario fijo en la UMF “A” fue $US 6,4, $US 8,1 en la UMF “B” y el promedio $US 6,7. El costo unitario variable se encontró en el rango de $US 0,1 y $US 3,6, este último correspondió a la vacuna pentavalente. En la Tabla 2 se presentan los costos unitarios de las intervenciones realizadas en este departamento.
La estimación del costo unitario fijo en el departamento de urgencias correspondió a $US 59,1 en la UMF “A”, $US 39,7 en la UMF “B” y $US 48 el promedio. El costo variable medio más elevado se identificó en la atención del infarto agudo del miocardio con $US 48,5. En la Tabla 2 se presentan los costos unitarios de los motivos de atención en el departamento de urgencias.
En el departamento de odontología la estimación del costo unitario fijo correspondió a $US 24,6 en la UMF “A”, $US 31,2 en la UMF “B” y $US 26,28 global, la atención de la caries dental reportó un costo variable medio de $US 9,5. En la Tabla 2 se presentan los costos unitarios de los primeros cuatro motivos de atención en este departamento.
El costo unitario del resto de los departamentos en las UMF “A”, UMF “B” y el costo promedio fue de $US 20,2, $US 15,5 y $US 17,8 en trabajo social; $US 8,4, $US 82,1 y $US 14,3 en planificación familiar (t de cobre); $US 12,2, $US 20,7 y $US 13,4 en enfermera materno infantil; $US 16,1, $US 11,9 y $US 14,1 en radiodiagnóstico.
El costo unitario en la UMF “A” y el promedio en nutrición se estimó en $US 10,3 y $US 10,6; en medicina del trabajo $US 42,3 y $US 42,5; y en psicología $US 35,10 y $US 35. En la UMF “B” no se cuenta con estos departamentos.
DISCUSIÓN
La metodología utilizada para estimar los costos implica la equivalencia del costo marginal y el costo unitario variable, y en la literatura (13) se encuentra descrita esta relación. Sin embargo, parece ser una característica propia de los costos en el mercado de los servicios de salud, propuesta teórico conceptual respaldada por los resultados del presente trabajo.
La estimación de los costos de producción es una actividad esencial del productor, le permite a la institución evaluar el uso eficiente de los recursos asignados, y el conocimiento de costo unitario le abre la posibilidad de salir al mercado en busca de los consumidores (14). No obstante, en este estudio por tratarse de una institución de seguridad social con población cautiva, el concepto conserva su vigencia, En este sentido, no se puede decir que alguna de las dos Unidades de Medicina Familiar (UMF) estudiadas sea más eficiente que la otra, la eficiencia se estableció indistintamente por departamento final, y la comparación entre las UMF obliga al directivo a considerar la posibilidad de reasignar recursos en algunos departamentos finales.
Emplear la departamentalización ajustada por productividad, evita que el costo estimado esté subvaluado. La alternativa es calcular el costo en función del tiempo real de atención, es decir, duración de la consulta o del tiempo que tarda en realizarse el estudio, propuesta no aconsejable puesto que excluye la contabilización de los tiempos muertos, lo que equivale al diseño de un mecanismo para imputar estos al costo de la atención, con lo cual la estimación del costo se convierte una tarea laboriosa y poco eficiente.
Incluir en este trabajo los recursos materiales y físicos como parte de los insumos para la estimación del costo unitario fijo, se traduce en su incremento, pero corresponde a la realidad, ya que no es posible estimar los costos exclusivamente en función de los gastos corrientes (13-15). Desde esta perspectiva los costos identificados son totalmente comparables entre las Unidades de Medicina Familiar estudiadas, y deberá cuestionar la validez de la comparación con los costos reportados en otros estudios (5-7,16) considerando que la estimación se realizó desde un diferente marco teórico y metodología.
Este es un problema real, y en la literatura existen infinidad de costos descritos (8-9,11) en los cuales el criterio empleado para la estimación varía. Desde el punto de vista académico se puede considerar como una limitante para establecer la comparación del valor final obtenido, no así de la metodología utilizada. Sin embargo, desde la perspectiva del mercado de los servicios de salud, los costos estimados por cada empresa serán la base para salir al mercado en busca de los competidores, y en consecuencia es totalmente valido establecer la comparación independientemente de la base conceptual utilizada y de la metodología empleada.
Es necesario discernir sobre la incorporación de los recursos humanos como parte de los insumos considerados para la estimación del costo unitario fijo. Al respecto existen publicaciones que los catalogan indistintamente como recursos fijos (14) y como recursos variables (17). Para el caso de los servicios de salud, como ya se señaló, el producto que se oferta es un servicio y no un bien, lo adecuado es considerarlo como un recurso fijo, el que es contratado en el corto plazo por un determinado lapso de tiempo, obligando con ello a la empresa a generar un gasto fijo para ese periodo.
Asumiendo el principio económico del uso eficiente de los recursos, y considerando la necesidad para el productor de la estimación sistematizada de los costos, el argumento empleado en el párrafo anterior, tiene vigencia para recursos como la energía eléctrica, servicio telefónico o insumos necesarios para realizar acciones de mantenimiento preventivo y correctivo.
La desagregación del gasto realizado en los departamentos generales a los finales no puede ser arbitraria. Se requiere que sea apegada a la realidad y, en consecuencia, construir ponderadores específicos para cada uno de los re
Adoptar el microcosteo como técnica para la estimación de los costos variables, implica el trabajo con expertos en el área (clínicos, químicos, radiólogos y salubristas) para la identificación de casos tipo, a partir de los se realice la estimación de recursos necesarios en cada motivo de atención y a partir de ellos generalizarlos. Sin embargo, esta generalización puede ser cuestionada bajo la premisa clínica de la necesidad del manejo individualizado a los pacientes atendidos en los servicios de salud, enfoque eminentemente clínico no siempre coincidente con el enfoque directivo que pretende la estandarización y sistematización de los procesos. La realidad revela que aproximadamente el 80% de los procesos realizados en los servicios de salud, son resueltos con el mismo esquema. Ejemplo de ello es el departamento de medicina preventiva, laboratorio o radiología en donde aplicar de un biológico, realizar una biometría hemática o tomar una placa simple de abdomen, requieren de los mismos recursos variables. Un argumento que apoya lo señalado se encuentra en las guías diagnóstico terapéuticas, las cuales recomiendan opciones de manejos para casos tipo.
La perspectiva económica plantea el uso eficiente de los recursos asignados, la relación insumo producto establece la pauta, un menor costo equivale a una eficiencia mayor. En las unidades médicas estudiadas el costo unitario siempre fue diferente, sin embrago, no es posible afirmar que la unidad médica “A” o la unidad médica “B” tiene mayor eficiencia, esta se modificó en función del departamento final.
La variación señalada se encuentra íntimamente relacionada con la asignación de los recursos, actividad eminentemente del directivo, en este punto la estimación y comparación de los costos entre unidades médicas adquiere su real dimensión ya que proporciona información para evaluar la asignación de los recursos disponibles en salud.
En conclusión, la comparación de los costos unitarios entre unidades médicas siempre presentó variación, lo cual está íntimamente asociado a la asignación de recursos. Esta variación fue más importante en los departamentos de urgencias y estomatología, en menor grado la variación se presentó en los departamentos de medicina familiar y medicina preventiva
REFERENCIAS
1. Merino J. Clinicians and the economic evaluation of health. Salud Pública Mex 2002; 44:153-157. [ Links ]
2. Collazo-Herrera M, Cárdenas-Rodríguez J, González-López R, Miyar-Abreu R, Gálvez-González AM, Cosme-Casulo J. La economía del la salud: ¿debe ser de interés para el campo sanitario? Rev Panam Salud Pública 2002; 12:359-65. [ Links ]
3. Villarreal-Ríos E, Mathew-Quiroz A, Garza-Elizondo ME, Núñez-Rocha GM, Salinas-Martínez AM, Gallegos-Nadal M. Costo de la atención de la hipertensión arterial y su impacto en el presupuesto destinado a la salud en México. Salud Pública Mex 2002; 44:1-13. [ Links ]
4. Arredondo A., Nájera P, Leyva R. Atención ambulatoria en México el costo para los usuarios. Salud Pública Mex 1999; 41:18-26. [ Links ]
5. Novoa-Vázquez RM. Análisis costo-efectividad del programa de detección sistemática del cáncer cervical en la región del Algarve, Portugal. Rev Esp Salud Pública 2004; 78:341-53. [ Links ]
6. Borghl J., Bastus S., Beliazan M. Costs of publicly provided maternity services in Rosario, Argentina. Salud Pública Mex 2003; 45:27-34. [ Links ]
7. Alvis-Guzmán N, De la Hoz-Restrepo F, Higuera AB, Pastor D, Di Fabio JL. Costos económicos de las neumonías en niños menores de 2 años de edad, en Colombia. Rev Panam Salud Pública 2005; 17:178-183. [ Links ]
8. Arredondo A, Lockett LY, De Icaza E. Cost of diseases in Brazil: breast cancer, enteritis, cardiac valve disease and bronchopneumonia. Rev Saúde Pública 1995; 29: 349-354. [ Links ]
9. Silva NA, Aguiar GR, Nogueira A. The clinical importance of direct hospital costs in patients with arterial hypertension under treatment in an university hospital, Rio de Janeiro State, Brazil. Rev Saúde Pública 1986; 20:293-302. [ Links ]
10. Villarreal-Ríos E, Salinas-Martínez AM, Medina-Jáuregui A, Garza-Elizondo ME, Núñez-Rocha GM, Chuy-Díaz E. The cost of diabetes mellitus and its impact on health spending in México. Arch Med Res 2000; 31:511-4. [ Links ]
11. Villanueva H. Control permanente de la gestión sanitaria por monitoreo de costos mediante acontecimientos indicadores. Rev Panam Salud Pública 2001; 10:405-12. [ Links ]
12. Banamex [Internet]. Disponible en: http://www.banamex.com.mx/esp/finanzas/ historicos/dolar/historico_dolar.jsp. Consultado 29 Enero 2006. [ Links ]
13. Frank R. Microeconomía y conducta. 1° edición, España, McGraw Hill; 1992. [ Links ]
14. Samuelson P, Nordhaus W. Economía. 17° edición, España, McGraw-Hill/Interamericana de España; 2003 [ Links ]
15. Leftwich RH. Sistema de precios y asignación de recursos. 3° edición, México, Nueva Editorial Interamericana; 1978. [ Links ]
16. Gaitán H, Eslava-Schmalbach J, Gómez P. Costo efectividad del diagnóstico por laparoscopia del dolor abdominal bajo agudo inespecífico, en mujeres en edad reproductiva. Rev Salud Pública 2005; 7:166-179. [ Links ]
17. Call S, Loan W. Microeconomía. 1° edición en Español, México, Grupo Editorial Iberoamericana; 1983. [ Links ]