INTRODUÇÃO
Os medicamentos são eficazes no tratamento de inúmeras doenças e essenciais para o cuidado da saúde da população [1]. Dentre suas funcionalidades estão a cura da patologia, a prevenção, o diagnóstico e o tratamento paliativo. Para que um medicamento seja qualificado como seguro, eficaz e de boa qualidade, ele deve ser devidamente rotulado, armazenado e transportado [2].
Segundo a Organização Mundial da Saúde [3] é importante preservar a segurança dos medicamentos, certificando-se de que haja troca confiável e oportuna de informações sobre questões relacionadas à segurança dos medicamentos. No Brasil, as diretrizes sobre o controle de qualidade encontram-se na Resolução RDC, n° 304 de 17 de setembro de 2019, da Anvisa, que dispõe sobre as boas práticas de distribuição, armazenagem e de transporte de medicamentos [4].
De acordo com uma projeção feita pelo Instituto de Informática da Saúde dos Estados Unidos (IMS) o acesso e uso de medicamentos no mundo em 2020 teve um aumento de 24% a mais em relação à 2015. Mais de 50 % da população mundial consumiu mais de uma dose por pessoa por dia de medicamentos, acima de um terço do mundo em 2005, impulsionados pela Índia, China, Brasil e Indonésia [5].
Diante deste cenário o uso exacerbado de medicamentos e a automedicação tornam-se uma preocupação mundial, em especial no Brasil. Entre as causas deste problema de saúde pública estão as prescrições inadvertidas e aquisição de medicamentos por indicação de conhecidos, propagandas, entre outros, além de outros fatores intrínsecos como o mal armazenamento e uso inadequado, sendo este conjunto de fatores ações culturais que perduram na sociedade brasileira. Os pacientes que tomam medicamentos sem prescrição médica ou orientação adequada podem ser expostos a efeitos adversos de medicamentos armazenados incorretamente e falhas no tratamento [6].
Tais situações agravam-se pelo estoque destes medicamentos por pacientes em seus domicílios. É comum nos lares brasileiros a existência da farmácia domiciliar, a qual é definida como o estoque de medicamentos em residências reservados para momentos de necessidade, o que contribui para automedicação e reutilização de prescrições sempre que houver necessidade, sem a orientação de um profissional qualificado. A presença da farmácia domiciliar, na maioria dos casos, compromete o Uso Racional de Medicamentos (URM), que abrange o uso do medicamento correto, na dose e posologia adequadas para o tratamento de uma patologia específica [7]. O uso e o armazenamento inadequados de medicamentos na farmácia domiciliar podem ocasionar consequências como reações adversas, interação medicamentosa e intoxicação quando não observado, por exemplo, o prazo de validade e a substância ativa.
A vida útil do medicamento é determinada pelo prazo de validade. Quando vencidos podem causar reações adversas. Por exemplo, a tetraciclina expirada pode causar toxicidade e afetar a função hepática e renal, causando danos ao fígado e rins [6]. Além disso, as condições de armazenamento destacam-se como fator determinante na preservação e eficácia dos medicamentos, bem como na prevenção de acidentes domésticos [8], uma vez que as altas temperaturas ou presença de umidade podem causar danos à estabilidade do fármaco e prejudicar o efeito terapêutico desejado. Dentre os fatores que motivam a farmácia domiciliar estão a venda de medicamentos em quantidades superiores às prescrições médicas, erros de prescrição e dispensação ou mudanças sucessivas de tratamentos [1], além de perspectiva de uso futuro, óbito do paciente e fornecimento de amostras grátis.
Outro aspecto que pode levar ao acúmulo de medicamentos domiciliares é a polifar-mácia. A polifarmácia é definida como o uso simultâneo e rotineiro de cinco ou mais medicamentos, incluindo os medicamentos prescritos e/ou medicamentos tradicionais e complementares usado por um paciente [9]. Essa conduta, quando necessária, pode contribuir para a melhora do paciente. Porém, quando administrada de forma incorreta, pode trazer sérias consequências para o paciente, inclusive aumento dos efeitos adversos, intoxicação, sobrecarga hepática e/ou renal.
Uma das situações que contribui com a prática da polifarmácia é a multimorbidade, definida como a presença de duas ou mais condições de saúde de longo prazo, principalmente entre os idosos. Para pacientes com multimorbidades o acompanhamento constante e a educação continuada também se fazem necessários, uma vez que a maioria deles apresenta-se em idade avançada e pode se confundir na administração do medicamento. É necessário que os médicos que acompanham esses pacientes tenham conhecimento de toda a farmacoterapêutica administrada, evitando superdosagens, utilização de medicamentos desnecessários e desperdício de renda [9].
Uma forma eficaz para evitar o acúmulo de medicamentos, uso inadequado, problemas de intoxicação ou reações adversas refere-se ao descarte adequado e seguro, considerando-se a legislação vigente sobre o assunto. No Brasil, duas legislações regem sobre a destinação de descarte dos medicamentos: a Resolução CONAMA n° 358/2005 que dispõe sobre o tratamento e a disposição final dos resíduos dos serviços de saúde e dá outras providências [10] e a Resolução RDC (Resolução da Diretoria Colegiada) n° 222/2018 que regulamenta as Boas Práticas de Gerenciamento dos Resíduos de Serviços de Saúde e dá outras providências [11]. Porém, ambas as resoluções não tratam da destinação de medicamentos domiciliares:
Aplica-se a todos os serviços relacionados com o atendimento à saúde humana ou animal, inclusive os serviços de assistência domiciliar e de trabalhos de campo; laboratórios analíticos de produtos para saúde; necrotérios, funerárias e serviços onde se realizem atividades de embalsamamento (tanatopraxia e somato-conservação); serviços de medicina legal; drogarias e farmácias inclusive as de manipulação; estabelecimentos de ensino e pesquisa na área de saúde; centros de controle de zoonoses; distribuidores de produtos farmacêuticos; importadores, distribuidores e produtores de materiais e controles para diagnóstico in vitro; unidades móveis de atendimento à saúde; serviços de acupuntura; serviços de tatuagem, entre outros similares [10, 11].
O plano de gerenciamento dos resíduos de serviços de saúde (PGRSS) é o documento que aponta e descreve todas as ações relativas ao gerenciamento dos resíduos de serviços de saúde, observadas suas características e riscos, contemplando os aspectos referentes à geração, identificação, segregação, acondicionamento, coleta, armazenamento, transporte, destinação e disposição final ambientalmente adequada, bem como as ações de proteção à saúde pública, do trabalhador e do meio ambiente [11].
Diante das leis brasileiras observa-se que a responsabilidade do descarte não se aplica ao consumo doméstico. Na Austrália, por exemplo, os medicamentos de consumo doméstico são descartados em latas de Return Unwanted Medicine (RUM), situadas nas farmácias, que são então coletadas por atacadistas farmacêuticos e transportadas para locais de incineração registrados [12]. Da mesma maneira, as drogarias, farmácias e distribuidores de medicamentos no Brasil deveriam garantir o descarte adequado e reduzir a geração de medicamentos impróprios. Já os médicos precisam assegurar práticas de prescrição adequadas que não resultem em excesso de medicamentos impróprios [2].
Outra preocupação com o descarte inadequado é a de que os produtos farmacêuticos reúnem mais de 1000 moléculas biologicamente ativas usadas na medicina humana e veterinária em todo o mundo [13]. Atualmente, eles são considerados os principais poluentes ambientais e são onipresentes em águas e solos [14]. O descarte incorreto dos medicamentos seja por queima, aterro, ou pia e ralos, ocasiona danos ao meio-am-biente, desde a contaminação do solo e água até o aumento de resistência de microrganismos, o que ameaça a vida de outras espécies.
É insuficiente que as políticas e decisões sobre a regulamentação dos poluentes farmacêuticos no meio ambiente tenham como premissa apenas os efeitos agudos previstos para a saúde, porque pressupõe erroneamente que todos os medicamentos são seguros abaixo de suas doses terapêuticas; que todos na população toleram todas as drogas; e que a resistência aos antibióticos criada por produtos farmacêuticos em esgotos não se transfere para os humanos. Também ignora o fato de que mesmo em doses subterapêuticas, a ocorrência de fármacos na água e nos alimentos apresenta um risco de interação medicamentosa indesejável no consumidor, e que a insegurança alimentar prejudica diretamente a saúde pública. Enquanto isso, a vigilância e a pesquisa sobre os perigos de poluentes farmacêuticos para a saúde pública devem ser fortalecidas, especialmente no mundo em desenvolvimento, onde os sistemas regulatórios e a infraestrutura de saneamento são fracos [14].
Como no Brasil não há uma política pública nacional regulando a coleta e o descarte doméstico de produtos farmacêuticos [1] e nem a obrigatoriedade da logística reversa, faz-se necessário que os municípios criem Planos de Gerenciamento para os resíduos domiciliares.
Uma medida de controle é o encaminhamento dos medicamentos não mais utilizáveis para unidades de saúde, porém, conforme a legislação brasileira, as farmácias não têm a obrigação de receber medicamentos que não serão mais utilizados, sendo esse um projeto opcional. Já os postos de saúde não podem aceitar os medicamentos, mesmo estando no prazo de validade, pois não podem assegurar como esses remédios foram armazenados anteriormente [7].
Neste viés, os consumidores/pacientes devem ser educados quanto ao consumo correto e racional dos medicamentos. Porém, é papel do Estado promover e instaurar uma política de gerenciamento de resíduos de saúde domiciliares, na qual a logística reversa dos medicamentos, vencidos ou sem utilização, com a devolução para indústrias farmacêuticas por intermédio de drogarias possa ser uma solução a ser implementada [13].
Entretanto, para que estas questões sejam implementadas faz-se necessária a ampliação de pesquisas sobre essa temática, principalmente tendo como público-alvo estudantes da área de saúde que irão atuar cotidianamente com as pessoas que mantêm a farmácia domiciliar e praticam o descarte incorreto e poderão atuar frente às mudanças pertinentes para melhoria na saúde pública. Neste contexto, a presente pesquisa objetivou quantificar e qualificar por classes terapêuticas os medicamentos vencidos e/ou armazenados no domicílio de estudantes dos cursos técnicos do eixo saúde do Colégio Tecnológico Jerônimo Carlos do Prado, em Goiatuba, GO, e abordar sobre a importância do correto descarte desses medicamentos.
METODOLOGIA
Esta pesquisa foi observacional transversal [15]. O local de coleta foi uma escola técnica de nível médio, o Colégio Tecnológico Jerônimo Carlos do Prado, localizado no interior do estado de Goiás, no município de Goiatuba. O público-alvo foram estudantes dos cursos do eixo da saúde: Técnico em Enfermagem, Técnico em Análises Clínicas e Técnico em Saúde Bucal.
Após a divulgação do objetivo da pesquisa aos estudantes, a entrega e a coleta dos medicamentos foram realizadas no período de 26 de outubro a e 06 de novembro de 2020, de forma voluntária. Para tal, foi colocada, em local de fácil acesso no Colégio, uma caixa com abertura superior para a coleta dos medicamentos. Como não houve a identificação dos estudantes durante a entrega dos medicamentos, isto inviabilizou quantificar o número total de participantes da pesquisa e de medicamentos entregues por cada um deles.
Foi solicitado aos estudantes que separassem na sua farmácia domiciliar os medicamentos não utilizados. Devido às medidas de isolamento social, acarretada pela pandemia da Covid-19, todo o material recolhido foi higienizado com álcool 70 %. Os medicamentos obtidos foram quantificados e caracterizados pela classe terapêutica (finalidade de uso), formas de apresentação farmacêuticas (comprimidos, cápsulas, ampolas, entre outros) e tipo de dispensação (os medicamentos podem ser adquiridos por três formas de dispensação: medicamentos prescritos com retenção de receita; medicamentos prescritos sem retenção de receita e medicamentos isentos de prescrição). Foi feito o registro do prazo de validade de cada medicamento.
Após o levantamento dos dados, os medicamentos recolhidos foram encaminhados para descarte em parceria com uma drogaria, que possui Programa de Gerenciamento de Resíduos de Serviços de Saúde, situada na área urbana de Panamá, no estado de Goiás.
RESULTADOS
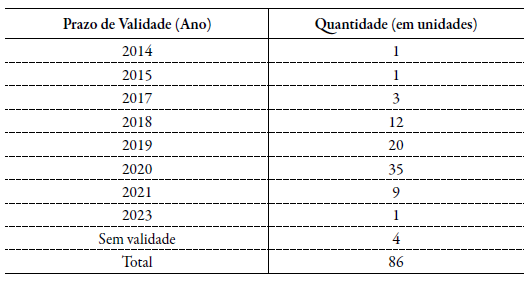
Foram coletados 86 medicamentos, dos quais a maioria (77,9 %, n = 67) encontrava-se com a validade expirada e com vencimento em 2020 (Tabela 1).
Tabela 1 Quantidade de medicamentos coletados e o respectivo ano de vencimento. Sem validade: não foi encontrada a data de validade marcada na embalagem do medicamento.
As classes terapêuticas mais frequentes foram o anti-inflamatório não-esteroide com 18 medicamentos (20,93 %), seguido dos analgésicos com 15 medicamentos (17,44 %) e os antimicrobianos com 10 medicamentos (11,62 %) (Figura 1).
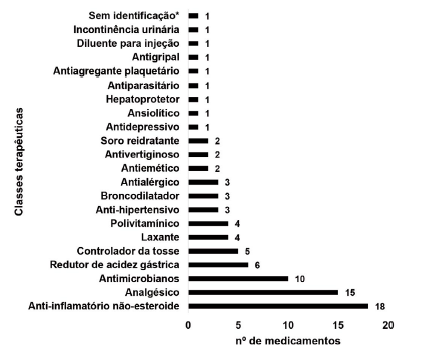
Figura 1 Quantidade de medicamentos coletados e a respectiva classe terapêutica encontrada. Sem identificação*= não foi encontrado o nome do ativo na embalagem do medicamento.
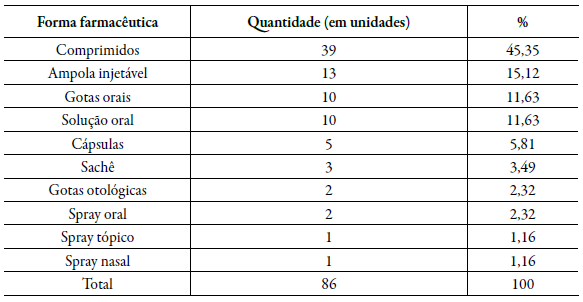
Quanto às formas de apresentação farmacêuticas, a maioria dos medicamentos coletados estava na forma de comprimidos (45,35 %), seguido de ampolas injetáveis (15,12 %) (Tabela 2).
Tabela 2 Quantidade e porcentagem de medicamentos coletados segundo a forma de apresentação farmacêutica.
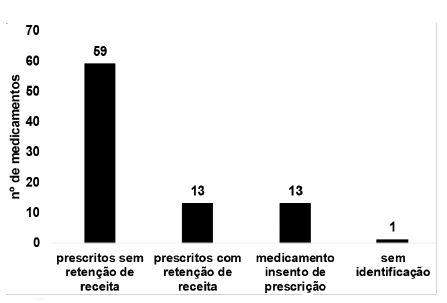
A partir das classes terapêuticas encontradas, a dispensação foi realizada através de prescrição em 84 % dos medicamentos coletados. O número de medicamentos prescritos sem retenção de receita foi maior (59 %) em relação aos prescritos com retenção de receita e venda livre (Figura 2). Logo, a maioria dos medicamentos estocados foi prescrita por médico e por motivo desconhecido, o uso foi suspenso.
Entre os medicamentos 13 apresentaram lascas e alteração de cor dos comprimidos e, no caso das soluções em 15 dos medicamentos foram encontradas crostas ao redor da tampa, evidenciando oxidação e alteração do produto.
DISCUSSÃO
Diante do número de medicamentos armazenados e vencidos nas residências dos estudantes podemos inferir que existe a prática de manter a farmácia domiciliar entre o grupo estudado. A prática de armazenamento de medicamentos em residências é vista como uma via para melhorar o acesso a medicamentos e cuidados de saúde imediatos entre a população [6]. De forma similar aos resultados aqui obtidos, em um estudo realizado sobre o descarte de resíduos de medicamentos pela população de uma área de afloramento do Sistema Aquífero Guarani no Sul do Brasil, cerca de 68 % dos participantes afirmaram que há sobras de medicamentos após o tratamento médico e 70,2 % que possuem medicamentos vencidos em casa [16]. Em estudo realizado por Dombrovski et al. [17], no qual os autores avaliaram o perfil de consumo, armazenamento e descarte de medicamentos por indivíduos que frequentam farmácias privadas em Jaraguá do Sul, Santa Catarina, entre os 120 pacientes 20 % não verificam ou fazem isso raramente em relação à data de validade dos medicamentos utilizados, e, cerca de 25 % não observam aspectos como cor, odor e integridade do medicamento antes de fazer o seu uso.
Armazenam-se as sobras de medicamentos ou os medicamentos em desuso prevendo o uso futuro. Porém, essa conduta aumenta o risco de efeitos colaterais, intoxicação e acidentes domésticos. O uso e a compra consciente de medicamentos reduziriam o armazenamento desnecessário e, consequentemente, proporcionaria economia para os usuários. Nesse cenário, o papel do farmacêutico torna-se essencial, visto que é o último profissional da saúde a ter contato com o paciente e deve orientá-lo sobre a real necessidade do uso de determinada medicação [18] e a quantidade necessária.
Santos e Lopes [7] alertam que conservar o medicamento na embalagem original, não remover o rótulo das embalagens e observar o prazo de validade, evitam o uso de medicamentos vencidos e reações inesperadas. O acúmulo de medicamentos não utilizados leva ao desperdício e consequente perda de recursos econômicos.
Uma possível explicação ao fato de que a maioria dos medicamentos venceu em 2020 pode ser devido ao atual cenário pandêmico. Sabemos que a procura por medicamentos aumentou cada vez que se anunciava algum medicamento promissor para o tratamento de Covid-19. Entretanto, quando tais produtos eram comprovados pela ciência como ineficazes para o tratamento de COVID-19, o destino foi o descarte e/ou a esto-cagem domiciliar. Também ocorreu desabastecimento de medicamentos e produtos médicos de uso hospitalar, incluindo desde equipamentos de proteção individual e, até mesmo, medicamentos necessários ao manejo de casos graves [19]. Com essa conduta faltou, como exemplo, a Hidroxicloroquina para os pacientes com artrite reumatoide e lúpus, dificultando ou impossibilitando o tratamento e prejudicando a qualidade de vida desse paciente [20].
Os produtos originados de medicamentos vencidos podem causar resistência a antibióticos, falha terapêutica e efeitos carcinogênicos [21]. De acordo com Rogowska et al. [22] eles podem causar efeitos ambientais mais potentes do que outros contaminantes, pois são projetados para provocar efeitos biológicos específicos em concentrações relativamente baixas; além de contaminar o meio ambiente [21], a possível bioacumulação e transmissão na cadeia alimentar ameaçam a vida selvagem [22].
Algumas das explicações para a grande quantidade de anti-inflamatórios armazenada entre os estudantes podem ser: a facilidade de comprar o medicamento sem receita, o preço acessível, automedicação, falta de dinheiro para pagar uma consulta ou para o transporte para deslocar ao posto de saúde e a demora na fila para a consulta. Os anti--inflamatórios são usados para o controle dos sinais e sintomas da inflamação como a febre, a dor e o edema, em casos como dores de garganta, ouvido, articulações, cólicas menstruais, contusões, entre outros. No estudo de Silva e Lourenço [23] sobre o uso indiscriminado de anti-inflamatórios em Goiânia e Bela Vista de Goiás, Goiás, a maior parte dos pacientes que comprou anti-inflamatórios estava seguindo orientação com receita médica, mas 20 % compraram o fármaco por conta própria, sem orientação de nenhum especialista. Ainda de acordo com estes autores, dos pacientes entrevistados, 47 % sabiam sobre os possíveis sintomas indesejáveis decorrentes do uso indiscriminado de anti-inflamatórios, mas 53 % desconheciam estes sintomas e acreditavam não estar correndo nenhum risco ao usar estes medicamentos.
Os anti-inflamatórios estão entre as classes terapêuticas mais consumidas no mundo sendo amplamente prescritos [24, 25], e, em alguns países, o mais consumido sem receita médica [26, 27] talvez pela crença de que tenham efeito analgésico superior ao da dipirona ou do paracetamol [28]. Estima-se que, diariamente, mais de 30 milhões de pessoas ingerem anti-inflamatórios, sem prescrição médica, dos quais, grande parte são ibuprofeno, diclofenaco, meloxicam, piroxicam e nimesulida que podem ser adquiridos nas prateleiras das farmácias, sem precisar de receita [24, 29]. Esses fármacos são eficazes para tratar os sintomas do processo inflamatório, porém, podem ocasionar efeitos adversos gastrointestinais, que vão desde uma dispepsia até complicações da úlcera péptica como perfuração, hemorragia e óbito [24].
A automedicação pode ser a causa da presença de analgésicos e antimicrobianos entre os medicamentos nos domicílios dos estudantes, com uma impressão errônea de prevenção de doenças infecciosas. A automedicação é conceituada como a seleção e o uso de medicamentos, geralmente, de venda livre, para tratar doenças "menores" sem prescrição ou supervisão de um médico ou dentista [30, 31]. É considerada uma prática permanente e culturalmente estabelecida na sociedade contemporânea [32, 33]. Em uma pesquisa realizada por Lázaro et al. [31] sobre a automedicação de estudantes de medicina de uma Instituição de Ensino Superior o índice de automedicação entre eles foi alto (88 %), e, corroborando com os dados da nossa pesquisa, as classes de medicamentos mais utilizadas por eles foram, analgésico (73,9 %), anti-inflamatório (33,5 %) e antibiótico (7,5 %). Em estudo realizado por Dombrovski et al. [17], no qual os autores avaliaram o perfil de consumo, armazenamento e descarte de medicamentos por indivíduos que frequentam farmácias privadas em Jaraguá do Sul, Santa Catarina, entre os 120 pacientes 91,7 % deles se automedicam.
A automedicação é estimulada por indicação e compartilhamento de fármacos por amigos e familiares e por vários meios de comunicação através de propagandas na mídia televisiva e internet, nas quais são disseminados anúncios nos intervalos comerciais ou durante a exibição de vídeos na internet, com conteúdos que insistem e estimulam a população a adotar tal postura, inserindo no final da propaganda a frase "persistindo os sintomas um médico deve ser consultado" [31, 33] como se a automedicação fosse uma prática segura. Mesmo que muitas vezes esta prática possa ter resultados favoráveis, como a melhora de sintomas ou resolução do problema de saúde, outras vezes pode trazer prejuízos à saúde do usuário, mascarando uma doença, intoxicações, reações adversas, interações medicamentosas, desenvolvimento de resistência, entre outros [33, 34].
Além disso, analgésicos e antimicrobianos podem ser prescritos em concomitância aos anti-inflamatórios [31, 35-37], visto que são comumente utilizados para o tratamento de sintomas associados aos processos infecciosos [36]. No entanto, devido à possibilidade desses medicamentos causarem interações e provocarem reações adversas, esta situação é preocupante, uma vez que o uso desses fármacos de forma inadequada, com superdosagem ou por tempo prolongado, pode representar perigo à saúde dos usuários [37-39] como risco de toxicidade, ocasionar dependência e resistência microbiana, além de aumento dos custos com a saúde. Esse conjunto de fatores associados pode causar um comprometimento na terapia medicamentosa, resultando em um grave problema de saúde pública [36, 37, 40, 41].
A presença de estoque de antimicrobianos tópicos e sistêmicos demonstram que muitos desses medicamentos foram interrompidos prematuramente pelos consumidores -o que favorece o aumento de resistência bacteriana- ou armazenados para uso futuro[20]. A descontinuação do uso de medicamentos pode ocorrer por vários fatores, como reações adversas, óbito do paciente ou melhora dos sintomas. Com um percentual maior do que o encontrado na nossa pesquisa, em um estudo realizado em Nova Delhi, por Manocha et al. [21], a maioria dos participantes (38,9 %) armazena analgésicos, seguido por agentes antimicrobianos (27 %).
As interações medicamentosas com agentes antimicrobianos podem ser muito danosas, pois esses fármacos afetam não somente o paciente como também o ambiente, podendo ocasionar, além de reações adversas, o surgimento de microrganismos resistentes a qualquer tratamento [31, 36]. Entre os antimicrobianos mais usados destaca-se a amoxicilina pelo seu amplo espectro e baixa toxicidade e como tratamento para vários quadros infecciosos, porém, esse medicamento está entre os que mais aumentam os índices de resistência bacteriana e que estão sendo usados de maneira abusiva [42]. Outro comumente prescrito é a azitromicina - inclusive foi um dos medicamentos incluídos no Kit Covid distribuído gratuitamente no atendimento de saúde público no Brasil, o qual possui um espectro de ação mais amplo, apresenta melhor tolerabilidade gástrica, tempo de meia vida mais prolongado, promovendo, assim, uma administração de apenas uma única dose diária e menor frequência de efeitos adversos [37, 42, 43]. O aumento da resistência microbiana é considerado como uma das grandes ameaças à saúde da humanidade [44]. Diante disso, no Brasil a venda dos antimicrobianos passou a ser regulamentada desde 2010, com alterações pela Resolução de Diretoria Colegiada (RDC) de n°. 20 de 2011, sendo hoje regida pela RDC de n°. 471 de 2021, da Agência Nacional de Vigilância Sanitária-ANVISA [45-47]. Por outro lado, as pesquisas evidenciam que quase um terço das prescrições de antimicrobianos é realizada de forma incorreta, com erros de dose, na seleção do fármaco, ausência de ajuste de dose para idade e função renal e omissão do tempo de tratamentos [31, 35, 36], o que pode gerar impactos negativos ao paciente e ao ambiente uma vez que são medicamentos prescritos com elevada frequência [37].
Os medicamentos injetáveis, geralmente, são de uso hospitalar, pois, necessitam de profissional treinado e habilitado para a administração, o que torna preocupante o seu armazenamento domiciliar pelos estudantes. Os medicamentos injetáveis amostrados eram de via endovenosa e pertenciam às classes terapêuticas analgésico, polivitamínico, antimicrobiano e redutor de acidez gástrica. As práticas seguras na gestão de medicamentos injetáveis englobam medidas como uso racional de insumos por profissional treinado e qualificado, utilização de seringas e agulhas estéreis, o não reencape de agulhas após sua utilização [48-50], não reuso de insumos descartáveis [51] e descarte de perfurocortantes em coletor para isso designado [48]. Além disso, a Organização Mundial da Saúde (OMS) [52] recomenda que luvas devam ser usadas na administração de injetáveis para reduzir o risco de contaminação das mãos do administrador do medicamento com sangue e outros fluidos corporais e evitar a disseminação de germes para o ambiente, transmissão do administrador do medicamento para o paciente e vice-versa, bem como de um paciente para outro. Entretanto, as luvas não oferecem proteção completa contra a contaminação, razão que justifica a importância da correta higienização das mãos antes de calçar as luvas [53]. Mas, ainda não há consenso da obrigatoriedade quanto ao uso de luvas para realização de rotina de medicações injetáveis [54-56], podendo ficar a critério da avaliação prévia do profissional. Por outro lado, o uso de luvas não substitui a higienização das mãos, sendo que esta deve ser realizada antes e após a aplicação de medicamentos injetáveis [53, 55]. A higienização das mãos imediatamente antes e após a administração de medicações injetáveis com sabão ou álcool em gel é fortemente considerada como a medida mais importante e eficaz para se evitar a transmissão de microrganismos, além do baixo custo e com indicações sustentadas por fundamentação científica sólida [53, 55]. A não adoção dessas práticas para injeção segura pode culminar em transmissão de microrganismos para o paciente [51, 54, 57], acidentes e exposição ao material biológico [58], gerando resíduos perigosos para a população e o meio ambiente.
As alterações observadas nos medicamentos amostrados podem ter ocorrido devido ao armazenamento inadequado. Huang et al. [6] demonstraram, em uma pesquisa realizada na China, que não é dada atenção suficiente à temperatura de armazenamento dos medicamentos nas residências e isso é devido ao conhecimento limitado das condições e práticas adequadas. O armazenamento deve ser realizado de forma correta para evitar a perda de estabilidade do medicamento, a qual pode ser observada pela presença de manchas, descoloração, quebras, lascas e rachaduras na superfície ou presença de farelos na embalagem de comprimidos [7].
O descarte imediato das sobras é o melhor comportamento de redução de risco, uma vez que o armazenamento em casa, mesmo para curtos períodos, apresenta risco para membros da família e outros [59]. O descarte de medicamentos em lixeiras, pias e vasos sanitários predispõe o meio ambiente e os habitantes a sérios riscos à saúde [60]. O descarte é influenciado pela formulação e/ou tipo de medicamento. Dessa forma, pias ou vasos sanitários são destinados os líquidos e lixo doméstico as formas sólidas e semis-sólidas, como comprimidos/cápsulas e pomadas/cremes [61].
A gestão do descarte de medicamentos domésticos é um desafio mundial [1]. Isto porque não há a quem se responsabilizar pelo manejo desses medicamentos. Os governos contribuem para o desperdício de medicamentos e o descarte impróprio, pois, não estabelecem ou não implementam políticas e regulamentos para lidar com essas questões [20]. Ao contrário de outros contaminantes ambientais, os poluentes farmacêuticos ainda não são regulamentados globalmente, simplesmente porque as avaliações de risco agudo mostram risco insignificante à saúde humana [14].
A otimização de técnicas analíticas ambientais possibilitou a identificação desses poluentes em todos compartimentos aquáticos, desde águas superficiais, subterrâneas até o meio marinho, em concentrações que variam de nanogramas por litro a microgramas por litro [13]. A contaminação das águas por substâncias químicas aumenta a suscetibilidade de doenças adquiridas pelo homem.
Existem técnicas de remoção de fármacos como ultrafiltração, ozonização, oxidação avançada, mas os elevados custos não viabilizam sua implantação em larga escala. Assim, a incineração em altas temperaturas é o método recomendado para descarte da maioria dos medicamentos descartados, pois, oxida todo o material orgânico em dióxido de carbono [62], diminuindo o volume dos resíduos e sua periculosidade. Porém, é importante lembrar que a incineração também apresenta riscos para a saúde e o meio ambiente, já que os gases emitidos pela queima e as cinzas produzidas podem conter substâncias tóxicas, e o dióxido de carbono é uma das substâncias responsáveis pelo efeito estufa, necessitando que outra opção seja desenvolvida. Por enquanto, é a melhor opção para destinação final dos resíduos de serviço de saúde - método também usado amplamente no exterior. Porém, ela deve ser acompanhada por dispositivos de controle de poluição do ar, como filtros, purificadores e precipitadores eletrostáticos [63]. Isso exige um extremo controle e equipamentos modernos com alta eficiência de filtração e lavagem de gases para diminuir os impactos ambientais.
Apesar da preocupação com a destinação dos resíduos medicamentosos, os estudos e programas que asseguram o descarte seguro destes insumos ainda são poucos no Brasil. Entre os estudos podemos citar o de Dombrovski et al. [17] que constataram que 65 % dos pacientes amostrados nunca receberam orientações sobre como descartar os medicamentos vencidos ou em desuso e 58 % deles descartam de forma inadequada. Pela Política Nacional de Resíduos Sólidos (PNRS) a orientação é que deve ser feita a devolução do medicamento em desuso nas drogarias e estabelecimentos de saúde que tenham o PGRSS [64]. E, apesar de existirem normativas técnicas sobre o descarte de medicamentos (Resoluções 306/2004 e 358/2005), elas dizem respeito aos estabelecimentos de saúde, não incluindo a comunidade civil em sua plenitude, o que dificulta a implementação de uma gestão social, sustentável e corresponsável acerca do descarte [10, 65].
Dessa forma, se faz necessária a criação de leis específicas e condições para o correto descarte de remédios domiciliares, com a conscientização da população em sua totalidade, envolvendo médicos, enfermeiros, farmacêuticos, agentes comunitários; ampliação de postos de coleta e ações de educação ambiental junto à comunidade. A aquisição racional de medicamentos deve ser um tema imprescindível a ser trabalhado no ensino, em todos os níveis, inclusive nas palestras educativas oferecidas pelas Unidades Básicas de Saúde. A população precisa de educação em saúde para apreender sobre as práticas corretas de armazenamento e descarte de medicamentos. Isso culminaria no uso e compra consciente de medicamentos, e, paralelamente, reduziria o armazenamento desnecessário, economia para os usuários e menor impacto ambiental. Estas são algumas ações relevantes para o uso racional de medicamentos no país.
CONCLUSÕES
A prática do armazenamento de medicamentos vencidos neste estudo ficou evidenciada nos domicílios dos estudantes. A classe terapêutica mais comum foi o anti-inflamató-rio não-esteroide, seguido dos analgésicos e os antimicrobianos. Alguns medicamentos apresentaram lascas e alteração de cor dos comprimidos e, no caso das soluções, foram encontradas crostas ao redor da tampa, evidenciando oxidação e alteração do produto. Essas alterações podem ter ocorrido devido ao armazenamento inadequado. Dessa forma, mesmo sendo estudantes da área de saúde, estes necessitam de maiores orientações que os conduzam à adoção de boas práticas de armazenamento e de descarte destes medicamentos. Entretanto, como esta pesquisa abrangeu uma pequena amostra de brasileiros, mais estudos são necessários para sabermos se os dados obtidos são recorrentes ou não.