Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO  Similars in Google
Similars in Google
Share
Revista Colombiana de Obstetricia y Ginecología
Print version ISSN 0034-7434On-line version ISSN 2463-0225
Rev Colomb Obstet Ginecol vol.55 no.1 Bogotá Jan./Mar. 2004
* Profesor titular Universidad del Valle, Departamento de Ginecologia y Obstetricia, Jefe del Servicio de Ginecología - Hospital Universitario del Valle-Cali, Colombia. Director del programa de entrenamiento en Cirugía Endoscópica Ginecológica, Universidad del Valle - Clinica los Andes, Cali-Colombia. Director del Programa de Maestría en Medicina Reproductiva. Universidad del Valle, Departamento de Ginecología y Obstetricia - Fecundar (Centro de Biomedicina Reproductiva) Cali- Colombia. Presidente de la Sociedad Colombiana de Cirugía Endoscópica. Secretario para Colombia de la Sociedad Iberoamericana de Cirugía Endoscópica Ginecológica e Imagenología.
RESUMEN
La controversia alrededor del papel de laparoscopia diagnóstica de rutina se origina de la comprensión incompleta de varios temas médicos en discusión. No obstante, existe consenso en varios puntos; primero, hay varios medios confiables no invasivos para confirmar la permeabilidad tubárica existente. Por tanto, el costo y los riesgos de la laparoscopia excluyen el uso de la laparoscopia para confirmar únicamente la permeabilidad tubárica, la cual puede ser documentada por imágenes radiológicas o sonografícas. En contraposición, la inspección visual directa del peritoneo pélvico, otorga una gran sensibilidad para el diagnóstico de endometriosis y adherencias que comprometen los órganos reproductivos. Además, esta modalidad permite un tratamiento inmediato de la mayoría de estas condiciones. La infertilidad inexplicada es un diagnóstico que requiere de la apariencia normal de los órganos pélvicos a la inspección visual.
El valor pronóstico de la laparoscopia diagnóstica y tratamientos permanecen en la área de lo controversial. La prevalencia real de la no clínicamente detectada pero importante enfermedad adherencial esta entre un 20 a un 42% y los beneficios del tratamiento laparoscópico en cuanto a tasas de embarazo intra uterino se encuentran entre un 58 y 62%.
Las tasas de embarazo en la adhesiolisis laparoscópica de fimbria tubárica o fimbrioplastia están alrededor del 35%, con una tasa de embarazo ectópico entre el 9,7 y el 14%. Aunque parece que las tasas de embarazo se incrementan después del la reparación de la enfermedad adherencial, la tasa de reformación adherencial no se debe subestimar. Un estudio multicéntrico en 1991, mostró una reformación de adherencias en el 97% de las pacientes en el 66% de los sitios donde se realizó la adhesiolisis47. Por tanto, en consonancia con la reformación de adherencias, la laparoscopia no ofrece un beneficio sustancial comparado con la laparotomía.
Con relación a la endometriosis, se ha observado que esta patología se encuentra en un gran porcentaje de pacientes infértiles, asintomáticas, las cuales no se embarazan después de un periodo expectante de manejo; estudios aleatorizados han demostrado que el manejo laparoscópico de la endometriosis mínima y leve mejora las tasas de embarazo en un 30,7% versus el manejo expectante con una tasa de embarazo del 17,7%. Aunque el mecanismo de la infertilidad asociada a la endometriosis mínima y leve no tiene una explicación clara, el tratamiento de esta patología con hiperestimulación controlada e inseminación intra uterina mejora las tasas de embarazo mensual, en comparación con el tratamiento expectante.
En conclusión, el papel de la laparoscopia diagnóstica en pacientes con histerosalpingografía normal debe ser reconsiderado, ya que ésta ha cambiado las decisiones de tratamiento en un inesperado alto número de pacientes con subfertilidad masculina, cérvix hostil e infertilidad inexplicada hasta en un 25%. Por consiguiente, estos hallazgos sugieren la realización de estudios prospectivos futuros para evaluar si retrasar o pasar por alto la laparoscopia diagnóstica es más costo-efectivo y si la intervención laparoscópica de anormalidades intraabdominales es efectiva en términos de mejorar las tasas de embarazo después de un tratamiento con inseminación intrauterina.
Palabras clave: infertilidad, patología tubárica, laparoscopia.
SUMMARY
The controversy about the role of routine diagnostic laparoscopy originates from the incomplete comprehension of several medical topics in discussion. Nevertheless, there is agreement in several points. First, several reliable not invasive means exist to confirm the existing tubal patency. Therefore, the cost and the risks of the laparoscopy exclude the use of the laparoscopy to confirm the tubal patency, documented by radiological images or sonography. In contraposition, the direct visual examination of the pelvic peritoneum yields a great sensitivity for the diagnosis of endometriosis and adhesions that compromise the reproductive organs. Besides, laparoscopy allows an immediate treatment of the majority of these conditions. The unexplained infertility is a diagnosis that asks from the normal appearance of the pelvic organs to the visual examination.
The prognostic value for diagnostic laparoscopy and laparoscopic treatments remain in the area of the controversy. The real prevalence of the non medical detected, but important adherencial disease is between 20% to 42% and the benefits of the laparoscopic treatment measured as for rates of intrauterine pregnancy are between 58% and 62%.
The rate of pregnancy in laproscopy adhesiolysis of fimbrial adhesions or fimbrioplasty is about 35% with a rate of ectopic pregnancy between 9,7% and 14%. Though the rates of pregnancy seem to increase after repairing the adherencial disease, the rate of adhesions relapse must not be sub estimated. A multicentric study in 1991 showed adhesions reformation in 97% of the patients in 66% of the places where the adhesiolysis was realized. Therefore, in relation to the adhesions reformation, the laparoscopy does not offer a substantial benefit compared with the laparotomy.
In relation to endometriosis, it has been observed that this pathology is in a great percentage of unfertile asymptomatic patients, who are not pregnant after an expectant handling period; the randomized trials have demonstrated that the laparoscopic handling of the minimal and mild endometriosis improves the rates of pregnancy in 30,7% versus the expectant handling with a rate of pregnancy of 17,7%. Though the mechanism of the infertility associated with the minimal and mild endometriosis does not have a clear explanation, the treatment of this pathology with controlled hyperstimulation and intrauterine insemination improves the rates of monthly pregnancy, compared with the expectant treatment.
In conclusion, the role of the diagnostic laparoscopy in patients with normal HSG must be reconsidered, since this one, has changed the decisions of treatment into an unexplained infertility even into 25%. Consequently, these finds suggest that further studies are needed to evaluate the delay or not making the diagnostic laparoscopy, its cost-effectiveness, and if the laparoscopy intervention of intra abdominal abnormalities is effective in terms of improving the rates of pregnancy after a treatment with IUI.
Key Words: Infertility, tubal pathology, laparoscopy.
INTRODUCCIÓN
En general se acepta que la laparoscopia diagnóstica es el método ideal para el diagnóstico de la patología tubárica y otras causas de infertilidad intraabdominales.
Por consiguiente, la laparoscopia diagnóstica es el procedimiento de rutina que se realiza como la prueba final en el estudio de infertilidad en muchas clínicas antes de que la pareja avance a tratamientos más complejos para la infertilidad.
Desde hace mucho tiempo los tratamientos de infertilidad están enfrentados a la censura a partir de numerosas fuentes. Las compañías de seguro frecuentemente limitan o niegan varios procedimientos y la realidad es que en el futuro el cuidado médico se realizará por capitación.
Publicaciones oficiales de la Sociedad Americana para la Medicina Reproductiva citan posibles preocupaciones éticas como una problemática y sugieren la necesidad de una mayor vigilancia en varias áreas de la medicina de la infertilidad.1, 2
Quizás lo más importante es el llamado que hacen los expertos de la medicina basada en la evidencia de que los estudios clínicos para ser aceptados deben estar basados o sustentados en informes de pruebas clínicas llevadas a cabo en forma apropiada.3 Estos estudios deberían definir no únicamente la sensibilidad y especificidad de la prueba para identificar una condición anormal y demostrar en forma concluyente que la información obtenida proporciona un pronóstico significante o es requerida para guiar a la institución o los médicos para realizar un tratamiento efectivo.3, 4 En esta perspectiva vamos a considerar el papel que juega la laparoscopia diagnóstica en el manejo de la infertilidad.
El término de laparoscopia diagnóstica describe la investigación endoscópica de la cavidad peritoneal en una mujer infértil en quien la historia clínica, el examen físico y los estudios no quirúrgicos (histerosalpingografía, histerosonografía) no muestran una evidencia clara de enfermedad pélvica.
Los defensores de la laparoscopia diagnóstica de rutina afirman que este procedimiento tiene un papel esencial en el tratamiento de la infertilidad por ser un examen que evalúa tres factores clínicos: permeabilidad y condición de la tuba uterina, identificación y tratamiento de la endometriosis, y adherencias pélvicas. Estos desórdenes colectivamente abarcan en forma individual la gran mayoría de las causas de infertilidad femenina.5, 6.
Quienes abogan por la laparoscopia diagnóstica aseguran que el examen de esos factores es más eficaz y exacto llevado a cabo vía cirugía, y que el tratamiento realizado durante cirugía, rinde beneficios a esas pacientes en su búsqueda de embarazo. Estas recomendaciones en gran manera han sido empíricas, basadas más bien en experiencias clínicas que en investigaciones clínicas. Los profesionales más escépticos consideran que una paciente bien evaluada tiene una baja prevalencia de los males antes mencionados, y más importante que la detención de esas condiciones es determinar el pronóstico y la selección del tratamiento. Por lo tanto, existen controversias del papel de la laparoscopia diagnóstica en manejo de la infertilidad.
En el intento por hacer una evaluación científica de la investigación rutinaria de la pelvis en la mujer infértil consideraremos varias preguntas.
MÉTODOS
La metodología utilizada para contestar las preguntas anteriores consistió en categorizar e identificar todos los artículos publicados en lengua inglesa, para lo cual realizamos una búsqueda en MEDLINE de enero de 1982 a febrero del 2003 de las publicaciones que incluyeran en sus títulos; laparoscopia diagnóstica, estudio de la infertilidad, infertilidad inexplicada, histerosalpingografía, histerosonografía, permeabilidad tubárica, endometriosis, adherencias peritubáricas, inseminación intrauterina; además buscamos manualmente en las principales revistas de la especialidad de enero de 1982 a enero del 2003. También identificamos informes por revisión sistemática de referencias tomadas de artículos publicados y de la consulta de libros de texto de medicina reproductiva publicados en los últimos diez años. Ante la carencia de estudios controlados sobre el tema, decidimos compilar los resultados disponibles de estudios observacionales.
ESTADO DE LAS TROMPAS UTERINAS
La patología tubárica representa una causa significante de infertilidad, la cual se estima tiene una prevalencia en aumento.7 El consenso de que la enfermedad tubárica es un factor común en infertilidad tiene implicaciones importantes cuando se evalúa la eficacia de los exámenes disponibles para ello.
El valor predictivo de cualquier examen de evaluación es producto de la prevalencia en una población especifica del problema de interés. En general, entre más diseminada esté la enfermedad, mayor es la sensibilidad y especificidad de la herramienta de diagnóstico; una mayor prevalencia de enfermedad tubárica claramente soporta la laparoscopia. Sin embargo, su uso es controversial en aquellos pacientes de bajo riesgo para enfermedad tubárica. Es importante determinar con qué certeza los estudios no quirúrgicos como son la histerosalpingografía y la histerosonografía pueden identificar el estado de las tubas uterinas en esta población.
VALOR DE LA HISTEROSALPINGOGRAFÍA
A pesar de las discrepancias entre la histerosalpingografía y la laparoscopia, la primera se ha utilizado tradicionalmente como un paso inicial en estudio de la infertilidad. Por lo general es realizada por radiólogos y habitualmente no hace parte de los programas de enseñanza en la residencia de ginecología y obstetricia.
Cuando ésta se realiza en forma correcta, suministra bastante información de la permeabilidad tubárica y del contorno de la cavidad uterina.
Este examen no es estático y requiere interpretación durante la realización del procedimiento. Con frecuencia, el radiólogo que analiza las películas de la histerosalpingografía (HSG) no es la misma persona quien lleva a cabo el examen. Por consiguiente, este examen debe ser realizado por el ginecólogo, quien tiene más experiencia de los órganos pélvicos y en la colocación de los instrumentos, además puede interpretar los resultados y trasmitírselos a la paciente antes de enviarla al cuarto de examen. Sin duda, si los resultados de la HSG son anormales o sospechosos, entonces una laparoscopia o una histeroscopia o ambas están justificadas.
El problema es cuándo realizar una laparoscopia si la HSG es normal. Varios estudios presentan información relevante de hallazgos laparoscópicos en pacientes con histerosalpingogramas normales. Opsahl y cols.8 revisaron retrospectivamente las historias clínicas de 756 pacientes con infertilidad sometidos a HSG y laparoscopia diagnóstica. Las laparoscopias fueron llevadas a cabo entre dos y nueve meses después del estudio radiológico. De 327 pacientes con HSG normal 316 (96,6%) tenían trompas permeables, al realizar la laparoscopia se encontró que un 49% de estas pacientes tenían evidencia de enfermedad pélvica (16,2% moderada a severa). De las que presentaban enfermedad leve, 50,9% tenían endometriosis y 40,5% presentaban enfermedad adherencial. Aquellas pacientes con enfermedad moderada a severa, 50,9% tenían endometriosis y 49,1% evidenciaban adherencias pélvicas. Por consiguiente, cuando la HSG fue interpretada como normal hubo una tasa de falso negativo del 3,4%, un valor de positivo predictivo de 70% y un valor predictivo negativo de 97%. Cuando los resultados del histerosalpingograma fueron sospechosos, un 53,9% de las pacientes presentaba patología pélvica de moderada a severa. Cuando la HSG resultó anormal, 93,5% de las pacientes presentaban anormalidad pélvica con 81,7% de moderada a severa.
El-Yaia9 describió los resultados laparoscópicos en 130 pacientes con HSG normal. La laparoscopia diagnóstica fue realizada después de una evaluación que incluía un espermiograma normal, examen pélvico, evaluación clínica para descartar una enfermedad pélvica inflamatoria, examen de prolactina, pruebas tiroideas, examen poscoito y confirmación de la ovulación. Todas las pacientes reportaron por lo menos un año de coito no protegido, sin embarazo. En este estudio retrospectivo, únicamente el 42,3% de las pacientes presentaban pelvis normal a la laparoscopia. Se observó enfermedad adherencial en 27 pacientes (20%). Las otras anormalidades fueron endometriosis pélvica, enfermedad pélvica inflamatoria, miomas uterinos. Un subgrupo de pacientes identificadas con anormalidades recibió tratamiento quirúrgico al momento de la laparoscopia, y el resto de pacientes identificados con patología recibieron tratamiento médico en el postoperatorio. Lo interesante es que este subgrupo de pacientes mostró una tasa de embarazo de 42,5% durante los 18 meses del estudio (61,1 % después del tratamiento quirúrgico, y 33,3 % después del tratamiento médico). Las 55 pacientes con pelvis normal no recibieron ningún tipo de tratamiento. Este grupo presenta una tasa de embarazo del 12,3% durante los mismos 18 meses de seguimiento luego de la laparoscopia. Aunque estos resultados no fueron analizados con respecto a la edad, característica del espermiograma, infertilidad primaria versus infertilidad secundaria, duración de la infertilidad, los hallazgos sugieren que la laparoscopia llevada a cabo en pacientes supuestamente normales sobre la base de una rutina puede resultar en un mejoramiento de la fecundidad en un subgrupo significante de estas mujeres.
Adelusi y cols.10 en un estudio retrospectivo compararon los resultados de HSG con los hallazgos de laparoscopia en 104 pacientes infértiles con relación a la permeabilidad tubárica. La permeabilidad tubárica bilateral se diagnosticó en el 39,4% de los pacientes por HSG, y el 61,9% por laparoscopia. De las pacientes en las cuales la HSG demostró permeabilidad tubárica bilateral, el 80% del hallazgo se documentó por laparoscopia. El valor predictivo negativo para la HSG se calculó en 85,37% en el escenario de una prevalencia del 30% de enfermedad tubárica. Resultados similares encontraron Mol y cols.,12 quienes sugieren desde el punto de vista clínico que lo práctico es diferir la laparoscopia después de una HSG normal por lo menos diez meses, ya que la probabilidad de que la laparoscopia muestre una oclusión tubárica después de una HSG normal es muy baja.
Los resultados anteriores coinciden con el 96,6 % de congruencia de permeabilidad tubárica bilateral reportada por Opsahal y cols.,8 lo cual nos sugiere que en la gran mayoría de mujeres con bajo riesgo de enfermedad tubárica y permeabilidad tubárica documentada sobre la base de HSG, podemos anticipar que este hallazgo se puede confirmar por una hidrotubación durante la laparoscopia.
También se ha reportado el diagnóstico de permeabilidad tubárica por vía de monitorización ultrasonográfica de infusión intrauterina de solución salina.12-17 Los informes iniciales describen imágenes transabdominales, donde se demuestra la permeabilidad tubárica comparable a la realizada por la HSG; sin embargo, la imagen transabdominal es menos exitosa en delinear si una o ambas trompas están abiertas.14, 16
La imagen sonográfica trasvaginal es mejor tolerada que la técnica usual de la HSG, con una exactitud comparable a la hidrotubacián laparoscópica.18-19 Adicionalmente, la hidrotubación trasvaginal con Doppler color se ha presentado como una alternativa viable a la HSG.13-14,18 Aunque estas técnicas tienen ventajas y desventajas cuando se comparan con la HSG, su uso para definir permeabilidad tubárica no tiene mucho impacto en el debate sobre el uso rutinario de la laparoscopia. Un resumen de la capacidad estimada de los estudios no invasivos para predecir la permeabilidad tubárica (valor predictivo) se muestra en la tabla 1

No obstante la alta concordancia existente en la literatura al comparar la capacidad de la HSG y la laparoscopia para detectar la permeabilidad tubárica en pacientes con bajo riesgo de enfermedad tubárica, los dos exámenes son diferentes, por consiguiente podemos asumir que un gran porcentaje del grupo de pacientes con HSG normal, que tienen trompas permeables a la laparoscopia se pueden embarazar, evitando de esta manera un procedimiento diagnóstico quirúrgico.
A pesar de estas impresiones; la gran concordancia entre permeabilidad tubárica documentada a través de estudios de imágenes no invasivos y la subsiguiente laparoscopia, no se justifica el uso de una cirugía de rutina únicamente para confirmar la permeabilidad tubárica en esta población de pacientes.
INCIDENCIA DE LA PATOLOGÍA
Esencialmente hay tres tipos de patología que son vistos a la laparoscopia después de que una mujer infértil ha tenido una evaluación de imágenes negativa: adherencias peritubáricas, aglutinación de la fimbria y endometriosis. La incidencia de cualquiera de estas es consistentemente reportada en un 50 a 60%.20-22 Cualquier mujer con endometriosis tiene una disminución mensual de su tasa de fecundidad, al compararla con una mujer normal fértil, a menos que la extensión de la enfermedad sea mayor del estadio II (enfermedad moderada), la evidencia sugiere que el tratamiento médico o quirúrgico no aumenta la fertilidad.8 Por tanto, la prevalencia de endometriosis moderada y severa es un factor critico, el cual es visto entre un 5 a 11% y 2 a 6% en mujeres sometidas a laparoscopia por infertilidad, respectivamente.20, 23 Estos porcentajes son para mujeres con HSG normales con infertilidad primaria o secundaria. En infertilidad primaria, la incidencia de endometriosis es del 25% y en secundaria del 11%.23
Adherencias pélvicas
En mujeres infértiles con HSG normal24 se ha reportado una alta prevalencia de adherencias pélvicas. En un estudio de metanálisis realizado por Swart y cols.25 en el cual se comparan los resultados de trece estudios que analizaron los hallazgos de HSG y laparoscopia con relación a la presencia de adherencias peritubáricas, se encontró que la HSG es un pobre predictor de las adherencias peritubáricas evaluadas laparoscópicamente (tabla 2).
Las pacientes sometidas a laparoscopia debido a la falla en concebir a pesar de un estudio para infertilidad rutinario que incluía una HSG normal, presentaban una prevalencia significantiva de enfermedad adherencial peritubárica.18
Las adherencias pélvicas no relacionadas directamente con endometriosis y no sospechadas en una HSG se han visto en un 42% de las pacientes infértiles. De estas, 16% tienen una enfermedad de moderada a severa.26 La localización de esas adherencias y su incidencia se describen en la tabla 3.
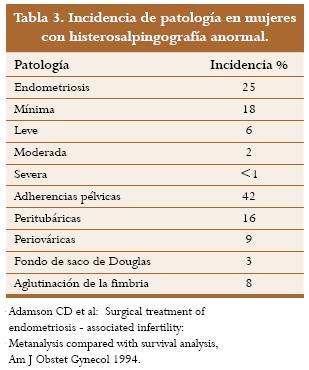
La salpingoovariolisis (remoción de adherencias peritubáricas), ovariolisis y la fimbrioplastia son procedimientos que usualmente se llevan a cabo durante la laparoscopia cuando se observan las adherencias.
La adhesiolisis por laparoscopia se puede realizar con tijeras,27-28 electro cauterio29 o láser de CO2.23 En 1993, Gomel publicó un estudio retrospectivo de 92 pacientes en las cuales se realizó salpingoovariolisis por laparoscopia con tijeras.27 El 62% de las pacientes obtuvo por lo menos un embarazo intrauterino, y 54 (58,7%) llevaron a término su embarazo. En cinco se presentó un embarazo ectópico (5,4%). Resultados similares fueron obtenidos por Fayez28 utilizando tijeras para realizar el procedimiento por laparoscopia. Donnez,23 empleó láser de CO2 para realizar la adhesiolisis, obtuvo una tasa de embarazo del 58%, lo cual sugiere que no hay diferencia entre el uso de las diferentes técnicas. En la tabla 4 se muestran los resultados de salpingoovariolisis por laparoscopia.
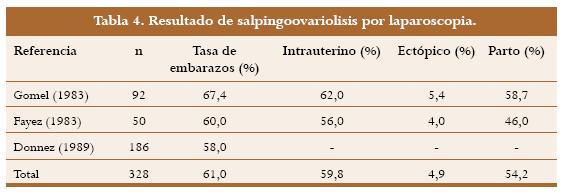
Fimbrioplastia
La fimbrioplastia se define como la lisis de adherencias de la fimbria o dilatación de una fimosis fímbrica. La aglutinación de la fimbria puede interferir con la captación del ovocito por la trompa de Falopio. Entre los factores causantes de esta patología se encuentra con gran frecuencia la EPI, que compromete en la mayoría de los casos el endosalpinx.30 Las tasas de embarazo de fimbrioplastia por laparoscopia están alrededor de un 35 %, con una tasa de embarazo ectópico entre el 9,7 y 14%.28, 31
Cuando se comparan estos resultados con salpingoovariolisis se encuentra que son menos favorables, probablemente reflejan una afección más seria de la mucosa salpingeal; en la tabla 5 se muestran estos resultados.

Endometriosis
Con relación a la endometriosis, hay dos estudios randomizados y controlados, en los cuales se comparan los resultados de la ablación de la endometriosis mínima y leve con no-tratamiento.32, 33
El estudio de Marcoux y cols., 341 mujeres infértiles entre 20 y 39 años con endometriosis mínima y leve fueron aleatorizadas para ablación laparoscópica o manejo expectante. Fueron seguidas durante 36 semanas después de la laparoscopia o, por 20 semanas aquellas que quedaron embarazadas durante el intervalo de tiempo anterior. Los resultados de este estudio mostraron que de 172 mujeres a quienes se le realizó ablación laparoscópica de la endometriosis, 50 se embarazaron (30,7%) comparado con 29 embarazos de 169 mujeres del grupo de laparoscopia diagnóstica (17,7%).32 El segundo estudio realizado por el Grupo Italiano no pudo confirmar o rechazar esta observación. Se estudiaron 96 pacientes infértiles con endometriosis mínima y leve, las cuales fueron manejadas al azar, a 51 pacientes se les practicó ablación laparoscópica de su endometriosis visible, y a 45 se realizó únicamente laparoscopia diagnóstica. Después del procedimiento laparoscópico las pacientes trataron de embarazarse espontáneamente durante un periodo de un año. Un total de cinco se retiraron del estudio. De 51 mujeres del grupo de ablación/ resecion, doce (24%) se embarazaron; en el grupo de no-tratamiento quedaron 45 pacientes, de estas, trece (29%) concibieron.33
En vista de la discrepancia, Olive y Pritts34 realizaron un metanálisis de los dos estudios anteriores. Este análisis mostró que el tratamiento quirúrgico es favorable en lugar de manejo expectante (tasa probable de embarazo 1,7; 95%, intervalo de confianza 1,1-2,5).
En los estados severos de endometriosis, su influencia negativa sobre la fertilidad puede ser explicada por el daño en la motilidad tubárica y por consiguiente dificultad para recoger los óvulos, en los estados menos severos, la fisiopatología de la infertilidad no se puede explicar por los mecanismos descritos, algunos suponen que factores inmunológicos pueden jugar un papel en la endometriosis asociada a la infertilidad.35 Aunque el mecanismo de la infertilidad asociada con la endometriosis mínima y leve continúa sin una explicación clara, el tratamiento de esta patología con hiperestimulación controlada e inseminación intrauterina (IIU) mejora las tasas de embarazo mensual comparado con el tratamiento expectante.36
Es probable que el tratamiento laparoscópico puede incrementar en forma significante las tasas de embarazo de la IIU, ya que el tratamiento quirúrgico incrementa las tasas de embarazo naturales.
Laparoscopia e IIU
Es materia de debate de si el tratamiento laparoscópico después de una HSG normal debe ser seguido de un tratamiento planificado de IIU o de un manejo expectante por determinado periodo, lo que implica que la intervención quirúrgica podría mejorar la posibilidad de un embarazo espontáneo. Hasta el momento no hay estudios disponibles que indiquen de un valor adicional de hacer o dejar de hacer la laparoscopia diagnóstica en la investigación de una pareja con indicaciones para una IIU. Por lo tanto, también se desconoce si hay alguna influencia del momento en el que se realiza la laparoscopia (antes de la IIU o después de cierto número de ciclos de inseminaciones no exitosas). En discusiones anteriores, Balasch37 y Fatum y cols.38 abogan por realizar una fertilización in vitro inmediatamente después de tres o seis IIU fallidas, en lugar de continuar con el proceso de investigar la causa de la infertilidad por medio de una laparoscopia diagnóstica. Tanahatoe39 es contrario a estas conclusiones, ya que no hay estudios randomizados doble ciego que evalúen el costo-efectividad y el momento de realizar la laparoscopia diagnóstica a una paciente antes de una IIU. Este autor efectuó un estudio retrospectivo para evaluar la precisión de la laparoscopia diagnóstica después de una HSG normal antes de una IIU, conducente a cambiar la decisión del tratamiento en parejas con subfertilidad masculina, cérvix hostil, o infertilidad idiopática;40 en dicho estudio, 773 pacientes fueron sometidas a laparoscopia diagnóstica como parte de su estudio de infertilidad. De estas, 495 tenían una HSG normal, las cuales fueron elegidas para análisis del estudio. De las 495 laparoscopias realizadas, 323 (65%) fueron normales y 172 (35%) presentaban anormalidades patológicas. La laparoscopia no cambió la decisión del tratamiento inicial en 371 (75%) pacientes, pero lo hizo en 124 pacientes (25%); de estas, se realizó cirugía laparoscópica a 103 (21%), laparotomía a trece (2,6%), y fertilización in vitro (FIV) a ocho (1,6%).
Este estudio demuestra que la laparoscopia diagnóstica altera la decisión del tratamiento en un alto número de pacientes antes de IIU, y por tanto sugiere que la laparoscopia es de un valor considerable en producir cambios para hacer más efectivos los tratamientos.
COMENTARIOS
Se acepta en forma general que la laparoscopia diagnóstica es el mejor método para diagnosticar la patología tubárica y otras causas intraabdominales de infertilidad, las cuales se encuentran entre el 36 y 68% de los casos con HSG normal.8,41-42 Por tanto, la laparoscopia diagnóstica es el procedimiento usual que se realiza como prueba final del estudio de la infertilidad, antes de que la pareja se someta a un tratamiento de infertilidad. El escenario de este diagnóstico afecta a las parejas escogidas para una IIU, por ejemplo infertilidad inexplicada, subfertilidad masculina, hostilidad del moco cervical.
La laparoscopia usualmente no se realiza en pacientes a quienes ya se les ha definido una FIV o una inyección intracitoplasmática del oocito (IICO), ya que la evaluación de las tubas uterinas y otras patologías intraabdominales no tienen una mayor relevancia, excepto el que se tenga de la presencia de hidrosálpinx, la cual se puede diagnosticar por ultrasonido.42
Los resultados exitosos de las técnicas de reproducción asistida (TRA), han trasformado el tratamiento de la infertilidad y su diagnóstico.43-45 El interés despertado con los avances de las TRA ha llevado a que la investigación y tratamiento de la infertilidad se aleje del trabajo para realizar un diagnóstico y se dirija hacia un manejo orientado al pronóstico. Desgraciadamente, algunas veces las TRA son utilizadas para tratar a pacientes evaluados en una forma acelerada e incompleta.
El progreso extraordinario, accesibilidad y éxito de FIV-TE (fertilización in vitro - trasferencia de embriones), ha hecho que se asuma con una mayor liberalidad el uso de esta y otras TRA como una garantía del tratamiento de rutina de la infertilidad. Por consiguiente, independientemente del hecho de que ciertas condiciones imponen el uso de terapias avanzadas en las etapas iniciales del tratamiento, cada vez más la FIV está siendo usada como intervención principal en los nuevos manejos establecidos para la infertilidad. Las tasas altas de embarazo para FIV pueden ser un reflejo en el cambio en los criterios de selección de pacientes, y no exactamente un mejoramiento en las TRA. No obstante, está por verse si ciertos grupos de pacientes, aun aquellas que no tienen una contraindicación obvia para usar el modelo de algoritmo de tratamiento de infertilidad, pueden beneficiarse de un tratamiento de primera línea con FIV.43
Esto ha llevado recientemente a una tendencia cada vez mayor a pasar por alto la laparoscopia diagnóstica en parejas en las cuales se sospecha una infertilidad inexplicada, incluyendo un HSG normal.47
REFERENCIAS
1. Jones HW Jr. The time has come. Fertil Steril 1996;65:1090-2. [ Links ]
2. Katz MA. Federal Trade Commission staff concerns with assisted reproductive technology advertising. Fertil Steril 1995;64:10-2. [ Links ]
3. Guzick DS. Do infertility tests discriminate between fertile and infertile populations? Hum Reprod 1995;10:2008-9. [ Links ]
4. Collins JA. A couple with infertility. JAMA 1995;247:1159-64. [ Links ]
5. Speroff L, Glass RH, Kase NG. Clinical Gynecologic Endocrinology and Infertility. 5th ed. Baltimore: Williams & Wilkins; 1994. [ Links ]
6. Healy DL, Kovacs GT, McLachlan R, Rodriguez-Armas O (editors). Reproductive Medicine in the Twenty First Century; proceedings of the 17th World Congress on Fertility and Sterility, Melbourne, Australia. London: The Parthenon Publishing Group; 2001. [ Links ]
7. Ory SJ. New Options for diagnosis and treatment of ectopic pregnancy. JAMA 1992;267:534-7. [ Links ]
8. Opsahl MS, Miller B, and Klein TA. The predictive value of hysterosalpingography for tubal and peritoneal factors. Fertil Steril 1993;60:444-8. [ Links ]
9. el-Yahia AW. Laparoscopic evaluation of apparently normal infertile women. Aust N Z J Obstet Gynaecol 1994;34:440-2. [ Links ]
10. Adelusi B, al-Nuaim L, Makanjuola D, Khashoggi T, Chowdhury N, Kangave D. Accuracy of hysterosalpingography and laparoscopic hydrotubation in diagnosis of tubal patency. Fertil Steril 1995;63:1016-20. [ Links ]
11. Mol BW, Collins JA, Burrows EA, van der Veen F, Bossuyt PM. Comparison of hysterosalpingography and laparoscopy in predicting fertility outcome. Hum Reprod 1999;(5):1237-42. [ Links ]
12. Allahbadia GN. Fallopian tube patency using color Doppler. Int J Gynaecol Obstet 1993;40:241-4. [ Links ]
13. Friberg B, Joergensen C. Tubal patency studied by ultrasonography. A pilot study. Acta Obstet Gynecol Scand 1994;73:53-5. [ Links ]
14. Omigbodun AO, Fatukasi JI, Abadu T. Ultrasonography as an adjunct to hydrotubation in the management of female infertility. Cent Afr J Med 1992; 38:345-50. [ Links ]
15. Randolph JF Jr, Ying YK, Maier DB, Schmidt CL, Riddick DH, Randolph JR Jr. Comparison of real-time ultrasonography, hysterosalpingography and laparoscopy/hysteroscopy in the evaluation abnormalities and tubal patency. Fertil Steril 1986;46:828-32. [ Links ]
16. Rasmussen F, Larsen C, Justensen P. Fallopian tube patency demonstrated at ultrasonography. Acta Radiol Diagn (Stockh) 1986;27:61-3. [ Links ]
17. Stern J, Peters AJ, Coulam CB. Color Doppler ultrasonography assessment of tubal patency: a comparison study with traditional techniques. Fertil Steril 1992; 58:897-900. [ Links ]
18. Allahbadia GN. Fallopian tubes and ultrasonography: the Sion experience. Fertil Steril 1992;58:901-7. [ Links ]
19. Heikkinen H, Trekay A, Volpi E, Martikainen H, Jouppila P. Transvaginal salpingosonography for assessment of tubal patency in infertile women: methodological clinical experiences. Fertil Steril 1995;64:293-8. [ Links ]
20. Candiani GB, Vercellini P, Fedele C. Laparoscopic ovarian puncture for correct staging of endometriosis. Fertil Steril 1990;53:994-7. [ Links ]
21. Olive DL, Lee KL. Analysis of sequential treatment protocols for endometriosis associated infertility. Am J Obstet Gynecol 1986;154:613-9. [ Links ]
22. Patton GW Jr. Pregnancy outcome following microsurgical fimbrioplasty. Fertil Steril 1982;37:150-5. [ Links ]
23. Donnez J, Nisolle M. CO2 laser laparoscopic surgery. Adhesiolysis, salpingostomy and fimbrioplasty. In: Donnez J, Nisolle M (eds). An atlas of laser operative laparoscopy and hysteroscopy. New York: Parthenon Publishing Group; 1994. p. 97-112. [ Links ]
24. Henig I, Prough SG, Cheatwood M, DeLong E. Hysterosalpingography, laparoscopy and hysteroscopy in infertility. A comparative study. J Reprod Med 1991;36:573-5. [ Links ]
25. Swart P, Mol BW, van der Veen F, van Beurden M, Redekop WK, Bossuyt PM. The accuracy of hysterosalpingography in the diagnosis of tubal pathology: a meta-analysis. Fertil Steril 1995;64:486-91. [ Links ]
26. Adamson GD, Pasta DJ. Surgical treatment of endometriosis associated infertility: metanalysis compared with survival analysis. Am J Obstet Gynecol 1994;171:1488-504. [ Links ]
27. Gomel V. Salpingo-ovariolysis by laparoscopy in infertility. Fertil Steril 1983;40:607-11. [ Links ]
28. Fayez JA. An assessment of the role of operative laparoscopy in tuboplasty. Fertil Steril 1983;39:476-9. [ Links ]
29. Marana R, Rizzi M, Muzii L, Catalano GF, Caruana P, Mancuso S. Correlation between the American Fertility Society classification of adhnexal adhesions and distal tubal occlusion, salpingoscopy and reproductive outcome in tubal surgery. Fertil Steril 1995;64:924-9. [ Links ]
30. Lilford RJ, Watson AJ. Has in vitro fertilization made salpingostomy obsolete? Br J Obstet Gynecol 1990;97:557-60. [ Links ]
31. Dubuisson JB, Bouquet de Jolienere J, Aubriot FX, Darai E, Foulot H, Mandelbrot L. Terminal tuboplasties by laparoscopy: 65 consecutive cases. Fertil Steril 1990;54:401-3. [ Links ]
32. Marcoux S, Maheux R, Berube S. Laparoscopic surgery in infertile women with minimal or mild endometriosis. Canadian Collaborative Group on Endometriosis. N. Engl J Med 1997;337:217-22. [ Links ]
33. Parazzini F. Ablation of lesions or no treatment in minimal - mild endometriosis in infertile women: a randomized trial. Hum Reprod 1999;14:1332-4. [ Links ]
34. Olive DL, Pritts EA. The treatment of endometriosis: a review of the evidence. Ann N Y Acad Sci 2002;955:360-72. [ Links ]
35. Harada t, Iwabe T, Terakawa N. Role of cytokines in endometriosis. Fertil Steril 2001;76:1-10. [ Links ]
36. Tummon IS, Asher LJ, Martin JS, Tulandi T. Randomized controlled trial of super ovulation and insemination for infertility associated with minimal or mild endometriosis. Fertil Steril 1997;68:8-12. [ Links ]
37. Balasch J. Investigation of the infertile couple: investigation of the infertile couple in the era of assisted reproductive technology: a time for reappraisal. Hum Reprod 2000;15:2251-7. [ Links ]
38. Fatum M, Laufer N, Simon A. Investigation of the infertile couple: should diagnostic laparoscopy be performed after normal hysterosalpingograhy in treating infertile suspected to be unknown origin? Hum Reprod 2002;17:1-3. [ Links ]
39. Tanahatoe SJ, Hompes PG, Lambalk CB. Investigation of the infertile couple: should diagnostic laparoscopy be performed in the infertile work up programme in patients undergoing intrauterine insemination? Hum Reprod 2003;18:8-11. [ Links ]
40. Tanahatoe SJ, Hompes PG, Lambalk CB. Accuracy of diagnostic laparoscopy in the infertile work-up before intrauterine insemination. Fertil Steril 2003;79:361-6. [ Links ]
41. Henig I, Prouhg SG, Cheatwood M, DeLong E. Hysterosalpingography, laparoscopy and hysteroscopy in infertility. A comparative study. J Reprod Med 1991;36:573-5. [ Links ]
42. Wood GP. Laparoscopic examination of normal infertile woman. Obstet Gynecol 1983;62:642-3. [ Links ]
43. Strandell A, Lindhard A, Waldenstrom U, Thorburn J, Janson PO, Hamberger L. Hydrosalpinx and IVF outcome: a prospective, randomized multicentre trial in Scandinavia on salpingectomy prior to IVF. Hum Reprod 1999;14:2762-9. [ Links ]
44. Blackwell RE, Carr BR, Chang RJ, DeCherney AH, Haney AF, Keye WR Jr, et al. Are we exploiting the infertile couple? Fertil Steril 1987;48:735-9. [ Links ]
45. Karande VC, Korn A, Morris R, Rao R, Balin M, Rinehart J, et al. Prospective randomized trial comparing the outcome and cost of in vitro fertilization with that of a traditional treatment algorithm as first-line therapy for couples with infertility. Fertil Steril 1999;71:468-75. [ Links ]
46. Johnson NP, Taylor K, Nadgir AA, Chinn DJ, Taylor PJ. Can diagnostic laparoscopy be avoided in routine investigation for infertility? BJOG 2000;107:174-8. [ Links ]
47. Operative Laparoscopy Study Group. Postoperative adhesion development after operative laparoscopy: evaluation at early second-look procedures. Fertil Steril 1991;55:700-4. [ Links ]














