Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO  Similares en Google
Similares en Google
Compartir
Revista Colombiana de Obstetricia y Ginecología
versión impresa ISSN 0034-7434versión On-line ISSN 2463-0225
Rev Colomb Obstet Ginecol v.55 n.4 Bogotá oct./dic. 2004
* Profesor Titular. Departamento de Obstetricia y Ginecología. Instituto de Investigaciones Clínicas. Facultad de Medicina. Universidad Nacional de Colombia. Bogotá, Colombia. Correo electrónico: pigomezs@unal.edu.co
** Profesor Titular. Departamento de Obstetricia y Ginecología. Instituto de Investigaciones Clínicas. Facultad de Medicina. Universidad Nacional de Colombia.
RESUMEN
Introducción: cada año hay en el mundo cerca de 20 millones de abortos en condiciones de riesgo como consecuencia de gestaciones no planeadas que causan más de 600.000 muertes maternas. Aun aumentando la prevalencia del uso de los métodos de planificación familiar habrá situaciones que ameritan la "anticoncepción de emergencia", ya sea con preparados hormonales o T de cobre (dispositivo intrauterino) después de una relación sexual sin protección. El objetivo de realizar esta encuesta en proveedores de salud de nuestra región latinoamericana, incluyendo nuestro país, fue determinar los conocimientos, las actitudes y prácticas sobre las opciones de AE, especialmente en relación con el uso de DIU en AE.
Materiales y métodos: el diseño fue el de un estudio de corte transversal. Población: ginecoobstetras latinoamericanos que trabajan en servicios de salud sexual y reproductiva. Se aleatorizaron 92 direcciones por lista generada en computador de 1.500 correos electrónicos. Tamaño muestral: 46 encuestas con base en un supuesto conocimiento entre los proveedores sobre anticoncepción de emergencia del 20%, con peor aceptable del 5% e intervalo de confianza del 99%. Procedimiento: encuesta electrónica. Los investigadores recibieron solamente archivos con las encuestas y los mensajes electrónicos fueron eliminados. Se evaluaron conocimientos, actitudes y prácticas.
Resultados: respondieron 55 encuestados (59,78%). El 100% estaba de acuerdo con la anticoncepción de emergencia, 49% conocían todas las opciones de anticoncepción de emergencia, sólo 60% mencionaron la píldora de solo levonorgestrel y 69% el dispositivo intrauterino. Cerca del 40% no estaba de acuerdo con el uso del dispositivo intrauterino por considerarlo abortivo (9/21) o de baja efectividad (9/21) y no hubo amplio conocimiento del límite de tiempo para su uso en anticoncepción de emergencia.
Conclusión: existen grandes brechas entre conocimientos, actitudes y prácticas sobre anticoncepción de emergencia en los proveedores de servicios de salud en Latinoamérica
Palabras clave: anticoncepción de emergencia, DIU, encuesta, proveedores de salud.
SUMMARY
Introduction: about 20 million abortions are carried out each year around the world in risk conditions as a result of unplanned pregnancies causing more than 600,000 maternal deaths. Even though the prevalence of using family-planning methods would increased, situations will still occur warranting, "Emergency Contraception" (EC), whether with hormone preparation or Copper T (IUD) following unprotected sexual relations. The objective of carrying out this survey among health providers in Latin American Region, including our country, was to determine the knowledge, attitudes and practice about EC, specifically in relation to IUD use in EC.
Materials and methods: design: cross-sectional study. Population: Latin-American gynaeco-obstetricians working in sexual and reproductive health services. 92 addresses were randomly chosen from a computer-generated list of 1.500 e-mail addresses. Sample size: 46 surveys based on 20% supposed knowledge amongst EC service providers, 5% worse but acceptable and 99% confidence interval. Procedure: electronic survey. The researchers only received files containing the surveys as all electronic correspondence had been eliminated. Knowledge, attitudes and practice were evaluated.
Results: 55 people surveyed replied (59.78%). 100% agreed with EC. 49% knew about all available EC options, only 60% mentioned the Levonorgestrel pill and 69% IUD. Around 40% did not agree with using IUD as they considered it: abortion-inducing (9/21) or having low effectiveness (9/21) and there was no wide knowledge regarding the limit of time for using it in EC.
Conclusion: there are great differences between knowledge, attitudes and practice amongst health service-providers in Latin-America regarding EC.
Key words: emergency contraception, IUD, survey, health providers.
INTRODUCCIÓN
Según estimativos de la división de población de las Naciones Unidas, la población mundial aumentará en un 50% desde 6.100 millones de personas a mediados del 2001 hasta 9.300 millones en el 2050.1 Este crecimiento se dará a pesar del uso masivo de los métodos de planificación y de la interrupción del embarazo. La gestación indeseada es un problema de primer orden, ya que lleva a la mujer a buscar alternativas como recurrir a un aborto en la clandestinidad, donde muchas veces encuentra la muerte.
Anualmente hay más de 600.000 defunciones maternas. Cada minuto muere en el mundo una mujer como consecuencia de complicaciones de abortos o partos, la mortalidad materna tan solo es la punta de un iceberg de un problema que tiene gran impacto sobre la salud de la mujer y profundas consecuencias sociales. Cada año se realizan 20 millones de abortos en condiciones de riesgo. Estas cifras nos muestran la severidad del problema de la gestación indeseada.2,3
Por más que aumentemos la prevalencia del uso de métodos anticonceptivos, siempre habrá situaciones especiales que ameritan lo que denominamos "anticoncepción de emergencia" (AE). La AE es el uso de preparados hormonales o del dispositivo intrauterino (DIU) bioactivo (con cobre), que se usan después de una relación sexual sin protección, por ejemplo: cuando no están usando anticonceptivos (violación, relación no planeada) o se está empleando un método pero su uso no fue correcto (ruptura de condón, expulsión de DIU, olvido de píldora, inyección o parche).
Se ha dicho que la AE ha sido el secreto mejor guardado del mundo, de hecho, a pesar de conocerse la AE desde hace más de 30 años, aún muchos colegas en nuestra región la desconocen. Sin embargo, algunos grupos la han usado con anovulatorios combinados, de lo cual no hay estadística confiable; en algunas farmacias la proveen pero no siempre con los esquemas recomendados. En muchos países de la región, incluyendo Colombia, desde hace unos años se cuenta también con el preparado de solo levonorgestrel que aparte de ser más eficaz tiene menos efectos secundarios.4
En Colombia, la Resolución 412 del 25 de febrero de 2000,5 expedida por el antes llamado Ministerio de Salud y ahora de Protección Social, incluye la AE en la Norma de Planificación Familiar y en la guía de atención a la mujer maltratada; sin embargo, aún hay desconocimiento en algunos proveedores, y dudas sobre la AE o rechazo en otros. Lo anterior no solamente sucede en Colombia sino en varios países de Latinoamérica donde también existen mitos, temores y rechazo a la AE.
El objetivo de realizar esta encuesta en proveedores de salud en la región Latinoamericana, incluyendo nuestro país, fue determinar conocimientos, actitudes y prácticas sobre las opciones de la AE, especialmente en relación con el uso de DIU en AE.
MATERIALES Y MÉTODOS
Diseño: estudio de corte transversal basado en una encuesta enviada por correo electrónico.
Población: médicos especialistas en Ginecología y Obstetricia de Latinoamérica que trabajan en servicios de salud sexual y reproductiva.
Se hizo un muestreo aleatorio de una base de datos que contiene 1.500 correos electrónicos. El cálculo del tamaño muestral se realizó teniendo en cuenta una frecuencia de conocimiento adecuado entre los proveedores sobre AE del 20%, con un peor aceptable de 5% e intervalo de confianza del 99%, lo que dio un total de 46 participantes. El cálculo se utilizó con el programa Epi Info 2002, fórmula: (n/(1-(n/population) n = X*Z(P(1-P))/D*D).6
Se aleatorizaron 92 direcciones con base en una lista generada por computador, previendo que quizás no se obtendría respuesta a la encuesta en el total de la muestra.
Procedimiento: la encuesta se envió vía electrónica, en la cual se explicaba el objetivo de la misma, su carácter de confidencialidad y una fecha límite de respuesta. Se enmascararon los nombres de los encuestados a los investigadores para preservar la confidencialidad. Los investigadores recibieron solamente el archivo con la encuesta y los mensajes electrónicos fueron eliminados.
La encuesta consistió en las siguientes siete preguntas abiertas:
1. ¿Está de acuerdo con la AE?
2. ¿Qué opciones de AE conoce?
3. ¿Conocía el DIU como AE?
4. ¿Está de acuerdo con el DIU como AE?
5. Si su respuesta en la anterior fue NO, explique el porqué.
6. ¿Qué tipo de DIU usaría para AE?
7. ¿Hasta qué día postcoito usaría el DIU como AE?
Análisis: los datos fueron tabulados en EPI Info 2002 y se presentan por histogramas de frecuencia como proporciones.
RESULTADOS
De las 92 personas a quienes se les envió la encuesta, 55 (59,78%) respondieron antes de la fecha límite. El número de participantes por país se distribuyó así: Argentina: 5, Bolivia: 3, Brasil: 7, Colombia: 7, Chile: 3, Ecuador: 2, Guatemala: 8, Honduras: 7, México: 6, Panamá: 2 y Paraguay: 5.
En relación con la primera pregunta, ¿Está de acuerdo con la AE?, el 100% respondió afirmativamente.
Las respuestas a la segunda pregunta ¿Qué opciones de AE conoce?, el 49% mencionó todas las opciones conocidas (anovulatorios combinados, levonorgestrel, DIU), el 7,27% refirió anticonceptivos inyectables y el 10,90% mencionó el aborto como una opción de AE. Cuatro de cada diez encuestados no conocía la opción de levonorgestrel como AE (41%).
La tercera pregunta: ¿Conocía el DIU como AE?, fue respondida afirmativamente por el 69% (38/55) y negativamente por el 31% (17/55).
Las respuestas a la cuarta pregunta: ¿Está de acuerdo con el DIU como AE?, fueron SÍ: 61,82% (34/55); NO: 38,18 % (21/55).
Al indagar ¿Por qué NO? en la quinta pregunta las respuestas fueron: abortivo: 42,86% (9/21); baja efectividad: 42,86% (9/21); otros: 14,28% (3/21).
En relación con la sexta pregunta: ¿Qué tipo de DIU usaría para AE?, las respuestas fueron: T Cu 380: 86,84%; Nova T: 10,53%; Progestasert: 2,63%.
En la última pregunta: ¿Hasta qué día postcoito usaría el DIU como AE?, fue respondida solamente por 36 de los 55 que contestaron la encuesta así: dos días: 5,56% (2/36); tres días: 16,66% (6/36); cinco días: 41,66% (15/36); siete días: 13,89 (5/36); catorce días: 22,23% (8/36).
Tres de cada diez proveedores no conocían el DIU como una opción de AE y poco más del 38% no estuvieron de acuerdo con su uso para tal fin. Al indagar el porqué, de las 21 personas (38,18%) que no estuvieron de acuerdo, nueve de ellas se opusieron por pensar que era abortivo y otras nueve por creer que su efectividad para AE es baja.
DISCUSIÓN
Las relaciones sexuales sin intención de embarazo han existido desde comienzos de la humanidad, por lo que en escritos antiguos se encuentran numerosas técnicas para evitar el embarazo después del contacto sexual. En el siglo VIII en Persia se acostumbraba estornudar y dar siete "saltos mágicos hacia atrás" luego del coito y así creían que el semen se desalojaba. En el siglo XVIII en Francia todo "buen hotel" tenía una ducha postcoital a disposición de sus clientes.2
En 1964, Haspels en Holanda trataba mujeres víctimas de violación con altas dosis de etinilestradiol para evitar gestaciones y en ese mismo año Morris J.M. y Van Wagenen estudiaban los efectos del dietilestilbestrol en primates como anticoncepción postcoital.
Con el uso en humanos de dietilestilbestrol se reportaron malformaciones genitales y adenocarcinoma de células claras de vagina en las hijas a quien le falló este tipo de AE, por ende se suspendió para esta indicación, pero por mucho tiempo perduró su empleo en carcinoma prostático.2
El primer reporte de un medicamento postcoital utilizando estrógenos para prevenir un embarazo se publicó en 1966.7 Más adelante en 1974, Yuzpe y colegas, citado por Trussell, reportaron un esquema de AE con menos efectos secundarios; se trataba de una mezcla de estrógenos y progestinas que aportaba menos contenido estrogénico.8
Ya en 1970 Kesseru y cols. habían sugerido que el uso de levonorgestrel sin estrógenos podía ser efectivo en AE y de hecho en países como Hungría se comercializó con el nombre de Postinor. Sin embargo, no fue sino hasta la década de los 90 cuando se retomó el interés por el levonorgestrel al buscar compuestos más efectivos y con menos efectos secundarios que el régimen de Yuzpe.
Según los resultados de esta encuesta realizada a colegas que trabajan en servicios de salud sexual y reproductiva en Latinoamérica, encontramos que aunque la totalidad está de acuerdo con la AE, un poco menos del 50% conocen todas las opciones de AE. Algunos encuestados consideran los anticonceptivos inyectables y el aborto como opciones de AE.
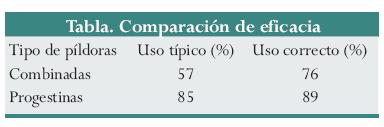
Aunque la opción del preparado de levonorgestrel hoy está disponible en la mayoría de los países representados en la encuesta, y se sabe que es más efectiva y tiene menos efectos secundarios que los anovulatorios orales combinados,7, 9 el 41% de los que respondieron la encuesta no la mencionaron dentro de las opciones. Para medir la eficacia comparativa de los dos regímenes hormonales (combinado y de solo progestinas), la OMS publicó en 1999 el resultado de un ensayo clínico aleatorizado, doble ciego, que comparó el régimen combinado con el de solo progestina en las primeras 72 horas del coito sin protección.4 Se reclutaron 1.998 mujeres en 21 centros de catorce países, 979 de éstas fueron asignadas aleatoriamente al grupo de régimen combinado y 976 al de solo progestina (43 se excluyeron por diversas razones). Hubo 31 gestaciones en el primer grupo (3,2%) contra solo once (1,1%) en el segundo. Se calculó que el uso de levonorgestrel solo evitó el 85% de los embarazos que hubieran ocurrido sin AE, mientras que el régimen de Yuzpe solo había evitado el 57% (tabla).
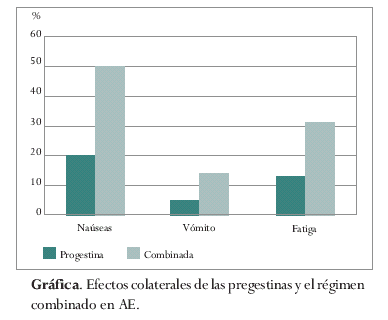
El régimen combinado causa náuseas en aproximadamente el 46% de las usuarias y vómitos en aproximadamente 22%, mientras que el régimen de solo progestinas causa menos efectos adversos, con náuseas en el 16% y vómitos en el 3% de las usuarias (gráfica).
La inserción del DIU es mucho más efectiva que el uso de anticoncepción de emergencia hormonal, ya que reduce el riesgo de embarazo a consecuencia de las relaciones sexuales sin protección en más del 99%.10, 11 Además, el DIU se puede dejar en su lugar para proporcionar un efecto anticonceptivo continuo hasta por diez años.
El mecanismo principal del DIU es evitar la fecundación evitando el ascenso de espermatozoides al tracto genital superior por diversos factores como: producir alteraciones histobioquímicas en el endometrio por inflamación crónica aséptica, invasión de los polimorfonucleares y linfocitos, con producción de edema, fibrosis del estroma y aumento de la vascularidad en los tejidos inmediatamente adyacentes al DIU. Se postula además que la liberación de los iones de cobre causa reacciones biológicas, quizá hay antagonismo catiónico con el zinc de la anhidrasa carbónica del tracto reproductivo. Otras evidencias sugieren que los iones de cobre bloquean el ADN celular del endometrio e impiden el metabolismo celular del glucógeno y a la vez alteran la toma de estrógenos por la mucosa uterina. Quizá la sumatoria de lo anterior altera la capacitación espermática impidiendo que estos puedan ascender a las trompas.2
Los tipos de DIU recomendados para AE son los bioactivos, especialmente el DIU tipo T Cu 380 A; no hay datos de la utilidad para este fin de los DIU con progestinas, lo cual fue sugerido por el 2,63% de los que respondieron la encuesta.2,11,12,13
Se considera que el DIU puede colocarse como AE hasta el día cinco postcoito,2, 11,12 lo cual fue respondido adecuadamente por menos del 50% de los que contestaron esta pregunta con variación de respuestas desde el día dos hasta el catorce.
En nuestro país muchas mujeres por diversos motivos no tiene acceso a servicios de AE tempranamente, como desconocimiento de la AE por parte de ellas, de los proveedores de salud, por dificultades en la autorización de la prescripción por parte de la Empresa Promotora de Salud, la administradora de régimen subsidiado, etc. Esto conlleva a que muchas veces la mejor opción de AE sea el DIU; sin embargo, la decisión de qué método de AE usar lo hará la mujer luego de brindarle todas las opciones con sus ventajas, desventajas, duración, eficacia, etc., es decir, luego de una verdadera elección informada.
Hay grandes brechas entre conocimientos, actitudes y prácticas en los proveedores de servicios de salud en Latinoamérica, por lo que es necesario continuar desmitificando su uso, mecanismo de acción y alcances, difundiendo en Latinoamérica educación continuada en AE. De igual forma es necesario incluir en todos los currículos de las Facultades de Ciencias de la Salud el tema de gestación no planeada, AE y normatividad en Salud Sexual y Reproductiva en Colombia (por Ej.: Resolución 412 de 2000).
Por otra parte, se hace necesario trabajar con la comunidad para que conozca sus derechos y se convierta en partícipe de la vigilancia para el cumplimiento de la normatividad existente, así como para que se entere de las opciones útiles en AE, y no de métodos basados en creencias populares, especialmente en adolescentes, como: el uso postcoital de Alka-Seltzer intravaginal, duchas con Coca-Cola o aspirina intravaginal.2
El ofertar información y servicios de anticoncepción de emergencia en los programas de salud sexual y reproductiva puede ayudar a las mujeres a prevenir el flagelo de la gestación indeseada. Adicionalmente, los servicios de AE pueden servir como primer contacto entre el proveedor y la mujer que no utiliza un método regular de anticoncepción pero desea evitar el embarazo.
CONCLUSIÓN
Hay grandes brechas entre conocimientos, actitudes y prácticas sobre AE en los proveedores de servicios de salud en Latinoamérica que respondieron la encuesta.
REFERENCIAS
1. FNUAP. El Estado de la Población Mundial. PNUD; 2001. p. 3-7. [ Links ]
2. Gómez PI. Planificación familiar una visión integral. Universidad Nacional de Colombia; 1998. p.15-16 [ Links ]
3. Gómez PI. Mortalidad materna. En: gómez PI, Ruiz AI. Temas de Interés en Obstetricia y Ginecología. 1a. Edición. Edit. Universidad Nacional de Colombia; 1998. p. 21-30. [ Links ]
4. Task Force On Post Ovulatory Methods of Fertility Regulation. Randomized controlled trial of Levonorgestrel versus The Yuzpe regimen of combined oral contraception for emergency contraception. Lancet 1998;352:428-33. [ Links ]
5. Ministerio de Salud. Norma Planificación Familiar para hombres y mujeres. Resolución 412 del 25 de febrero de 2000. [ Links ]
6. http://www.cdc.gov/epiinfo [ Links ]
7. Morris JM, Van Wagenen G. Compounds interfering with ovum implantation and development. 3. The role of estrogens. Am J Obstet Gynecol 1966;96:804-15. [ Links ]
8. Trussell J, Ellertson C, Stewart F. The effectiveness of the Yuzpe regimen of emergency contraception. Fam Plann Perspect 1997;29:60. [ Links ]
9. Van Look PFA, Von Hertzen H. Emergency contraception. Br Med Bull 1993;49:158-70. [ Links ]
10. Ho PC, Kwan MSW. A Prospective randomized comparison of levonorgestrel with Yuzpe regimen in post coital contraception. Hum Reprod 1993;8:389-92. [ Links ]
11. Hatche RD, Trussell J, Stewart F, Howells S, Russell CR, Kowal D. Emergency Contraception. The National Best Keep Secret. Decatur GA: Bridging The Gap Communications; 1995. [ Links ]
12. Emergency contraception. Planned Parenthood Federation of America, Inc. In: http://www.plannedparenthood.org/library/BIRTHCONTROL/EmergContra.htm. Consultado en Julio 16 de 2004. [ Links ]
13. Copper T. IUD as Emergency Contraception. Princeton University. In: http://princeton.edu/info/eciud.html. Consultado en marzo 14 de 2004. [ Links ]














