Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Obstetricia y Ginecología
Print version ISSN 0034-7434On-line version ISSN 2463-0225
Rev Colomb Obstet Ginecol vol.61 no.4 Bogotá Oct./Dec. 2010
Mortimer Arreaza-Graterol, M.D.*, Jorge A. Rodríguez-O. M.D.**
Recibido: marzo 29/10 - Aceptado: noviembre 9/10
* Gineco-obstetra, Universidad El Bosque. Bogotá (Colombia).
** Gineco-obstetra. Epidemiólogo Clínico, Universidad El Bosque. Coordinador Académico de Gineco-obstetricia, Hospital Simón Bolívar. Bogotá (Colombia). Correo electrónico: jarobg@yahoo.com.
RESUMEN
Objetivo: evaluar la eficacia y seguridad del misoprostol frente al metotrexato más misoprostol para el manejo médico de pacientes con aborto retenido o embarazo anembrionado.
Materiales y métodos: se realizó un estudio clínico aleatorizado en el que se incluyeron pacientes con embarazo anembrionado o aborto retenido de hasta 63 días y diagnosticado por ecografía. Estas
fueron aleatorizadas a metotrexato 50 mg intramuscular más misoprostol 800 mcg intravaginal (grupo 1) u 800 mcg de misoprostol intravaginal (grupo 2). A continuación se evaluó la tasa de aborto
completo, incluyendo las pacientes que requirieron un segundo ciclo de rescate con sus respectivas complicaciones.
Resultados: un total de 52 pacientes fueron aleatorizadas al grupo de terapia combinada y 66 al grupo de monoterapia. 92% de las pacientes en el grupo de misoprostol más metotrexato presentaron aborto completo por ecografía frente a 86% de las pacientes en el grupo de misoprostol (p=0,24). Por otro lado, dos de las pacientes del grupo de terapia combinada (6%) requirieron dosis de rescate en comparación con cinco en el grupo de misoprostol (11%), (p=0,348). De igual modo, tres pacientes requirieron legrado uterino obstétrico en el grupo de terapia combinada frente a cinco pacientes en el grupo de monoterapia con misoprostol (p=0,69). En definitiva, los dos esquemas resultaron seguros para las pacientes.
Conclusiones: los resultados permitieron concluir que, en el manejo médico del aborto retenido o embarazo anembrionado menor a 63 días, la monoterapia con una dosis de 800 mcg de misoprostol intravaginal no mostró diferencias significativas en comparación con un esquema de terapia combinada con metotrexato y misoprostol.
Palabras clave: aborto retenido, embarazo, embarazo anembrionado, manejo médico, misoprostol, metotrexato.
SUMMARY
Objective: evaluating the efficacy and safety of misoprostol compared to methotrexate plus misoprostol for the medical management of patients suffering from retained abortion/anembryonic pregnancy.
Materials and methods: this was a randomized clinical experiment. Patients having a gestational age of less than 63 days who were suffering anembryonic pregnancy/retained abortion as diagnosed by ecography were included. They were randomized into 2 groups receiving 50 mg intramuscular methotrexate plus 800 mcg intravaginal misoprostol (group 1) or 800 mcg intravaginal misoprostol (group 2). The complete abortion rate was evaluated, including patients who required a rescue dose with their respective complications.
Results: a total of 52 patients were randomized to the combined therapy group and 66 to the monotherapy group; 92% presented complete abortion by ecography in the misoprostol plus methotrexate group and 86% in the misoprostol group (p=0.24). Two of the patients from the combined therapy group (6%) required a rescue dose compared to five in the misoprostol group (11%) (p=0.348). Three patients required obstetric uterine dilation and curettage (D&C) (in the combined therapy group whilst five needed it in the monotherapy with misoprostol group (p=0.69). Both schemes proved safe for the patients.
Conclusions: the profile for medical management of females having a gestational age of less than 63 days who were diagnosed as having retained abortion or anembryonic pregnancy receiving intravaginal 800 mcg de misoprostol monodosis did not show significant differences when compared to a combined methotrexate and misoprostol therapy scheme.
Key words: retained abortion, anembryonic pregnancy, medical management, misoprostol, methotrexate.
INTRODUCCIÓN
La pérdida gestacional temprana ocurre en el 15% de los embarazos clínicamente reconocidos, confirmándose que 1 de cada 4 mujeres tendrá un aborto temprano a lo largo de su vida reproductiva, siendo las variedades clínicas más comunes el aborto incompleto, el embarazo anembrionado y el aborto retenido que pueden ser difíciles de diagnosticar en cuanto al aspecto clínico.1,2 El tratamiento de estas patologías durante la mayor parte del siglo XX ha sido, por excelencia, el legrado obstétrico.2,3 Sin embargo, en las últimas dos décadas la comunidad médica empezó a cuestionar la necesidad de este manejo en pérdidas gestacionales tempranas no complicadas, y por ende, se introdujo el manejo médico farmacológico.2,4,5
La inducción médica del aborto inició con el desarrollo de la mifepristona, un antiprogestágeno aprobado por la FDA en 1988.6 Posterior a este, se han usado diferentes esquemas terapéuticos tales como el uso de análogos de las prostaglandinas junto con mifepristona7 o metotrexato.8,9 Los estudios publicados no han establecido con claridad las dosis ni las vías de administración adecuadas para obtener la mejor tasa de éxito y seguridad cuando se usan los análogos de las prostaglandinas en monoterapia o en terapia combinada. Estas muestran una amplia variabilidad que puede ser atribuida a estudios con pequeños tamaños de muestra, el tipo, la definición y clasificación de la pérdida temprana (incluyendo embarazo anembrionado, aborto retenido y aborto incompleto) y el uso de múltiples esquemas de misoprostol. Otros aspectos a tener en cuenta en la evaluación de estos medicamentos abarcan efectos adversos que pueden ocurrir, complicaciones y la satisfacción de la paciente en su resultado final. Por otra parte, la información acerca del uso de estos dos esquemas de manejo médico del aborto es escasa en el ámbito latinoamericano, debido a aspectos éticos y médico-legales externos que impiden que el personal médico haga un uso claro y apropiado de estos. Por lo tanto, el objetivo del presente estudio es determinar la eficacia y seguridad de dos esquemas establecidos para el manejo médico de la pérdida gestacional temprana menor a 63 días: misoprostol en monoterapia y el manejo combinado asociándolo a metotrexato.
MATERIALES Y MÉTODOS
Se realizó un estudio clínico aleatorizado y abierto. Para ello se incluyeron mujeres de edad mayor o igual a 18 años y menores de 41 años, con acceso a comunicación telefónica, estables hemodinámicamente y con diagnóstico de aborto retenido o embarazo anembrionado menor o igual a 9 semanas (63 días) de edad gestacional calculados por ecografía transvaginal. Las pacientes consultaron el servicio de urgencias de Ginecología y Obstetricia del Hospital Simón Bolivar: centro de referencia en Bogotá (Colombia) que recibe principalmente pacientes de bajo nivel socioeconómico pertenecientes al aseguramiento subsidiado por el estado. En este estudio se excluyeron pacientes con una hemoglobina menor a 10 g/dl, leucocitos menores a 4.500/mm3, enfermedad inflamatoria intestinal, discrasias sanguíneas, enfermedades hepáticas, infección uterina, consumo de alcohol y alergia conocida a los medicamentos utilizados.
Se realizó muestreo secuencial por conveniencia. El cálculo de la muestra se realizó sobre la base de una eficacia del 70% para la monetarapia con misoprostol y del 90% para la combinación de misoprostol y metotrexato con un nivel de significancia del 0,05 y un poder del 80%, en una estimación de 76 pacientes por grupo. La aleatorización se realizó por medio de una tabla de números aleatorios.10 El código de asignación aleatoria generado se ocultó por medio del uso de sobres sellados opacos enumerados consecutivamente que fueron abiertos cuando la paciente firmaba el consentimiento informado para participar en el estudio, previa verificación de cumplimiento de los criterios de selección. Una vez firmado el consentimiento informado, las pacientes fueron aleatorizadas al grupo 1 para recibir terapia combinada con 50 mg de metotrexato intramuscular, seguido de la aplicación ambulatoria de 800 mcg de misoprostol intravaginal 24 horas después; o al grupo 2 para recibir 800 mcg de misoprostol intravaginal de forma ambulatoria. En ese sentido, no se practicó enmascaramiento de la intervención para las pacientes ni para los investigadores, pero sí para el equipo de radiologíaencargadoderealizarlosestudiosecográficos. Por otra parte, se diligenció un formato de recolección de datos para todas las pacientes que incluyó fecha de ingreso, valor dehemoglobina al ingreso,valorde BhCG y hemoclasificación. También se solicitó transaminasas hepáticasycreatininaséricaenlaspacientesaleatorizadas al grupo de terapia combinada para evaluar una función hepática y renal adecuada, previa administración de fármacos. Asimismo, se les explicó claramente los signos de alarma.
Posteriormente, se realizó control telefónico de las pacientes a las 48 horas después de aplicación del último medicamento y se indagó sobre sintomatología específica, efectos adversos y sangrado. 7 días después se realizó un segundo control y se interrogó nuevamente sobre síntomas específicos. También se realizó control ecográfico para verificar evacuación uterina (espesor endometrial menor o igual a 15 mm) y se evaluaron los niveles de hemoglobina, identificando a aquellas pacientes que necesitaban dosis de rescate con 800 mcg de misoprostol intravaginal. En caso de requerir un segundo ciclo, se realizó un nuevo control a los 7 días posteriores a su aplicación evaluando sintomatología específica, hemoglobina y necesidad o no de realizar curetaje de acuerdo al grosor endometrial y la clínica de la paciente. El último control se llevó a cabo a los 30 días de aplicación de los medicamentos iniciales; en este se midieron niveles de BhCG y se totalizó el número de días de sangrado genital.
El diagnóstico de embarazo anembrionado de hasta 63 días de gestación, en particular, se basó en la ausencia de polo embrionario con un diámetro medio del saco gestacional mayor a 25 mm, crecimiento menor a 2 mm en 5 días, presencia de vesícula vitelina con una elevación de BhCG inferior a 15% en 48 horas o una longitud cráneo caudal mayor de 10 mm sin evidencia de embriocardia. Además se evaluó la edad, el diagnóstico, la edad gestacional estratificada (mayor y menor de 49 días), hemoglobina al inicio y a los 7 días, BhCG al inicio y a los 30 días, esquema terapéutico, sintomatología específica a las 48 horas y la sintomatología específica a los 7 días. Por consiguiente, el principal resultado a analizar fue la consecución de un aborto completo según los criterios ecográficos relacionados con el grupo de medicamento utilizado. También se evaluó la necesidad de dosis de rescate, hemoglobina y sintomatología específica a los 7 días después de dosis de rescate, aborto completo por ecografía 7 días después de dosis de rescate, necesidad de legrado obstétrico y días de sangrado referidos por la paciente. El análisis estadístico se realizó con el programa SPSS versión 13.0. Para las variables categóricas se elaboraron tablas de frecuencia con análisis porcentuales y para las variables continuas se llevaron a cabo análisis de tendencia central y dispersión (medias o medianas y DS o rango de acuerdo a la distribución normal de datos establecida). También se compararon los dos grupos por medio de la prueba Ji 2 o a través de la prueba exacta de Fisher en variables categóricas y de la prueba t de Student en variables continuas. Finalmente se definió la significancia estadística como p<0,05.RESULTADOS
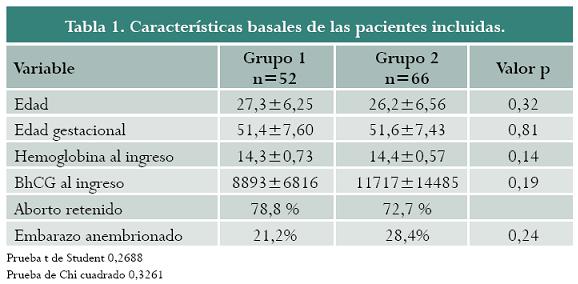
Se incluyeron 118 pacientes desde noviembre de 2006 hasta octubre de 2009, quienes participaron voluntariamente en el estudio: 52 pacientes en el grupo 1 y 66 en el grupo 2. En el grupo 1 se diagnosticó aborto retenido en 41 pacientes (78,8%) y embarazo anembrionado en 11 (21,1%). Estos mismos diagnósticos se presentaron en 48 (72,7%) y 18 (27,2%) pacientes del grupo 2, respectivamente. Los dos grupos de tratamiento fueron semejantes en cuanto a edad, edad gestacional y características propias de la gestación tales como hemoglobina y niveles de BhCG (tabla 1). Asimismo, se encontraron treinta y cinco pacientes con edad gestacional menor de 49 días (30,4%) y 80 con 49 a 63 días de edad gestacional y que representaron el 69,6% de las pacientes incluidas en el estudio.
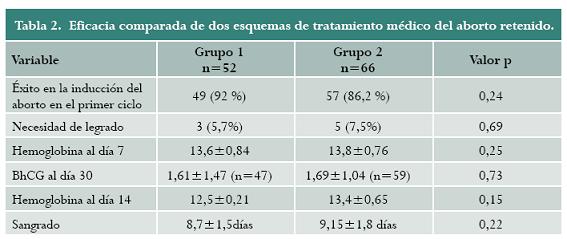
92% de las pacientes en el grupo 1 y 86% de las pacientes en el grupo 2 presentaron una respuesta adecuada al manejo médico, (p=0,24). Por otro lado, no se encontraron diferencias en cuanto a la necesidad de legrado obstétrico, el nivel de hemoglobina en los días 7 ó 14 y la duración del sangrado (tabla 2). Tampoco se observaron diferencias entre los dos esquemas de manejo al estratificar por edad gestacional. En 10 pacientes (18%) fue necesario utilizar dosis de rescate con misoprostol: 6% en el grupo 1 de terapia combinada y 11% en el grupo de monoterapia con misoprostol (p=0,348). De estas, 7 lograron evacuación completa sin necesidad de legrado obstétrico: 5 en el grupo de misoprostol y 2 en el grupo de terapia combinada (3,84% y 7,57% respectivamente). De las tres pacientes que necesitaron manejo quirúrgico adicional, 2 pertenecían al grupo de misoprostol y 1 al grupo de terapia combinada. En total, el 7% de las pacientes necesitó manejo quirúrgico. Esta tasa de fracaso terapéutico fue ligeramente mayor en el grupo de monoterapia (9%) frente al 4% en el grupo de terapia combinada (p=0,260).
Tres pacientes requirieron legrado obstétrico en el grupo de terapia combinada: una paciente fue sometida a legrado obstétrico por aborto séptico con evolución adecuada, otra fue sometida a legrado obstétrico por presentar sangrado abundante antes de los 7 días del control ecográfico, y una última paciente fue sometida a legrado después de recibir la dosis de rescate por persistencia de sangrado genital abundante. Esta última paciente también presentó diagnóstico de útero bicorne. En cuanto al grupo de monoterapia, 5 pacientes requirieron legrado obstétrico. Dos de ellas presentaron hemorragia profusa antes de cumplirse los 7 días de control ecográfico y otra presentó hallazgos clínicos de aborto séptico que fue manejado como tal, con evolución adecuada. Otra paciente presentó sangrado genital persistente. Sin embargo, esta fue sometida a terapia anticoagulante con warfarina por cursar con una cardiopatía de base. Finalmente, una última paciente ameritó legrado obstétrico por persistencia de sangrado y restos en la evaluación ecográfica. Esta desarrolló abdomen agudo 48 horas posterior al legrado, lo que hizo sospechar sobre la posibilidad de una perforación uterina secundaria al curetaje. En consecuencia, se realizó laparotomía exploradora y se encontró un embarazo ectópico en la trompa izquierda.
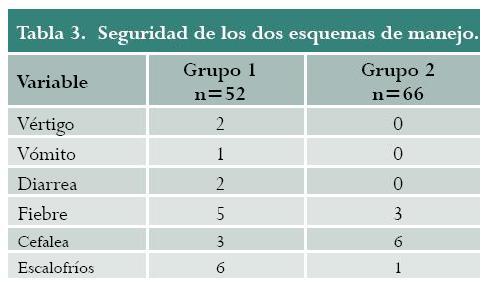
En cuanto a seguridad se refiere, no se presentó mortalidad materna en el presente estudio. Por otro lado, se encontró mayor presencia de escalofríos en el grupo 1 (tabla 3). Sin embargo, no se encontraron reacciones adversas significativas en ninguno de los grupos, ni en las pacientes que requirieron dosis de rescate. Finalmente, todas las pacientes sometidas a manejo médico, independientemente del grupo asignado, presentaron negativización de la hormona a los 30 días.
DISCUSIÓN
Este es el primer estudio clínico reportado en nuestro medio relacionado con el manejo médico del aborto. Los datos analizados indican que el porcentaje de éxito fue del 92% para el grupo de terapia combinada con metotrexato más misoprostol y del 86% para el grupo de misoprostol, presentando resultados acordes a lo reportado en la literatura mundial.
Los reportes sobre la eficacia de estos esquemas de manejo han sido variables. Creinning, por ejemplo, reportó de 5 a 11% de abortos completos cuando se administró una dosis total de 400 mcg. La administración de tres dosis de 800 mcg por vía vaginal cada 48 horas, resultó en un 96% de abortos completos en embarazos menores a 63 días.11 Por otra parte, Coughlin y sus colegas, evaluaron a 271 mujeres repartidas en dos grupos sin aleatorización, con el fin de probar esquemas de manejo farmacológico en el aborto retenido. Los investigadores usaron 600 mg de mifepristona más 3 dosis de misoprostol (grupo 1) y 200 mg de mifepristona más 2 dosis de misoprostol (grupo 2). La eficacia fue del 84% y el 82% respectivamente, sin una diferencia estadísticamente significativa entre los grupos.12 En otro estudio realizado por Grounlund y sus colegas, se incorporaron 176 mujeres que fueron repartidas en tres grupos sin aleatorización: 54 mujeres recibieron mifepristona y misoprostol (grupo 1), 73 recibieron misoprostol (grupo 2) y a 49 se les realizó evacuación quirúrgica (grupo 3). En este estudio se encontró una eficacia del 74% para el grupo 1, 71% para el grupo 2 y del 96% para el grupo 3, aunque estas diferencias tampoco fueron significativas.13 Por otra parte, Wood y sus colegas compararon una dosis de 800 mcg de misoprostol frente a placebo, encontrando una tasa de efectividad del 80% y el 16% respectivamente.14 Asimismo, Kovavisarach y sus colegas compararon placebo (grupo 1) frente una dosis de 200 mcg de misoprostol (grupo 2). Los investigadores encontraron una eficacia del 84,6% para el grupo de misoprostol, con un porcentaje de falla del 3,5%.15 Entre tanto, en el estudio de Chia y sus colegas, se usaron 600 mcg de misoprostol intravaginal con una eficacia del 84%.16 Igualmente, Ayres de Campos y sus colegas, usaron 600 mcg de misoprostol intravaginal, con una eficacia del 56,8%.17 Finalmente, el estudio con mayor casuística publicada acerca del manejo médico del aborto fue el realizado por Ulmann y sus colegas. En este estudio se incluyeron 16.369 pacientes con embarazos de hasta 49 días de gestación, encontrando una eficacia del 95% con una dosis única de 600 mg de mifepristona sin importar la dosis o la clase de prostaglandina utilizada. La duración promedio del sangrado genital fue de 8 días, lo cual es semejante a lo reportado en este estudio. En dicho estudio se reportó una tasa de curetaje del 0,8% y una necesidad de transfusión de 1 en 1.000.18
Cabe destacar que, la ocurrencia de aborto séptico que se presentó en este estudio fue similar a la reportada en la literatura mundial (inferior a 1%). Sin embargo, la aparición de este evento en ambos grupos farmacológicos deja la puerta abierta para futuras investigaciones sobre la necesidad de utilizar terapia antibiótica profiláctica, como lo indica el American College of Obstetricians and Gynecologists (ACOG, por sus siglas en inglés) para el manejo quirúrgico de la pérdida gestacional temprana en el manejo médico del aborto.19,20 No obstante, hasta la fecha no existen recomendaciones para el uso de terapia antibiótica profiláctica en el manejo médico del aborto.21
También se debe señalar que, el porcentaje de mujeres que ameritaron dosis de rescate fue ligeramente mayor en el grupo de monoterapia con misoprostol. Dentro de este contexto, Zhang y sus colegas reportaron un porcentaje de éxito del 71% con una dosis y del 84% con una segunda dosis al octavo día, sugiriendo que aumentar las dosis de misoprostol podría mejorar la eficacia del medicamento observada en la tasa de éxito de inducción completa del aborto.2
Los resultados de nuestro estudio sugieren que el uso de misoprostol intrahospitalario no se justifica si existe acceso expedito a un servicio de urgencias ginecológicas y si se ha explicado a la paciente previamente, de forma clara y precisa, como monitorizar el sangrado y la infección. Todo esto indica que la autoadministración de misoprostol en casa aumenta la comodidad y la privacidad, y podría reducir los costos en comparación con la terapia combinada o el manejo quirúrgico.
No es de olvidar que, este estudio presenta debilidades tales como un poder limitado de la muestra y un desbalance importante de los dos grupos; por lo que es necesario realizar nuevos estudios y metaanálisis posteriores con el fin de definir cuál sería la mejor opción de tratamiento para las pacientes de nuestro medio.CONCLUSIÓN
Todo lo anterior indica que no se encontraron diferencias en la eficacia del manejo médico del aborto retenido o el embarazo anembrionado menor a 63 días, cuando se usó monoterapia con 800 mcg de misoprostol vía vaginal en comparación con un esquema de terapia combinada con metotrexato. El riesgo de efectos adversos tales como hemorragia, infección pélvica y efectos secundarios fue bajo.
AGRADECIMIENTOS
A la Doctora Érika Méndez, docente de Epidemiología Clínica de la Universidad El Bosque.
REFERENCIAS
1. Alberman E. Spontaneous abortions: epidemiology. En: Stabile I, Grudzinskas G, Chard T, eds. Spontaneous abortion: diagnosis and treatment. London: Springer-Verlag, 1992. p. 19-20. [ Links ]
2. Zhang J, Gilles JM, Barnhart K, Creinin MD, Westhoff C, Frederick MM, et al. A comparison of medical management with misoprostol and surgical management for early pregnancy failure. N Engl J Med 2005;353:761-9. [ Links ]
3. Hertig AT, Livingstone RG. Spontaneous, threatened, and habitual abortion: their pathogenesis and treatment. N Engl J Med 1944;230:797-806. [ Links ]
4. Macrow P, Elstein M. Managing miscarriage medically. BMJ 1993;306:876. [ Links ]
5. Ballagh SA, Harris HA, Demasio K. Is curettage needed for uncomplicated incomplete spontaneous abortion? Am J Obstet Gynecol 1998;179:1279-82. [ Links ]
6. Rådestad A, Christensen NJ, Strömberg L. Induced cervical ripening with Mifepristone in first trimester abortion. A double-blind randomized biomechanical study. Contraception 1988;38:301-12. [ Links ]
7. Norman JE, Thong KJ, Baird DT. Uterine contractility and induction of abortion in early pregnancy by misoprostol and mifepristone. Lancet 1997;338:1233-6. [ Links ]
8. Ozeren M, Bilekli C, Aydemir V, Bozkaya H. Methotrexate and misoprostol used alone or in combination for early abortion. Contraception 1999;59:389-94. [ Links ]
9. Creinin MD, Vittinghoff E, Keder L, Darney PD, Tiller G. Methotrexate and misoprostol for early abortion: a multicenter trial. Safety and efficacy. Contraception 1996;53:321-7. [ Links ]
10. Haber y Runyon "Estadísticas Generales", primera página de tabla de números aleatorios. 2da. Edición. Los Angeles, USA: Edit. Fondo Educativo Interamericano; 1973. [ Links ]
11. Creinin MD, Vittinghoff E, Galbraith S, Klaisle C. A randomized trial comparing Misoprostol 3 and 7 days following methotrexate for early abortion. Am J Obstet Gynecol 1995;173:1578-84. [ Links ]
12. Coughlin LB, Roberts D, Haddad NG, Long A. Medical management of first trimester miscarriage (blighted ovum and missed abortion): is it effective? J Obstet Gynecol 2004;24:69-71. [ Links ]
13. Grønlund A, Grønlund L, Clevin L, Andersen B, Palmgren N, Lidegaard Ø. Management of missed abortion: comparison of medical treatment with either mifepristone + misoprostol or misoprostol alone with surgical evacuation. A multi-center trial in Copenhagen County, Denmark. Acta Obstet Gynecol Scand 2002;81:1060-5. [ Links ]
14. Wood SL, Brain PH. Medical management of missed abortion: a randomized clinical trial. Int J Gynecol Obstet 2002;99:563-6. [ Links ]
15. Kovavisarach E, Jamnansiri C. Ointravaginal misoprostol 600 µg and 800 µg for the treatment of early pregnancy failure. Int J Gynaecol Obstet 2005;90;208-12. [ Links ]
16. Chia KV, Ogbo VI. Medical termination of missed abortion. J Obstet Gynaecol 2002;22:184-6. [ Links ]
17. Ayres de Campos D, Teixeira-da-Silva J, Campos I, Patrício B. Vaginal misoprostol in the management of first-trimester missed abortions. Int J Gynecol Obstet 2000;71:53-7. [ Links ]
18. Ulmann A, Silvestre L, Chemama L, Rezvani Y, Renault M, Aguillaume CJ, et al. Medical termination of early pregnancy with mifepristone (RU 486) followed by a prostaglandin analogue Study in 16,369 women. Acta Obstet Gynecol Scand 1992;71:278-83. [ Links ]
19. American College of Obstetricians and Gynecologists. ACOG Practice Bulletin. Number 104. Antibiotic prophylaxis for gynecologic procedures. Obstet Gynecol 2009;113:1180-9. [ Links ]
20. Sawaya GF, Grady D, Kerlikowske K, Grimes DA. Antibiotics at the time of induced abortion: the case for universal prophylaxis based on a meta-analysis. Obstet Gynecol 1996;87:884-90. [ Links ]
21. American College Of Obstetricians And Gynecologists. ACOG Practice Bulletin. Number 94. Medical management of ectopic pregnancies. Obstet Gynecol 2008;111:1479-85. [ Links ]
Conflicto de intereses: ninguno declarado.














