Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Obstetricia y Ginecología
Print version ISSN 0034-7434On-line version ISSN 2463-0225
Rev Colomb Obstet Ginecol vol.62 no.1 Bogotá Jan./Mar. 2011
César Mendivil, M.D.*, Rafael Padrón, M.D.**, Jezid Miranda, M.D.***, Glenda Silva, M.D.****
Recibido: octubre 25/10 - Aceptado: enero 25/11
* Gineco-Obstetra. Jefe del Departamento de Ginecología y Obstetricia, Facultad de Medicina, Universidad de Cartagena. ESE, Clínica de Maternidad Rafael Calvo. Cartagena (Colombia). Correo electrónico: cemencio23@gmail.com
** Docente Posgrado, Universidad de Cartagena. Endoscopista nivel Avanzado, FECOLSOG. Presidente, Sociedad-Iberoamericana de Endoscopía, Ginecología e Imageonología Ginecológicas (SIAEGI), Presidente de la Federación Colombiana de Obstetricia y Ginecología FECOLSOG. Montería (Colombia).
*** Residente Ginecología y Obstetricia, Departamento de Ginecología y Obstetricia, Facultad de Medicina, Universidad de Cartagena. Cartagena (Colombia).
**** Médica Radióloga, Clínica Comfamiliar Cartagena. Cartagena (Colombia).
RESUMEN
Objetivo: realizar una revisión de la literatura acerca de los aspectos más importantes relacionados con el diagnóstico oportuno y el manejo del embarazo heterotópico.
Materiales y métodos: se presenta un caso de un embarazo heterotópico diagnosticado por ultrasonografía, a quien se le realizó salpingectomía por laparoscopia y se continuó con la gestación intrauterina normal. Se realizó una revisión en las bases de datos MEDLINE y EMBASE, además de la base latinoamericana SciELO y libros de la especialidad.
Conclusión: el diagnóstico del embarazo heterotópico es difícil debido a las diversas manifestaciones clínicas y a la existencia del embarazo intrauterino que continúa la producción de fracción Beta de la gonadotropina coriónica humana. La ecografía es un pilar importante en el diagnóstico e identificación temprana de esta patología. La laparoscopia surge como una alternativa segura en el manejo.
Palabras clave: embarazo heterotópico; laparoscopia; embarazo ectópico/diagnóstico; embarazo ectópico/terapia.
SUMMARY
Objective: reviewing the pertinent literature about the most important aspects related to early diagnosis and management of heterotopic pregnancy.
Materials and methods: a case of heterotopic pregnancy is presented which was diagnosed by ultrasonography. The patient underwent laparoscopic salpingectomy and she continued normal intrauterine gestation. MEDLINE and EMBASE databases were reviewed, as well as the Latin-American SciELO database and books on the specialization.
Conclusion: diagnosis of heterotopic pregnancy is difficult due to its diverse clinical manifestations and intrauterine pregnancy leading to human chorionic gonadotropin Beta fraction production being continued; echography is thus an important pillar in the early diagnosis and identification of this pathology. Laparoscopy emerges as a safe management alternative.
Key words: heterotopic pregnancy, laparoscopy, ectopic pregnancy/diagnosis, ectopic pregnancy/ therapy.
INTRODUCCIÓN
El embarazo heterotópico se define como la coexistencia de un embarazo intrauterino con un embarazo ectópico.1 Duverney fue el primero en describir un embarazo heterotópico en 1708 al descubrir, en una autopsia, una gestación intrauterina en una mujer que había fallecido por un embarazo ectópico roto.2 La incidencia de esta patología ha representado un cambio importante en los últimos años. Su incidencia en la población general es de 1 en 30.000 y puede aumentar hasta 1 en 100 en aquellas pacientes sometidas a tratamientos de fertilización asistida.2,3
El embarazo heterotópico puede resultar de la fertilización de dos o más óvulos. Esto generalmente ocurre cuando la paciente es sometida a inductores de la ovulación como clomifeno durante las técnicas de reproducción asistidas, el cual altera el potencial eléctrico de las trompas. Lo anterior genera una situación de alto riesgo para la creación de más de un cigoto y la anidación ectópica de uno de ellos.4-7 Otro importante factor de riesgo propio de las técnicas de fertilización asistida es la transferencia de más de 4 embriones, que aumentan el riesgo de gestación combinada a una relación de 1:45 embarazos.6,8,9
El diagnóstico de esta patología representa un reto para el médico clínico y para el ecografista ya que los criterios utilizados para el diagnóstico de gestaciones extrauterinas no son exactos en razón a que los niveles de la fracción Beta de la gonadotropina coriónica humana (B-HCG) se encuentran elevados debido a la gestación intrauterina, por lo que su diagnóstico requiere de un alto grado de sospecha por parte del ecografista.10,11
Con la masificación de las técnicas de fertilización asistida, es importante para el profesional del área de la ginecología tener en mente la posibilidad de esta complicación o para realizar el diagnóstico temprano de esta patología y, de esta manera, poder realizar el manejo más oportuno.
El objetivo de presentar este reporte de caso es revisar el diagnóstico, el manejo laparoscópico y discutir las ventajas de este abordaje sobre las otras opciones terapéuticas.
PRESENTACIÓN DEL CASO
Paciente de 25 años de edad, G0P0A0 que consultó al servicio de urgencias por presentar cuadro de 15 días de evolución de sangrado genital escaso, que tres días atrás se había asociado con dolor abdominal tipo cólico en fosa ilíaca derecha. La paciente refería una amenorrea correspondiente a 8 semanas. No tenía antecedentes de infecciones pélvicas anteriores o técnicas de reproducción asistida. Al ingreso, se encontró una paciente estable hemodinámicamente, sin signos de irritación peritoneal pero con dolor localizado en fosa ilíaca derecha por lo que se decide su ingreso para estudio y tratamiento. La prueba cualitativa de B–HCG fue positiva, los niveles cuantitativos de B-HCG mostraron niveles séricos de 2500 UI/ml y una ecografía transvaginal describía la presencia de una gestación intrauterina con embrión vivo con placenta y biometría que correspondía para 9 semanas y a su vez describía saco gestacional en trompa derecha con embrión vivo (figura 1).
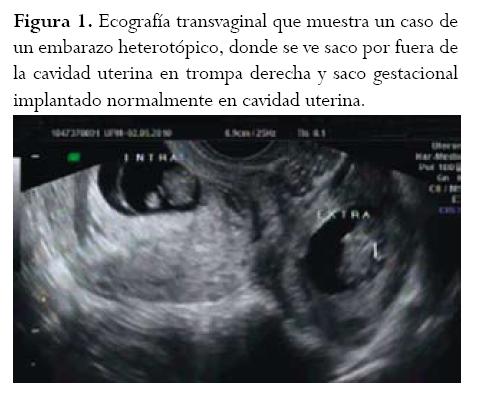
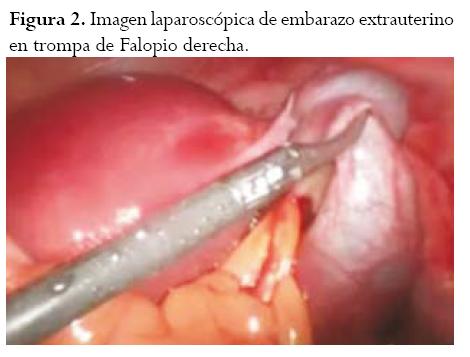
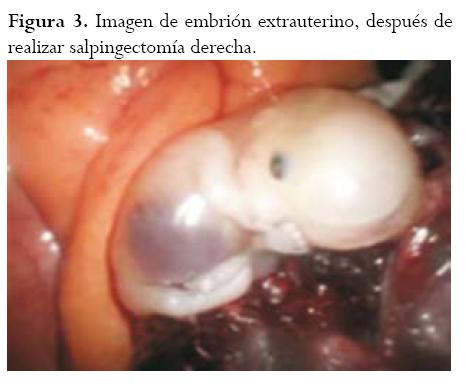
Teniendo en cuenta la estabilidad hemodinámica de la paciente, se decide realizar manejo quirúrgico con laparoscopia, utilizando presiones de CO2 en 12 mmHg. Se realizó salpingectomía retrógrada (iniciando por el tercio proximal a distal) derecha con extracción de saco gestacional y embrión ya que por el peso de la trompa, con el embrión en su interior, sería técnicamente difícil, con producción de hemorragia intraoperatoria (figuras 2 y 3). La evolución posquirúrgica fue satisfactoria y se utilizó progesterona micronizada con desarrollo ulterior de la gestación intrauterina adecuada, tras lo cual se realizó un control ecográfico a las 12 y 16 semanas.
MATERIALES Y MÉTODOS
Se revisaron las bases de datos MEDLINE, Ovid, Embase y Proquest, además de la base latinoamericana SciELO y libros de la especialidad relativos a los términos "embarazo heterotópico", "heteropic pregnancy", "pregnancy and laparoscopic treatment" en el período comprendido entre los años 1990 y 2010. Se seleccionaron reportes, series de casos y artículos de revisión, y se revisó un total de 729 títulos relacionados, de los cuales fueron revisados a texto completo un total de 25 artículos. Se tomaron todas las precauciones para proteger la identidad de la paciente del estudio de caso.
DISCUSIÓN
El embarazo heterotópico es una condición de emergencia grave que frecuentemente está asociada con un sangrado potencialmente fatal.3,4 La presentación clínica del embarazo heterotópico puede ser similar a un embarazo ectópico.6,12 Generalmente, se acompaña de dolor abdominal agudo13 y sangrado genital, a veces acompañado de shock hipovolémico.4 El shock y el dolor en el hombro secundario a irritación diafragmática constituyen una manifestación indirecta de que el embarazo extrauterino se ha roto.12,14,15
Dada la existencia del embarazo intrauterino, puede haber ausencia de sangrado vaginal.13,14 Se debe sospechar en pacientes con persistencia de signos y síntomas de embarazo, así como de niveles de gonadotropina coriónica elevada después de un legrado obstétrico. La ruptura de un embarazo heterotópico debe ser tomada en cuenta como una posibilidad después de la transferencia de embriones por fertilización in vitro y dolor abdominal.3,8,12,13 Se ha descrito que el 17% de los embarazos heterotópicos son diagnosticados entre las semanas 5 y 8 de embarazo, 20% a la semana 9 y 10, y 10% después de la semana 11.5
El primer método diagnóstico, y concluyente la mayoría de las veces, es la ultrasonografía endovaginal o pélvica, de acuerdo al estado de la paciente. Sin embargo, no es fácil hacer el diagnóstico cuando en el embarazo extrauterino no se identifica embrión.3,5,16 La visualización ultrasonográfica de actividad cardíaca embrionaria por fuera del útero y otro embrión intrauterino conforman un signo patognomónico de embarazo heterotópico.5,16-18 El diagnóstico ultrasonográfico diferencial incluye úteros con anomalías müllerianas grávidas, tales como útero bicorne completo y didelfo, cuerpo lúteo hemorrágico roto, y embarazos intrauterinos con masas anexiales a determinar.16,17 La tasa de detección ultrasonográfica de embarazo heterotópico en mujeres asintomáticas es del 15,8% y puede variar desde 41 hasta 84% en mujeres con dolor pélvico.9,19,20 El pronóstico del embarazo intrauterino depende de la precocidad del diagnóstico clínico y ecográfico.5,13
El objetivo principal en el manejo de esta patología es terminar el embarazo extrauterino sin afectar la gestación intrauterina viable.6,7,9,18,20,21 El manejo del embarazo heterotópico cuenta con varias opciones, incluyendo conducta expectante, inyección guiada por ultrasonido de cloruro de potasio o metotrexate, salpingostomía o salpingectomía abierta o por laparoscopia.12,13,22
Acerca del manejo con inyección de sustancias hipertónicas o metotrexate en el embrión extrauterino, la seguridad para el embarazo intrauterino no está clara. Teóricamente, existe el riesgo de que estas sustancias alcancen la circulación y afecten el embarazo intrauterino.9,18
La cirugía abdominal durante el embarazo incrementa el riesgo de abortos y parto pretérmino, además de que expone al feto a medicación potencialmente tóxica.12,13 La laparoscopia ha sido descrita como el método definitivo y juega un papel fundamental en el manejo mínimamente invasivo del embarazo extrauterino puesto que, además de realizar una intervención con menor morbilidad y proporcionar una recuperación anestésica más rápida, se disminuye el riesgo de pérdidas tempranas y tiene resultados semejantes a la laparotomía en cuanto a la fertilidad de la madre.4,9,12-14,18,21,23-25 La laparotomía se ha reservado para pacientes con hemoperitoneo establecido e inestabilidad hemodinámica.14,20
En estudios comparativos, la laparoscopia ha demostrado su eficacia. A este respecto, Louis-Sylvester y colaboradores fueron los primeros en reportar su experiencia con el manejo de 13 casos de embarazo heterotópico, de los cuales 8 fueron manejados con laparoscopia con buenos resultados maternos y perinatales.14
Por su parte, Soriano y sus colegas mostraron el seguimiento de 19 pacientes con manejo laparoscópico. Dicho seguimiento reveló una tasa de recién nacidos sanos en casa del 86% y una tasa de abortos del 13% en el primer trimestre.4
La técnica de entrada que se aconseja es el acceso visual con Endotip Ternamian, Karl Storz, o técnica abierta, ya que de esta forma se pueden prevenir complicaciones relacionadas con el acceso inicial, tales como la lesión a útero con la aguja de Veress reportada por varios autores.12,20,25 Las presiones deben mantenerse en 12 mmHg.4,9,12,14,20,25 Está indicado el uso de energía bipolar o bisturí armónico.8 No se aconseja el uso de vasopresina por la vasoconstricción severa que produce ésta. Igualmente, podría causar alteración en la perfusión placentaria y ovárica (cuerpo lúteo). En este caso, se utilizó progesterona micronizada hasta la semana 14.9
CONCLUSIONES
El diagnóstico del embarazo heterotópico no es fácil debido a las diversas manifestaciones clínicas y a la existencia del embarazo intrauterino que continúa la producción de fracción Beta de la gonadotropina coriónica humana. La ecografía es un pilar importante en el diagnóstico e identificación temprana de esta patología. La laparoscopia está descrita como el abordaje más seguro, con menos complicaciones y mejores resultados maternos y perinatales.
REFERENCIAS
1. Berek JS. Early pregnancy loss and ectopic pregnancy. En: Berek JS, Novak E, editors. Berek and Novak's Gynecology. 14th ed. Philadelphia, PA: Lippincott Williams & Wilkins; 2007. Chapter 18. p. 533-34. [ Links ]
2. Childs AJ, Royek AB, Leigh TB, Gallup PG. Triplet heterotopic pregnancy after gonadotropin stimulation and intrauterine insemination diagnosed at laparoscopy: a case report. South Med J 2005;98:833-5. [ Links ]
3. Avery D, Reed M, Lenahan WL. What you should know about heterotopic pregnancy. OBG Management 2009:21:30-4. [ Links ]
4. Soriano D, Vicus D, Schonman R, Mashiach R, Shashar-Levkovitz D, Schiff E, et al. Longterm outcome after laparoscopic treatment of heterotopic pregnancy: 19 cases. J Minim Invasive Gynecol 2010:321-4. [ Links ]
5. Singhal M, Ahuja CK, Saxena AK, Dhaliwal L, Khandelwal N. Sonographic appearance of heterotopic pregnancy with ruptured ectopic tubal pregnancy. J Clin Ultrasound 2010;38:509-11. [ Links ]
6. Luo X, Lim CE, Huang C, Wu J, Wong WS, Cheng NC. Heterotopic pregnancy following in vitro fertilization and embryo transfer: 12 cases report. Arch Gynecol Obstet 2009;280:325-9. [ Links ]
7. Honarbakhsh A, Khoori E, Mousavi S. Heterotopic pregnancy following ovulation induction by Clomiphene and a healthy live birth: a case report. J Med Case Reports 2008;2:390. [ Links ]
8. García Mirás R, Gallego Ramos J, Prado González J, Trelles Aguabella E. Embarazo heterotópico. Presentación de un caso. Rev Cubana Obstet Ginecol 2001;27:34-8. [ Links ]
9. Soriano D, Shrim A, Seidman DS, Goldenberg M, Mashiach S, Oelsner G. Diagnosis and treatment of heterotopic pregnancy compared with ectopic pregnancy. J Am Assoc Gynecol Laparosc 2002;9:352-8. [ Links ]
10. Reece EA, Petrie RH, Sirmans MF, Finster M, Todd WD. Combined intrauterine and extrauterine gestations: a review. Am J Obstet Gynecol 1983;146:323-30. [ Links ]
11. Rawal S, Koirala P, Singh M, Rana A. Heterotopic pregnancy with spontaneous intrauterine conception: a rare clinical entity with diagnostic dilemma. Kathmandu Univ Med J (KUMJ) 2008;6:105-8. [ Links ]
12. Khan MN, Rafique S, Ranaboldo C. Laparoscopic management of heterotopic pregnancy a rare cause of acute abdomen in women. Surg Laparosc Endosc Percutan Tech 2009;19:e29-31. [ Links ]
13. Domínguez-Meléndez KE, Sastré-Gómez H, Higuera-Hidalgo F, Vargas-Domínguez A, Zaldívar-Ramírez FR. Embarazo heterotópico en un ciclo de concepción natural presentado como embarazo ectópico roto. Informe de un caso. Cir Ciruj 2008;76:519-522. [ Links ]
14. Louis-Sylvestre C, Morice P, Chapron C, Dubuisson JB. The role of laparoscopy in the diagnosis and management of heterotopic pregnancies. Hum Reprod 1997;12:1100-2. [ Links ]
15. Lin EP, Bhatt S, Dogra VS. Diagnostic clues to ectopic pregnancy. Radiographics 2008;28:1661-71. [ Links ]
16. Ceci O, Caradonna F, Loizzi P, Lobascio A, Bratta F, Ferrreri R, et al. Ultrasound diagnosis of heterotopic pregnancy with viable fetuses. Eur J Obstet Gynecol Reprod Biol 1993;52:229-31. [ Links ]
17. Cheng PJ, Chueh Hy, Qiu JT. Heterotopic pregnancy in a natural conception cycle presenting as hematometra. Obstet Gynecol 2004;104:1195-8. [ Links ]
18. Tandon R, Goel P, Saha PK, Devi L. Spontaneous heterotopic pregnancy with tubal rupture: a case report and review of the literature. J Med Case Reports 2009;3:8153. [ Links ]
19. Umranikar S, Umranikar A, Rafi J, Bawden P, Umranikar S, O'Sullivan B, et al. Acute presentation of a heterotopic pregnancy following spontaneous conception: a case report. Cases J 2009;2:9369. [ Links ]
20. Phupong V, Bunyavejchevin S. Successful treatment of a heterotopic tubal pregnancy by gasless laparoscopic surgery. J Obstet Gynaecol Res 2010;36:686-9. [ Links ]
21. Bisharah M, Tulandi T. Laparoscopic surgery in pregnancy. Clin Obstet Gynecol 2003;46:92-7. [ Links ]
22. Poujade O, Ducarme G, Luton D. Cornual heterotopic pregnancy: a case report. J Med Case Reports 2009;3:7233. [ Links ]
23. Bugatto F, Quintero-Prado R, Kirk-Grohar J, Melero-Jiménez V, Hervías-Vivancos B, Bartha J. Heterotopic triplets: tubal ectopic and twin intrauterine pregnancy. A review of obstetric outcomes with a case report. Arch Gynecol Obstet 2010;282:601-6. [ Links ]
24. Barrenetxea G, Barinaga-Rementeria L, López de Larruzea A, Agirregoikoa JA, Mandiola M, Carbonero K. Heterotopic pregnancy: two cases and a comparative review. Fertil Steril 2007;87:417.e9-15. [ Links ]
25. Al-Fozan H, Tulandi T. Safety and risks of laparoscopy in pregnancy. Curr Opin Obstet Gynecol 2002;14:375-9. [ Links ]
Conflicto de intereses: ninguno declarado.














