Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Obstetricia y Ginecología
Print version ISSN 0034-7434On-line version ISSN 2463-0225
Rev Colomb Obstet Ginecol vol.63 no.2 Bogotá Jul./Dec. 2012
María Nazareth Campo-Campo, M.D.1, Guadalupe Posada-Estrada, M.D.2, Laura Catalina Betancur-Bermúdez3, Diana Milena Jaramillo-Quiceno3
Recibido: enero 17/12 - Aceptado: junio 22/12
1 Médico ginecoobstetra. Docente Facultad de Medicina, Universidad Pontificia Bolivariana (UPB). Magíster en Epidemiología Clínica, CES. Medellín, Colombia. marianaza@hotmail.com
2 Médico ginecoobstetra. Docente Facultad de Medicina, Universidad Pontificia Bolivariana (UPB). Magíster en Epidemiología Clínica, CES. Medellín, Colombia.
3 Estudiante pregrado área de investigación, Facultad de Medicina, Universidad Pontificia Bolivariana (UPB). Medellín, Colombia.
RESUMEN
Objetivo: evaluar los factores de riesgo (FR) para diabetes mellitus gestacional en una población obstétrica en Colombia.
Materiales y métodos: estudio de casos y controles retrospectivo. Población de mujeres gestantes atendidas en tres clínicas privadas de alta complejidad que atienden población del régimen contributivo de la ciudad de Medellín, en el periodo de junio de 2005 a mayo de 2007. Se excluyeron pacientes con diabetes pregestacional. Se definió como caso: pacientes gestantes o en posparto inmediato con diagnóstico de DMG. Los controles: pacientes en posparto sin DMG. Tamaño muestral: 215 casos y 430 controles. Con base en un OR estimado de 2,3. Relación 2 controles:1 caso, con proporción de exposición entre los controles de 7%, confianza de 95%, poder 80%.
Resultados: se incluyeron 244 casos (36,6%) y 423 controles (63,4%). Se encontró asociación estadística con el antecedente personal de DMG (OR = 16,6; IC 95%: 4,9-55,7), el antecedente de macrosomía (OR = 7,3; IC 95%: 3,6-15,1), la edad ≥ 25 años (OR = 5,5; IC 95%: 3,6-8,5), multiparidad (OR = 2,6; IC 95%: 1,8-3,8), el IMC previo a la gestación ≥ 25 kg/m² (OR = 3,1; IC 95%: 2,2-4,4) e IMC al inicio del segundo trimestre ≥ 25 kg/m² (OR = 3,5; IC 95%: 2,1-5,7).
Conclusión: además de los factores de riesgo re portados en la literatura, se encontró la macrosomía, la multiparidad, y la obesidad pregestacional y ges tacional como factores independientes para DMG.
Palabras clave: diabetes gestacional, factores de riesgo, macrosomía, obesidad.
ABSTRACT
Objective: Evaluating risk factors (FR) for gestational diabetes mellitus (GDM) in an obstetric population in Colombia.
Materials and methods: This was a retrospective case-control study. The population consisted of pregnant females being seen at three private high-complexity clinics, attending the contributory regimen population in the city of Medellín from June 2005 to May 2007. Patients suffering pregestational diabetes were excluded. A case was defined as being a pregnant patient or female in the immediate postpartum period diagnosed with GDM. Controls consisted of patients in the postpartum with no GDM.
Results: Data regarding 244 cases (36.6%) and 423 controls (63.4%) were included. Statistical association was found with personal background of GDM (OR = 16.6; 4.9-55.7 95% CI), a background of macrosomy (OR = 7.3; 3.6-15.1 95% CI), being aged ≥ 25 years (OR = 5.5: 3.61-8.5 95% CI), multiparity (OR = 2.6; 1.8-3.8 95% CI), ≥ 25 kg/m² BMI prior to gestation (OR = 3.1; 2.2-4.4 95% CI) ≥ 25 kg/m² BMI at the start of the second trimester (OR 3.5; 2.1-5.7 95% CI).
Conclusion: As well as the risk factors reported in the literature, macrosomy, multiparity, pregestational and gestational obesity were also found to be independent factors for GDM.
Key words: Gestational diabetes, risk factors, macrosomy, obesity.
INTRODUCCIÓN
La diabetes mellitus gestacional (DMG) es el trastorno metabólico más común durante la gestación, con una prevalencia en promedio de 7% de acuerdo con la población estudiada y la prueba de diagnóstico utilizada (1). Es definida como una intolerancia a los carbohidratos detectada por primera vez durante el embarazo (2). El 90% de las pacientes a las que se le diagnostica la diabetes por primera vez durante el embarazo presentan DMG; el restante 10% está conformado por mujeres con diabetes pregestacional (tipo 1 o 2), que no sabían su diagnóstico (3, 4). En Colombia, en el Hospital Universitario del Valle se encontró una incidencia de 0,34% (5); en otros estudios es del 1,43% y aumenta a un 2,03% usando los criterios diagnósticos sugeridos por Carpenter y Coustan (6).
Los factores de riesgo (FR) más reportados para DMG son: antecedente personal de diabetes gestacional, que aumenta el riesgo 33-50%, y aún más si hay un segundo FR (7). Los hispanos son considerados como población de alto riesgo (8, 9) pero no es claro si el riesgo corresponde a los hispanos que viven en Estados Unidos o en Europa. Otros factores descritos son la historia familiar en primer grado de diabetes mellitus (DM), edad materna (> 25 años), sobrepeso previo al embarazo (IMC > 25), antecedente obstétrico adverso (mortinatos, peso fetal > 4000 g), multiparidad (tres o más hijos) (9). Existen reportes de que el riesgo aumenta a mayor ganancia de peso y edad de la paciente con cada nuevo embarazo (10). Otros FR no son concluyentes en su asociación con DMG: factores maternos, raza, ganancia de peso en el embarazo, estatura baja, rasgo Thalasemia, síndrome de ovario poliquístico, glucosuria, e historia de pobre resultado obstétrico (11).
Existe escasa información sobre los factores que incrementan el riesgo para DMG en nuestra población, algunos autores indican que los FR deben ser definidos para cada población, dadas las diferencias raciales, culturales y nutricionales (12, 13). En Colombia, los estudios existentes (5, 6) no definen dichos factores. Por tanto, el objetivo del presente estudio es evaluar los factores de riesgo (FR) para DMG en una población obstétrica en Colombia.
MATERIALES Y MÉTODOS
Estudio de casos y controles retrospectivo. Población de mujeres gestantes atendidas en tres clínicas privadas de alta complejidad que atienden población del régimen contributivo de la ciudad de Medellín, Colombia en el periodo de junio de 2005 a mayo de 2007. Se excluyeron pacientes con diabetes pregestacional. La investigación fue aprobada por el comité de ética de cada institución.
Se definió como caso: pacientes en la primera semana posparto con DMG, diagnóstico realizado por tamizaje O’Sullivan ≥ 130 mg/dl y la curva de tolerancia a la glucosa (tres horas) con dos o más valores alterados según criterios de Carpenter y Coustan (12, 14, 15). Control: pacientes en la primera semana posparto con tamizaje negativo para DMG, quienes tuvieron un embarazo sin complicaciones. La curva fue positiva por la presencia de dos valores positivos en los casos, y negativa con menos de dos valores positivos en los controles.
Tamaño muestral: 215 casos y 430 controles. La muestra se calculó utilizando la fórmula de Joseph L. Fleiss (16), a partir de un OR estimado de 2,3 (11, 17). Relación 2 controles:1 caso, con proporción de exposición entre los controles de 7% (1), confianza de 95%, poder 80%.
Se realizó un muestreo consecutivo de los casos, en el momento de captar un caso, de manera aleatoria se identificaban dos controles atendidos en la misma semana de características semejantes en quienes el tamizaje fue negativo para DMG.
Procedimiento: los casos y los controles se captaron por revisión detallada de la historia clínica y la hoja informática prenatal del Centro Latinoamericano de Perinatología (CLAP). La información se tomó en un formato específicamente diligenciado para el estudio. En caso de encontrar información incompleta en la historia clínica o en el registro de CLAP, se procedía a comunicación con la paciente.
Variables por medir: edad, estrato socioeconómico, raza, índice de masa corporal antes y durante el embarazo, paridad, vía del parto; estos requisitos se registran en el CLAP y al ingreso a las instituciones.
Análisis estadístico: las variables numéricas se presentan mediante medidas de tendencia central y dispersión, las variables categóricas mediante proporciones. Se comparan las características basales de los casos y los controles mediante la prueba T-student para variables continuas y el chi-cuadrado para categóricas. La asociación de los factores de exposición y la DMG se realizó mediante el OR, y su correspondiente intervalo de confianza del 95%.
RESULTADOS
Se evaluó un total de 667 pacientes (244 casos y 423 controles), el 68,5% provino de la Clínica Universitaria Bolivariana (CUB), el 22,5% de SaludCoop y el 9% del Prado.
El 96% de las pacientes pertenecían a los estratos 1 al 3. La edad promedio de los casos fue de 32 años (DS ± 6 años) y en los controles fue de 26 años (SD ± 6,5 años) (p = < 0,0001); raza mestiza, 81% casos y 73% controles; raza blanca, 17% frente a 24%; raza negra, 2% frente a 1,9% (p = 0,01). La mediana de hijos para los casos fue de dos y para los controles de uno. El promedio de tamizaje en el grupo caso fue de 170 ± 27,8 mg/dl, y en los controles de 101,7 ± 25,7 mg/dl (valor p = 0,001). El 25% de los casos y el 16% de los controles presentaron parto por cesárea (p = 0,004).
Los factores asociados a la presencia de DMG fueron el antecedente personal de DMG, la edad mayor 25 años, el antecedente de DM familiar, el antecedente de macrosomía fetal, el índice de masa corporal mayor a 25 antes el embarazo, y tener 3 o más hijos (tabla 1).
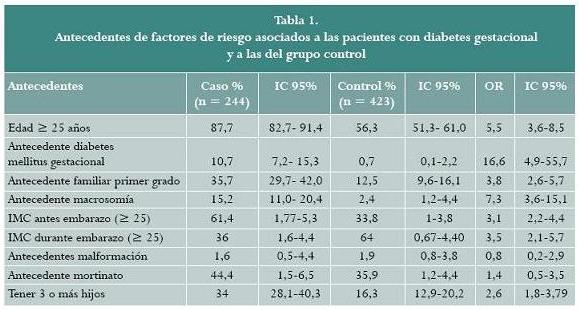
DISCUSIÓN
El presente estudio es el primero del país en identificar los FR para DMG que se presentan en nuestra población con el método diagnóstico utilizado en ese momento, con dos valores alterados al realizar la curva de tolerancia a la glucosa de tres horas. Actualmente se está en consenso de cambio de método diagnóstico según los resultados del estudio HAPO, la carga de glucosa de 75 g, y medición de niveles de glucosa en ayunas, una y dos horas posterior a la carga (18-20). El FR con mayor fuerza de asociación fue el antecedente de DMG, semejante a lo informado por otros autores (1, 10, 15, 21, 22). Encontramos también que el IMC > 25 es factor de riesgo independiente en nuestra población, en concordancia con diferentes autores (23-26). Nuestro hallazgo acerca del antecedente de macrosomía ha sido también informado previamente, aunque otros autores no lograron establecer esta asociación (3, 23, 24, 27, 28). Respecto a la multiparidad nuestros resultados son consistentes con otros reportes (29-31), sin embargo, otros autores no la asocian a mayor riesgo (17, 32, 34). Algunos la asocian al incremento con la edad y al aumento de peso (12).
CONCLUSIÓN
El antecedente personal de DMG, el antecedente familiar de DM y el IMC mayor a 25% al inicio del embarazo se confirman como factores de riesgo para DM; se encontraron otros que no son considerados FR alto independiente para DMG, como la obesidad previa al embarazo y la macrosomía en un hijo anterior.
AGRADECIMIENTOS
Los autores agradecen a todo el equipo científico y revisor, y a los departamentos de archivo de las tres instrucciones.
REFERENCIAS
1. American Diabetes Association. Gestational Diabetes Mellitus. Diabetes Care 2004;27:S88-S90. [ Links ]
2. Corcoy R, García-Patterson A, Pau A, Pascual E, Altirriba O, Adelantado JM et al. Is selective screening for gestational diabetes mellitus worthwhile everywhere? Acta Diabetol 2004;41:154-7. [ Links ]
3. Gabbe SG, Graves CR. Management of diabetes mellitus complicating pregnancy: An Expert's View. Obstet Gynecol 2003;102:857-68. [ Links ]
4. American Diabetes Association. Diagnosis and classification of Diabetes Mellitus. Diabetes Care 2007;30:S42-S47. [ Links ]
5. Gómez G, Mesa JC. Diabetes y embarazo: evaluación del programa en la consulta de endocrinología del Hospital Universitario del Valle 1989-1996. Rev Colomb Obstet Ginecol 1997;48:239-42. [ Links ]
6. Cortés H, Ocampo I, Villegas A. Predictivo positivo Prevalencia de diabetes mellitus gestacional en una población de Medellín de 1999-2000: valor de la prueba tamiz y comparación de los criterios de la NDDG y la ADA. Medellín: Universidad de Antioquia; 2002. [ Links ]
7. Jensen DM, Molsted-Pedersen L, Beck-Nielsen H, Westergaard JG, Ovesen P, Damm P. Screening for gestational diabetes mellitus by a model based on risk indicators: A prospective study. Am J Obstet Gynecol 2003;189:1383-8. [ Links ]
8. Metzger BE, Coustan DR. Summary and recommendations of the Fourth International Workshop-Conference on Gestational Diabetes Mellitus. The OrganizingCommittee. Diabetes Care 1998;21:B161-7. [ Links ]
9. Stotland NE, Caughey AB, Breed EM, Escobar GJ. Risk factors and obstetric complications associated with macrosomia. Int J Gynaecol Obstet 2004;87:220-6. [ Links ]
10. Seghieri G, De Bellis A, Anichini R, Alviggi L, Franconi F, Breschi MC. Does parity increase insulin resistance during pregnancy? Diabetic Med 2005;22:1574-80. [ Links ]
11. Xiong X, Saunders LD, Wang FL, Demianczuk NN. Gestational diabetes mellitus: prevalence, risk factors, maternal and infant outcomes. Int J Gynecol Obstet 2001;75:221-8. [ Links ]
12. Federación Diabetológica Colombiana. Diabetes control y prevención. Órgano de Difusión FCD 2004;1(1):1. [ Links ]
13. Ben-Haroush A, Yogev Y, Hod M. Epidemiology of gestational diabetes mellitus and its association with Type 2 diabetes. Diabet Med 2004;21:103-13. [ Links ]
14. Caliskan E, Kayikcioglu F, Oztürk N, Koc S, Haberal A. A population-based risk factor scoring will decrease unnecessary testing for the diagnosis of gestational diabetes mellitus. Acta Obstet Gynecol Scand 2004;83:524-30. [ Links ]
15. American Diabetes Association. Report of the expert committee on the diagnosis and classification of diabetes mellitus. Diabetes Care 2003; 26:S5-S20. [ Links ]
16. Fleiss J. Statistical methods for rates and proportions. 2nd ed. New York: Wiley; 1981. p. 38-46. [ Links ]
17. Ben-Haroush A, Yogev Y, Hod M. Epidemiology of gestational diabetes mellitus and its association with Type 2 diabetes. Diabet Med 2004;21:103-13. [ Links ]
18. Cosson E, Benchimol M, Carbillon L, Pharisien I, Pariès J, Valensi P, et al. Universal rather than selective screening for gestational diabetes mellitus may improve fetal outcomes. Diabetes Metab 2006;32:140-6. [ Links ]
19. Seshiah V, Balaji V, Madhuri S, Paneerselvam A, Arthi T, Thamizharasi M, et al. Gestational diabetes mellitus manifests in all trimesters of pregnancy. Diabetes Res Clin Pract 2007;77:482-4. [ Links ]
20. HAPO Study Cooperative Research Group, Metzger BE, Lowe LP, Dyer AR, Trimble ER, Chaovarindr U, Coustan DR, et al. Hyperglycemia and adverse pregnancy outcomes. N Engl J Med 2008;358:1991- 2002. [ Links ]
21. Rivas A, González N, González J. High frequency of diabetes in early post-partum assessment of women with gestational diabetes mellitus. Diabetes & Metabolic Syndrome. Clinical Research & Reviews 2007;1:159-65. [ Links ]
22. Kim C, McEwen LN, Piette JD, Goewey J, Ferrara A, Walker EA. Risk perception for diabetes among women with histories of gestational diabetes mellitus. Diabetes Care 2007;30:2281-6. [ Links ]
23. Hanna FWF, Peters JR. Screening for gestational diabetes; past, present and future. Diabetic Med 2002;9:351-8. [ Links ]
24. Virjee S, Robinson S, Johnston DG. Screening for diabetes in pregnancy. J R Soc Med 2001;94:502-9. [ Links ]
25. Hadden D, Screening for anormalities of carbohydrate metabolism in pregnancy 1966-77: the Belffat experience. Diabetes Care1980;87:377-82. [ Links ]
26. Albareda M, Caballero A, Badell G, Rodríguez J, Ordóñez-Llano J, De Leiva A, et al. Metabolic Syndrome all follow-up in women with and without gestational diabetes mellitus index pregnancy. Metabolism 2005;54:1115-21. [ Links ]
27. Walkinshaw SA. Gestational diabetes mellitus. Curr Obstet Gynaecol 2002;12:346-53. [ Links ]
28. Bonomo M, Cetin I, Pisoni MP, Faden D, Mion E, Taricco E, et al. Flexible treatment of gestational diabetes modulated on ultrasound evaluation of intrauterine growth: a controlled randomized clinical trial. Diabetes Metab 2004;30:237-44. [ Links ]
29. Hadden D. Screening for anormalities of carbohydrate metabolism in pregnancy 1966-77: the Belffat experience. Diabetes Care 1980;87:377-82. [ Links ]
30. Conde A, Belizan J, Lammers C. Maternal perinatal morbidity associated with adolescent pregnancy in Latin America: Cross sectional study. Am J obstet Gynecol 2005;192:342-9. 31. Perucchini D, Fischer U, Spinas GA, Huch R, Huch A, Lehmann R. Using fasting plasma glucose concentrations to screen for gestational diabetes mellitus: prospective population based study. BMJ 1999;319:812-5. [ Links ] [ Links ]
32. American Diabetes Association. Diagnosis and Classification of Diabetes Mellitus. Diabetes Care 2004;27:S5-S10. [ Links ]
33. American Diabetes Association. Standards of Medical Care in Diabetes. Diabetes Care 2004;27:S15-S35. [ Links ]
34. Kjos SL, Buchanan TA. Gestational Diabetes Mellitus. Current Concepts. N Engl J Med 1999;341:1749-56. [ Links ]
Conflicto de intereses: ninguno declarado.














