Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Obstetricia y Ginecología
Print version ISSN 0034-7434
Rev Colomb Obstet Ginecol vol.63 no.3 Bogotá July/Sept. 2012
Norma Cecilia Serrano-Díaz, MD, MSc1, María Carolina Páez-Leal, MD, MSc1, Mónica Andrea Beltrán-Avendaño, MD1, 2, Claudia Carolina Colmenares-Mejía, MD1, Elizabeth Guio-Mahecha, Bact1, Paula Bautista-Niño, Bac1 Colaboradores3
Recibido: febrero 14/12 - Aceptado: septiembre 5/12
1 Centro de Investigaciones Biomédicas, Universidad Autónoma de Bucaramanga (UNAB). Bucaramanga, Colombia. nserrano@unab.edu.co
2 Universidad Industrial de Santander (UIS). Bucaramanga, Colombia.
3 Lista completa al final del documento.
RESUMEN
Introducción: las mujeres con antecedente de preeclampsia (PE) tienen mayor riesgo de desarrollar enfermedad cardiovascular. El estudio GenPE ha captado gestantes con y sin PE en Colombia durante diez años, haciendo posible hoy evaluar desenlaces cardiovasculares en este grupo.
Objetivo: determinar la presencia de enfermedad cardiovascular en mujeres jóvenes expuestas o no a preeclampsia, captadas por el estudio GenPE en Bucaramanga, Colombia.
Materiales y métodos: estudio de cohorte que incluyó 106 pacientes –a partir de la cohorte original, 666 pacientes (2005-2010)–, menores de 26 años, primigestantes, sin antecedentes de enfermedades crónicas. Se realizó examen físico y venopunción para glucemia, perfil lipídico, ácido úrico y apolipoproteínas A-I y B. Se evaluó la presencia de hipertensión arterial (HA), obesidad, diabetes mellitus tipo 2 y síndrome metabólico. Se establecieron diferencias entre las mujeres expuestas y no expuestas a preeclampsia y el cambio entre el ingreso a GenPE y el primer seguimiento mediante test Wilcoxon o chi cuadrado y riesgo relativo con IC 95%.
Resultados: se encontró asociación entre la exposición a PE con cifras mayores de presión arterial diastólica (p = 0,003) e hipercolesterolemia (p = 0,040). En toda la población existen niveles subóptimos de colesterol HDL y Apo A-I. Al primer seguimiento no se evidencia asociación con desenlaces fuertes, tales como: hipertensión arterial, obesidad, diabetes mellitus tipo 2, síndrome metabólico.
Conclusión: en una muestra de mujeres colombianas jóvenes expuestas y no expuestas a PE, en un primer seguimiento, en los primeros dos años posteriores al parto, se evidencian cambios en la presión arterial diastólica (PAD), y biomarcadores asociados a riesgo cardiovascular.
Palabras clave: preeclampsia, obesidad, dislipidemias, síndrome metabólico, enfermedades cardiovasculares, riesgo cardiovascular.
ABSTRACT
Introduction: Females having a background of pre-eclampsia (PE) are at greater risk of developing cardiovascular disease. The GenPE study has captured pregnant females with and without PE in Colombia during the last 10 years, making it possible today to evaluate cardiovascular outcomes in this group.
Objective: Determining the presence of cardiovascular disease in young females who were and were not exposed to preclampsia and who were recruited by the GenPE study carried out in Bucaramanga, Colombia.
Materials and methods: This was a cohort study which included 106 primiparous patients aged less than 26 years old having no background of chronic disease taken from an original cohort of 666 patients (2005-2010). They were physically examined and venopuncture was made for glycemia, lipid profile, uric acid and apolypoprotein A-I and B. The presence of hypertension, obesity, type 2 diabetes mellitus and metabolic syndrome were evaluated. Differences were established by Wilcoxon or Chisquared tests (relative risk and 95% CI) between females who had been exposed to PE and those who had not been so and the change between entering the GenPE study and the first follow-up.
Results: An association was found between exposure to PE and having higher diastolic pressure figures (p = 0.003) and hypercholesterolemia (p = 0.040). Sub-optimal HDL cholesterol and apo A-I levels were found in the whole population. No association with strong outcomes was found during the first follow-up, such as hypertension, obesity, type 2 diabetes mellitus or metabolic syndrome.
Conclusion: Changes in peripheral arterial disease (PAD) and cardiovascular risk-associated biomarkers became evident in a sample of young colombian females who developed PE during the first followup within 2 years after delivery.
Key words: Pre-eclampsia, obesity, dyslipidemia, metabolic syndrome, cardiovascular disease, cardiovascular risk.
INTRODUCCIÓN
La preeclampsia (PE) es un trastorno multisistémico exclusivo de la gestación humana que afecta entre el 5-7% de todos los embarazos (1) y es responsable de aproximadamente 44.000 muertes maternas anuales en el mundo (2). Es la primera causa de mortalidad materna en Colombia. Para el 2008 se reportó una tasa de 46 muertes por cada 100.000 nacidos vivos, y aunque se ha logrado disminuir su incidencia en las últimas tres décadas, aún sigue siendo un problema de salud pública que afecta el binomio madre-hijo (1, 3). Diferentes estudios muestran la asociación entre el antecedente de PE y su severidad, con el riesgo de desarrollar a futuro enfermedad cardiovascular (ECV). Las pacientes con historia de PE desarrollan al menos 3,4 veces más hipertensión arterial (HTA) si la PE es leve, y 6,0 veces más si es severa; a su vez, el riesgo de diabetes mellitus tipo 2 (DMT2) es 3,6 veces mayor en las pacientes con PE severa, mientras que para enfermedad coronaria y cerebrovascular es de 2,3 y 2,0, respectivamente (4-8). Por otra parte, el antecedente de hipertensión arterial crónica en cualquiera de los padres de una gestante aumenta el riesgo en ella de desarrollar PE entre 1,8 y 2,0 veces (9).
Diferentes estudios muestran que la PE comparte con la ECV factores de riesgo convencionales tales como obesidad, dislipidemia, hipertensión y resistencia a la insulina (10, 11), teniendo como base común la presencia de disfunción endotelial, que a su vez se asocia con el desarrollo de vasoespasmo, aumento de la permeabilidad vascular y agregación plaquetaria, lo cual conduce tanto a disfunción placentaria como a aterosclerosis (12). Hay escaza información sobre la evaluación de esta asociación en población colombiana
El objetivo de este estudio es evaluar en una población de pacientes residentes en Bucaramanga, Colombia, expuestas y no expuestas a preeclampsia, si hay diferencia en la presencia de enfermedad cardiovascular, especialmente enfermedad metabólica e hipertensión arterial a los dos años posteriores a la gestación.
MATERIALES Y MÉTODOS
Diseño y población: estudio de cohorte en mujeres gestantes que ingresaron al estudio GenPE entre los años 2005 y 2010. El GenPE es un estudio poblacional multicéntrico de casos y controles conducido en siete ciudades en Colombia, que desde el año 2000 ha captado mujeres menores de 26 años con y sin preeclampsia (Ver: Genética y preeclampsia www.genpe.org). Se excluyeron mujeres con antecedente de enfermedades crónicas previas a la gestación, tales como hipertensión arterial, enfermedad renal, DMT2 o enfermedades autoinmunes.
Definición de la cohorte de pacientes expuestas: gestantes que cumplieron con los criterios de National High Blood Pressure Education Program Working Groupon High Blood Pressure in Pregnancy (13) para PE: presión arterial sistólica (PAS) mayor o igual a 140 mmHg, o presión arterial diastólica (PAD) mayor o igual a 90 mm Hg, asociada a la presencia de proteinuria de 300 mg/24 h, o presencia de un resultado (+) en tira reactiva en una muestra aislada, hallazgos presentados después de la semana 20 de gestación.
Definición de la cohorte de pacientes no expuestas: primigestantes menores de 26 años, normotensas, captadas al término de la gestación (≥37 semanas) en Bucaramanga.
El proyecto fue aprobado por el Comité de Ética en Investigación de la Universidad Autónoma de Bucaramanga (UNAB). Todas las pacientes que aceptaron participar en el estudio dieron su consentimiento informado por escrito.
Procedimiento
A partir de la base de datos del estudio GenPE se identificaron las pacientes con domicilio en Bucaramanga, a quienes se les realizaron llamadas telefónicas (tres intentos en diferentes horas del día, entre semana y durante fines de semana). Si la paciente accedía a participar se programaba una visita domiciliaria por personal médico y de enfermería, en la cual se obtenía el consentimiento informado escrito para proceder a aplicar una encuesta semiestructurada y realizar examen físico y toma de muestra de sangre.
Análisis bioquímico. Se cuantificaron los niveles de colesterol total y triglicéridos por método colorimétrico enzimático, colesterol HDL por método directo clarificante y apolipoproteínas A-I y B por inmunoturbidimetría, todos en el sistema automatizado RX Imola (Randox, UK). La glucemia fue cuantificada por el método glucosa oxidasa (Wiener Lab, Argentina).
Variables medidas. Por interrogatorio se exploró edad, antecedentes familiares de PE, IAM, HTA, ECV y DMT2. Se consideraron como desenlaces por analizar la presencia de: hipertensión arterial (presión arterial sistólica mayor a 140 mm Hg, o presión arterial diastólica mayor a 90 mm Hg o ambas); síndrome metabólico (SM) con presencia de tres o más criterios del Adult Treatment Panel III (ATP III) (obesidad abdominal > 88 cm, triglicéridos > 150 mg/dl, HDL < 50 mg/dl, presión arterial > 130/85 mm Hg y glucemia >110 mg/dl) (14); hiperglucemia (glucemia en ayuno > 100 mg/dL) (15); alteración en las fracciones lipídicas (colesterol > 200 mg/dL, triglicéridos > 150 mg/dL, HDL < 50 mg/dL, Apo A-I < 120 mg/dL, Apo B > 144 mg/dL y relación Apo B/Apo A-I > 0,90 (16); hiperuricemia (ácido úrico > 6,0 mg/dL); alcoholismo (dos o más respuestas afirmativas de la prueba CAGE); actividad física adecuada (cualquier deporte practicado mínimo 30 minutos al día durante tres días a la semana); síntomas depresivos según el DSM IV (presencia de cinco o más de los siguientes síntomas durante un periodo de dos semanas: estado de ánimo depresivo la mayor parte del día, disminución acusada del interés en casi todas las actividades, pérdida importante de peso sin hacer régimen o aumento de peso, insomnio o hipersomnia, agitación o enlentecimiento psicomotores, fatiga o pérdida de energía, sentimientos de inutilidad o de culpa excesivos, disminución de la capacidad para pensar o concentrarse, pensamientos recurrentes sobre muerte) (17). Se estimó como tiempo de seguimiento el intervalo en años entre el ingreso al estudio GenPE y la fecha de la entrevista de recaptura. Finalmente se calculó la diferencia de los valores de laboratorio al momento del ingreso al estudio GenPe y al momento del seguimiento.
Análisis estadístico
Para evaluar la significancia estadística de las diferencias entre las mujeres expuestas y no expuestas a PE se compararon los desenlaces entre los dos grupos por medio de las pruebas de Wilcoxon o chi cuadrado según el nivel de medición de cada variable aceptando como estadísticamente significativo un valor de p < 0,05. Para el análisis de los parámetros metabólicos se estimó un modelo de regresión lineal múltiple en el que se incluyeron el valor del metabolito analizado como variable dependiente, el antecedente de haber presentado preeclampsia como variable independiente, y como potenciales variables de confusión se incluyó la edad al momento de ingreso al estudio GenPE, el tiempo de seguimiento y los valores del IMC del perfil lipídico, la práctica de actividad física y tabaquismo, al momento de la recaptura (18). Finalmente, para los desenlaces dicotómicos se calculó el riesgo relativo (RR) y el IC 95% por medio de regresión logística no condicional. El análisis de los datos se realizó con Stata 10.2 (StataCorp, College Station, 2006).
RESULTADOS
Entre el año 2005 y el primer semestre de 2010 el estudio GenPE captó en la ciudad de Bucaramanga un total de 666 pacientes. De este total se consiguió un contacto efectivo en 209 de las cuales 119 aceptaron participar en el estudio y se logró acceder al domicilio de 106 pacientes (figura 1). Ingresaron 30 pacientes con el antecedente de PE (cohorte de expuestas) y 76 con gestación normal (cohorte de no expuestas). Once de las 30 expuestas (36,7%) presentaron síndrome HELLP como complicación en su primera gestación. El tiempo de seguimiento en más del 80% de las pacientes de ambos grupos fue menor a dos años, con un promedio de 1,91 años para las no expuestas y 1,21 años para las expuestas. Siete de las 106 pacientes evaluadas (6,6%) estaban en embarazo al momento de la entrevista, por lo que los desenlaces clínicos no fueron evaluados en ellas.
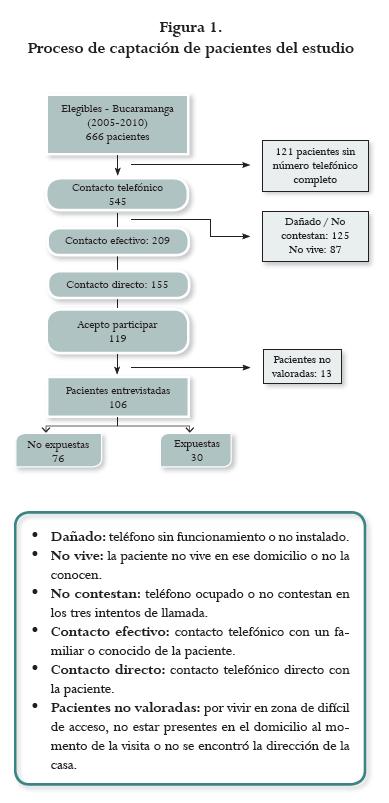
No se encontraron diferencias estadísticamente significativas al comparar los antecedentes personales entre expuestas y no expuestas. Se resalta la baja proporción de pacientes que realizan actividad física regular (15%) (tabla 1). No se evidenció ninguna diferencia en la presencia de antecedentes familiares de PE o demás ECV al comparar ambos grupos (tabla 2).
La incidencia de hipertensión entre expuestas y no expuestas fue similar (RR = 6,7; IC 95%: 0,7- 20,9) (tabla 3). El único factor asociado con la presencia de HTA fue la edad de la mujer al momento de la recaptura (RR = 1,1; IC 95%: 1,0-1,2), por cada año de edad por arriba de 16 años.
En un análisis de regresión lineal se evidencia que el valor de la PAD está relacionado con haber presentado preeclampsia (β= 5,33; IC 95%: 0,93- 9,07), sin que sea posible descartar que el valor de la PAS esté relacionado también con el antecedente de PE, dado que el IC 95% está muy cerca de excluir el valor nulo (β= 3,18; IC 95%: -0,20 a 6,57). Al momento de la evaluación, las no expuestas presentaron mayor peso, diámetro de cintura y cadera que el grupo expuesto. Sin embargo, al evaluar IMC e índice cintura/cadera no se evidenciaron diferencias significativas (tabla 3).
Más del 85% de las mujeres, para ambos grupos, presentaron niveles bajos de HDL (< 50 mg/dL) (tabla 4). Los niveles de colesterol son mayores entre las expuestas, hallazgo que no se correlacionó con los niveles de LDL o Apo B. Contrario a lo esperado, el grupo de no expuestas presentó menores niveles de Apo A-I (tabla 4). Para la muestra estudiada, el análisis de regresión lineal determinó que los niveles de Apo A-I no están relacionados con el antecedente de PE (β= 2,48; IC 95%: -3,20 a 8,15), ya que son los niveles de colesterol total (β= 0,60; IC 95%: 0,18-1,03) y HDL (β= 0,85; IC 95%: 0,24-1,46) los que lo determinan. Un fenómeno similar ocurre en la asociación entre tener Apo A-I bajo y antecedente de PE (RR = 0,39; IC 95%: 0,08-1,90). Finalmente, los niveles de colesterol están determinados por la edad (β= 2,73; IC 95%: 1,40-4,07) mas no por haber desarrollado PE (β= -1,92; IC 95%: -14,63 a 10,80). Ninguno de los marcadores séricos evaluados mostró cambios significativos en el tiempo al comparar los valores al momento de ingreso al estudio GenPE y el momento de recaptura (tabla 5). El cambio en los niveles de ácido úrico, aunque pareciera ser diferencial entre expuestas y no expuestas, tanto en nivel absoluto como relativo, no depende de haber tenido PE (β= -0,05; IC 95%: -0,43 a 0,33) sino del valor inicial del metabolito (β= -0,67; IC 95%: -0,79 a 0,55) y los valores a la recaptura del IMC (β= 0,05; IC 95%: 0,02-0,09), del HDL (β= -0,05; IC 95%: -0,09 a 0,02) y del colesterol total (β= 0,024; IC 95%: 0,003-0,045).
DISCUSIÓN
El presente trabajo es el primer reporte de seguimiento en mujeres colombianas con antecedente de PE que evalúa las repercusiones cardiovasculares como consecuencia de dicha exposición, mediante el análisis de variables clínicas y marcadores séricos de riesgo poblacional. La primera evaluación –realizada en un tiempo tan corto, igual o menor a 3 años– posterior a presentar PE mostró evidencia de cambios en las cifras de presión arterial. Las cifras de PAD fueron más elevadas en las mujeres expuestas que en las no expuestas, y el porcentaje de pacientes prehipertensas (PAS entre 120-139 mm Hg o PAD entre 80-89 mm Hg) también es significativamente superior en las expuestas (tabla 3). Hallazgos importantes si consideramos que el tiempo posterior a la exposición es corto, y que la población es bastante joven, en promedio 22 años. En este primer abordaje no se encontró asociación entre el antecedente de PE y el desarrollo de hipertensión, diabetes, obesidad y SM. Sin embargo, en nuestra población se evidenciaron bajos niveles de HDL en la totalidad del grupo evaluado, sin mostrar diferencia entre expuestas y no expuestas, mientras los de Apo A-I sí fueron significativamente inferiores en las no expuestas (p = 0,047).
La literatura internacional reporta la fuerte asociación entre PE y el riesgo futuro para el desarrollo de ECV (19). Un reciente metaanálisis que incluyó más de 3 millones de mujeres, de las cuales 198.252 desarrollaron PE, mostró que el riesgo acumulado de desarrollar hipertensión arterial (HTA) después de 14,1 años era 3,7 (IC 95%: 2,7-5,1) veces más entre las pacientes con el antecedente de PE frente a las no expuestas, mientras que el riesgo de sufrir enfermedad coronaria después de 11,7 años y enfermedad cerebrovascular después de 10,4 años, fue 2,2 (IC 95%: 1,9-2,5) y 1,8 (IC 95%: 1,5-2,3), respectivamente (20). En la misma vía, Lykke et al., utilizando registros históricos en Dinamarca, encontraron que las mujeres con el antecedente de PE severa tenían 6,1 (IC 95%: 5,5-6,8) veces más riesgo de desarrollar HA que las pacientes con PE leve (4).
El presente estudio no encuentra aún asociación con enfermedad coronaria, enfermedad cerebrovascular y HTA, por el corto periodo de seguimiento y la edad promedio de las pacientes al momento de la recaptura, lo cual se traduce en una ventana corta de observación en una población muy joven, con baja probabilidad de observar desenlaces fuertes, como los definidos en la literatura. Asociado a esto, aquellos resultados que tienen el IC 95% con límites cerca del valor nulo podrían estar asociados con la exposición, pero el tamaño de muestra es limitado, lo cual nos obliga a continuar el seguimiento de estas pacientes e incrementar la muestra que se va a analizar.
En la mayoría de las publicaciones los desenlaces fuertes empiezan a evidenciarse entre 6 a 12 años posterior a la presencia PE, y esta asociación es mayor según el grado de severidad de la entidad (4). Aspecto relevante si tenemos en cuenta que la mayor tasa de fecundidad para Colombia está en mujeres entre 20 a 24 años, siendo este grupo el que presenta una tasa mayor de fecundidad, 122 nacimientos/1000 mujeres (21). Por otro lado, la incidencia de PE severa en Colombia sigue siendo alta, y es causa importante de mortalidad (22), resultados que se confirman en este estudio, donde el ~37% debutó con síndrome HELLP. Por lo anterior, es de esperar que para la población colombiana analizada tengamos desenlaces cardiovasculares fuertes en mujeres jóvenes en edad productiva, lo cual podría convertirse en una carga social y económica para el país.
Se acepta que los niveles incrementados de HDL y Apo A-I actúan como factores protectores para ECV. Nuestros resultados reportan niveles por debajo de los óptimos, tanto para las mujeres expuestas como para las no expuestas, lo cual sugiere estilos de vida poco saludables, sedentarismo e inadecuados patrones alimentarios. El único marcador sérico de riesgo cardiovascular diferencial entre expuestas y no expuestas fue la hipercolesterolemia, sin embargo, en la muestra analizada se encontró que esta diferencia no está determinada por el antecedente de PE.
CONCLUSIÓN
En una muestra pequeña de mujeres colombianas jóvenes expuestas y no expuestas a PE, en un primer seguimiento ya se evidencian cambios en la PAD, el colesterol y en niveles de factores protectores de riesgo cardiovascular (HDL, Apo A-I). Se requieren más estudios en nuestra población, con muestras más robustas y mayor tiempo de seguimiento, que soporten el desarrollo de estrategias futuras de salud pública para prevenir la enfermedad cardiovascular en este grupo de alto riesgo.
Lista completa de colaboradores
• Luis Alfonso Díaz-Martínez, MD MSc, Centro de 2010;375:1609-23. Investigaciones Biomédicas, Universidad Autónoma 4. Lykke J, Langhoff-Roos J, Sibai B, Funai E, Triche de Bucaramanga (UNAB). Bucaramanga, Colombia. E, Paidas MJ. Hypertensive pregnancy disorders
• Gerardo Mantilla-Mora, Bact, MSc, Centro de Inves-and subsequent cardiovascular morbidity and type 2 tigaciones Biomédicas, Universidad Autónoma de diabetes mellitus in the mother. Hypertension 2009; Bucaramanga (UNAB). Bucaramanga, Colombia. 53:944-51. Universidad Industrial de Santander (UIS). Bucara-5. McDonald S, Malinowski A, Zhou Q, Yusuf S, manga, Colombia. Devereaux P. Cardiovascular squealed of preeclampsia/
• María Lucrecia Luna-González, Ing, Centro de Inves-eclampsia: A systematic review and meta-analyses. Am tigaciones Biomédicas, Universidad Autónoma de Heart J 2008;156:918-30. Bucaramanga (UNAB). Bucaramanga, Colombia. 6. Valdes G, Quezada F, Marchant E, Schultzendorff
• Cindy Andrea Díaz-Becerra, Centro de Investigaciones A, Moran S, Padilla O, et al. Association of remote Biomédicas, Universidad Autónoma de Bucaramanga hypertension in pregnancy with coronary artery disease: (UNAB). Bucaramanga, Colombia. a case-control study. Hypertension 2009;53:733-8.
• Carlos Andrés Gómez-Gámez, Estudiante, Programa de 7. Garovic V, Baileyb K, Boerwinklec E, Huntd S, Wedere Medicina, Facultad de Ciencias de la Salud, Universidad A, Curb D, et al. Hypertension in pregnancy as a Autónoma de Bucaramanga (UNAB). Bucaramanga, risk factor for cardiovascular disease later in life. J Colombia. Hypertens 2010;28:826-33.
• Óscar Mariano Pinto-Saavedra, Estudiante, Programa 8. Ray JG, Vermeulen MJ, Schull MJ, Redelmeier de Medicina, Facultad de Ciencias de la Salud, DA. Cardiovascular health after maternal placental Universidad Autónoma de Bucaramanga (UNAB). syndromes (Champs): population-based retrospective Bucaramanga, Colombia. cohort study. Lancet 2005;366:1797-803.
• Julio David Silva-León, Estudiante, Programa de 9. Qiu C, Williams M, Leisenring W, Sorensen T, Medicina, Facultad de Ciencias de la Salud, Universidad Frederick I, Dempsey JC, et al. Family history of Autónoma de Bucaramanga (UNAB). Bucaramanga, hypertension and type 2 diabetes in relation to Colombia. preeclampsia risk. Hypertension 2003;41:408-13.
• Laura Milena Serrano-Gómez, Estudiante, Programa de 10. Girouard J, Giguère Y, Moutquin J, Forest JC. Previous Medicina, Facultad de Ciencias de la Salud, Universidad hypertensive disease of pregnancy is associated Autónoma de Bucaramanga (UNAB). Bucaramanga, with alterations of markers of insulin resistance. Colombia. Hypertension 2007;49:1056-62.
REFERENCIAS
1. World Health Organization International Collaborative Study of Hypertensive Disorders of Pregnancy. Geographic Variation in the incidence of hypertension in pregnancy. Am J Obstet Gynecol 1998;158:80-3. [ Links ]
2. Khan K, Wojdyla D, Say L, Gülmezoglu A, van Look P. WHO analysis of causes of maternal death: a systematic review. Lancet 2006;367:1066-74. [ Links ]
3. Hogan M, Foreman K, Naghavi M, Ahn S, Wang M, Makela S, et al. Maternal mortality for 181 countries, 1980-2008: a systematic analysis of progress towards Millennium Development Goal 5. Lancet 2010;375:1609-23. [ Links ]
4. Lykke J, Langhoff-Roos J, Sibai B, Funai E, Triche E, Paidas MJ. Hypertensive pregnancy disorders and subsequent cardiovascular morbidity and type 2 diabetes mellitus in the mother. Hypertension 2009; 53:944-51. [ Links ]
5. McDonald S, Malinowski A, Zhou Q, Yusuf S, Devereaux P. Cardiovascular squealed of preeclampsia/eclampsia: A systematic review and meta-analyses. Am Heart J 2008;156:918-30. [ Links ]
6. Valdes G, Quezada F, Marchant E, Schultzendorff A, Moran S, Padilla O, et al. Association of remote hypertension in pregnancy with coronary artery disease: a case-control study. Hypertension 2009;53:733-8. [ Links ]
7. Garovic V, Baileyb K, Boerwinklec E, Huntd S, Wedere A, Curb D, et al. Hypertension in pregnancy as a risk factor for cardiovascular disease later in life. J Hypertens 2010;28:826-33. [ Links ]
8. Ray JG, Vermeulen MJ, Schull MJ, Redelmeier DA. Cardiovascular health after maternal placental syndromes (Champs): population-based retrospective cohort study. Lancet 2005;366:1797-803. [ Links ]
9. Qiu C, Williams M, Leisenring W, Sorensen T, Frederick I, Dempsey JC, et al. Family history of hypertension and type 2 diabetes in relation to preeclampsia risk. Hypertension 2003;41:408-13. [ Links ]
10. Girouard J, Giguère Y, Moutquin J, Forest JC. Previous hypertensive disease of pregnancy is associated with alterations of markers of insulin resistance. Hypertension 2007;49:1056-62. [ Links ]
11. Roberts J, Gammill H. Insulin resistance in preeclampsia. Hypertension 2006;47;341-2. [ Links ]
12. Poston L. Endothelial dysfunction in pre-eclampsia. Pharmacol Rep 2006;58 Suppl:69-74. [ Links ]
13. Report of the National High Blood Pressure Education Program Working Group on High Blood Pressure in Pregnancy. Am J Obstet Gynecol 2000;183:S1-S22. [ Links ]
14. Third Report of the National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III) final report. Circulation 2002;106:3143-421. [ Links ]
15. Rodbard HW, Blonde L, Braithwaite SS, Brett EM, Cobin RH, Handelsman Y, et al. American Association of Clinical Endocrinologists medical guidelines for clinical practice for the management of diabetes mellitus. Endocr Pract 2008;14:802-3. [ Links ]
16. Bertoni AG, Bonds DE, Steffes S, Jackson E, Crago L, Balasubramanyam A, et al. Quality of cholesterol screening and management with respect to the National Cholesterol Educations Third Adult Treatment Panel (ATPIII) guideline in primary care practices in North Carolina. Am Heart J 2006;152:785-92. [ Links ]
17. American Psychiatric Association. DSM-IV-TR: Diagnostic and Statistical Manual of Mental Health Disorders, 4th ed; 2000. [ Links ]
18. Rabe-Hesketh S, Skrondal A. Multinivel and longitudinal modeling using Stata. Volume I: Continues responses. 3th ed. College Station: Stata Press; 2012. [ Links ]
19. Adams E, MacGillvray I. Long term effect of preeclampsia on blood pressure. Lancet 1961;2:1373-5. [ Links ]
20. Bellamy L, Casas JP, Hingorani AD, Williams DJ. Preeclampsia and risk of cardiovascular disease and cancer in later life: systematic review and meta-analysis. BMJ 2007;335:974. [ Links ]
21. Encuesta Nacional de Demografía y Salud 2010. Capítulo V – Fecundidad, pp. 108-126. [ Links ]
22. Ruiz JS. Maternal Mortality and Morbidity Related to Hypertensive Disorders During Pregnancy. (Tesis Maestría). Stockholm: Demography Unit, Department of Sociology, Stockholm University; 2012. [ Links ]
Conflicto de intereses: ninguno declarado.
Financiación: investigación soportada por la Universidad Autónoma de Bucaramanga (Códigos EGEN40 y EGEN42) y el Instituto Colombiano para el Desarrollo de la Ciencia y la Tecnología Francisco José de Caldas, Colciencias (Código 124149326129).













