Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Obstetricia y Ginecología
Print version ISSN 0034-7434
Rev Colomb Obstet Ginecol vol.66 no.3 Bogotá July/Sept. 2015
https://doi.org/10.18597/rcog.23
DOI: http://dx.doi.org/10.18597/rcog.23
Yolanda Reynosa-Oviedo, MD1; Ernesto Arnoldo López-Vera, MD2; Juan José Bazaldúa-Cruz, MD3; Gerardo Jesús Martínez-Salazar, MD4
Recibido: enero 29/15 - Aceptado: septiembre 1/15
1 Miembro del Equipo de Respuesta Inmediata, Unidad Médica de Alta Especialidad No. 23, Hospital de Ginecología y Obstetricia "Dr. Ignacio Morones Prieto". Instituto Mexicano del Seguro Social (I.M.S.S.), Monterrey, Nuevo León (México). yolita66@hotmail.com
2 Coordinador clínico y cirujano responsable del equipo de respuesta inmediata de turno vespertino, Unidad Médica de Alta Especialidad No. 23, Hospital de Ginecología y Obstetricia "Dr. Ignacio Morones Prieto". Instituto Mexicano del Seguro Social (I.M.S.S.), Monterrey, Nuevo León (México).
3 Miembro del Equipo de Respuesta Inmediata, Unidad Médica de Alta Especialidad No. 23, Hospital de Ginecología y Obstetricia "Dr. Ignacio Morones Prieto". Instituto Mexicano del Seguro Social (I.M.S.S.), Monterrey, Nuevo León (México).
4 Médico residente de Ginecología y Obstetricia, Unidad Médica de Alta Especialidad No. 23, Hospital de Ginecología y Obstetricia "Dr. Ignacio Morones Prieto". Instituto Mexicano del Seguro Social (I.M.S.S.), Monterrey, Nuevo León (México).
RESUMEN
Objetivo: realizar una aproximación a la eficacia y seguridad del taponamiento uterino para el control de la hemorragia obstétrica y reducir la necesidad de histerectomía obstétrica.
Materiales y métodos: cohorte histórica de mujeres mayores de edad con diagnóstico de hemorragia obstétrica secundaria a atonía que no respondían a manejo inicial, con sangrado del lecho placentario secundario a placentación anormal o secundaria a aborto incompleto, a las cuales se les realizó taponamiento uterino, en la Unidad Médica de Alta Especialidad No. 23 de Ginecología y Obstetricia de la ciudad de Monterrey, hospital de concentración de tercer nivel de atención, ubicado en el estado de Nuevo León (México), de enero a diciembre de 2013. A partir del expediente clínico se registraron las características sociodemográficas y clínicas basales, los datos de laboratorio previo al evento obstétrico y posterior al taponamiento, así como el tiempo de taponamiento en horas, cantidad de insuflación del balón uterino, indicación para el procedimiento, cantidad de sangrado estimado durante el evento obstétrico y posterior a la colocación del balón, control de la hemorragia y necesidad de histerectomía. Se utilizó estadística descriptiva, medidas de dispersión y de tendencia central.
Resultados: se incluyeron 161 pacientes con diagnóstico de hemorragia obstétrica, 147 posterior a parto o cesárea y 14 posterior al aborto, entre 16 y 42 años de edad. Se documentó un resultado satisfactorio en más del 95 % posterior al parto o la cesárea, y en más del 93 % posaborto. La permanencia del taponamiento para ambos casos tuvo una media de 20 horas.
Conclusiones: este estudio soporta el uso de taponamiento uterino como medida terapéutica eficaz y segura para controlar la hemorragia y evitar una laparotomía o histerectomía, con una disminución de la morbilidad.
Palabras clave: taponamiento uterino, balón de Sengstaken-Blakemore, balón de sonda Foley, hemorragia uterina, hemorragia obstétrica, procedimientos quirúrgicos obstétricos.
ABSTRACT
Objective: Examine the efficacy and safety of uterine tamponade for controlling obstetric bleeding and reducing the need for obstetric hysterectomy.
Materials and methods: Historic cohort of adult women diagnosed with obstetric bleeding secondary to uterine atony that did not respond to the initial management, with bleeding of the placental bed secondary to abnormal placentation or to incomplete abortion, subjected to uterine tamponade at the Highly Specialized Gynaecology and Obstetrics Medical Unit No. 23, a Level III Hospital in the city of Monterrey, state of Nuevo Leon, Mexico, between January and December 2013. Information about social, demographic and baseline clinical characteristics, laboratory values before the obstetric event and after the tamponade procedure, as well as the inflation volume of the balloon, the indication of the procedure, the estimated amount of bleeding during the event and after placement of the tamponade balloon, control of bleeding, and need for hysterectomy, was derived from the clinical record. Descriptive statistics, scatter measurements, and central trends were used.
Results: Overall, 161 patients between the ages of 16 and 42 years, with a diagnosis of obstetric haemorrhage were included, 147 following delivery or caesarean section, and 14 following miscarriage. A satisfactory result was documented in more than 95 % of cases after delivery or caesarean section, and in more than 93 % post abortion cases. The mean tamponade time for both groups was 20 hours.
Conclusions: This study supports the use of uterine tamponade as an effective and safe therapeutic measure to control bleeding and avoid laparotomy or hysterectomy, and to reduce morbidity.
Key words: Uterine tamponade, Sengstaken-Blakemore balloon, Foley balloon catheter, uterine bleeding, obstetric haemorrhage, obstetric surgical procedures.
INTRODUCCIÓN
La mortalidad materna se sigue presentando a pesar de los esfuerzos de la Organización Mundial de la Salud (OMS) y de los gobiernos (1-5). En el año 2010, murieron durante el embarazo, parto y puerperio, alrededor de 512.000 mujeres, de las cuales 155.000 se debieron a hemorragia obstétrica (5). Ese mismo año, México reportó una tasa de mortalidad materna de 50 por 100.000 nacidos vivos y un total de 1.100 muertes maternas, con un riesgo de mortalidad materna de 1 en 500 (1, 2). En México, así como en otros países en vías de desarrollo, las principales causas de muerte materna son los trastornos hipertensivos asociados al embarazo, parto y puerperio, hemorragia, trastornos tromboembólicos y sepsis; incluso este tipo de patologías son usadas como predictores de morbilidad y mortalidad (6, 7).
La hemorragia obstétrica se presenta aproximadamente en el 10 % de todos los nacimientos, principalmente en el puerperio inmediato, y secundario a atonía uterina hasta en el 70 % de los casos (3). Este factor también se presenta en el 80 % de casos de morbilidad severa en el embarazo (5). En México, en 2010 y 2011, la hemorragia obstétrica ocupó el segundo lugar como causa directa de muerte materna (8). En el mundo, causa el 35 % de muertes maternas, ocupando el primer lugar según el reporte más reciente realizado por la OMS (9).
Entre los motivos de hemorragia obstétrica en la primera mitad de la gestación están: el aborto, la enfermedad trofoblástica y el embarazo ectópico. Durante la segunda mitad del embarazo, según la etapa en la que ocurra el sangrado, puede dividirse en hemorragias preparto, durante el parto o posparto (8). Entre las principales causas preparto y transparto, se encuentran los trastornos de inserción placentaria: placenta previa y acretismo placentario (8). Las causas posparto se subdividen en: hemorragia obstétrica primaria o precoz, que se presenta en las primeras 24 horas (la etiología principal es la atonía uterina, el trauma cervical o del canal de parto y el sangrado del lecho placentario) y las hemorragias secundarias o tardías, que ocurren después de las 24 horas pero antes de las 6 semanas posparto (secundarias a retención de restos placentarios y trastornos de coagulación) (10). Según los protocolos y las recomendaciones internacionales para el manejo de la hemorragia obstétrica, determinar el origen es esencial a fin de iniciar inmediata y oportunamente las medidas necesarias para detener la hemorragia (11-16).
El manejo inicial de la hemorragia obstétrica por atonía uterina consiste en masaje uterino y aplicación de uterotónicos; de no haber una disminución de la hemorragia, se continúa con pinzamiento de arterias uterinas o la aplicación de taponamientos uterinos con balones o compresas que pueden ser retirados en 8 a 48 horas. A su vez, puede usarse laparotomía con ligadura arterial selectiva o ligaduras de compresión uterina (B-Lynch) (7, 8). Cuando los tratamientos farmacológico y quirúrgico fallan, la histerectomía es el siguiente eslabón y se considera el tratamiento definitivo; incluso es considerada como primera elección en pacientes con diagnóstico de inserción placentaria anormal (11, 17).
Al utilizar el taponamiento uterino, Doumouchtsis et al. (18) han reportado resultados satisfactorios hasta en 90 % de los casos. A este respecto, los instrumentos utilizados como taponamiento uterino son: a) gasa de taponamiento o compresa; b) catéter hidrostático de Bangladesh (nelaton o Foley con un condón); c) sonda Foley de calibres 20, 22 y 24 Fr con globo de 30 mL; d) catéter o balón de Sengstaken-Blakemore; d) sonda o ba- lón de Rusch; e) sonda o balón de Bakri (19). Los reportes iniciales acerca del uso de taponamiento uterino datan de la década de los cincuenta y su uso se reinició a finales de los años setenta hasta la actualidad (19-21). El uso de la sonda Foley en el manejo de la hemorragia obstétrica ha sido motivo de análisis, principalmente en embarazos menores a 20 semanas (22, 23).
Se han realizado estudios comparativos entre los diferentes dispositivos diseñados para taponamiento uterino; algunos autores no reportan diferencias significativas en cuanto a la tasa de éxito para el control de la hemorragia obstétrica, registrándose tasas entre 71 y 87 %, con la consecuente disminución de la morbilidad y mortalidad (8, 18, 24-31).
En el año 2012, en nuestra institución se registraron 20.868 eventos obstétricos, de los cuales 151 (0,72 %) requirieron histerectomía. Considerando la prevalencia y gravedad de este problema en nuestro país, basados en hallazgos de estudios científicos que reportan altas tasas de éxito del taponamiento, y con pocos estudios realizados en Latinoamérica que hayan evaluado el uso del taponamiento uterino para el control de la hemorragia obstétrica, se llevó a cabo el presente estudio con el objetivo de evaluar la eficacia y seguridad de dicho procedimiento para disminuir la incidencia de hemorragia y de histerectomía obstétrica en la población del noreste de México.
MATERIALES Y MÉTODOS
Diseño. Cohorte histórica. Se incluyeron mujeres con diagnóstico de hemorragia obstétrica secundaria a atonía uterina que no respondieron a manejo inicial (masaje uterino y fármacos uterotónicos), o con sangrado del lecho placentario (secundario a placentación anormal o secundaria a aborto incompleto), entre enero a diciembre de 2013. Las pacientes estaban afiliadas al Instituto Mexicano del Seguro Social y eran atendidas en la Unidad Médica de Alta Especialidad No. 23 en la ciudad de Monterrey, Nuevo León (México), hospital de concentración de tercer nivel de atención en el noreste de México. Se excluyeron pacientes con coagulopatías o trastornos relacionados como síndrome de HELLP, así como aquellas con embolismo amniótico, discrasias sanguíneas, trauma obstétrico, retención de tejido placentario e infección uterina. El muestreo fue no probabilístico por conveniencia.
Procedimiento. Se identificaron e integraron al presente estudio todas las pacientes que cumplieron con los criterios de selección, con hemorragia obstétrica (determinada por el obstetra y anestesiólogo durante el evento obstétrico según la pérdida sanguínea estimada y los datos clínicos de choque hipovolémico) definida como pérdida sanguínea de 500 mL o mayor. Para evitar sesgo en la definición, a todas las pacientes se les realizó toma de exámenes de laboratorio en el momento de la hemorragia, independientemente de contar con estudios bioquímicos previos. En los casos en que fue posible, se confirmó el diagnóstico por medio de la disminución igual o mayor de 10 % del hematocrito o disminución de 4 g/dL de hemoglobina del control bioquímico con respecto al valor previo al evento obstétrico (parto, cesárea o aborto), o con el hematocrito o la hemoglobina que se obtuvieron durante el evento hemorrágico. Aquellas pacientes que continuaron con hemorragia y que fueron candidatas a taponamiento, firmaron un consentimiento informado para realizar dicho procedimiento. En la unidad médica sede del estudio, se cuenta con dos tipos de taponamiento, los cuales se eligen para cada paciente de acuerdo con la edad gestacional. Se utilizó sonda Foley (SF) en aquellas pacientes con embarazos menores a 20 semanas (posaborto). El balón de Sengstaken-Blakemore (SSB) se utilizó en aquellas pacientes con edades gestacionales mayores o iguales a 20 semanas (posparto/poscesárea). Se hizo seguimiento del gasto del balón de forma horaria por medio de los formatos de registro de enfermería. El taponamiento fue considerado satisfactorio si la hemorragia fue menor a 100 mL/h, y no satisfactorio si la hemorragia persistió y se acompañó de datos de choque hipovolémico (según el registro de signos vitales en los registros de anestesiología y notas médicas), y en los que se requirió intervención quirúrgica.
Se realizó retiro del taponamiento según los datos de estabilidad hemodinámica de la paciente, el control bioquímico y la evaluación del gasto del balón. Las pacientes a las cuales se les retiró el taponamiento con ausencia de hemorragia, se les hizo seguimiento hasta el egreso hospitalario para asegurar la ausencia de un nuevo episodio de dicha variable de desenlace. Todas las pacientes recibieron terapia antibiótica desde la intervención hasta el alta hospitalaria. Se capturaron datos retrospectivamente a partir del expediente clínico. Se utilizó una hoja de recolección de datos con 17 ítems, donde se registró la información obtenida del expediente clínico al egreso hospitalario.
Se incluyeron los datos de edad, paridad, edad gestacional, vía de parto (vaginal, cesárea), laboratorio previo o durante el evento obstétrico y posterior al taponamiento, tiempo de taponamiento en horas, cantidad de insuflación del balón uterino en mililitros, indicación para el procedimiento (atonía uterina, sangrado del lecho placentario), cantidad de sangrado estimado durante el evento obstétrico (por medio del reporte del obstetra y anestesiólogo, expresado en mililitros) y posterior a la colocación del balón (por medio de una bolsa colectora "cistoflo" conectada a la sonda de taponamiento).
Análisis estadístico. Para el análisis de la información se utilizó estadística descriptiva, frecuencias y porcentajes para variables nominales, media con desviación estándar y mediana con rangos para aquellas variables numéricas. Para un mejor análisis de la información, se dividió la muestra de estudio de acuerdo con la edad gestacional, tomando como punto de corte las 20 semanas, mismo que sirvió para decidir la colocación de taponamiento con SF o SSB, como se explicó previamente.
El proyecto fue revisado y aprobado por el comité de ética, certificando que se apegaba a los lineamientos de la Ley General de Salud en materia de Investigación para la Salud en Seres Humanos de México, y a la declaración de Helsinki. Todas las pacientes que reunieron los criterios de inclusión firmaron un consentimiento informado para la realización del procedimiento.
RESULTADOS
Se registraron 20.319 eventos obstétricos en el periodo de estudio, de los cuales se obtuvieron 18.036 recién nacidos vivos: 10.207 partos y 7.829 (43,1 %) cesáreas. Se registraron además 2.283 abortos. En este periodo se realizaron 96 histerectomías por hemorragia, ocho de ellas fueron realizadas posterior al fracaso del taponamiento uterino, el resto (88) se realizaron sin intervenir con taponamiento uterino debido a que no cumplían criterios para realizarlo (pacientes con síndrome de HELLP, embolismo amniótico, discrasia sanguínea, trauma obstétrico, retención de tejido placentario o infección uterina). En la figura 1, se observa el flujograma de selección y seguimiento en estas pacientes con taponamiento uterino.
Taponamiento con balón de Sengstaken-Blakemore. Se colocó el catéter de Sengstaken-Blakemore a 147 pacientes. Se documentó una media de edad de 27,76 ± 7 años, y la edad gestacional fue de 36,15 ± 4,6 semanas (tabla 1). El 70 % de las pacientes fueron multigestantes.
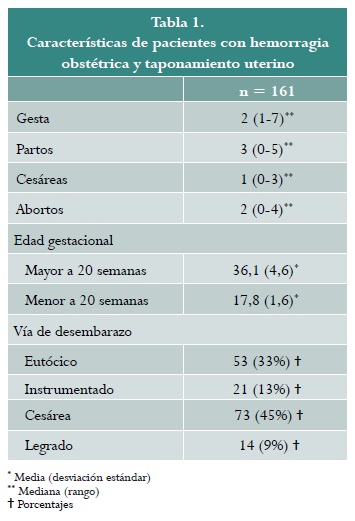
En cuanto a la vía de parto, predominó la cesárea en 49,7 % (73 pacientes), el resto de los nacimientos se resolvieron por vía vaginal, 36 % eutócicos y 14 % fueron instrumentados (fórceps Salinas) (tabla 1).
En relación con el taponamiento, la indicación principal fue atonía uterina en el 57,8 % de los casos. El volumen necesario de insuflación tuvo una mediana de 400 mL, y el tiempo promedio de permanencia del SSB fue de 20 horas.
Respecto al sangrado, se estimó una media de 1.291 ± 739 mL durante el evento obstétrico, mientras que el promedio de sangrado total posterior al taponamiento fue de 306 ± 218 mL. La hemoglobina inicial tuvo una media de 11,61 ± 1,41 g/dl y la hemoglobina final fue de 8,45 ± 1,51 g/dl. Las medianas para la cantidad utilizada de hemoderivados fueron: 2 paquetes globulares (rangos de 0 a 3), para el plasma fresco, 0 (0 a 2) y no se requirieron concentrados plaquetarios.
En 140 pacientes (95,2 %) se documentó un resultado satisfactorio. En 7 pacientes (4,8 %) no se logró controlar el sangrado y se requirió histerectomía obstétrica: 4 casos por atonía y 3 casos por sangrado del lecho placentario. No se reportaron infecciones posteriores a la colocación del taponamiento, tampoco se registraron casos de rupturas uterinas secundarias al uso del dispositivo, el dolor fue bien tolerado por las pacientes y se controló con analgésicos administrados con horario y por razón necesaria.
Taponamiento con sonda Foley. Se colocó sonda de Foley a 14 pacientes. Se documentó una media de edad de 28,93 ± 8,7 años y la edad gestacional fue de 17,81 ± 1,6 semanas (tabla 1). El 64 % eran multigestantes. La justificación fue atonía y sangrado del lecho placentario, 50 % para cada una. El volumen de insuflación necesario tuvo una mediana de 144 ± 31,9 mL y el tiempo promedio de permanencia del catéter fue de 20 horas.
Respecto al sangrado, se estimó una media de 1.150 ± 375 mL durante el evento obstétrico, mientras que el promedio de sangrado posterior al taponamiento fue de 120 ± 48 mL. La hemoglobina inicial tuvo una media de 11,9 ± 1,16 g/dL, y la hemoglobina final fue de 9,35 ± 1,35 g/dL. Las medianas para la cantidad de hemoderivados utilizada fueron: 1 paquete globular (0 a 1), no se requirió plasma ni concentrados plaquetarios en ninguno de los casos.
Se controló la hemorragia en 13 pacientes (93 %). En el caso con resultado no satisfactorio del taponamiento, se requirió histerectomía obstétrica.
DISCUSIÓN
El uso de taponamiento uterino para el control de la hemorragia que no responde satisfactoriamente a manejo inicial en el centro médico sede del estudio, tuvo como primer objetivo disminuir la incidencia de histerectomía obstétrica y, al mismo tiempo, disminuir al máximo la morbilidad y mortalidad materna. De las 161 pacientes a quienes se les colocó el taponamiento, el sangrado se controló en más del 95 % de los casos posteriores al parto/cesárea, así como en más del 93 % de los casos posteriores a un aborto. Este reporte incluye una de las series de casos más grandes hasta la fecha a nivel mundial, además de no existir trabajos similares particularmente al norte de nuestro país.
Como se mencionó, en el año 2012, el 0,72 % de los procedimientos obstétricos requirieron histerectomía. En el año 2013, la histerectomía se disminuyó a 0,47 %; sin embargo, se debe tomar con mesura este reporte pues no existe forma de realizar un comparativo exacto sin evitar aquellos sesgos de medición como causas de la hemorragia y de la histerectomía en las pacientes intervenidas en el año 2012. Lo que sí podemos asegurar es que, en el año 2013, con el uso del taponamiento uterino se evitaron 8 histerectomías, disminuyendo esta proporción de 0,51 a 0,47 %. El manejo de la hemorragia obstétrica está centrado en el cese del sangrado por medio de maniobras, fármacos y técnicas quirúrgicas para las cuales se debe tener un adiestramiento previo. Particularmente, en el hospital sede del presente estudio se cuenta con un equipo de respuesta inmediata, el cual es encargado de la atención oportuna de la paciente en estado crítico o de aquella que se encuentra en alto riesgo.
Existen series de casos que describen el uso de sonda Foley (32) y de SSB (33) para evitar una laparotomía o histerectomía. En estas series se reportan tasas de éxito hasta del 80 %; sin embargo, en el presente estudio se registró una eficacia superior (más de 90 %) para ambos dispositivos utilizados. La seguridad que se tiene con este instrumento se evidencia al no registrarse ninguna complicación, como ruptura uterina o infección asociada.
En este trabajo se registró un promedio de sangrado de 1.200 mL, así como una menor aplicación de hemoderivados, con un rango de cero a tres paquetes globulares; resultados similares a los de Khamaiseh et al. (34), pero menores a lo reportado por Vitthala et al. (35). Esto pudiera atribuirse a que se cuenta con personal capacitado y entrenado para detectar oportunamente a pacientes con riesgo de la complicación motivo de estudio, lo cual permite la colocación del taponamiento de forma temprana y segura.
La principal indicación compartida con estudios similares es la atonía uterina, particularmente en multigestantes (4, 8, 36, 37). El diagnóstico de sangrado del lecho placentario se realizó una vez que se descartaron otras causas de hemorragia, como atonía, trauma o coagulopatía previa, de acuerdo con los protocolos ya establecidos de la institución sede y a nivel mundial (4, 8, 36, 38).
El tiempo promedio de permanencia del taponamiento fue de 20 horas, a pesar de la recomendación internacional de al menos 24 horas reportada en trabajos similares (30, 34, 39). La principal justificación en esos casos fue la disminución de la hemorragia; la toma de decisión se realizó en conjunto por los miembros del equipo de respuesta inmediata. En todos los casos de taponamiento se corroboró ausencia de datos de infección uterina y se aplicó terapia con antibiótico hasta el egreso hospitalario.
El fracaso del taponamiento para el control adecuado de la hemorragia obstétrica ocurrió en 7 pacientes posparto y una paciente posaborto, a quienes se les realizó histerectomía obstétrica durante el estudio (0,39 por cada 1000 nacimientos), similar al reporte de Dabelea et al. (39), pero significativamente menor a tasas de histerectomía obstétrica reportadas a nivel mundial (40, 41).
CONCLUSIONES
Nuestros resultados muestran que el taponamiento uterino es una alternativa eficaz y segura como medida terapéutica para evitar una laparotomía exploradora o histerectomía y, asimismo, disminuir la morbilidad y mortalidad obstétrica. Si bien es un estudio retrospectivo, aporta evidencia sobre la utilidad de esta técnica en casos de hemorragia posparto. Se requieren estudios controlados aleatorizados en nuestra región que comparen esta técnica quirúrgica con otros métodos que busquen conservar la fertilidad y que logren control de la emergencia obstétrica en escenarios de recursos limitados.
REFERENCIAS
1. World Health Organization. World health statistics 2013. Washington, DC: WHO; 2013. [ Links ]
2. World Health Organization, UNICEF, UNFPA, The World Bank. Trends in maternal mortality: 1990 to 2010. Washington, DC: WHO; 2012. [ Links ]
3. Wise A, Clark V. Challenges of major obstetric haemorrhage. Best Pract Res Clin Obstet Gynaecol. 2010; 24:353-65. [ Links ]
4. Mousa HA, Blum J, Senoun GA, Shakur H, Alfirevic Z. Treatment for primary postpartum hemorrhage. Cochrane Database of Systematic Reviews 2014. CD003249. DOI: 10.1002/14651858.CD003249.pub3. [ Links ]
5. Lennox C, Marr L. Scottish confidential audit of severe maternal morbidity: reducing avoidable harm. Healthcare Improvement Scotland. 9th anual report; 2011. [ Links ]
6. Álvarez-Toste M, Hinojosa-Álvarez MC, Salvador-Álvarez S, López-Barroso R, González-Rodríguez G, Carbonell I, et al. Morbilidad materna extremadamente grave, un problema actual. Rev Cubana Hig Epidemiol. 2011;49:420-33. [ Links ]
7. Suárez-González JA, Gutiérrez-Machado M, Corrales-Gutiérrez A, Benavidez-Casal ME, Carlos-Tempo D. Algunos factores asociados a la morbilidad obstétrica extremadamente grave. Rev Cubana Obstet Ginecol. 2010;36:4-12. [ Links ]
8. Ruiz-Rosas RA, Cruz-Cruz PC, Torres-Arreola LP. Hemorragia obstétrica, causa de muerte materna. IMSS, 2011. Rev Med Inst Mex Seguro Soc. 2012;50:659-64. [ Links ]
9. Countdown 2015 decade report (2000-2010): Taking stock of maternal, newborn and child survival. Washington, DC: Who/UNICEF; 2010. [ Links ]
10. Karlsson H, Pérez-Sanz C. Hemorragia postparto. An Sist Sanit Navar. 2009;32:S159-67. [ Links ]
11. Vélez-Álvarez G, Agudelo-Jaramillo B. Guía de manejo de la hemorragia obstétrica "Código rojo". Medellín, Colombia; 2007. [ Links ]
12. Lennox C, Marr L. Scottish confidential audit of severe maternal morbidity. Healthcare Improvement Scotland. 7th anual report; 2009. [ Links ]
13. World Health Organization. WHO recommendations for the prevention and treatment of postpartum hemorrhage. Washington, DC: WHO; 2012. [ Links ]
14. Royal College of Obstetricians and Gynaecologists. Postpartum hemorrhage, prevention and management. RCOG; 2009. [ Links ]
15. Malvino E, Eisele G, Martínez S, Lowenstein R. Hemorragias obstétricas exanguinantes. Clin Invest Ginecol Obstet. 2011;36:2-8. [ Links ]
16. Adell A, Araújo A. Manejo multidisciplinario de la hemorragia obstétrica. Servicio Vasco de Salud, San Sebastián, España; 2011. [ Links ]
17. Dildy GA. Postpartum hemorrhage: new management options. Clin Obstet Gynecol. 2002;45:330-44. [ Links ]
18. Doumouchtsis SK, Papageorghiou AT, Arulkumaran S. Systematic review of conservative management of postpartum hemorrhage: what to do when medical treatment fails. Obstet Gynecol Surv. 2007;62:540-7. [ Links ]
19. Danso D, Reginald PW. Internal uterine tamponade. En: Lynch CB, Keith LG, Lalonde AB, Karoshi M, editors. A Text-book of Postpartum Hemorrhage. Duncow, UK: Sapiens Publishing; 2006. p. 263-7. [ Links ]
20. Douglass LH. The passing of the pack. Bull Sch Med Univ Md.1955;40:389. [ Links ]
21. Drucker M, Wallach RC. Uterine packing: a reapraisal. Mt Sinai J Med. 1979;46:191-4. [ Links ]
22. Goldrath MH. Uterine tamponade for the control of acute uterine bleeding. Am J Obstet Gynecol. 1983; 147:869-72. [ Links ]
23. De-Loor JA, Van-Dam PA. Foley catheters for uncontrollable obstetric or gynecologic hemorrhage. Obstet Gynecol. 1996;88:737. [ Links ]
24. Condous GS, Arulkumaran S, Symonds I, Chapman R, Sinha A, Razvi K. The "tamponade test" in the management of massive postpartum hemorrhage. Obstet Gynecol. 2003;101:767-72. [ Links ]
25. Katesmark M, Brown R, Raju KS. Successful use of a Sengstaken-Blakemore tube to control massive postpartum hemorrhage. Br J Obstet Gynaecol. 1994;101:259-60. [ Links ]
26. Condie RG, Buxton EJ, Payne ES. Successful use of Sengstaken-Blakemore tube to control massive postpartum hemorrhage. Br J Obstet Gynaecol. 1994;101:1023-4. [ Links ]
27. Bakri YN. Balloon device for control of obstetrical bleeding. Eur J Obstet Gynecol Reprod Biol. 1999; 86:S84. [ Links ]
28. Georgiou C. Balloon tamponade in the management of postpartum hemorrhage: a review. BJOG 2009; 116:748-57. [ Links ]
29. Tindell K, Garfinkel R, Abu-Haydar E, Ahn R, Burke TF, Conn K, et al. Uterine balloon tamponade for the treatment of postpartum hemorrhage in resource-poor settings: a systematic review. BJOG. 2013;120:5-14. [ Links ]
30. Tirumuru S, Saba S, Morsi H, Muammar B. Intrauterine balloon tamponade in the management of severe postpartum hemorrhage: A case series from a busy UK district general hospital. OJOG. 2013;3:131-6. [ Links ]
31. Ishii T, Sawada K, Koyama S, Isobe A, Wakabayashi A, Takiuchi T, et al. Balloon tamponade during cesarean section is useful for severe post-partum hemorrhage due to placenta previa. J Obstet Gynaecol Res. 2012; 38:102-7. [ Links ]
32. Johanson R, Kumar M, Obhari M, Young P. Management of massive postpartum hemorrhage: use of a hydrostatic ballon catheter to avoid laparotomy. BJOG. 2001;108:420-2. [ Links ]
33. Seror J, Allouche C, Elhaik S. Use of Sengstaken-Blakemore tube in massive postpartum hemorrhage: a series of 17 cases. Acta Obstet Gynecol Scand. 2005; 84:660-4. [ Links ]
34. Khamaiseh K, Al-Ma'ani W, Tahat Y. Intrauterine ballon tamponade in the management of postpartum hemorrhage: Experience at the Royal Medical Services in Jordan. JRMS. 2012;19:16-20. [ Links ]
35. Vitthala S, Tsoumpou I, Anjum ZK, Aziz NA. Use of Bakri balloon in post-partum hemorrhage: a series of 15 cases. Aus N Z J Obstet Gynaecol. 2009;49:191-4. [ Links ]
36. Arce-Herrera RM, Calderón-Cisneros E, Cruz-Cruz P, Díaz-Velázquez MF, Medécigo-Micete AC, Torres-Arreola LP. Guía de práctica clínica, hemorragia obstétrica en la segunda mitad del embarazo. Rev Med Inst Mex Seguro Soc. 2012;50:673-82. [ Links ]
37. Callaghan WM, Creanga AA, Kuklina EV. Severe maternal morbidity among delivery and postpartum hospitalizations in the United States. Obstet Gynecol. 2012;120:1029-36. [ Links ]
38. International Federation of Gynecology and Obstetrics (FIGO) safe motherhood and new born health (SMNH) committee. FIGO Guidelines. Prevention and treatment of postpartum hemorrhage in low-resource settings. FIGO. 2012;117:108-18. [ Links ]
39. Dabelea V, Schultze PM, McDuffie RS. Intrauterine ballon tamponade in the management of postpartum hemorrhage. Am J Perinatol. 2007;24:359-64. [ Links ]
40. Flood KM, Said S, Geary M, Robson M, Fitzpatrick C, Malone F. Changing trends in peripartum hysterectomy over the last 4 decades. Am J Obstet Gynecol. 2009; 200:32.e1-e6. [ Links ]
41. Sakse A, Weber T, Nickelsen C, Secher NJ. Peripartum hysterectomy in Denmark 1995-2004. Acta Obstet Gynecol Scand. 2007;86:1472-5. [ Links ]
Conflicto de intereses: ninguno declarado.













